Желтые выделения из носа что за инфекция
Обычно люди не обращают внимания на легкий насморк и приходят к врачу за помощью только тогда, когда болезнь уже развилась и у них из ноздри идут желтые выделения.
Почему они появляются? Развитие этого явления будет рассмотрено ниже.
Причины желтого цвета у слизи
Когда человеческий организм в порядке, из слизистой носа выделяется практически бесцветная жидкость. Ее мало, и она практически незаметна, поскольку не доставляет человеку никакого дискомфорта. При поражении слизистой носа вредоносными микроорганизмами (стафилококк, стрептококк) выделения из носа приобретают различную окраску – они могут пожелтеть, а в более тяжелых случаях и позеленеть. Такие выделения из носа могут развиться как в одной, так и в обеих ноздрях носа, поэтому цветные сопли могут выходить как из одного, так и из двух каналов.

Причины этого явления – особенности иммунного ответа организма на инфекцию. Так на вторжение микроорганизмов реагируют кровяные белые тельца, которые окружают пораженную зону слизистой носа и пытаются ликвидировать все патогенные бактерии. Это они делают с помощью выделяемых антисептиков, поражающих и уничтожающих зараженные клетки, но при этом белые кровяные тельца гибнут сами.
Их гибель в процессе защиты организма и приводит к изменению цвета выделений из носа – начинают идти сопли желтого цвета, и, чем интенсивнее процесс гибели этих защитников организма, тем четче окраска выделений.
На что может указывать данный признак
Окраска носовых выделений должна сразу насторожить человека, независимо от того, кто подвергся удару болезни, – взрослый или маленький ребенок. Обычно появление цветных соплей указывает на то, что болезнь уже развилась и находится в таком запущенном состоянии, что надо срочно обратиться за помощью к врачу. Чаще всего это бывает, когда человек надеется, что заболевание пройдет само по себе.

Тогда процесс начинает активизироваться – организм пытается избавиться от вторгшихся микроорганизмов и собственных испорченных и погибших клеток. Для этого он использует слизь. Но густые желтые выделения могут появиться от воздействия разных факторов. Это может означать, что к концу идет развитие насморка, или, наоборот, в носу или областях вокруг него развился новый очаг болезни. Есть и третий вариант развития событий – у человека начинает развиваться аллергическое поражение слизистых оболочек в носу. Рассмотрим каждый из этих случаев.
Три фазы насморка
Люди, часто страдающие этим недугом, могут различать отдельные фазы заболевания по цвету выделений:
- На первом этапе слизь прозрачная и жидкая.
- Затем она мутнеет и начинает все больше тянуться.
- На заключительном этапе слизь может пожелтеть или позеленеть.

Данная последовательность обычно проявляется при осложнениях насморка, когда человек не пытается его лечить. Желтый цвет слизи у маленького ребенка или взрослого человека свидетельствует о том, что начало болезни упущено и она развилась достаточно глубоко. Некоторые исследователи считают, что пожелтение выделяемой из носа слизи начинается на последней стадии недуга, когда организм пытается освободиться от “тел” погибших бактерий, клеток иммунной системы и эпителия.
Если не происходит скопления желтой слизи в носу или околоносовых пазухах, то это значит, что болезнь скоро пройдет. Повышенная густота жидкости нужна для более эффективной очистки от биологического “мусора” и позволяет быстрее выздороветь.
Большинство больных начинают серьезно лечиться чаще всего именно на этой стадии. Так как организм уже практически здоров, то на этом этапе любое, даже самое простое промывание приводит к очистке ноздрей от желтой слизи, и она становится нормальной и прозрачной.
Гнойная инфекция и воспаление в носу
Если во время насморка бесцветная слизь может стать желтой или даже зеленой, то при обычной простуде – это закономерность. Как правило, такое состояние проходит через 7-8 дней. Но если этого не произошло и болезнь затянулась более чем на 12 суток, то это уже не просто насморк, а серьезная инфекция. При этом большое значение приобретает цветовая окрашенность слизи, так как по ней возможно определить болезнь.
Если у больного, будь то маленький ребенок или взрослый, сопли стали ярко-желтые, то это значит, что у него развился гайморит, синусит хронического типа или отит. У маленьких детей к такому состоянию может привести накопление гноя на аденоидах.

В подобных случаях надо срочно обращаться к врачу, чтобы он провел обследование пациента и поставил точный диагноз. Только квалифицированный доктор сможет обнаружить причину появления желтой слизи.
В некоторых, очень редких случаях пожелтение соплей прямо может указать на развитие аллергического поражения. Обычно болезнь выдает регулярное появление соплей желтого цвета в зависимости от того или иного времени года. При этом для точной диагностики и назначения лечения надо обращаться к врачу -аллергологу. Осмотр больного поможет исключить все другие варианты, например гнойные поражения.
Общим для всех случаев появления слизи желтого цвета является то, что она указывает на наличие в организме человека воспалительных и чаще всего гнойных процессов, спровоцированных вторжением различных микроорганизмов.
Вред и польза соплей
Жидкость, выделяемая носом для защиты от вдыхаемой человеком пыли, разных бактерий, инородных объектов малого размера, называется соплями. При здоровом состоянии организма сопли выделяются в малом количестве и не доставляют человеку дискомфорта. Если же слизь вообще не выделяется, то возникает такое вредное явление, как “сухой” насморк, который доставляет больному много хлопот.
При болезни сопли увеличивают свое присутствие в дыхательных каналах носа, изменяют цвет и густоту, а при очень запущенных случаях заболевания они могут поменять и запах. Эти изменения могут быть очень значительными – все зависит от продолжительности насморка.
Желтизна слизи, выходящей из носа, обычно указывает на наличие в ней мертвых микробов и отмерших клеток больного. Таким способом организм человека избавляется от любой патогенной микрофлоры, продуктов деятельности вторгшихся микробов. Это полезное свойство слизи, окрашенной в желтый или зеленый цвет. Если проводится лечение болезни, то по окраске соплей можно пронаблюдать, начался процесс оздоровления организма больного или нет.

Но вместе с этим желтая слизь обладает и отрицательными качествами. Она в большом количестве попадает в рот, глотку, трахею, может спуститься до бронхов, проникнуть в легкие. При этом гибнут не все вредоносные микроорганизмы – часть из них выживает и начинает развиваться на новом месте. Вследствие этого у человека могут появиться такие болезни, как бронхит различной тяжести, воспалительные процессы на легких, трахеит.
Есть еще один вариант передвижения желтой слизи: микробы попадают в гайморовы пазухи, внутреннее ухо, что приводит к новым воспалительным процессам и развитию гайморита и отита. Это может быть и в том случае, если больной неправильно сморкается.
Появление желтой слизи обычно не радует человека, но это явление не может привести к летальному исходу. Надо вовремя заметить этот симптом и обратиться к врачу за помощью, чтобы начать эффективное лечение.
Методы лечения
Чтобы избавиться от желтой слизи, надо обратиться к ЛОР – врачу. После диагностических процедур и постановки правильного диагноза он назначит лечение. Если большой опасности нет, то можно воспользоваться некоторыми рекомендациями, которые приведены ниже:
- Можно использовать различные капли от насморка, обладающие способностью суживать сосуды. К числу таких медикаментозных средств относятся Риназолин, Нафтизин, Нокспрей. При этом нужно активно высмаркивать желтые сопли из носовых ноздрей.
- После употребления вышеуказанных, суживающих сосуды медикаментов через небольшой промежуток времени надо произвести промывку пазух носа солевым раствором. Если по каким-то причинам этого сделать нельзя, то можно употребить такие лекарственные средства, как Аква Марис и Салин, изготовленные с применением морской воды. Альтернативой этим лекарственным средствам является Протаргол, созданный на основе белковых соединений с использованием ионов серебра.
- Затем надо продолжать процедуры местного значения, при этом следует подключить к препаратам, которыми производится лечение, различные антигистаминные медикаментозные средства, например Диазолин. Он поможет снизить воспаление слизистых оболочек носа. Если заболевание зашло очень далеко, то рекомендуется употреблять антибиотики с широким спектром воздействия. Но делать это надо рационально, чтобы не дать микробам приспособиться к лекарству. Самым эффективным в таких случаях считается препарат Цефтриаксон или аналогичные ему средства. Если болезнь вызвала у человека повышение температуры тела, сильное недомогание и другие негативные симптомы, рекомендуется употреблять такие обезболивающие медикаментозные средства, как Парацетамол или Ибупрофен, обладающие антигистаминным эффектом. Если случай очень тяжелый, то можно воспользоваться кортикостероидами, например, применить Преднизолон. Во многих случаях бывает достаточно принять специальные таблетки от насморка.
- Если ни одно из вышеуказанных средств больному не помогло, то придется провести оперативное хирургическое вмешательство. Обычно в таких случаях делают прокол в районе носа и через него удаляют гнойные массы. Этим дается возможность восстановления нормальной циркуляции воздушных потоков в дыхательных каналах больного.
Для излечения от желтой слизи можно использовать и рецепты народной медицины.

Но перед их употреблением надо обязательно проконсультироваться у лечащего врача.
Это позволит вовремя исключить возможные негативные реакции организма больного на специфические компоненты лекарств и активные раздражители.
Из арсенала средств народной медицины чаще всего употребляют различные прогревания носовых пазух подогретой на сковородке каменной солью. Это вещество закладывают после согрева в мешочек из холста, состоящего из нескольких слоев материала. Но надо помнить, что прогревать нос таким методом можно только в том случае, если только у больного нет на слизистых оболочках гнойных или воспалительных процессов.
Для устранения густых соплей можно рекомендовать дать больному отвары или чаи, сделанные на основе таких лекарственных растений, как зверобой, шиповник или ромашка.
Часто в подобных случаях употребляют ингаляции, которые производятся на основе паров отварного картофеля или эфиров из листьев эвкалипта. Для устранения желтой слизи эффективно применяются такие методы, как закапывание в нос сока, выжатого из лука, свеклы, морковки, листьев алоэ или каланхоэ.
В любом случае, какие бы методы ни применялись для излечения от болезни, надо перед их употреблением провести полное обследование и консультацию с врачом.



В состав назальной слизи входят белки, антитела, различные соли и микроэлементы. Слизь способствует увлажнению слизистой оболочки носа, препятствует ее дегидратации, а также выводит частички пыли, дыма, микробов и других загрязнений, попадающих в нос с воздухом. В норме слизь бесцветная и прозрачная. Если выделения из носа становятся желтого или желто-зеленого цвета, это говорит о присоединении бактериальной инфекции.
Когда в наш организм проникают бактерии на помощь спешат белые кровяные клетки или лейкоциты, которые уничтожают патогены. После того, как лейкоциты выполнили свою функцию они погибают, а их остатки окрашивают слизь в желтый или желто-зеленый цвет. Если выделения из носа желтого цвета с красными прожилками, это говорит о повреждении мелких сосудов во время высмаркивания. Наличие большого количества крови в выделениях может говорить о более серьезных хирургических заболеваниях, таких как полипы носа. В этом случае необходимо сразу же обратиться к врачу.
Причины желтых соплей у взрослых
К заболеваниям, при которых часто наблюдаются выделения из носа желтого цвета относят:
-
Киста околоносовых пазух носа. Кистой называется ограниченное стенками образование, в котором может скапливаться жидкость, гной, слизь. Стенки кисты могут регулярно воспаляться и выделять большое количество гнойной слизи желтого цвета, которая выделяется через нос;
Хронический синусит (гайморит, фронтит) – хронические воспалительные процессы в пазухах носа, могут регулярно обостряться при воздействии холода, при простуде, снижении общего иммунитета. Обострение часто сопровождается повышением температуры, ознобом. Наиболее характерными симптомами синусита, кроме желтых соплей, являются головная боль, ощущение распирания по краям носа, ниже глаза;
Курение. Во время курения частички табачного дыма оседают на слизистой оболочке носа и носоглотки, вызывая раздражение. Такое раздражение часто ведет к воспалению и повышенной выработке слизи в виде соплей желтого цвета;
Аденоидит. Аденоиды – это миндалины, расположенные на заднем своде носоглотки. При их воспалении (чаще у детей) также наблюдаются слизистые выделения желтого цвета;
Применение некоторых цветных капель, например, протаргола, также может окрашивать выделения из носа в желтый цвет. При этом обычно других проявлений какого-либо заболевания не наблюдается.
Наиболее частыми симптомами этих заболеваний являются повышение температуры, озноб, головная боль, общая слабость.
Часто гнойные выделения из носа сопровождают другие заболевания дыхательной системы, такие как бронхит, трахеит, фарингит. При этом, кроме жалоб на желтые сопли у больных наблюдаются кашель, мокрота, повышенная температура, озноб.
Лечение желтых соплей у взрослых
При жалобах на выделения из носа желтого цвета необходимо обратиться за медицинской помощью к врачу-оториноларингологу. Поскольку подобные жалобы могут наблюдаться при нескольких заболеваниях поставить точный диагноз врач может только после полного обследования. Врач возьмет у вас мазок из носа и глотки на предмет определения бактерий и их чувствительности к антибиотикам.
Врачи рекомендуют устранять желтые сопли с помощью медикаментозной терапии. Обычно назначают:
-
Местные антибактериальные препараты, например, мирамистин, изофра;
При более тяжелой инфекции, сопровождающейся бронхитом, или трахеитом, высокой температурой, врач может назначить антибиотикотерапию. Курс антибиотиков составляет обычно 5 дней и его необходимо пройти до конца;
Промывания носовых ходов с помощью препаратов на основе морской воды, таких как Физиомер, Аквамарис, Аквалор и др.
Снять заложенность помогают сосудосуживающие капли для носа: Тизин, Називин, Ксилин. Однако длительность их использования не должна превышать 5-7 дней.
При возникновении соплей желтого цвета во время беременности необходимо обратиться к врачу. В этот период применение большинства препаратов запрещено, так как они могут нанести вред ребенку. В тоже время заложенность носа затрудняет дыхание и может вызвать гипоксию или кислородное голодание плода. Самым безопасным средством, которое может применяться у беременных является промывание носа солевыми растворами.
К народным методам лечения выделений желтого цвета можно отнести промывания или орошения полости носа на основе различных трав. Таким образом можно избежать возможных побочных эффектов и осложнений, которые могут возникнуть при применении лекарственных препаратов. К проверенным народным методам относят:
-
Настой из листьев шалфея. Для этого в стакан с кипяченной водой кладут несколько листьев шалфея, дают отстояться, затем промывают полость носа.
Смесь цветков липы и листьев липы, клевера и донника. Листья смешать в равных частях, добавить 1 стакан кипяченной вода. Охлажденный настой можно использовать для полоскания носоглотки
Листья зверобоя. Отвар листьев зверобоя используют для полосканий, промываний, а также внутрь.
Часто используют натуральные капли в нос:
Слизистая оболочка носа представляет собой первый барьер на пути проникновения различных вирусов, бактерий и других микроорганизмов в наш организм. При первом попадании бактерий в пазухи носа начинает развиваться насморк либо ринит. Чаще всего подобные ситуации возникают при переохлаждениях, при вирусных инфекциях, а также из-за наличия аллергенов. Поэтому, если Вы заметили первые признаки заложенности носа, Вам следует сразу же обратиться за консультацией к специалисту.
Что такое ринит?
Ринит – воспаление слизистой оболочки носа, часто встречающееся заболевание верхних дыхательных путей. Основными его проявлениями являются выделения из носа или его заложенность.
Ринит сопровождается нарушением кровообращения в носовой полости, а также развитием застойных явлений крови. Появляется отёк слизистой оболочки носа, который затрудняет носовое дыхание. В ходе воспалительного процесса образуется большое количество выделений из носа.
Признаки ринита
Если речь идёт об остром рините, то, как правило, его появление вторично и является симптомом других инфекционных заболеваний. Поэтому в первую очередь человек начинает жаловаться на общее недомогание – на появление головной и мышечной боли, на высокую температуру, мышечную слабость. Последующие проявления ринита зависят от стадии развития заболевания:
- Первая стадия - сухое раздражение. В первые часы развития болезни появляется жжение в носовой полости и частое чихание, начинают слезиться глаза. Затем возникает чувство заложенности носа и теряется обоняние.
- Вторая стадия – серозные выделения. Эта стадия характеризуется насморком, который проявляется сильными и прозрачными выделениями. Появляется отёк слизистой, в результате которого изменяется голос.
- Третья стадия – слизисто-гнойные выделения. Отличительной особенностью данной стадии являются густые гнойные выделения жёлтого либо зелёного цвета.
При отсутствии лечения ринит может перейти в хроническую форму, которая проявляется частой заложенностью носа, густыми выделениями. Спустя какое-то время снижается обоняние, а трудности с дыханием вызывают головные боли.
При хроническом рините вирусная инфекция может распространяться на глотку, вызывая зуд и красноту слизистой, кашель. Могут развиваться заболевания нижних дыхательных путей, распространяться осложнения на глаза и уши. Постоянные выделения из носа требуют частого отсмаркивания, из-за чего кожные покровы возле носа начинают краснеть и шелушиться. Поэтому лечение насморка следует начинать вовремя.
Причины ринита
Для того чтобы лечение ринита было эффективным и быстрым, следует правильно установить причину развития заболевания. Неправильно поставленный диагноз может привести к различным осложнениям.
Можно назвать следующие причины, которые приводят к воспалениям слизистой оболочки носа:
- вирусные инфекции,
- случайное проникновение в полость носа болезнетворных микроорганизмов,
- сниженный иммунитет,
- переохлаждение организма,
- аллергены,
- попадание в носовую полость химически вредных и опасных веществ,
- длительное пребывание в помещениях с сухим воздухом,
- длительное использование препаратов с сосудосуживающим либо сосудорасширяющим действием,
- нарушение кровообращения в носовой полости.
Виды ринита
Существуют следующие виды ринита:
- острый,
- хронический,
- вазомоторный,
- аллергический,
Острый ринит возникает по причине проникновения в организм различных вирусов либо бактерий. В результате переохлаждения снижается общая сопротивляемость организма патогенным микроорганизмам, что также может провоцировать развитие острого ринита.
В качестве лечения можно использовать тёплые ванны с добавлением эфирных масел, например, эвкалиптовое, мятное либо пихтовое. Как правило, острый период заболевания проходит примерно на третьи сутки.
Хронический ринит обычно протекает долгое время. Основная причина такой длительности – это неправильно назначенное лечение либо какие-то осложнения. Как правило, подобная форма заболевания встречается у взрослых людей, но бывают случаи, когда хронический ринит протекает у детей. Для того чтобы назначить правильное лечение ринита, следует точно знать симптомы.
Лечение заболевания следует проводить сразу же после постановки диагноза, так трудности в дыхании, частая заложенность носа, отсутствие обоняния, вызывают чувство дискомфорта, нарушают качество жизни, влияют на органы дыхания.
Вазомоторный ринит развивается из-за попадания в носовые пазухи каких-либо аллергенов. Среди них могут быть – домашняя пыль, шерсть либо запах домашних животных, пыльца растений. У взрослых данная форма заболевания может появиться из-за длительного приёма сосудосуживающих препаратов. В таком случае организм человека перестаёт самостоятельно реагировать на сосуды.
Аллергический ринит представляет собой внезапное появление насморка. Сопровождается сильными выделениями слизи из носа, зудом, частым чиханием. Аллергический ринит может повторяться с некоторой периодичностью, если в воздухе присутствует аллерген, который вызывает эти симптомы.
Симптомы ринита
В зависимости от разновидности ринита, а также стадии его протекания, симптомы данного заболевания могут меняться. От сухости носа, до обильных гнойных выделений.
К основным симптомам ринита можно отнести следующие:
- отсутствие свободного носового дыхания,
- частое чихание,
- заложенность в ушах,
- головные боли,
- чувство сухости, жжения в носу,
- сильная заложенность,
- полное отсутствие чувства запаха,
- появление слизистых выделений из носа.
Диагностика ринита
Риниты выявляются на основании симптомов, присущих данному заболеванию. Однако возникают ситуации, когда симптомы обычного ринита следует разграничивать с симптомами, характеризующими развитие инфекционного заболевания в организме. Любое инфекционное заболевание имеет свои симптомы.
Риноскопия представляет собой комплексное обследование ЛОР-органов. В ходе осмотра она позволяет определить форму ринита. При обнаружении осложнений назначают рентгенологический снимок пазух носа.
Лечение ринита
Справиться с затруднённым дыханием, снять воспалительный процесс при любой форме ринита могут помочь лекарственные препараты, физиопроцедуры, народные средства.
Приём любых лекарственных препаратов рекомендуется начинать только после согласования с врачом. Для лечения ринита разрешается использовать следующие препараты:
- сосудосуживающие;
- увлажняющие;
- противовирусные;
- растительные препараты;
- антибактериальные.
Сосудосуживающие лекарства. Для лечения ринита применяются сосудосуживающие капли, которые вызывают сужение кровеносных сосудов полости носа и уменьшают отек слизистой оболочки. В результате этого носовые ходы расширяются, и возникает улучшение носового дыхания.
Увлажняющие средства. Увлажняющие средства хорошо использовать в комплексе с другими медикаментами. Они улучшают свойства слизи и облегчают ее отхождение.
Противовирусные препараты. Противовирусные средства больше подходят для профилактики ринита и на самых ранних стадиях. Для профилактики лекарство следует начинать использовать при непосредственной угрозе заражения и продолжать до тех пор, пока опасность заражения не исчезнет.
Растительные препараты. В их состав входят эфирные масла, в том числе, масло мяты (ментол). В полости носа он оказывает освежающий и дезинфицирующий эффект. Также широко используются гомеопатические средства в виде спреев, капель и т.д.
Антибактериальные препараты. Для лечения ринита, обусловленного бактериальной инфекцией, применяются антибактериальные препараты, которые выпускаются в форме дозированного аэрозоля. Эти лекарства обладают противовоспалительным действием, и воздействует на бактерии.
Для лечения воспалительного процесса оболочки носа можно использовать и физиотерапевтические процедуры. К ним относятся ультрафиолетовые облучения, различные ингаляции и прогревания. Комплексное использование медикаментозной и физиотерапевтической терапии позволяет получить видимый эффект в лечении ринита.
Природа даёт нам много хороших рецептов, которые позволяют ускорить процессы выздоровления. Для уменьшения ярко выраженных симптомов ринита рекомендуется заваривать травяные отвары, пить настои целебных трав, делать лечебные ванночки.
Возможные осложнения после ринита
Отказ от лечения болезни представляет существенную угрозу для здоровья человека. Длительное течение ринита приводит к развитию фарингитов, ларингитов, бронхитов и синуситов. Воспалительный процесс, развивающийся в полости носа, отрицательно воздействует на слух и зрение. Запущенные формы ринитов могут переходить в гаймориты и ангины.
У пациентов со сниженным иммунитетом могут возникать такие осложнения, как пневмония, воспаления лёгких.
Профилактика ринита
Чтобы предупредить частое появление насморка, следует проводить профилактические мероприятия:
- избегать появления простуд и вирусных инфекций,
- следует вовремя обращаться к врачу при появлении первых признаков болезни,
- питание должно быть полноценным и правильным,
- периодически в помещении проводить влажную уборку и проветривания во избежание распространения вирусных инфекций,
- следует избегать сквозняков и резких перепадов температуры в помещении,
- полезно выполнять закаливающие процедуры и заниматься спортом.
В основном профилактика ринита направлена на повышение иммунитета и сопротивляемости организма различным простудным заболеваниям.
Получить подробную информацию о том, как лечить ринит Вы можете по телефону +7 (495) 443-66-71 или напишите нам на e-mail pmu@gb71.ru
Медики не советуют насморк лечить так же, как и сбивать температуру, если она ниже 38. Потому что острый ринит (так называют насморк на медицинском языке) в большинстве случаев проходит сам, а его лечению организм даже активно сопротивляется. Есть широко известная поговорка: если насморк лечить, то он проходит за семь дней, а если не лечить, то за неделю. И это действительно так. А все потому что насморк это защитная и очень важная реакция на раздражители: аллергены, острую еду, физические нагрузки, бурные эмоции или все ту же простуду. Насморк это показатель того, что у организма хватает сил на борьбу с инфекцией. А слизь, хоть и малоприятна, все же полезна. Назальный секрет, или, говоря простым языком, сопли, это важное оружие, которое выделяют слизистые клетки придаточных пазух носа, чтобы отлавливать и выпроваживать грязь, пыль, вирусы, инфекции.
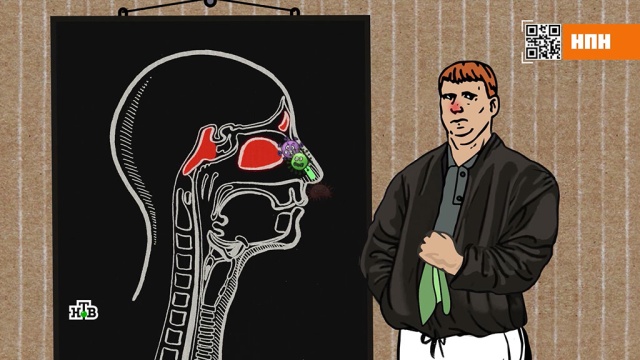
Согласно исследованию доцента Университета Чикаго Дэниела Мюрреллла, человеческий нос без всякого насморка производит целых два литра слизи в день, которую мы глотаем, не замечая. Просто зимой атака вирусов усиливается, и нос в ответ поднимает на защиту больше слизи. И после битвы насморк проходит сам но только в том случае, если не возникнут осложнения.

Склонность к заложенности носа может быть и врожденной. Причина искривленная носовая перегородка. В норме угол между латеральным хрящом носа и стенкой, разделяющей ноздри, должен составлять 15 градусов. Иначе воздух проходит вглубь полостей либо слишком большими, либо слишком маленькими порциями. И от этого он оказывается недостаточно увлажненным, несогретым и нестерильным.
Прозрачная слизь означает, что нос справляется. Если выделения белые, значит, к насморку подключились другие простудные симптомы и бороться с ними иммунитету уже сложнее, но еще терпимо. Другое дело сопли желтые, которые указывают на симптомы вирусной инфекции. И уж точно пора встревожиться, если слизь густеет и зеленеет значит, к вирусам добавились бактерии, а нос уже не справляется. Хотя есть стадия и совсем опасная, когда выделения становятся красными и коричневыми. Это сигнал, что воспаление повреждает сосуды и слизистую, из-за чего сопли смешиваются с кровью. Впрочем, цвет хоть и важный и очень показательный, но все же лишь один из критериев, по которым ставится диагноз.

Многие пытаются лечить насморк спреями и каплями, которые предлагают в аптеках. Но на самом деле они не очень полезны. Большинство из этих средств ничего не лечат, и даже наоборот. Они силой сужают сосуды в носу, приток крови к слизистой замирает, отек спадает, но совсем ненадолго уже через пару часов нужна новая доза. Причем интервалы между дозами все время сокращаются. Возникает зависимость: если постоянно заставлять сосуды сжиматься под действием лекарств, то уже через неделю организм разучится делать это сам.
Но это полбеды. Сосудосуживающие спреи сушат носовую полость, из-за чего слизистая работает с удвоенной силой и в итоге воспаляется и разрастается, сужая и перекрывая носовые каналы. Наступает момент, когда человек может дышать уже только ртом, и вернуть нос к полноценной жизни может только нож хирурга.
А еще такие спреи и капли перекрывают приток крови к мозгу, что ведет к головной боли, бессоннице, рассеянности, раздражительности, заторможенности. Поэтому во многих странах продажа сосудосуживающих лекарств без рецепта запрещена и даже по назначению врача их нельзя использовать больше пяти дней.
Так называемая народная медицина советует совать чеснок в нос, но медицина официальная против таких обрядов. А вот есть чеснок при насморке и правда полезно. Финские ученые в своем исследовании доказали, что лучше многих лекарств срабатывают именно чеснок, лук, мед, черника и зеленый чай, а еще продукты с высоким содержанием витамина С: шиповник, красный перец, черная смородина, облепиха, яблоки и квашеная капуста.

Также помогают паровые ванны, особенно капнуть в воду эфирного масла, но только натурального, а не синтетические или восстановленные пустышки. Указание на это следует искать в составе на этикетке. Проведенные в Индии испытания показали, что все больные, вдыхавшие пар с маслами, излечивались от насморка гораздо быстрее остальных.
А еще эффективно промывать нос подсоленной водой. Конечно, в аптеках есть уже готовые капли и спреи с якобы морской водой, но лучше не спешить с их покупкой: такой раствор очень просто сделать и самому из обычной и самой дешевой соли.
Читайте также:


