Является ли инфекционным заболевание пиелонефрит
Этиология болезни, наблюдения, рекомендации
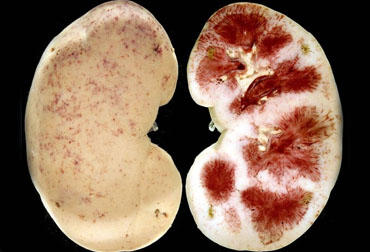
Как известно, хронический пиелонефрит – неспецифический инфекционно-воспалительный процесс в канальцевой системе почки, преимущественно бактериальной этиологии, характеризующейся поражением почечной лоханки (пиелит), чашечек и паренхимы почки (в основном её межуточной ткани).
Неосложнённые инфекции мочевыводящих путей относятся к числу наиболее распространённых бактериальных независимо от возраста пациентов, особенно у женщин. Они также являются одной из частых причин госпитализации среди пожилых людей и наиболее распространённым показателем для выписки рецептов на антибиотики в первичном звене здравоохранения многих стран.
Согласно имеющейся статистике, хронический пиелонефрит среди всех заболеваний мочеполовых органов с воспалительной неспеци фической природой диагностируется в 60-65% случаев. Причём 20-30% их являются следствием острого пиелонефрита.
Кратко остановимся на этиологии болезни. По данным Bertoni et al. (2017) при пиелонефритах в 70% случаев выделяется кишечная палочка, в 17% – сапрофитирующий стафилококк, в 7% – протей, в 4% – клебсиелла и в 0,7% – энтерококк и псевдомонас аэругиноза.
Могут быть и микробные ассоциации, однако следует помнить, что, несмотря на многообразие возбудителей, клинические эксперименты доказали роль моноинфекции в возникновении воспаления лоханок. Если результаты бактериального посева выявляют несколько микроорганизмов, можно предположить загрязнение посуды для сбора мочи. Как уже говорилось, наиболее частой причиной хронического пиелонефрита является уропатогенная кишечная палочка (E.coli).
Лечение хронического пиелонефрита – весьма сложная задача. Само собой разумеется, что если это инфекционное заболевание, то в первую очередь при нём показаны антибиотики. В рекомендуемые для лечения хронических пиелонефритов входят почти все группы имеющихся в наше время антибиотиков: полусинтетические пенициллины, цефалоспорины, налидиксовая кислота, аминогликозиды, фторхинолоны, оксихинолины, нитрофураны и некоторые химиопрепараты – сульфаниламиды.
Все эти препараты можно применять как в стационарных, так и в амбулаторных условиях. Hensey et al. (2017) провели анализ амбулаторного и стационарного лечения с парентеральным введением антибиотиков. Авторы нашли, что существенной разницы при этом не было. Амбулаторное лечение при этом было значительно дешевле.
Все показанные антибиотики применяются нами в стационаре per os в средних дозах коротким курсом 7 дней или длительным – 14. Если состояние больного тяжёлое, то ему назначаем комбинации антибактериальных средств или вводим внутривенно в больших дозах. Представляют интерес данные Dawson-Hahn et al. (2017). Они произвели метаанализ систематических обзоров и выявили, что применение антибиотиков коротким курсом (7 дней) является столь же эффективным, как и более длительные курсы (14 дней) при большинстве микробов, встречающихся в лечебной практике при хронических пиелонефритах. То же явление подтвердили van Nieuwkoop et al. (2017). Они провели рандомизированное, двойное слепое, плацебоконтролируемое исследование эффективности такого лечения у мужчин и женщин.
Авторы не выявили доказательной разницы между леченными 7 и 14 дней при анализе. Клиническое излечение наступило у 90% пациентов-мужчин, получавших 7-дневный курс, и у 95%, тех, кто получал 14-дневное лечение.
У женщин клиническое улучшение имело место в 94 и 93% у тех, кто лечился в течение 7 и 14 дней соответственно. Бактериологический анализ был примерно в таких же показателях. Долгосрочные наблюдения подтвердили эти выводы.
Имеются также сторонники длительных курсов антибиотикотерапии, например в течение 8 недель. Конкретную продолжительность терапии можно определить и по санации мочи от микробной флоры.
Мы предпочитаем проводить больным с хроническим, особенно часто рецидивирующим, пиелонефритом один короткий или пролонгированный курс в стационаре, а затем рекомендовать дома примерно следующее 3-месячное профилактическое лечение в домашних условиях:
Первый цикл (в первый месяц за проведением курса в стационаре):
1. Моксифлоксацин (авелокс) внутрь по 0,4 по 1 таблетке на ночь 7 дней.
2. На 3-й и 6-й дни - фуросемид по 80 мг внутрь 1 раз в день.
3. Аскорбиновая кислота внутрь по 1 г на полстакана воды после еды 2 раза в сутки также 7 дней.
4. Одновременно обильное питьё - мочегонный чай, настой толокнянки или отвар кукурузных рылец.
Второй цикл (второй месяц после лечения в стационаре):
Аугментин 500/125 или 875/125 по 1 таблетке 3 раза в день внутрь до еды - 7 дней, остальное - всё как при первом цикле
Анализы мочи 2 раза в неделю, 2 недели - общие, по Нечипорен-ко и тест на бактерии. Если моча полностью очистилась, на этом лечение можно пока прекратить. Если же количество лейкоцитов или число бактерий выше нормы -провести третий цикл.
Третий цикл (третий месяц после основного лечения):
Фуразолидон или фурагин 0,05 по 2 таблетки или фурамаг 0,05 по 2 капсулы внутрь 3 раза в день после еды 7 дней. Остальное - всё как при первом цикле.
После 3 циклов примерно 1 раз в 15 дней производить анализ мочи. Если при 3-кратной проверке в ней лейкоцитов будет не более 5-6 в поле зрения, далее лечение не проводить. Если будет больше, провести ещё 3 цикла с приёмом ко-тримоксазола (бисептол) по 1 таблетке 480 мг, затем бактрим форте 960 мг 4 раза в день 5 дней, затем ципрофлоксацина (ципролет) по 500 мг по 1 таблетке 2 раза в день или амикацина по 0,5-1 г внутримышечно 2 раза в день 10 дней.
Выше говорилось, что при хронических пиелонефритах рекомендуются различные группы антибиотиков. Kranz et al. (2017) в случаях неосложнённого пиелонефрита лёгкой и умеренной форм в качестве пероральных антибиотиков рекомендуют использовать цефподоксим, цефтибутен, ципрофлокса-цин или левофлоксацин. V.E.Tverdot et al. (2012) провели сравнительное исследование влияния фторхино-лонов и р-лактамов на клинические и биохимические проявления хронического пиелонефрита. Результаты исследования показали, что применение фторхинолонов и |3-лактамов в лечении больных хронических пиелонефритов на почве нефролитиаза приводит к значительному облегчению клинических симптомов заболевания, а также к восстановлению структурно-функционального состояния мембран сегментоядерных лейкоцитов. Наиболее отчётливый и ранний клинико-лабораторный эффект был получен на фоне применения фторхинолонов.
Мы до сих пор не упоминали один из лучших препаратов лечения инфекций мочевых путей - фосфомицина трометамол. В то же время он один из лучших уроантибиотиков с чрезвычайно малой резистентностью к нему. В отечественной литературе есть мнение, что его следует применять лишь при инфекции нижних моче-выводящих путей - циститах, но не пиелонефритах. В зарубежной печати имеются другие мнения.
Так, Perrault et al. (2017) в случаях, когда сложно определить, где локализуется инфекция (а это не такая уж редкая ситуация) рекомендуют применять фосфомицин. Они, кстати, провели анализ стоимость - эффективность (очень важный момент для российского скудного бюджета на здравоохранение). Сравнивалась стоимость -эффективность фосфомицина и сульфонамидов, фторхинолонов и нитрофуранов. Было доказательно установлено, что включение фосфомицина в лечение существенно не увеличивало стоимость лечения инфекций мочевых путей.
Авторы делают вывод, что фосфомицин - безопасное и эффективное средство для лечения инфекций мочевых путей с неясной локализацией и возбудителем. К нему пока мало устойчивых бактерий, принимается он внутрь (есть и парентеральные формы) в виде гранул, разведённых в воде, как правило, однократно в дозе 2 г. В том числе и по этой причине стоимость его применения не выше стоимости лечения другими препаратами.
К сожалению, лечение инфекций нижних и верхних мочевыводящих путей создают проблемы в клинической практике в связи с их высокой распространённостью и рецидивированием, а также бы-стропрогрессирующим повышением устойчивости уропатогенных бактерий к антибиотикам. К примеру, в работе Bertoni et al. (2017) было показано, что в Испании выявляется следующая устойчивость бактерий к антибиотикам, при лечении инфекций мочевыводящих путей: ампициллин + сульбактам 37%, цефалексин 28%, триме-топрим/сульфаметоксазол 22%, нитрофурантоин 12%, гентамицин 7% и ципрофлоксацин 5%.
В связи с этим в настоящее время весь мир бьёт тревогу по поводу быстрого нарастания устойчивости бактерий к антибиотикам. К сожалению, в последние годы новые антибиотики не создаются - слишком дорого и желающих вкладывать деньги в лекарства, эффективность которых писана, как говорится, вилами по воде, нет.
Одним из выходов из создающегося положения являются поиски методов восстановления чувствительности микробов к антибиотикам. Sims et al. (2017) провели проспективное, рандомизированное двойное слепое исследование по определению способности р-лактамазного ингибитора релебактама и циластатина (антибиотик из группы карбапенемов) восстанавливать активность имипенема в отношении имипенем нечувствительных микроорганизмов. Они лечили группы больных с инфекциями мочевыводящих путей комбинациями имипенем/цила-статин + релебактам в дозе 250 и 125 мг и имипенем/циластатин без релебактама.
В целом авторы нашли, что такие комбинации становятся высокодейственными в отношении не чувствительных к имипинему бактерий.
Ряд учёных предлагают антибактериальную терапию дополнять физио- или бальнеотерапевтичес-кими процедурами, что значительно улучшает степень оздоровления организма. E.N.Slobodian et al. (2017) рекомендуют лечение хронического пиелонефрита минеральной грязью. Авторы считают, что при этой болезни, как правило, возникает тубулоинтерстици-альный фиброз, а грязелечение приводит к дефиброзирующему эффекту, изменяет структуру и функции внеклеточного матрикса. Системный ответ на грязевую терапию проявляется в виде изменений в метаболизме межклеточного матрикса и коллагена соединительной ткани, которые обычно и стимулируют фиброгенез и развитие тубулоинтерстициальных расстройств.
G.M.Nurtdinova, L.P.Chrnyshova, E.S.Galimova (2011) рекомендуют к традиционной терапии хронического пиелонефрита добавлять магнито- и лазеротерапию. Проведя проспективное наблюдение 70 пациентов с хроническим пиелонефритом, 30 из которых в дополнение к традиционной терапии получали магнито-лазе-ротерапию, авторы нашли, что такое комбинированное лечение ведёт к значительному снижению продолжительности основных клинических проявлений заболевания, нормализации иммунной системы и выработке цитокинов. I.P.Kudriashova, T.P.Ospel’nikova, F.I.Ershov (2011) выявили, что у всех больных хроническими пиелонефритами снижена способность лейкоцитов синтезировать интерфероны в крови, особенно интерферон гамма. В связи с этим они провели лечение таких больных с добавлением к традиционной терапии циклоферона по стандартной схеме. Установлено, что такая терапия значительно стимулировала продукцию интерферона альфа и гамма по сравнению с группой, получающей только стандартную терапию. Ретроспективное обследование 5 пациентов показало, что и через год эта способность лейкоцитов продуцировать интерфероны сохранилась.
I.V.Gordiushina et al. (2011) нашли, что добавление антиоксидантного препарата цитофлавин к традиционной терапии больных хроническим пиелонефритом снижает интенсивность процессов перекис-ного окисления и сохраняет анти-оксидантный статус. Такое действие нормализует соотношение фосфолипидных фракций плазмы крови и мембран клеток, что улучшает защитный статус организма. С этой же целью E.V.Ivanishkina (2010) предлагает включать микроволновую резонансную терапию в комплексное лечение больных хроническим пиелонефритом.
Наиболее распространёнными симптомами являются боли в боку или брюшной полости, симптомы поражения нижних мочевыводящих путей, лихорадка, пальпирование почки, выраженная гематурия и потеря веса. Частые лабораторные показатели – лейкоцитоз и анемия. При посеве чаще всего выявляют Escherichia сoli и Proteus mirabilis. Компьютерная томография является наиболее оптимальным методом выявления этого пиелонефрита. Биоптаты выявляют гранулема-тозный воспалительный инфильтрат, состоящий из нейтрофилов, лимфоцитов, плазматических клеток, ксантоматозных гистиоцитов и мультинуклеарных гигантских клеток.
Процесс может быть локальным или генерализованным, даже с переходом воспалительных инфильтратов в забрюшинное пространство и соседние структуры – мышцы, селезёнку, толстую кишку, крупные сосуды.
Лечение – как консервативное (антибиотики), так и хирургическое – в зависимости от состояния пациента. Представляет интерес, что заболевание часто выявляется у тихоокеанских маорийцев. Наиболее частой причиной у них являются коралловидные конкременты (51,4%), ведущие к обструкции, что и приводит у 22,9% из них к ксан-тогранулематозному хроническому пиелонефриту. Хирургическое лечение весьма травматично, но остаётся единственным методом, хотя при этом до- и послеоперационное лечение антибиотиками играет важную роль.
Несколько слов об эмфизематозном пиелонефрите. В зарубежной литературе есть целый ряд статей, посвящённых данной форме болезни (Саади et al., 2017 и др.). Эмфизематозный пиелонефрит – некротизирующая инфекция почечной паренхимы и околопочечной клетчатки, заболевание, характеризующееся наличием воздуха в пределах паренхимы мочевыво-дящих путей и периренального пространства. Эмфизематозный пиелонефрит является редким осложнением трансплантации почек. Его тяжесть связана, в частности, с нарушением сопротивляемости организма иммуносупрессирован-ных пациентов.
Ибрагим ШАМОВ, профессор.
Пиелонефрит чаще встречается у женщин, чем у мужчин. Основным возбудителем является кишечная палочка (E.coli), вызывающая до 90% инфекционных заболеваний мочевых путей. Пиелонефрит чаще всего является восходящей инфекцией - это значит, что бактерии с гениталий или кишечника попадают сначала в уретру, мочевой пузырь, а оттуда через мочеточники достигают почек.
Пиелонефрит
Пиелонефрит чаще встречается у женщин, чем у мужчин. Основным возбудителем является кишечная палочка (E.coli), вызывающая до 90% инфекционных заболеваний мочевых путей. Пиелонефрит чаще всего является восходящей инфекцией - это значит, что бактерии с гениталий или кишечника попадают сначала в уретру, мочевой пузырь, а оттуда через мочеточники достигают почек.
У здоровых людей микроорганизмы, попадающие в мочевые пути, удаляются оттуда естественным образом: с током мочи. Поэтому любое затруднение оттока мочи вследствие структурной аномалии, камней или увеличения простаты, создаёт условия для развития и прогрессирования инфекции. Ещё одним фактором, способствующим возникновению инфекций, является обратный заброс мочи из мочевого пузыря и мочеточников в почки (пузырно-мочеточниковый рефлюкс). Кроме того, возбудитель инфекции может попадать в почки с кровотоком из другого инфекционного очага в организме.
Риск перенести пиелонефрит и другие инфекции мочевых путей гораздо выше:
- у людей с нарушением оттока мочи и аномалиями развития мочевыделительной системы;
- у беременных женщин;
- у больных, страдающих сахарным диабетом;
- у лиц с ослабленным иммунитетом.
Симптоматика заболевания
- Высокая температура, озноб, боли в нижней части спины или пояснице, тошнота и может сопровождаться рвотой.
- Примерно 1/3 людей болеющих пиелонефритом также испытывают симптомы воспаления мочевого пузыря (цистита) - учащение и болезненность мочеиспускания.
- Изменение запаха, цвета, прозрачности мочи, а так же частоты мочеиспусканий.
- При длительном воспалении (хроническом пиелонефрите) боль может быть неопределенной, а повышение температуры быть периодическим или не возникать вообще.
Хронический пиелонефрит может в конечном счете вести к сморщиванию почки и развитию почечной недостаточности.
Во время беременности организм женщины претерпевает ряд анатомических и функциональных изменений, что в свою очередь изменяет тонус мочевыводящих путей и нормальный ток мочи, ведущих к более легкому развитию мочевой инфекции. В дополнении к этому, во время беременности происходит изменение реактивности иммунной системы женщины в сторону ослабления. Лечение пиелонефрита должно проводиться в кратчайшие сроки после его возникновения совместно врачами урологами и гинекологами.
Диагностика основана на обязательном физикальном осмотре пациента, и выполнении обследований. Основные лабораторные анализы для подтверждения диагноза — общий анализ мочи и посев мочи, который необходим для определения вида бактерий, вызвавших инфекцию. Дополнительный комплекс обследования включает ультразвуковые или рентгенологические исследования, биохимические лабораторные анализы, анализ мочи по Нечипоренко, обследование на инфекции, передающиеся половым путем.
При установлении диагноза пиелонефрита назначаются антибиотики, коррекция лечения проводится при получении результатов посева мочи на флору, с учетом чувствительности к антибиотикам. Выбор препарата и его дозировка зависят от результатов лабораторных исследований. Обычно лечение продолжается в течение 2 недель, а при стойкой инфекции — до 6 недель. Параллельно с антибактериальной терапией проводится противовоспалительная, спазмолитическая и противоболевая терапия. Чтобы удостовериться в успешном излечении пиелонефрита, через 4—6 недель после окончания применения антибиотиков делается заключительный анализ мочи.
Людям, у которых после окончания применения антибиотиков почки инфицируются вновь, рекомендуется принимать малые дозы антибиотиков каждый день для профилактики.

Слово специалисту
Заболевания почек нередко приводят к инвалидности
— Светлана Григорьевна, какова ситуация в России в целом и в нашей области в частности с инвалидизацией населения из-за болезней почек?
— В структуре первичной инвалидности заболевания мочеполовой системы составляют, по данным Госкомстата РФ, 4%. В каждом третьем случае определяется II или даже I группа инвалидности.
Болезни почек составляют 5-6% от общей заболеваемости, более 60% больных моложе 40 лет.
По сводным данным Европейских центров гемодиализа, хронический пиелонефрит является причиной хронической почечной недостаточности в каждом пятом случае.
За последние 5 лет в Белгородской области уровень первичной инвалидности на 10 тыс. взрослого населения с болезнями почек (гломерулонефрит, пиелонефрит) составляет 0,6-0,7 %, из них 2/3 приходится на трудоспособный возраст; уровень повторной инвалидности на 10 тыс. населения — около 1 %, из них 3/4 приходится на трудоспособный возраст.
— Что чаще всего приводит к таким последствиям?
— Достаточно распространенное воспалительное заболевание почек инфекционного происхождения — пиелонефрит. Он может протекать в острой или хронической форме, поражать одну или обе почки. Бессимптомное же течение заболевания или слабая выраженность симптоматики при хроническом пиелонефрите часто притупляет бдительность больных, которые недооценивают тяжесть заболевания и недостаточно серьезно относятся к лечению.
Пациенты, страдающие пиелонефритом, составляют около 2/3 всех урологических больных.
Каждое новое обострение пиелонефрита вовлекает в воспалительный процесс все новые участки ткани почек. С течением времени на этом месте нормальная ткань почки погибает и образуется рубец. В результате длительного течения хронического пиелонефрита происходит постепенное уменьшение функциональной ткани (паренхимы) почки. В конце концов, почка сморщивается и прекращает функционировать. Это приводит к возникновению хронической почечной недостаточности.
— Значит, наша общая задача — обратить внимание белгородцев на факторы, предрасполагающие к возникновению и прогрессированию заболеваний почек. Назовите их.
— Если у человека появились: боли в поясничной области, чаще односторонние, ноющего характера, реже — интенсивные, иррадирующие в нижние отделы живота, половые органы, бедро; дизурические явления (болезненное учащенное мочеиспускание); выделение мутной мочи; озноб при выраженном обострении, иногда скоропреходящие подъемы температуры тела до 38,5-39° С, с нормализацией к утру; повышение артериального давления, головные боли, головокружения, следует не откладывая обратиться к врачу. Диагностику пиелонефрита и его лечение осуществляет врач уролог, нефролог. Прогноз хронического пиелонефрита определяется своевременностью и адекватностью терапии.
— Какие методы применяются сегодня для лечения заболеваний почек?
— Для лечения пиелонефрита применяют лекарственные методы (антибиотики, уросептики, нестероидные противовоспалительные препараты, антикоагулянты и т.д.), однако в тяжелых случаях, при запущенном заболевании дело может дойти и до хирургического лечения, высокой стадии развития хронической болезни почек (хронической почечной недостаточности), что в свою очередь приводит к инвалидности. Лечение хронической почечной недостаточности (ХПН) осуществляется преимущественно консервативными методами, лечение терминальной почечной недостаточности (хроническая болезнь почек 4-5 стадии) — методами, замещающими функции почек, то есть регулярное искусственное очищение крови посредством пропускания через фильтр (программный гемодиализ, хронический перитонеальный диализ). Эти методы применяются в двух диализных центрах, которые функционируют на территории областного центра.
— Верно ли, что к хронической почечной недостаточности могут привести не только заболевания почек, но и другие болезни?
— Да, ХПН может возникать не только вследствие заболеваний почек, но и по иным причинам. Среди них можно отметить заболевания сердечно-сосудистой системы — артериальную гипертензию, стенозы почечных артерий; эндокринной системы — сахарный и несахарный диабет, гиперпаратиреоз. Причиной ХПН могут служить системные заболевания соединительной ткани — системная красная волчанка, склеродермия и пр., ревматоидный артрит, геморрагический васкулит.
— Ваш совет нашим читателям.
— При появлении первых симптомов, о которых мы сегодня говорили, следует сразу обратиться к врачу. Помните, заболевания почек и мочеиспускательной системы не могут пройти сами. Рано или поздно их придется лечить. И лучше это сделать раньше, поскольку вероятность полного выздоровления в этом случае значительно выше.
Это инфекционное воспалительное заболевание почек, которое возникает при распространении патогенных бактерий из нижних отделов мочевыделительной системы. В большинстве случаев возбудителем пиелонефрита является кишечная палочка (E. Coli), которая в большом количестве высевается у пациентов в моче. Это очень тяжелое заболевание, сопровождающееся выраженными болевыми ощущениями и значительно ухудшающее самочувствие пациента.
Пиелонефрит легче предупредить, чем вылечить
Факты и статистика
К факторам риска развития пиелонефрита относятся:
- Врожденные аномалии развития почек, мочевого пузыря и уретры;
- СПИД;
- Сахарный диабет;
- Возраст (риск повышается по мере взросления);
- Заболевания предстательной железы, сопровождающиеся увеличением ее размеров;
- Почечнокаменная болезнь;
- Травма спинного мозга;
- Катетеризация мочевого пузыря;
- Хирургические вмешательства на органах мочевыделительной системы;
- Выпадение матки.
Причины возникновения пиелонефрита
Пиелонефрит вызывается бактериями. Они проникают в мочевыделительную систему через уретру, после чего распространяются в мочевой пузырь. Далее возбудитель переходит на вышестоящие структуры, в конечном счете проникая в почки. Более 90% случаев пиелонефрита вызваны кишечной палочкой – бактерией, размножающейся в кишечнике и проникающая в уретру из ануса во время дефекации. Этим объясняется повышенная частота заболеваемости среди женщин (ввиду анатомической близости ануса, наружных половых органов и уретры).
Восходящий путь инфицирования – наиболее распространенная причина развития острого пиелонефрита. Этим объясняется высокая частота заболеваемости среди женщин. Из-за анатомически короткой уретры и особенностей строения наружных половых органов кишечная флора у женщин обсеменяет паховую область и влагалище, в дальнейшем быстро распространяясь восходящим путем в мочевой пузырь и выше. Кроме кишечной палочки среди возбудителей пиелонефрита выделяют: Стафилококк (Staphylococcus saprophyticus, Staphylococcus aureus); Клебсиелла (Klebsiella pneumoniae); Протей (Proteus mirabilis); Энтерококк; Псевдомонада (Pseudomonas aeruginosa); Энтеробактер (Enterobacter species); Патогенные грибы. К более редким путям миграции инфекционных агентов в почки относят гематогенный и лимфогенный. Также микробы могут быть занесены при инструментальных манипуляциях, например, с катетерами. При последнем варианте наиболее вероятными возбудителями пиелонефрита становятся клебсиелла, протей и синегонойная палочка.
Характеризуется нарушением оттока мочи через мочеточники к мочевому пузырю и частичным забросом ее обратно в почечные лоханки. Если заболевание не диагностируется на ранних стадиях, застой мочи приводит к росту патогенных микроорганизмов, которые забрасываются в почку и вызывают ее воспаление. Частые повторные приступы острого пиелонефрита у детей вызывают тяжелые повреждения почек, результатом которых может стать их рубцевание. Это редкое осложнение, встречающееся, в основном, у детей младше 5 лет. Тем не менее, описаны случаи развития рубцовых изменений после перенесенного пиелонефрита у детей в пубертатном возрасте.
Повышенная склонность к рубцовым изменениям почек у детей объясняется следующими факторами:
- Рефлюкс у детей происходит при гораздо меньшем давлении, чем у взрослых;
- Сниженная сопротивляемость иммунной системы организма в отношении бактериальных инфекций в течение первого года жизни;
- Сложность ранней диагностики пиелонефрита в младенческом возрасте.
У 20 — 50% детей младше 6 лет, больных пиелонефритом, диагностируется везикулоуретральный рефлюкс. Среди взрослых этот показатель равен 4%. У 12% пациентов, находящихся на гемодиализе, необратимые повреждения почек развились на фоне пиелонефрита в раннем детстве. Другие причины развития пиелонефрита встречаются редко.
В некоторых случаях воспаление развивается не восходящим путем из мочевого пузыря, а непосредственно при попадании возбудителя в почки из других органов по кровеносным сосудам. Вероятность инфицирования повышается при закупорке мочеточников камнем или препятствии выведению мочи увеличенной простатой. Невозможность выведения мочи приводит к ее застою и размножению в ней бактерий.
Наиболее часто встречающиеся симптомы острого пиелонефрита включают:
- Повышение температуры, озноб
- Тошнота, рвота
- Общая слабость, утомляемость
- Тупая ноющая боль в боку на стороне поражения или внизу спины опоясывающего характера
- Частое мочеиспускание у женщин и частое мочеиспускание у мужчин
- Небольшие отеки
Дополнительные неспецифические симптомы пиелонефрита, характеризующие течение воспалительного заболевания:
- Лихорадка;
- Обезвоживание;
- Учащенное сердцебиение.
При хроническом течении пиелонефрита проявления заболевания могут возникать в более легкой форме, но сохраняться в течение длительного времени. При этом анализ крови спокойный, в моче лейкоциты, но бактериурии может не быть. При ремиссии отсутствуют симптомы, анализы крови и мочи в норме.
Каждый третий больной пиелонефритом имеет сопутствующие симптомы инфекции нижних отделов мочевыделительной системы (цистит у женщин, уретрит у мужчин):
Анализы при пиелонефрите
Анализ крови демонстрирует признаки воспаления (увеличение лейкоцитов, ускорение СОЭ). В анализах мочи выявляется значительное количество бактерий (более 10 в 5 степени КОЕ), более 4000 лейкоцитов в пробе Нечипоренко, гематурия разной степени, белок до 1 г на литр, снижается удельный вес мочи.
В биохимическом анализе крови может быть увеличение креатинина, мочевины, калия. Рост последнего свидетельствует о формировании почечной недостаточности.
При визуализации почек на УЗИ пораженный орган увеличен в объеме, утолщается и уплотняется его паренхима, наблюдается расширение чащечно-лоханочной системы.
Риск развития осложнений повышается у беременных женщин, а также у больных сахарным диабетом. Осложнениями острого пиелонефрита могут стать:
- Абсцесс почки (формирование полости, заполненной гноем);
- Почечная недостаточность;
- Сепсис (заражение крови) при попадании болезнетворных бактерий в кровеносное русло.
Пиелонефрит и сепсис
К сожалению, не всегда пиелонефрит легко поддается лечению, чаще из-за ошибок во время диагностики. В некоторых случаях заболевание переходит в тяжелую форму еще до обращения к врачу. Группы риска в данном случае составляют люди с травмами позвоночника (парализованные, не ощущающие боли в пояснице), а также немые, которые не могут самостоятельно пожаловаться при ухудшении состояния. Несвоевременное лечение или его отсутствие приводят к прогрессированию заболевания, росту бактерий и проникновению их в кровеносное русло с развитием сепсиса. Это состояние также называют заражением крови. Это тяжелое осложнение, часто оканчивающееся смертью больного. Больные пиелонефритом не должны умирать, так как это не тяжелое заболевание, которое можно быстро и эффективно вылечить антибактериальными препаратами. Но если заболевание осложняется сепсисом или, в терминальной стадии, септическим шоком, то риск смерти резко возрастает. Согласно мировой статистике, в мире умирает каждый третий больной сепсисом. Среди тех, кому удалось справиться с этим состоянием многие остаются инвалидами, так как в ходе лечения производится удаление пораженного органа.
Эмфизематозный пиелонефрит – это тяжелое осложнение острого пиелонефрита с высокой частотой смертельных исходов (43%). Факторами риска развития данного осложнения являются сахарный диабет или закупорка верхних отделов мочевыделительной системы. Основным симптомом является скопление газа в тканях почки, что приводит к их некрозу и развитию почечной недостаточности.
Пиелонефрит у беременных
Частота возникновения бактериурии во время беременности составляет 4-7%. Пиелонефрит развивается приблизительно у 30% беременных из данной группы (1-4% от общего количества беременных). Наиболее часто симптомы пиелонефрита проявляются во втором триместре. Среди осложнений пиелонефрита у беременных выделяют: Анемию (23% случаев); Сепсис (17%); Почечная недостаточность (2%); Преждевременные роды (редко). Повышенная частота развития бессимптомной бактериурии у беременных отмечается среди представительниц низкого социоэкономического класса, а также у многорожавших женщин.
В случае, когда возникает острый пиелонефрит или обостряется хронический с высокой температурой, снижением АД (артериального давления), сильными болями может развиться нагноительный процесс или нарушение оттока мочи - лечение может потребовать хирургическое вмешательство. Также в случае, когда прием таблетированных форм антибиотиков сопровождается рвотой, тошнотой или нарастает интоксикация - показана госпитализация больного. В остальных случаях врач может назначить лечение в домашних условиях. Для такого заболевания, как пиелонефрит, симптомы и лечение, как симптоматическое, так и антибактериальное, тесно связаны.
Симптоматическое лечение включает: Постельный режим в первые несколько суток (пододеяльный режим), то есть горизонтальное положение и тепло.
Нестероидные противовоспалительные средства для достижения обезболивающего эффекта и снижения температуры тела (метамизол, диклофенак, парацетамол – для детей); Обильное питье.
При хроническом пиелонефрите, как в период ремиссии, так и при обострении следует избегать влажного холода - это самый злейший враг слабых почек. Также желательно принимать в середине дня лежачее положение хотя бы на 30 минут и не допускать редкого опорожнения мочевого пузыря.
Антибактериальное лечение пиелонефрита у взрослых
Обычно антибиотик сначала назначается эмпирически на 5-7 дней, а затем возможно его замена с учетом результатов бактериального посева.
Внутривенное введение антибиотика показано только при тошноте и рвоте. Если состояние больного не улучшается через 48-72 часа после начала лечения, необходимо провести компьютерную томографию брюшной полости для исключения абсцесса и гидронефроза почки. Также понадобится провести повторный бактериологический анализ мочи с определением чувствительности возбудителя к антибиотикам. В некоторых случаях после проведения курса антибактериальной терапии может понадобиться повторное лечение антибиотиком другой группы. Лечение хронического пиелонефрита предполагает назначение продолжительных курсов приема антибактериальных препаратов.
Основная проблема лечения заболеваний, вызванных бактериями, это развитие устойчивости к антибиотикам. В том случае, когда были быстро выявлены характеризующие пиелонефрит симптомы, и лечение начато своевременно, для большинства пациентов прогноз остается положительным. Пациент считается здоровым, если возбудитель не определяется в моче в течение года после выписки.
Антибактериальная терапия пиелонефрита у детей
Лечение начинается с внутривенного введения антибактериальных препаратов. После достижения положительного эффекта и снижения температуры возможен переход на таблетированные формы препаратов цефалоспоринового ряда. Лечение легких форм может изначально производиться таблетированными препаратами.
Читайте также:


