Визус 1 расценки удаление папиломо вирусной инфекции
Папилломы и кондиломы — что это? Небольшое нарушение общей эстетики кожи или серьезная угроза здоровью? Нужно ли от них избавляться? Насколько безопасна и безболезненна процедура удаления? Остаются ли по ее итогам шрамы? Давайте вместе ответим на эти вопросы.
Что такое папилломы и кондиломы
На коже и на слизистой оболочке любого человека могут появиться самые разные новообразования: родинки, папилломы, бородавки. Некоторые из них со временем исчезают, другие, наоборот, меняют форму и увеличиваются. Как же узнать, какие из них безобидны, а какие таят угрозу здоровью? Если такие новообразования у вас есть, внимательно их рассмотрите.
Папилломы и кондиломы, в отличие от мелких пикантных родинок, не придают дополнительного шарма. Чаще всего они доставляют дискомфорт. Папилломы и кондиломы за счет особенностей своего месторасположения часто травмируются, на них могут появиться трещины, возникнуть кровотечения. А это весьма болезненно и опасно, так как может привести к занесению новых инфекций. Кроме того, накапливаясь в папилломах и кондиломах, вирус вызывает изменение генома клеток эпителия, они могут начать бесконтрольно делиться, что приведет к разрастанию пораженного участка кожи и, соответственно, к развитию тяжелых осложнений, в том числе к онкологии. Вот почему от папиллом и кондилом лучше всего как можно быстрее избавиться. Стоит отметить, что современные методы удаления этих новообразований практически безболезненны и не оставляют шрамов.
Поставить точный диагноз о характере новообразования на коже или слизистых может только врач-дерматовенеролог. Необходимо провести исследование на вирус папилломы человека методом полимеразной цепной реакции (ПЦР). Это современный, быстрый и высокоинформативный метод молекулярной диагностики различных инфекционных заболеваний на основе выявления их ДНК в пробах выделений половых органов (мазок), крови, слюны и т.д. Для обнаружения вируса папилломы человека обычно делают мазок половых органов. Процедура занимает всего пару минут и проходит абсолютно безболезненно. Этот анализ позволяет оценить количество вируса, а также определить, какой именно тип вируса папилломы человека имеет место.
Когда поставлен точный диагноз, нужно приступить к борьбе с папилломавирусной инфекцией. Лечение должно быть комплексным. Необходимо подобрать нужную терапию для подавления вируса в организме и удалить папилломы или кондиломы. Сегодня существует несколько продуктивных методов избавления от указанных новообразований, которые в большинстве своем безболезненны, безопасны и не оставляют шрамов.
Это удаление с помощью лекарственных препаратов. Например, ферезола или близкого ему по составу веррукацида, содержащего только высокоочищенные химические вещества: фенол и метакрезол. Оба соединения — природные. Они содержатся во многих растениях и обладают биологической активностью. Новообразования на коже удаляются с помощью этих препаратов путем прижигания. Однако ни в коем случае не делайте это самостоятельно! — их неосторожное использование может вызвать ожог.
При этом способе удаления папилломы и кондиломы сжигаются при помощи луча карбондиоксидного лазера. После процедуры обычно остается микроскопичная ранка, которая заживает в течение 3–4 недель. Удаление происходит точно, не повреждая соседних участков кожи. Реабилитации как таковой не предусматривается — кожа восстанавливается самостоятельно, рубцов не остается. Удалить лазером можно как единичные, так и множественных образования, расположенные на лице и теле, в том числе в деликатных местах (на веках, подмышками, в промежности). Лазерное удаление не проводится при наличии ранок или локальных воспалений кожи, при герпесе, общих инфекциях, беременности.
Метод заключается в кратковременном воздействии на папиллому очень низких температур. Удаляемая ткань разрушается благодаря мгновенному замораживанию. Обработанный азотом участок кожи теряет чувствительность и приобретает белый цвет. Полное заживление происходит через 5–6 недель. Преимуществами данного метода являются легкая переносимость процедуры пациентом, отсутствие необходимости обезболивания и риска образования рубцов. Однако при азотном удалении сложно определить глубину воздействия на папиллому или кондилому.
Еще один распространенный метод удаления новообразований, при котором достигается уничтожение патологической ткани путем воздействия на нее электрическим током с помощью аппаратов ЭХВЧ. Разрушение папиллом и кондилом происходит под действием высокой температуры и, как следствие, повреждаются также и соседние участки кожи. Электрокоагуляция обычно обходится недорого, но при ней возможен травматизм и плохая заживляемость. Плюс заключаются в том, что при этом типе удаления возможно контролировать глубину воздействия на кожу.
Хирургическое иссечение применяется в случаях удаления новообразований больших размеров. Удаление происходит в операционной под местной анестезией. При хирургическом иссечении захватывается также небольшая часть здоровой ткани. После операции накладываются косметические швы, которые снимают примерно через 7 дней в зависимости от индивидуальных показаний. При удалений новообразований на лице этот метод используют только в случаях крайней необходимости. Метод достаточно эффективный при удалении злокачественных образований.
Существуют и народные средства для удаления папиллом и кондилом. Известным методом является их обработка соком чистотела. Чтобы защитить кожу вокруг папилломы от ожога ядовитым соком этого растения, ее смазывают детским кремом, затем каплю лекарственной жидкости наносят в самый центр кожной опухоли. Еще одно средство — настой одуванчиков на спирте, он подсушивает и дезинфицирует кожу. Головками цветов плотно заполняют небольшую стеклянную тару и заливают ее этиловым спиртом. Настаивают около двух недель, раствор хранят в темном месте. Им смазывают пораженный участок до пяти раз в день. Трудно сказать, насколько все эти способы безопасны и эффективны, поэтому лучше не искушать судьбу и обратиться к врачу.
Старайтесь не мочить кожу после удаления новообразования, не обрабатывайте ее лосьонами, кремами, декоративной косметикой. Ни в коем случае не сдирайте корочку, образовавшуюся после процедуры! Это может привести к инфицированию ранки, удлинению сроков заживления, заметному рубцеванию. После отхождения корочки молодую кожу требуется защищать от попадания солнечных лучей кремом с УФ-фильтром. Это поможет избежать появления пигментных пятен. До полного отпадения корочки не прикасайтесь к этому месту мочалкой.
Прежде чем удалять новообразования на коже, необходимо проконсультироваться с дерматовенерологом, сдать необходимые анализы и получить медицинское заключение. Только после этого можно приступить к процедуре удаления. Желательно все это делать в одной клинике. Первичный осмотр дерматолога или дерматовенеролога обычно стоит около 1500 рублей. Удаление папилломы или кондиломы размером менее 0,5 см в диаметре при помощи аппарата Surgitron в среднем стоит примерно 800–1000 рублей, если диаметр больше 0,5 см, то удаление обойдется более чем в 1000 рублей. Криодеструкция стоит дешевле: маленькие папилломы можно удалить за 400 рублей, большие — за 600.
Как видите, существует немало способов для избавления от кондилом и папиллом, к тому же многие из них практически не доставят вам дискомфорта. А потому не стоит экспериментировать с собственным здоровьем, пытаясь самостоятельно избавиться от новообразований. Народные средства не всегда эффективны и, главное, могут быть небезопасны.


Опасность вируса в том, что некоторые его типы могут привести к онкологии. 98 % рака шейки матки (по данным учёных США — 100 %) связаны с ВПЧ. Вирус провоцирует рак влагалища, вульвы, анального канала, мужских половых органов, горла, рта. Причём смертельно опасное заболевание может развиться спустя годы, десятилетия после заражения, если возникнут благоприятные для этого условия.
Всего в группу ВПЧ входит более 170 вирусов и штаммов, из них примерно 40 передаются половым путём, а 13 способны вызвать рак.
Чтобы началось перерождение здоровой ткани в раковую, необходимо сочетание нескольких условий, в их числе — сбои в работе иммунной системы. Именно иммунитет — главный защитник в том числе и от увеличения вирусной нагрузки ВПЧ.

Очень важно периодически сдавать анализа на ВПЧ, чтобы предотвратить опасность, вызванную вирусом. Так, можно вылечить предраковое состояние шейки матки. Другие онкологии, связанные с ВПЧ, лучше поддаются лечению, если оно начинается на ранней стадии заболевания и контролируется периодическими исследованиями на снижение/повышение вирусной нагрузки.
ВПЧ: способы заражения, симптомы, онкогенные типы вируса
Основные способы заражения:
вагинальный, оральный, анальный секс с человеком, заражённым ВПЧ;
при родах — от матери к ребёнку.
Последние исследования американских и европейских учёных показали, что велика вероятность заражения ВПЧ в медицинских учреждениях — при переливании крови, использовании медицинского оборудования, вдыхании вирусных частиц, например — при лазерной абляции или электрокоагуляции кондилом.
Сложность борьбы с неполовыми формами заражениями в том, что вирус чрезвычайно устойчив к большинству дезинфицирующих средств. ВПЧ — первый вирус, оказавшийся нечувствительным к инактивации (обработке) глутаровым альдегидом (средством для стерилизации хирургических инструментов, требующих абсолютной чистоты). Перед врачами и технологами встала проблема обеззараживания приборов, которые нельзя автоклавировать и подвергать воздействию агрессивных химических соединений.
Симптомы и типы вируса папилломы человека
Симптомы заражения различаются в зависимости от типа ВПЧ. Некоторые типы, например — ВПЧ5, сохраняются в организме человека без клинических симптомов и могут быть обнаружены только специальными исследованиями. Штаммы ВПЧ1, 2, 4, 7, 22, 63 вызывают образование бородавок на руках, ногах, подошвах.
Типы 6, 11, 42, 44 способны вызвать развитие генитальных бородавок, папилломатоза гортани; 6, 16, 18, 31 и другие — анальной дисплазии; 60 — вирусной кисты.
К раку половых органов способны привести штаммы 26, 53, 66. Штаммы с высоким онкориском — 33, 35, 39, 51, 52, 56, 58, 59. Самым высоким риском трансформации клеток в злокачественные обладают типы 16, 18, 31, 45.
Анализы на ВПЧ у женщин и мужчин
Анализы на ВПЧ нужно пройти каждому взрослому человеку самостоятельно, без назначения, т. к. вероятность, что вы заражены — 8 из 10.
Направление на анализ обычно выдаётся дерматологом, урологом, гинекологом при наличии характерных внешних признаков или заболеваний, причиной которых может стать вирус.

Анализы на ВПЧ сдают при планировании беременности, при выявлении причин и лечении бесплодия, патологий беременности и вынашивания. В этом случае анализы сдают оба партнёра.
Факторами риска и поводом для сдачи анализа у женщин также являются:
ранняя половая жизнь;
отношения с разными, иногда сразу несколькими половыми партнёрами;
общие хронические, гинекологические заболевания, патологии;
Факторами риска и поводом для сдачи анализа у мужчин также являются:
множественные половые контакты;
половые контакты с женщинами, заражёнными ВПЧ;
сужение крайней плоти;
Методы диагностики ВПЧ
Кольпоскопия — осмотр с помощью кольпоскопа влагалищной части шейки матки, входа и стенок влагалища. Это простой, недорогой, но высокоинформативный метод диагностирования заболеваний шейки матки.
Клиническое значение имеет расширенная кольпоскопия с применением нескольких тестов — с 3-процентной уксусной кислотой, йодным раствором Люголя. Тесты выявляют различные типы эпителия, позволяют оценить размеры и качество патологических образований (при их наличии), сосудистый рисунок, качество шеечных желёз.
Во время кольпоскопии проводят прицельную биопсию с наиболее атипично изменённых участков.
Задача цитологического исследования шеечных мазков (тест Папаниколау, пап-тест) — выявление специфических для ВПЧ-инфекции клеток — койлоцитов и дискератоцитов.
Подтверждением папилломовирусной инфекции считается обнаружение койлоцитов, трансэпителиальной лимфоцитарной инфильтрации, базально-клеточной гиперплазии в биоптате (биоматериале, взятом на исследование).
Пап-тест обязателен для:
женщин после 30 лет;
женщин, у кого был ранее диагностирован ВПЧ;
женщин, у кого во время кольпоскопии обнаружили зоны с изменённым эпителием.
По результатам пап-теста определяют класс опасности для здоровья женщины: 1—2 класс — без подозрения на рак, 3 класс — подозрение на онкологию, 4—5 класс — наличие раковых клеток в малом или большом количестве.
К недостаткам цитологического исследования относят сложность исполнения, высокие квалификационные требования к врачу-цитологу. Потому проходить исследование нужно в диагностических центрах и лабораториях, персонал которых постоянно подтверждает свой профессионализм.
Гистологический метод обнаружения ВПЧ можно было бы считать золотым стандартом диагностики вируса, однако мешает его высокая стоимость, невозможность частого проведения и не всегда точный прицельный забор биоптата из шейки матки. Для проведения гистологической диагностики также требуются специалисты очень высокой квалификации.
Поэтому гистологическое исследование биоптата часто служит дополнением к пап-анализу. Оно позволяет оценить состояние клеток, степень поражения, определить, чем является новообразование — опухолью или кондиломой.
ПЦР диагностика папилломавируса
Полимеразная цепная реакция (ПЦР) относится к высокоразрешающим технологиям детекции нуклеиновых кислот. Современные ПЦР тест-системы обладают высокой чувствительностью, используются не только для выявления ВПЧ, но и вирусной нагрузки на организм (количественный показатель заражённости) главных клинически значимых генотипов (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59), которые ответственны за почти 94 % случаев тяжёлых цервикальных дисплазий и рака шейки матки. ПЦР тест-системы используют также для обнаружения штаммов ВПЧ 6 и 11.
Такие возможности тест-системы позволяют прогнозировать течение ВПЧ-инфекции, оценивать эффективность терапии. Установлено, что папилломавирусная инфекция имеет дозозависимый эффект: чем выше концентрация ДНК вируса в исследуемом материале, тем выше риск развития неоплазии и раковой опухоли.
В результатах теста указывают концентрацию ВПЧ:
Lg 5 — папилломавирус обнаружен в высокой концентрации, вирусная нагрузка на организм высокая.
Виды исследуемого материала, правила забора:
для пап-теста — шеечный мазок;
для цитологического исследования — биоптат, взятый прицельно с атипично изменённых участков слизистой.
для ПЦР-теста — соскоб клеток слизистых оболочек генитального тракта.
Мазок у женщин берут из цервикального канала, у мужчин — из уретры. Для мазка используют мягкую щётку или ватный тампон. Их бережно вводят в канал, затем осторожно вынимают, вращая. На поверхности щётки/тампона остаются эпителиальные клетки, нужные для исследования.
Как подготовиться к анализу на ВПЧ
Взятие биоматериала не проводится во время менструации, за 5 дней до её начала и в течение 5 дней по окончании. Нельзя проходить исследование, если есть воспалительные процессы.
За 2 суток до забора биоматериала женщинам и мужчинам нужно воздержаться от сексуальных контактов. Женщинам нельзя в течение 48 часов использовать вагинальные кремы, лекарства, суппозитории, спринцевания, тампоны, вместо ванны нужно принимать душ. Мазок берут до проведения любых гинекологических манипуляций или через 2 суток после них.

Если биоматериал берут из уретры, то от последнего мочеиспускания до забора биоматериала должно пройти не менее 90 минут.
При заборе биоптата для гистологического исследования соблюдаются те же правила, что и при подготовке к забору мазка. После биопсии в течение 2—3 недель нельзя:
вступать в половые контакты,
испытывать значительные физические нагрузки,
перегреваться (баня, сауна, жаркая погода),
купаться в открытом водоёме или бассейне,
принимать препараты, разжижающие кровь;
использовать вагинальные средства.
Если возникнет кровотечение, следует пользоваться только прокладками (не тампонами!)
На точность результата могут влиять антибиотики, пробиотики, местные антисептики, которые вы принимали/применяли даже 2 месяца назад. Перед сбором материала нужно рассказать врачу обо всех лекарственных средствах, которыми вы пользовались или пользуетесь.
Стоимость исследования на наличие папилломавирусной инфекции в АО " СЗДЦМ"
Стоимость исследования на заражение ВПЧ зависит от вида исследования, охвата штаммов вируса, определения типа/без определения, расчёта вирусной нагрузки.
Цены на виды исследований в медицинских подразделениях АО "СЗДЦМ" представляют собой разнообразные комбинации по охватности, подробности, прогностической ценности.
Какой способ исследования выбрать, вам подскажет врач — гинеколог, дерматолог, венеролог. Если вы сдаёте анализы по собственной инициативе, выберите исследование на наличие онкогенных штаммов ВПЧ.
Где сдать анализы на ВПЧ
Анализы на ВПЧ вы можете сдать в медицинских подразделениях АО "СЗДЦМ", расположенных в Санкт-Петербурге, Ленинградской области, в Великом Новгороде, Старой Руссе и других городах.
Чтобы найти ближайший к вам пункт, воспользуйтесь интерактивной картой или перечнем медицинских учреждений АО "СЗДЦМ".
Во всех наших отделениях — терминалах и центрах — вас встретят внимательные, опытные специалисты с высокой квалификацией. Медицинские учреждения АО "СЗДЦМ" оснащены современным оборудованием, лабораторными материалами, одноразовыми инструментами и расходными материалами.
Мы гарантируем вам точность исследований, заботливое отношение, полную конфиденциальность ваших личных данных и результатов обследования.
Будьте здоровы! А для этого вовремя и регулярно проходите важные обследования в АО "СЗДЦМ".
Мы поможем вам сохранить и вернуть здоровье!
Лаборатория АО "СЗЦДМ" предлагает услуги, обеспечивающие комплексное и преемственное лабораторное обследование пациента
Диагностика В медицинских центрах АО "СЗЦДМ" проводят качественные диагностические исследования всего организма
Лечение Наши медицинские центры ориентированы на обслуживание пациентов в амбулаторном режиме и объединены единым подходом к обследованию и лечению пациентов.
Реабилитация Реабилитация - это действия, направленные на всестороннюю помощь больному человеку или инвалиду для достижения им максимально возможной полноценности, в том числе и социальной или экономической.
Выезд на дом Внимание! Действует акция "Выезд на дом - 0 рублей"
Профосмотры АО "СЗЦДМ" проводит профилактические осмотры работников, которые включают в себя - комплексы лечебных и профилактических мероприятий, проводимых для выявления отклонений в состоянии здоровья, профилактики развития и распространения заболеваний.
Наиболее часто такие образования появляются на лице, в ушах, под мышками, в интимной зоне и др. Иногда их обнаруживают в мочевом пузыре, на шейке матки, в гортани, на слизистых оболочках рта. Наиболее опасны генитальные папилломы, потому что они могут перерождаться в злокачественные.
Причины появления
Данное заболевание имеет вирусную этиологию. Причиной служит вирус папилломы человека (ВПЧ), носителями которого является 90% всего населения планеты. Не у всех людей вирус проявляется внешне (это зависит от иммунитета кожи), однако это не мешает заражению, которое возможно:
- через микротравмы на коже;
- половым путем;
- во время родов (у младенца появляются аногенитальные бородавки);
- не исключено инфицирование ВПЧ бытовым путем через полотенца, одежду, хирургический инструментарий Источник:
Нарвская О.В. Вирус папилломы человека. Эпидемиология, лабораторная диагностика и профилактика папилломавирусной инфекции / О.В. Нарвская // Инфекция и иммунитет. - 2011. - Т. 1. - № 1. - С. 15-22. .
Папилломы появляются не сразу. Вирус имеет инкубационный период, который может достигать нескольких лет. Факторами риска развития ВПЧ-инфекции являются Источник:
Долгополова И.А. Папилломавирусная инфекция - клиника, диагностика, лечение / И.А. Долгополова // Педиатрическая фармакология. - 2007. - Т. 4. - № 1. - С. 56-60. :
- раннее начало половой жизни, большое количество половых партнеров;
- контакт с женщиной, больной раком шейки матки, или имеющей генитальный папилломатоз;
- ассоциация ВПЧ с другими ИППП (хламидиоз, уроненитальный микоплазмоз, гонорея, трихомониаз, бактериальный вагиноз, HSV-инфекция, ВИЧ, цитомегаловирусная инфекция, сифилис и т.д.);
- местные раздражители (выделения из влагалища, уретры, прямой кишки при различных патологических состояниях, мацерация, скопление смегмы и т.д.);
- дисбиотические состояния;
- курение, алкоголь;
- транзиторные иммунодефицитные состояния, возникающие при авитаминозе, избыточной инсоляции, атопическом дерматите, беременности, лечении цитостатиками и др.
Перечисленные факторы также способны спровоцировать увеличение числа новообразований, если отсутствует их грамотное лечение.

Кандидат медицинских наук. Хирург, проктолог, флеболог в "СМ-Клиника"
Разновидности папиллом
По типу новообразования делятся на врожденные и приобретенные.
По степени распространения – на единичные и множественные (папилломатоз).
По типу ВПЧ выделяют:
Самые распространенные образования. Появляются в виде папулы, имеющей форму шара и малые размеры. Разрастаясь, такая папиллома темнеет, ее форма становится неровной, как и поверхность. Бывают единичными и множественными (дочерние образования от материнского). Возникают на руках, лице, подошвах и др. Подошвенный подтип – это грубые образования, врастающие в ткани, внешне похожи на мозоли, причиняют боль, когда человек ходит.
Вначале представляют собой небольшие желтоватые уплотнения, которые вытягиваются и темнеют по мере роста. Имеют очень тонкую ножку, которая является их особенностью. Локализуются на шее, в паху, на веках, под молочными железами, под мышками.
Круглые или овальные папилломы, возвышающиеся на 1-2 мм над кожей. Имеют цвет от телесного до светло-коричневого, располагаются по несколько штук. Локализуются на лице, в верхней части тела, на половых органах и др.
Методы удаления
Папилломы удаляются ввиду эстетических соображений, из-за частой травматизации их основания, в связи с чем новообразования чернеют и воспаляются. Кроме того, они могут свидетельствовать о наличии внутриэпидермального рака.
Самая распространенная методика. В ходе процедуры на новообразование воздействует прижигающий лазерный луч. С его помощью удаляется дефект, одновременно останавливается кровотечение. Рана быстро заживает, рубцов не остается. Технология применяется для лечения единичных образований и папилломатоза.
Так называемый радиоволновой скальпель отсекает новообразование целиком, а не выжигает его. Пациент при этом не испытывает дискомфорта. Главное преимущество методики в том, что сохраняется ткань папилломы, что позволяет провести гистологическое исследование.

Криодеструкция заключается в замораживании пораженной ткани, вследствие чего происходит постепенное ее отторжение. Процесс может занять несколько недель, поэтому технология применяется реже других.
Метод заключается в прижигании папилломы электрическим током: высокой частоты либо постоянным. Позволяет также проводить гистологию удаленного биоматериала. Однако может повлечь рецидив, оставляет рубцы.
Удаление папиллом лазером: описание процедуры
Процедура длится около 5 минут, обычно требуется только один сеанс (за исключением очень тяжелых случаев). Местная анестезия не обязательна, так как при малом размере папилломы болевые ощущения во время лазерного удаления отсутствуют, однако она используется по просьбе пациента или при объемных новообразованиях.
Преимущества лазерной процедуры
- полная стерильность;
- мгновенный результат;
- отсутствие повреждений местных тканей;
- безопасность;
- нет гнойных осложнений;
- безболезненность;
- отсутствие шрамов и рубцов;
- минимальный период реабилитации.
Противопоказания:
- онкология;
- беременность;
- герпес в зоне папилломы;
- простуда;
- свежий загар;
- сахарный диабет в стадии отсутствия выраженных симптомов (декомпенсации).
Уход после процедуры
После удаления папилломы зона вмешательства обрабатывается антисептиком, это нужно делать пациенту и самостоятельно, дома, пока не образуется корочка. Могут быть рекомендованы ранозаживляющие наружные средства.
Ранку нужно беречь от попадания воды в течение нескольких дней после процедуры. Когда образуется корочка, ее нельзя удалять. На месяц рекомендуется исключить УФ-воздействие на зону вмешательства и на неделю – вероятность механических повреждений (например, жесткими элементами одежды). На протяжении двух недель нельзя посещать бассейн, баню, переохлаждаться.
Наш медицинский центр оказывает множество услуг, включая лечение папиллом. У нас работают одни из лучших специалистов Северной столицы – более 15 высококлассных хирургов. Чтобы задать дополнительные вопросы и записаться на лазерное удаление папилломы, позвоните нам по телефону +7 (812) 435 55 55.
- Долгополова И.А. Папилломавирусная инфекция - клиника, диагностика, лечение / И.А. Долгополова // Педиатрическая фармакология. - 2007. - Т. 4. - № 1. - С. 56-60.
- Киншт В.Н. Вирусы папилломы человека / В.Н. Киншт, А.Г. Кудряшов // Мать и дитя в Кузбассе. - 2003. - № 4 (15). - С. 15-17.
- Нарвская О.В. Вирус папилломы человека. Эпидемиология, лабораторная диагностика и профилактика папилломавирусной инфекции / О.В. Нарвская // Инфекция и иммунитет. - 2011. - Т. 1. - № 1. - С. 15-22.
| Наименование услуги (прайс неполный) | Цена (руб.) | В рассрочку (руб.) |
|---|
| Иссечение/удаление доброкачественных образований кожи и слизистой оболочки I кат. сложности | 2550 | - |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Способы оплаты медицинских услуг "СМ-Клиника"
Оплачивать услуги клиники можно любым удобным способом, в том числе наличными средствами, с помощью банковских карт основных платежных систем, а также с помощью карт рассрочки "Совесть" или "Халва":

Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online - администратор свяжется с Вами для подтверждения записи.
Особенности заболевания
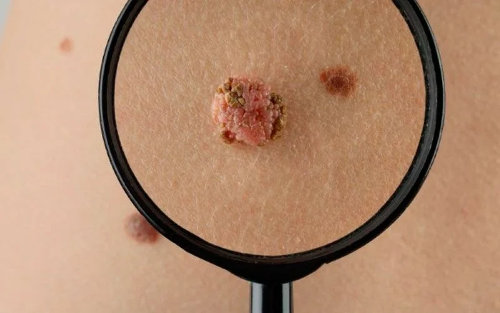
Остроконечные кондиломы еще называют генитальными бородавками. В структурном плане они представляют собой характерные сосочковые выросты на слизистых оболочке крайней плоти у мужчин, вульвы и влагалища у женщин – в местах внедрения инфекционного возбудителя. В роли возбудителя выступает вирус папилломы человека (ВПЧ, папилломавирус), который передается при интимном контакте.
Генитальными кондиломами называют небольшие доброкачественные образования, которые появляются на половых органах у мужчин и женщин. Заболевание, вызываемое вирусом папилломы человека, имеет инфекционную природу и провоцируется ВПЧ 6 и 11 типов. Внешне кондиломы представляют собой остроконечные выросты, выступающие над поверхностью гениталий. Сначала новообразования могут быть единичными, но через какое-то время они начинают образовывать колонии, приобретая вид петушиного гребня или цветной капусты.
У женщин ВПЧ обычно поражает область паха, больших и малых половых губ, анального отверстия, а также влагалища и шейки матки. У мужчин ― слизистые оболочки крайней плоти и заднего прохода. По мере прогрессирования кондиломы могут прорастать в уретру и прямую кишку. Постоянный контакт с нижним бельем приводит к травмированию новообразований и вторичному инфицированию области промежности.

На фоне заболевания у пациентов обычно снижается иммунитет, в результате чего повышается восприимчивость организма к другим инфекциям, передаваемым половым путем. При этом наиболее неблагоприятный прогноз связан с поражением влагалища и шейки матки, поскольку существует прямая связь между ростом новообразований и появлением злокачественных опухолей репродуктивных органов.
Для того чтобы не допустить осложнений, пациентам рекомендуется регулярно проходить обследование у гинеколога или уролога. При обнаружении кондилом на интимных местах требуется их удаление, это наиболее эффективный способ предотвратить появление атипичных клеток.
Причины развития заболевания
- активная половая жизнь, частая смена партнеров;
- отказ от применения контрацептивов;
- использование чужих полотенец, мочалок или других средств гигиены;
- хронические заболевания (туберкулез, ВИЧ, сахарный диабет);
- гиповитаминоз, ослабленный иммунитет и др.
Помимо этого, причиной появления кондиломатоза (разрастания остроконечных кондилом) может стать регулярное переутомление. Способствуют ослаблению иммунитета и вредные привычки, стрессовые ситуации, гормональные сбои. Риск заражения от партнера с остроконечными кондиломами составляет более 80%. Инкубационный период длится от 1 до 8 месяцев.
Симптомы кондиломатоза
Внешне кондилома представляет собой новообразование на ножке, имеющее:
- неровную бугристую поверхность;
- розовый, телесный или коричневый цвет;
- диаметр от 1 мм до 2 см.
Чаще всего кондиломы появляются в местах, подверженных травмированию во время полового акта. Небольшие наросты не причиняют физического дискомфорта. Как правило, жалобы на самочувствие появляются по мере разрастания кондилом, в этом случае у пациента или пациентки могут появиться следующие симптомы:
- боль, зуд и жжение при травмировании выростов;
- повышение выделения слизистого секрета из половых органов;
- неприятный запах из интимных мест;
- ощущение инородных образований в области промежности, дискомфорт во время физических нагрузок и ходьбы;
- при поражении уретры/прямой кишки могут наблюдаться проблемы с мочеиспусканием/дефекацией.
Диагностика заболевания
Лабораторные анализы/ Это основа диагностики ВПЧ, поскольку внешние проявления кондиломатоза (широкие кондиломы) могут указывать на другие патологии (например, вторичные признаки сифилиса).
- Мазок из влагалища или пениса на ПЦР. Анализ позволяет выявить наличие участков ДНК вируса, штаммы и количество.
- Исследования на сифилис и ВИЧ. Выполняются с целью исключения патологий у пациента и постановки правильного диагноза.
- Анализы на ЗППП. Кондиломатоз нередко развивается на фоне инфекций, передаваемых половым путем, программа терапии разрабатывается с учетом их наличия.
- Иммунограмма. Анализ позволяет определить состояние иммунной системы и стадию развития кондиломатоза.
- Онкоцитология. Мазок с поверхности кондилом берется и у мужчин, и у женщин для исключения озлокачествления новообразования.
Биопсия новообразования. Проводится при подозрении на предраковые состояния и онкологические опухоли, спровоцированные вирусом ВПЧ. Врач берет для анализа участок видоизмененной ткани для гистологического исследования в лаборатории.
Кольпоскопия. Процедура проводится при выявлении кондилом у женщин во время гинекологического осмотра и предполагает детальный осмотр стенок влагалища и шейки матки при помощи специального микроскопа. Под контролем кольпоскопа также выполняется прицельная биопсия.
Уроцистоскопия. Обследование проводится при наличии кондилом в мочеиспускательном канале. Эндоскоп, представляющий собой тонкую гибкую трубку с оптикой и подсветкой на конце, вводится в уретру и позволяет не только осмотреть ее стенки, но и выполнить биопсию.
Показания для удаления кондилом
- стремительное увеличение размеров и количества новообразований;
- наличие крупных кондилом, не реагирующих на местную медикаментозную терапию;
- постоянное травмирование выростов;
- угроза заражения плода у беременных женщин;
- физический и психологический дискомфорт.
Удаление генитальных кондилом показано при любой их локализации, любых размерах и количестве. Новообразования на теле необходимо удалять только в том случае, если они причиняют дискомфорт.
Подготовка к удалению кондилом в интимных местах
Перед проведением операции пациенту необходимо сдать анализы, чтобы врач выявил штамм ВПЧ, исключил онкологическое перерождение клеток и разработал программу комплексного лечения. Для каждого пациента список диагностических процедур будет различным, поскольку не всегда есть необходимость в выполнении биопсии и некоторых других исследований. В большинстве случаев необходимо сдать:
- анализы крови (ПЦР, ЗППП, ВИЧ и сифилис);
- тест на штамм ВПЧ;
- мазок для оценки микрофлоры влагалища.
В день операции рекомендуется принять душ и поменять нательное белье. После процедуры удаленные ткани подлежат лабораторному морфологическому исследованию для исключения онкогенности.
Методы удаления кондилом
Лазерное удаление кондилом
Метод считается оптимальным для устранения новообразований во влагалище и в области шейки матки. Оперативное вмешательство производится достаточно быстро и с минимальной кровопотерей. Края раны коагулируются, так что на месте удаленной кондиломы сразу образуется корочка. Во время процедуры пациентка практически не испытывает дискомфорта за счет местной анестезии. Период восстановления после удаления кондилом лазером занимает не более недели.
Применение бесконтактного радиоволнового ножа считается не менее эффективным методом, чем удаление кондилом лазером. Способ используется для устранения новообразований на наружных половых органах и в области анального кольца. Радиоволновая деструкция требует применения местного обезболивающего. После процедуры ткани новообразований естественным образом отторгаются от здорового эпителия. Период восстановления занимает 7―14 дней в зависимости от масштабов вмешательства.
Удаление остроконечных кондилом в интимных местах производится посредством их замораживания жидким азотом. Этот метод, в отличие от двух предыдущих, предполагает не физическое, а химическое воздействие. Криодеструкция позволяет устранить новообразования за один сеанс и при этом снизить риск рецидива. Процедура применяется для удаления кондилом на больших и малых половых губах у женщин. После криодеструкции не остается рубцов. Период реабилитации составляет 10―14 дней.
Хирургическое удаление кондилом при помощи лазера или радиоволнового ножа является предпочтительным за счет:
- безболезненности (применяется местная анестезия);
- небольшого времени проведения манипуляции (до получаса);
- отсутствия кровотечений;
- минимального риска инфицирования раны;
- короткого реабилитационного периода (около 2 недель).
Многие пациенты, стесняясь своего заболевания, проводят лечение в домашних условиях, прижигая кондиломы различными препаратами. Это не выход из ситуации, поскольку без лабораторных анализов нельзя узнать, существует ли риск перерождения новообразования в злокачественное. Потеря времени и неправильное лечение могут быть критичными, поэтому своевременное обращение к врачу в некоторых случаях способно спасти жизнь.
Реабилитационный период после удаления кондилом
После проведения хирургического лечения пациенты могут испытывать неприятные ощущения в области промежности: зуд, жжение, боль при мочеиспускании/дефекации. Это временные неудобства, которые пройдут уже через несколько дней. Для того чтобы ускорить процесс восстановления, пациентам рекомендуется в течение недели:
- не заниматься тяжелой физической работой, не посещать спортзал;
- не сидеть и не стоять больше 1 часа;
- соблюдать интимную гигиену;
- отказаться от обтягивающего тесного белья.
В зависимости от показаний врач может посоветовать сидячие ванночки для промежности, а также прием лекарственных препаратов. Только комплексная терапия и профилактические мероприятия для укрепления иммунитета позволят свести к минимуму риск рецидивов кондиломатоза.
Спустя 10 дней после операции по удалению кондилом на интимных местах пациенты могут оценить результаты:
- гладкая чистая кожа без бугорков и наростов;
- отсутствие неприятного запаха, нормализация микрофлоры половых органов;
- свобода движений без боли и страха повредить новообразования в промежности;
Помимо этого, к человеку возвращается уверенность в себе и своей привлекательности, пропадает психологический дискомфорт. Именно такое состояние психологи считают основой полноценной личной и социальной жизни.
В клинике работают врачи с обширным практическим опытом. Трудовой стаж некоторых специалистов превышает 30 лет.
Вы сможете сдать в нашей клинике любые лабораторные анализы и пройти аппаратную диагностику (гистероскопию, эндоскопию).
Передовые методы лечения
Специалисты клиники проводят удаление кондилом с помощью лазера, радиоволнового ножа и других современных методик.
Стоимость наших услуг остается средней по Москве при объективно высоком качестве медицинских услуг.
Читайте также:


