Узи при инфекционных заболеваниях
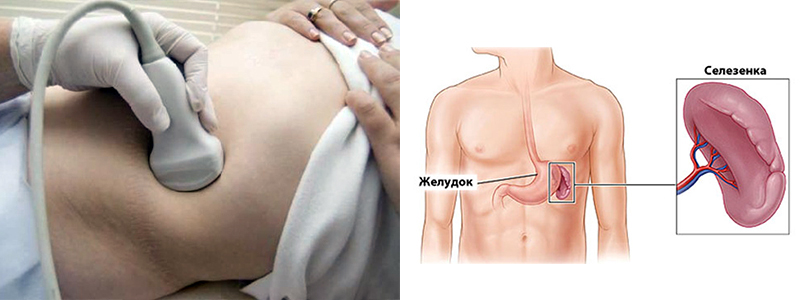
УЗИ селезенки - это метод изучения состояния органа с помощью ультразвуковых волн.
УЗИ селезенки – безопасный и информативный метод диагностики, с помощью которого можно выявить заболевания этого органа. Обследование дает возможность установить ее локализацию и размеры, наличие разрывов, уплотнений, каких-нибудь образований, а также их расположение. Селезенка является важной частью организма: с ней связано состояние иммунитета, она играет важную роль в процессе кроветворения.
Показания к прохождению исследования – болезненные ощущения в верхних отделах живота, стабильная тяжесть в правом подреберье, постоянная горечь во рту, дискомфорт после еды. Другие показания при которых необходимо сделать УЗИ селезенки – повышенное газообразование в кишечнике, а также приступы острых болевых ощущений в правом подреберье или опоясывающие боли (включая давние и единичные случаи).
УЗИ селезенки проводится при обследовании органов брюшной полости или отдельно, если существуют показания, такие как:
- Внезапные боли в левом боку, возникшей в результате механической травмы, удара, падения или без причины;
- После перенесенного инфекционного заболевания;
- При хронических заболеваниях других органов брюшной полости, например, печени;
- Обследование на наличие доброкачественных или злокачественных новообразований.
Готовиться к УЗИ селезенки надо точно так же, как и к аналогичному исследованию брюшной полости. За 2-3 дня до него надо сесть на диету без продуктов, способствующих газообразованию (сладости, бобовые, капуста, пшеничный хлеб и т.д.), в это же время стоит принимать сорбенты и средства, улучшающие пищеварение.
- Наличие заболеваний крови, печени, желчного пузыря, поджелудочной железы
- Патологии развития органа
- Заболевания селезенки, которые могут сопровождаться следующими симптомами:
- Болезненность в левом подреберье
- Увеличение органа
- Травматизация органа
- Инфекционные заболевания

Для получения четких результатов необходимо подготовиться к УЗИ селезенки. Подготовка заключается в исключении из рациона продуктов, способствующих газообразованию, к ним относятся свежие овощи, бобовые, дрожжевые хлебо-булочные изделия и т.д. За 2-3 дня до исследования рекомендуется начать прием энтеросорбентов, способствующих снижению газообразования, а накануне исследования провести очистку кишечника. УЗИ селезенки проводят натощак, поэтому последний прием пищи должен быть за 7-8 часов до исследования. Исключение составляют пациенты с сахарным диабетом, которым разрешен легкий завтрак.
УЗИ селезенки проводится в положении лежа на спине или на правом боку. Верхняя часть живота освобождена от одежды. На левую верхнюю часть брюшной полости наносится специальный гель улучшающий проводимость. Исследование органа проводится в разных плоскостях, поэтому врач ультразвуковой диагностик может попросить задержать дыхание на глубоком вдохе или лечь на валик. Продолжительность процедуры составляет около 15-20 минут.
Сделать УЗИ селезенки можно в клинике МедЭлит по направлению врача или по собственному желанию. Эта процедура достаточна информативна и позволяет выявить заболевания селезенки на ранней стадии. После проведенной диагностики, может потребоваться консультация специалиста, врача-гастроэнтеролога или гепатолога, который сможет подобрать соответствующее лечение заболеваний селезенки по результатам исследования.
Любите себя, относитесь бережно к собственному здоровью! Чувствуйте себя уверенно с нашими специалистами. Мы поможем!
Запишитесь на прием ежедневно с 9 до 21: 8 495 646-07-47
Или оставьте ваш номер телефона, мы вам перезвоним в удобное для вас время
Наши специалисты обладают огромным опытом, современными знаниями и используют в своей ежедневной практике новейшие технологии диагностики и лечения.

Стаж работы 20 лет
Кандидат медицинских наук, врач ультразвуковой диагностики.
Специалист УЗИ экспертного уровня. Соавтор 12 научных работ в области ультразвуковой диагностики при различных заболеваниях органов брюшной полости.

Опыт работы c 2001
cосудистый хирург, врач ультразвуковой диагностики
Профессионал в ультразвуковой диагностике сердечно-сосудистой патологии, оперирующий сосудистый хирург (флеболог).

Опыт работы c 2012
врач ультразвуковой диагностики
Владеет методами ультразвукового исследования внутренних органов, а также методиками доплерографии, эластографии сдвиговой волной, эластомерии и стеатометрии с помощью аппарата Fibroscan.
Полный текст:
Введение. Полиэтиологичность и многообразие клинических проявлений острых кишечных инфекций определяют трудности дифференциальной диагностики с острой хирургической патологией органов брюшной полости.
Цель работы: выяснение причин ошибочной диагностики хирургической патологии органов брюшной полости, имеющих сходные симптомы с острыми кишечными инфекциями.
Материалы и методы. В работе представлен анализ 2940 медицинских карт пациентов, госпитализированных в отделение кишечных инфекций инфекционной клинической больницы № 4 г. Уфы с подозрением на острые кишечные инфекции. Среди них у 42 больных после клинико-лабораторного обследования был установлен непрофильный характер заболевания, и они чаще в экстренном порядке переводились в соответствующие стационары.
Результаты и обсуждение. Авторами выделены наиболее ранние и информативные клинико-анамнестические, лабораторные показатели с целью своевременной дифференциальной диагностики острых кишечных инфекций с разнообразной хирургической патологией органов брюшной полости, прежде всего с острым аппендицитом, опухолями кишечника, соматическими заболеваниями желудочно-кишечного тракта, геморрагической лихорадкой с почечным синдромом и инфарктом миокарда.
Выводы. При распознавании непрофильных заболеваний были тщательно изучены общеклинические анализы, копроцитограмма, результаты бактериологического и иммуноферментного анализов испражнений и рвотных масс на патогенные и условно-патогенные энтеробактерии, ротавирусы, данные УЗИ и рентгенографии органов брюшной полости.
Введение
Острые кишечные инфекции (ОКИ) занимают одно из ведущих мест в инфекционной патологии 1. Отличаются ОКИ полиэтиологичностью, многообразием клинической картины, что обусловливает особую важность своевременной диагностики [1, 2, 4]. Под маской ОКИ могут протекать хирургические, терапевтические, гинекологические, онкологические и другие заболевания [5, 6]. Целью нашего исследования явилось выяснение причин ошибочной диагностики хирургической патологии органов брюшной полости, имеющих сходные симптомы с острыми кишечными инфекциями.
Для достижения поставленной цели необходимо было провести клинический анализ ошибочной диагностики ОКИ, определить структуру заболеваний, ведущий симптомокомплекс, который привел к неправильной первичной диагностике различных заболеваний, и выделить наиболее частые причины ошибочной дифференциальной диагностики.
Материалы и методы
Нами проведен анализ 2940 медицинских карт и 42 взрослых стационарных больных, находившихся на стационарном лечении в отделении кишечных инфекций инфекционной клинической больницы (ИКБ) № 4 в 2017-2018 гг. Наблюдались 42 пациента с ошибочно установленным диагнозом ОКИ. Больным проводились общеклинические методы исследования (общий анализ крови и мочи), бактериоскопические, бактериологические и биохимические анализы крови, серологические (реакция непрямой гемагглютинации, иммуноферментного анализа), генно-молекулярные (ПЦР), копроцитограмма, а также при необходимости инструментальные исследования (УЗИ органов брюшной полости, рентгенологические). В сомнительных случаях больные консультировались хирургом, гинекологом, кардиологом. Использовались и отчетные данные больницы.
Результаты и обсуждение
Направительными диагнозами у исследуемых пациентов чаще были острый гастроэнтерит, пищевая токсикоинфекция, острая кишечная инфекция. С помощью бактериологических, серологических (ИФА) и генно-молекулярных (ПЦР) методов исследования были установлены гастроинтестинальная форма сальмонеллеза у 200 больных, шигеллезы — у 100, эшерихиозы у 200, другие уточненные бактериальные кишечные инфекции у 1500 человек, ротавирусные и норовирусные гастроэнтериты у 400, предположительно инфекционного происхождения гастроэнтериты у 340 и неуточненные гастроэнтериты, колиты — у 200 пациентов. Перечисленные кишечные инфекции проявлялись диспепсическими расстройствами в виде рвоты, диареи, болей в животе различной локализации, характерными для этих заболеваний.
Из 42 больных, у которых установлены другие диагнозы, у 22 (52,4 %) диагностирована острая хирургическая патология, у 12 (28,6 %) — геморрагическая лихорадка с почечным синдромом (ГЛПС), у 4 (9,5 %) — обострение хронических заболеваний, у 2 (4,8 %) — заболевания сердечно-сосудистой системы, у одного (2,4 %) — онкологическое заболевание и ещё у 1 пациента — ЛОР-патология, осложнившаяся неврологической симптоматикой.
Среди хирургических заболеваний наиболее часто выявлялся острый аппендицит, регистрировался у 9 пациентов (40,9 %). В эту группу входили по 8 пациентов с кишечной непроходимостью и острым панкреатитом (18,2 %), 3 — с кишечным кровотечением (13,6 %), по одному больному с ущемленной грыжей и тромбозом мезентериальных сосудов (4,5 %) и 2 пациента с ди- вертикулярной болезнью, дивертикулитом с перфорацией и развитием перитонита.
В последнее время имеет место тенденция роста стертых, атипичных, затяжных форм инфекционных заболеваний и смешанных инфекций [1-3, 5]. Особую трудность представляет диагностика осложнений, возникающих на фоне инфекционных заболеваний. Некоторая общность клинической симптоматики ОКИ создает большие трудности в диагностике как отдельных нозологических форм кишечных инфекций, так и непрофильных болезней. Предварительно можно лишь заподозрить острое кишечное заболевание. Окончательный же диагноз подтверждается дополнительными методами исследования [2, 3, 6-9]. Также врачам важно знать особенности острых кишечных заболеваний в зависимости от возраста пациентов (дети, пожилые люди).
Диагностические ошибки при остром аппендиците встречаются часто 6, даже опытные специалисты могут спутать аппендицит с другими болезнями. В ряде случаев приходится сталкиваться с трудностями диагностики данной патологии не только на догоспитальном этапе. Четкая симптоматика при остром аппендиците у больного может оказаться неярко выраженной, что способно вводить в заблуждение не только врачей первичного звена, но и опытных хирургов. Клиническая картина заболевания не всегда типична, требуются дополнительные методы исследования, включая УЗИ и КТ органов брюшной полости, диагностическую лапароскопию [7, 11-13]. Несвоевременное диагностирование аппендицита на догоспитальном этапе по анализированным случаям ошибочной диагностики происходило по следующим причинам:
- клиническая картина атипична, не соответствует заболеванию;
- неправильная трактовка болевых ощущений;
- основные симптомы путают с проявлениями других заболеваний;
- клиническая картина сложная для диагностирования [7, 8, 10, 12, 14].
Приводим клинический пример.
В диагностическое отделение ИКБ № 4 поступил пациент А., 30 лет, с диагнозом: геморрагическая лихорадка с почечным синдромом после осмотра в БСМП № 22 и исключения хирургического заболевания. Предположительно установлен острый простатит и назначено амбулаторное лечение. Больного беспокоили боли в животе, тошнота, рвота, повышенная температура до 38 °С. В течение 3 дней отмечает частое мочеиспускание. В результате обследования и наблюдения в динамике выявляется лейкоцитоз, ускоренная СОЭ, при УЗИ-исследовании органов брюшной полости и клинически пациенту устанавливается диагноз: острый аппендицит, разлитой перитонит, и он переводится на 10-й день болезни в хирургическое отделение БСМП, где и оперируется по поводу острого деструктивного аппендицита, осложненного абсцессом малого таза, межпетельными абсцессами. После длительного лечения выписывается из стационара.
В заблуждение врача может ввести атипичная локализация отростка, вместо болей в животе больные могут испытывать лишь неприятные ощущения [6, 11, 12]. Каждый человек индивидуален, и любое заболевание может протекать с определенными особенностями. Всегда следует проявлять осмотрительность и аккуратность при обследовании больного. Диагностическим трудностям способствуют поверхностно собранный анамнез и недооценка полученных анамнестических данных, разнообразие клинической картины заболевания, которая зависит от положения отростка в брюшной полости, от формы и стадии заболевания, от пола, возраста пациента и т. д.
Хирургам известны особенности клинической симптоматики аппендицита, которые зависят от длины червеобразного отростка (от 7 до 30 см), места его расположения — под печенью, в малом тазу, ретроцекально [8-12, 14].
Для ОКИ характерно острое развитие и наличие синдрома поражения желудочно-кишечного тракта (ЖКТ) в виде диспепсии, тошноты, рвоты, диареи, болей в животе. Диспепсический синдром наблюдается также при различных органических поражениях и функциональных расстройствах ЖКТ (язвенная болезнь, желчнокаменная болезнь, гастроэзофагеальная рефлюксная болезнь, хронический панкреатит, опухоли). Боли в животе при инфекционных диареях, их характер и локализация связаны с воспалительным процессом в кишечнике. При остром энтерите боли локализуются в мезогастрии или по всему животу и носят схваткообразный характер. При колите боли определяются в подвздошных областях. В частности, при колитическом варианте дизентерии боли локализуются в левой подвздошной области и пальпируется спазмированная сигмовидная кишка [2, 3, 7]. Под маской кишечных инфекций могут протекать острый аппендицит, холецистит, панкреатит, кишечная непроходимость, абдоминальная форма инфаркта миокарда [1, 6, 7]. Выражение лица, тахикардия, снижение артериального давления, беспокойство больного требуют срочного перевода в хирургическое отделение под наблюдение специалиста.
Рвота при кишечных инфекциях наблюдается часто и связана с усилением желудочной секреции, а также с интоксикацией. Кстати, рвота может быть и при других инфекционных заболеваниях в начальном периоде (менингококковая инфекция, рожа), а кроме этого, при ряде острых хирургических заболеваний, диабете, различных отравлениях и т. д. Наряду с рвотой при ОКИ отмечается диарея, которая связана с усиленной желудочной и кишечной секрецией и, как правило, приводит к обезвоживанию разной степени [2, 3, 5]. Лихорадка более характерна для инфекционных заболеваний, однако при осложнениях инфекционных болезней высота и характер температуры изменяются. Как правило, при хирургических осложнениях лихорадка становится ведущей, наряду с жалобами на боли в животе нарастающего характера, при этом также отмечается локальная болезненность при пальпации живота. Выявляется тахикардия, лейкоцитоз в крови, беспокойство больного, отказ от пищи, присоединяется рвота [6-8, 10]. Болевой синдром по интенсивности преобладает над выраженностью диареи. Во всех сомнительных случаях необходима консультация хирурга, динамическое наблюдение за состоянием пациента. Геморрагическая лихорадка с почечным синдромом (ГЛПС) — краевая патология для Республики Башкортостан, часто встречается в практике врачей [5, 15]. Имеет циклическое течение. Ведущей жалобой в начале заболевания является повышение температуры до 40 °С на протяжении 3 и более дней, острое начало. В половине случаев больные жаловались на рвоту с частотой более 3 раз в день. Наблюдалось и разжижение стула, как правило, не более 5-7 раз в течение 1-2 дней. Боли в животе отмечали 75 % больных, тяжесть и боли в пояснице — четверть пациентов. В общем анализе мочи (на 3-4-й дни болезни) среднее значение белка составляло 0,6 г/л, в крови наблюдалось снижение количества тромбоцитов до 68,0х10 9 /л.
Больные с обострением хронического панкреатита жаловались на боли в животе опоясывающего характера, тошноту, рвоту до 7 раз у 66,6 % пациентов, жидкий обильный стул до 10 раз, субфебрильную температуру. В анамнезе были погрешности в диете накануне заболевания. Показатели диастазы в моче превышали норму в 3-5 раз [6, 7, 11].
При инфаркте миокарда в анамнезе имели место гипертоническая болезнь, ишемическая болезнь сердца. Наблюдалось острое начало заболевания, и пациенты рано госпитализировались в стационар. Диарея у таких больных является эквивалентом абдоминального синдрома при сердечно-сосудистых заболеваниях [1, 5]. Температура тела у пациентов не повышалась. По данным электрокардиографии подтверждалась патология системы кровообращения.
Таким образом, только вдумчивое клиническое обследование с использованием анамнестических, эпидемиологических данных, результатов общеклинических лабораторных и инструментальных исследований, выявление ведущего клинико-патогенетического синдрома, позволяющего определить тяжесть течения и возникновение осложнений, вдумчивая дифференциальная диагностика будут залогом успеха своевременной диагностики и правильного лечения заболевания.
Выводы
Информация о конфликте интересов.
Конфликт интересов отсутствует.
Информированное согласие.
Информированное согласие пациента на публикацию своих данных получено.
Информация о спонсорстве.
Данная работа не финансировалась.
Полный текст:
Представлен анализ амбулаторных и стационарных медицинских карт больных, доставленных в инфекционную клиническую больницу № 4 г. Уфы с подозрением на острые кишечные инфекции и переведенных после клинико-лабораторного обследования либо из приемного отделения по экстренным показаниям, либо из кишечно-диагностического отделения после установления непрофильного характера заболевания в другие стационары. Выделены наиболее информативные клинические симптомы и анамнестические данные при дифференциальной диагностике острых кишечных инфекций с острой хирургической патологией органов брюшной полости (острым аппендицитом, кишечной непроходимостью, холециститом и желчнокаменной болезнью, ущемленной грыжей, дивертикулярной болезнью, перитонитом, панкреонекрозом), с опухолями кишечника и тромбозом мезентериальных сосудов. При дифференциальной диагностике большого круга непрофильных заболеваний были использованы результаты дополнительных исследований: общего анализа крови и мочи, копроцитограммы, бактериологического и иммуноферментного анализов испражнений и рвотных масс на патогенные и условно-патогенные энтеробактерии, ротавирусы, а также данные УЗИ и рентгенографии органов брюшной полости, ректороманоскопии.
1. Ющук НД, Бродов ЛЕ. Острые кишечные инфекции: диагностика и лечение. М.;2012. [Yushchuk ND, Brodov LE. Acute intestinal infections: diagnosisandtreatment. M.;2012 (inRuss.)].
2. Голубовская ОА. Современные подходы к диагностике и лечению диарейных заболеваний. Семейная медицина. 2015;(3):35. [Golubovskaya O. Modern approaches to diagnostics and treatment of diarrheal diseases. Semeynaya Medicina. 2015;(3):35(in Russ.)].
3. Сбойчаков ВБ, Захаренко СМ, Финогеев ЮП, Крумгольц ВФ. Эпидемиология, клиника и лабораторная диагностика бактериальных и вирусных диарей. Лечение и профилактика. 2012;(3):77-81. [Sboychakov VB, Zakharenko SM, Finogeyev YuP, Krumgoltz VF. The clinical-epidemiologic aspects and methods of laboratory diagnostics of bacterial and viral diarrhea. LechenieiProfila ktika.2012;(3):77-81 (in Russ.)].
4. Тарасова ЛВ, Трухан ДИ. Дифференциальная диагностика при диарее. Экспериментальная и клиническая гастроэнтерология. 2015;(12):10510. [Tarasova LV, Trukhan DI. Diagnostic algorithm for diarrhea. Ėksperimental’naia I Klinicheskaia Gastro nterologiia = Exp Clin Gastroenterol. 2015;(12):105-10 (in Russ.)].
5. Лобзин ЮВ, Финогеев ЮП, Винакмен ЮА, Захаренко СМ, Усков АИ. Маски инфекционных болезней. СПб; 2003.
6. Леванчук ТС, Балмасова ИП, Филиппов ПГ, Огиенко ОЛ. Ранняя дифференциальная диагностика острых кишечных инфекций и острого аппендицита у пациентов с диарейным синдромом. Инфекционные болезни: новости, мнения, обучение. 2016;(2):35-41. [Levanchuk TS, Balmasova IP, Filippov PG, Ogienko OL. Early differential diagnosis of acute intestinal infections and acute appendicitis in patients with diarrhea syndrome. Infect Dis: News, Opinions, Training. 2016;(2):35-41 (in Russ.)].
7. Казанцев АП, Казанцев ВА. Дифференциальная диагностика инфекционных болезней: руководство для врачей. М.;2013.
8. Шарикова ОВ. Острый холецистит и кишечная инфекция. Сб. тез. VIII Всерос. конф. общих хирургов с международным участием, посвящ. 95-летию СамГМУ. Самара; 2014:459-61.
9. Филиппов ПГ, Огиенко ОЛ, Балмасова ИП, Леванчук ТС, Цветкова НА, Евсюков ОА. Возможности дифференциального диагноза между острым аппендицитом с диарейным синдромом острыми диарейными инфекциями. Инфекционные болезни. 2013;11(4):78-81. [Filippov PG, Ogienko OL, Balmasova IP, Levanchuk TS, Tsvetkova NA, Evsyukov OA. Possibilities of a differential diagnosis between acute appendicitis with diarrhoeal syndrome and acute diarrhoeal infections. Infect Dis. 2013;11(4):7881 (in Russ.)].
10. Айвазян СР, Грановский ИЭ, Филиппова ВВ, Воронцова НИ, Малов ВА, Белецкий ИП. Современная лабораторная диагностика острых инфекционных диарейных заболеваний. Российский педиатрический журнал. 2012;(5):51-56. [Ayvazyan SR, Granovsky IE, Filippova VV, Vorontsova NI, Malov VA, Beletsky IP. Modern laboratory diagnostics of acute intestinal infections. Russian Ped J. 2012;(5):51-56 (in Russ.)].
11. Марова АА, Оксанич АС, Каира АН, Мескина ЕР, Медведева ЕА, Иванова ОЕ, и др. Применение метода мультиплексной ПЦР-РВ для дифференциальной диагностики кишечных вирусных инфекций. Журнал микробиологии, эпидемиологии и иммунобиологии. 2012;(6):39-45. [Marova AA, Oksanich AS, Kaira AN, Meskina ER, Medvedeva EA, Ivanova OE, et al. Experience of application of multiplex QPCR for intestine viral infection differential diagnostics. J Microbiol Epidemiol Immunobiol. 2012;(6):39-45 (in Russ.)].
12. Халиуллина СВ, Анохин ВА. Особенности диагностики и терапевтическая тактика при острых кишечных инфекциях неустановленной этиологии. Инфекционные болезни. 2015;13(2):55-60. [Khaliullina SV, Anokhin VA. Specificities of diagnosing and therapeutic tactics in acute enteric infections of unknown etiology. Infect Dis. 2015;13(2):55-60 (in Russ.)].

Контент доступен под лицензией Creative Commons Attribution 4.0 License.
Ультразвуковое исследование используется в качестве метода диагностики во многих отраслях медицины. Многие пациенты задаются вопросом, возможно ли провести обследование кишечника данным способом? В первую очередь такой интерес вызван нежеланием отправляться на колоноскопию, которая может сопровождаться неприятными ощущениями.
УЗИ кишечника проводят во многих медицинских учреждениях. В зависимости от показаний и жалоб пациента могут применяться различные технологии исследования. Основным преимуществом диагностической процедуры является безболезненность и отсутствие дискомфорта. При помощи УЗИ можно выявить различные диагнозы, в том числе признаки онкологических заболеваний.
Какие методики могут использоваться
Для осмотра кишечника и постановки точного диагноза посредством ультразвуковых волн могут быть применены следующие типы диагностики:
В данном случае диагностика осуществляется так же, как и обследование других органов брюшной полости, то есть через кожный покров живота. Из преимуществ можно отметить отсутствие дискомфорта, из минусов – недостаточная информативность.
Используется ультратонкий датчик, который вводят в анальное отверстие. Предварительно прямую кишку наполняют жидкостью, чтобы повысить информативность диагностики и подробно рассмотреть каждую петлю кишечника. Эта манипуляция безболезненна, но вызывает у некоторых пациентов неловкость.
При необходимости могут быть применены сразу две методики, если при проведении трансабдоминального ультразвукового исследования у врача появились сомнения или подозрения насчет какого-либо диагноза.
В каких случаях назначается УЗИ кишечника
Диагностическая процедура рекомендуется к прохождению в случае, если у пациента имеются жалобы на функционирование желудочно-кишечного тракта. Прямыми показаниями для УЗИ являются такие признаки:
- Во рту наблюдается неприятный привкус, отталкивающий запах изо рта;
- Возникают проблемы с опорожнением кишечника: длительный запор или же понос;
- Есть тяжесть в животе после употребления пищи;
- Пациента беспокоит изжога, вздутие живота или метеоризм;
- Наблюдаются беспричинные тошнота или рвота;
- В кале кровь или белая слизь;
- При попытке опорожнить кишечник возникают неприятные ощущения.
Особенно тревожный фактор – повышение температуры тела, сопровождающееся одним из перечисленных симптомов.
Часто процедуру проводят при уже диагностированных заболеваниях желудочно-кишечного тракта, а также, если у доктора имеется подозрение на наличие онкологического заболевания.
После проведения ультразвуковой диагностики можно определить следующее:
- Наличие жидкости в брюшном пространстве;
- Новообразования прямой кишки, доброкачественные или злокачественные;
- Наличие абсцессов;
- Дивертикулы;
- Аномалии строения кишечника.
Как проводится подготовка к исследованию
Для того, чтобы добиться максимально точных результатов исследования, а также правильно определить диагноз, очень важно осуществить правильную подготовку. Рассмотрим, как правильно подготовиться к предстоящему обследованию кишечника.
Специалисты утверждают, что подготавливать организм необходимо как минимум за 2-3 дня до предстоящей процедуры.
В первую очередь стоит обратить внимание на питание. За двое суток нужно соблюдать диету: отдавать предпочтение легкоусвояемой, нежирной пище. Рекомендовано питаться запаренными кашами без молока, диетическими видами мяса, пить зеленый чай, употреблять кисломолочные продукты с пониженной жирностью.
Обязательно нужно исключить продукты, которые могут спровоцировать нежелательные последствия в виде вздутия живота и повышенного газообразования. Откажитесь от гороха, бобов, фасоли, кукурузы, капусты, цельного молока, свежих фруктов и овощей.
Ешьте как минимум за 3 часа до предстоящего сна, причем ужин должен быть низкокалорийным.
При каждом приеме пищи принимайте таблетку пищеварительных ферментов (по согласованию с лечащим врачом).
Если вы склонны к метеоризму и повышенному газообразованию, воспользуйтесь ветрогонными препаратами.
Как и любое другое исследование органов желудочно-кишечного тракта, ультразвуковая диагностика кишечника проводится на голодный желудок. Утром в день процедуры запрещено принимать пищу.
Сразу после пробуждения нужно подготовить сам кишечник, то есть очистить его от остатков каловых масс. Для этой цели можно воспользоваться несколькими методами:
- Поставить стандартную клизму;
- Использовать медикаментозную микроклизму;
- Принять слабительное средство.
Для детей правила подготовки допускают послабления. Питание прекращают за 3 часа, если речь идет о грудничке. Детям с 3 лет рекомендовано воздержаться от трапезы хотя бы за 5-6 часов до УЗИ. Очистка кишечника в большинстве случаев проводиться микроклизмами или иным способом, который посоветует педиатр.
Противопоказания
В случае трансабдоминального УЗИ прямых ограничений для процедуры не имеется. Однако манипуляция может быть отложена в случае сильных повреждений кожного покрова, например, при локальных ожогах или других травмах. В случае необходимости ультразвукового исследования ректальным путем к противопоказаниям можно отнести инфекционные заболевания кишечника, неустойчивую психику и стеноз терминального отдела ЖКТ.
Проведение процедуры
Классическая методика проведения ультразвукового исследования подразумевает следующий алгоритм:
Пациент, предварительно подготовленный к процедуре, ложится на кушетку на спину.Врач наносит небольшое количество гелеобразного средства для улучшения контакта датчика с кожей. При необходимости специалист может попросить повернуться на бок или изменить положение тела. Обследование продолжается от 10 до 30 минут.
При выполнении процедуры через прямую кишку процесс проходит иначе:
Больной ложится на бок на кушетку, сгибает ноги в коленях и притягивает их к груди. Врач вводит в кишечник тонкий катетер, через который наполняет его жидкостью. Далее в прямую кишку вводится датчик и проводится обследование. Затем жидкость выводят и проводят диагностику заново.
Несмотря на сложность этого процесса, такая процедура позволяет с точностью выявить диагноз и в дальнейшем назначить эффективное лечение. Длительность процедуры обычно не превышает 30 минут.
Результаты исследования
В ходе ультразвуковой диагностики кишечника можно определить следующее:
- Размер и форма различных отделов кишечника;
- Проходимость, толщина стенок кишечника;
- Точная локализация;
- Состояние близлежащих тканей;
- Выявление наличия аномалий, воспалений, заворотов, новообразований, полипов.
Норма УЗИ кишечника
Если ваш кишечник нормально функционирует и не имеет каких-либо патологий, результаты исследования должны варьировать в таких пределах:
Терминальный отдел - 4-6 сантиметров, средний отдел - 7-11 сантиметров, среднеампулярный отдел - 12-16 сантиметров, толщина стенки - не менее 9 мм, просвет кишки - визуализируется, без расширений и сужений. Количество слоев кишечной стенки – 2. Наружные контуры стенок ровные. Регионарные лимфоузлы не определяются. Отсутствуют посторонние включения, новообразования.
Если ваши результаты не совпадают с этими данными – не спишите расстраиваться до посещения доктора. Некоторые отклонения от нормы могут быть индивидуальной особенностью, не связанной с патологическими состояниями.
Читайте также:


