Узи при альвеококкозе печени


Портативный аппарат для неотложной помощи, интенсивной терапии и спортивной медицины.
Исследования опорно-двигательного аппарата, мониторинг проведения анестезии и др.
Альвеококкоз - природноочаговое заболевание. Эндемичными районами являются Центральная Европа, Аляска, Северная Канада. В России высокая заболеваемость отмечается в Западной Сибири, на Дальнем Востоке, в Кировской области, в странах СНГ - в республиках Средней Азии и Закавказья [1-5, 7, 8].
Возбудители альвеококкоза - личиночная стадия цепня альвеококка Echinococcus multilocularis. Очаг поражения составляет множество ларвоцист диаметром 0,3-0,5 мм, состоящих из кутикулярной оболочки, паренхиматозного (зародышевого) слоя и вязкой пузырной жидкости, в которой иногда обнаруживаются сколексы [3, 7].
В ларвоцистах образуются выросты цистоплазмы, рост пузырьков происходит путем почкования наружу. Отдельные альвеолы скреплены между собой соединительной тканью и не имеют общей капсулы. Прорастая через пораженную ткань, альвеококковые узлы вызывают нарушение кровоснабжения органа, дегенерацию и атрофию тканей. Комплекс патогенетических факторов - механических, токсических, нейрогенных, иммунологических, вторично инфекционных - при альвеококкозе приводит к многообразию и изменчивости клинических проявлений [3, 7].
Внешне альвеококк имеет вид плотной опухоли, белесовато-желтоватого цвета, с бугристой поверхностью в глубине паренхимы и с гладкой "полированной" поверхностью на участках, выступающих из ткани печени. На разрезе опухолевый узел мелкоячеистого строения, часто с полостью распада в центре. Узлы альвеококка имеют тенденцию к омертвлению и образованию полостей разного размера, развитию вокруг пузырьков и в стенках рубцовой ткани с последующим отложением в ней извести [3, 7].
Наиболее часто (в 75% случаев) поражается печень (чаще 4, 5, 7, 8-й сегменты, реже 1-й и 2-й), в 15% случаев - легкие, в 10% - другие органы. Альвеококкоз костной ткани встречается крайне редко (менее 2%) и, как правило, является следствием диссеминации альвеококка из первичного очага 7.
Медленный, скрытый, инфильтрирующий рост альвеококка вдоль клетчатки сосудисто-секреторных ножек к воротам печени приводит к развитию многочисленных осложнений, таких как образование полости распада и ее нагноение, механическая желтуха, инвазии ворот Глиссона и печеночно-дуоденальной связки, прорастание кавальных ворот и нижней полой вены, прорастание в диафрагму, перикард, желудок и двенадцатиперстную кишку, распространение на забрюшинную клетчатку, в правую почку, надпочечник, поясничную мышцу и другие органы [1, 3, 5, 7].
Метастазирование происходит лимфогенным и гематогенным путем, поэтому нередко метастазы альвеококка находят в лимфатических узлах ворот печени и печеночно-двенадцатиперстной связки. Возможно метастазирование опухоли в легкие, забрюшинные лимфатические узлы, позвоночник, головной мозг [3, 4, 7].
Общая послеоперационная летальность составляет от 12,1 до 17,5% [4].
Выделяют раннюю, неосложненную стадию, стадию осложнений и терминальную стадию заболевания [7].
В отличие от злокачественной опухоли при альвеококкозе у большинства больных отсутствует интоксикация, сохраняется аппетит, не изменяются вес, работоспособность, пока не присоединяются осложнения [3].
Большую помощь в диагностике заболевания оказывают ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнито-резонансная томография (МРТ).
При проведении УЗИ у 80% пациентов наблюдается гепатомегалия [6].
Эхографически паразитарный узел визуализируется как образование большого диаметра, в котором чередуются эхопозитивные и эхонегативные участки, что указывает на чередование очень плотных очагов (участки фиброза) и полостных (кистозных) структур. Полость распада с секвестрами ткани паразитарного узла при УЗИ визуализируется как гиперэхогенное образование, в центре которого определяется неоднородный эхонегативный участок с неровными контурами, окруженное как бы каймой ткани несколько повышенной эхогенности; позади такого образования регистрируется четко выраженный эффект усиления. Достоверным признаком альвеококкоза является наличие в печени множества разбросанных гиперэхогенных образований, дающих акустическую тень.
По результатам УЗИ могут определяться три формы паразитарного узла: очаговая или узловая, инфильтративная и смешанная [6].
Узловая форма альвеококкоза характеризуется наличием образования повышенной эхогенности, равномерной эхоструктуры. Границы узла хотя и имеют неправильную форму, но в большинстве случаев четко отличаются от нормальной паренхимы печени. Эхоструктура не пораженной узлом ткани печени не изменена.
При инфильтративной форме альвеококкоза нет четкой границы между узлом альвеококка и паренхимой печени. Визуализируются неправильной формы образования с равномерной, более высокой, чем ткань печени, эхогенностью, при этом верхняя часть узла, как правило, более эхопозитивная, чем нижняя, что объясняется постепенным затуханием ультразвуковых волн.
Смешанная форма альвеококкоза встречается более чем у половины пациентов. Она определяется как образование гиперэхогенной структуры, на отдельных участках которого можно видеть четкую границу между узлом и тканью печени. Не занятая паразитарным узлом паренхима печени повышенной эхогенности, неоднородной эхоструктуры, что указывает на трансформацию паренхимы печени в цирроз.
При КТ и МРТ устанавливаются не только распространенность очага поражения и наличие осложнений, но и объем интактной паренхимы печени, степень выраженности компенсаторной гипертрофии, предоставляется дополнительная информация о сдавлении или прорастании крупных венозных сосудов и желчных протоков, инвазии альвеококка в структуры, окружающие ткань печени, и обнаруживаются отдаленные метастазы [7].
Поражение печени альвеококкозом складывается из следующих компонентов: мелкие полости; грануляционная ткань и фиброз; центральные очаги некроза с разжижением; обызвествления [7].
Грануляционная ткань и фиброз на КТ имеют пониженную плотность при сравнении с окружающей паренхимой печени. При контрастировании плотность грануляционной ткани и фиброза возрастает преимущественно в позднюю фазу, однако даже в эту фазу они остаются гиподесными по отношению к нормальной паренхиме печени. Мелкие полости бывают "разбросаны" в грануляционной ткани, имеют низкую плотность по сравнению с последней и лучше (в 36% случаев) выявляются на КТ с усилением. Участки некроза с разжижением наблюдаются в обширных очагах (более 5 мм), окружены зонами фиброза с мелкими пузырьками. Плотность очагов некроза с разжижением несколько выше плотности воды и варьирует от 10 до 18 ед. Н в зависимости от содержания белковых ингредиентов. Контрастирования таких очагов распада не наблюдается.
При КТ с контрастированием повышается градиент плотности между паренхимой печени и очагом поражения. Мелкие полости, очаги некроза с разжижением не изменяют своих денситометрических показателей и более четко визуализируются на постконтрастных сканах.
Очаги обызвествления на КТ выглядят как участки повышенной плотности, рассеянные в грануляционной ткани (выявляются в 83% случаев). Плотность кальцинатов в ряде случаев очень высокая (до 420 ед. Н). Тем не менее мелкоточечные кальцинаты могут маскироваться при КТ с контрастным усилением. Приоритет в их выявлении принадлежит нативной КТ. Кальцинаты и мелкие полости являются наиболее характерными признаками альвеококкоза печени, без обнаружения которых по данным КТ сложно поставить правильный диагноз.
КТ-картина зависит от объема, локализации и стадии патологического процесса.
Начало поражения выявляется в виде гиподенсного (14-25 ед. Н) очага без четких границ. В дальнейшем, при увеличении размеров, узлы альвеококкоза дают характерную картину в виде одиночных или множественных зон пониженной плотности с обызвествлениями погибших пузырьков. Известь откладывается главным образом в рубцовой ткани вокруг омертвевших узлов альвеококка. Кальцификация является точечной или аморфной, на поздних стадиях - глыб- чатой и массивной. Наружные отделы паразита, сохраняющие свою активность, имеют денситометрические показатели в пределах 35-40 ед. Н. Очаги обычно гетерогенные, неправильной формы, с нечеткими краями. Определяются также увеличение печени и деформация ее в пораженной области.
При МРТ интенсивность сигнала от грануляционной ткани в сравнении с паренхимой печени несколько снижена на Т1 ВИ. Фиброз дает подобную грануляционной ткани интенсивность сигнала на Т1 ВИ и изо- или гипоинтенсивный МР-сигнал на Т2 ВИ. Мелкие полости выглядят гипоинтенсивными на Т1 ВИ и гиперинтенсивными на Т2 ВИ. Интенсивность МР-сигнала очагов некроза с разжижением зависит от содержания макромолекул белков. Обычно участки распада выглядят яркими на Т2 ВИ и темными на Т1 ВИ. Очаги обызвествления в ряде случаев могут быть различимы как участки утраты МР-сигнала, прежде всего на Т2 ВИ, особенно при сопоставлении МР- и КТ-изображения [7].
Таким образом, узлы альвеококкоза в печени определяются на МРТ как неоднородные гипоинтенсивные очаги поражения. Этот низкий МР-сигнал обусловлен наличием всех компонентов поражения, особенно кальцинатов, очагов распада, мелких полостей, участков фиброза. На Т2 ВИ МР-сигнал от "паразитарной опухоли" является неоднородным - пониженным в области кальцинатов и фиброза, повышенным в области малых полостей и очагов распада. Это важный дифференциально-диагностический признак альвеококкоза печени.
МРТ с применением препаратов гадолиния выявляет те же изменения, что и КТ с контрастированием [7].
В настоящее время излечение больного альвеококкозом возможно лишь при полном удалении паразитарного узла.
По данным разных авторов, при альвеококкозе печени в 40,7-56,8% случаев производят резекцию органа (радикальное оперативное вмешательство). Это могут быть небольшие и средние по объему (лобэктомия, сегмент-, бисегментэктомия, атипичная резекция), а также большие и предельно большие резекции печени (право- или левосторонняя расширенная гемигепатэктомия, право- или левосторонняя гемигепатэктомия); вылущивание узла альвеококка с резекцией части печени; паллиативные резекции печени (при невозможности выполнения радикальной операции вследствие распространения паразитарной ткани на магистральные сосуды, при достаточной величине функционирующей печеночной ткани и отсутствии резкого нарушения ее функции); кроме того, при паллиативных операциях в 29,7% случаев используют криовоздействие на неудалимые участки опухоли [3-5, 7].
В качестве иллюстрации приводим собственное клиническое наблюдение, демонстрирующее возможности комплексной диагностики эхинококкоза печени.
Больной П., 58 лет, поступил с жалобами на боли в правом подреберье.
При УЗИ брюшной полости было установлено следующее.
Печень увеличена в размерах, эхоструктура неоднородная, эхогенность обычная, признаков портальной и билиарной гипертензии нет. В правой доле печени, в проекции 5-8-го сегментов, визуализируется гиперэхогенное объемное образование размером 112x102 мм, в центре которого определяется неоднородный эхонегативный участок с неровными контурами, окруженный как бы каймой ткани несколько повышенной эхогенности. Контуры образования неровные, нечеткие. Позади образования отмечается четко выраженный эффект усиления. Желчный пузырь уменьшен в размерах, конкрементов не выявлено. Поджелудочная железа без особенностей. Селезенка нормального размера, структурно не изменена. Заключение: гепатомегалия, паразитарная киста (альвеококкоз) правой доли печени (рис. 1).
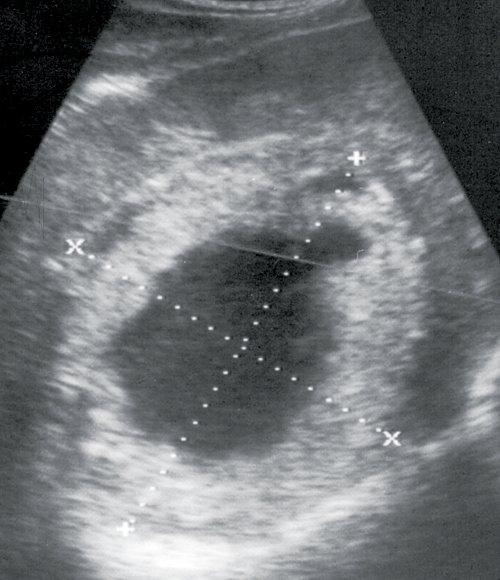
Рис. 1. Эхограмма альвеококкоза правой доли печени.
Для уточнения диагноза была проведена КТ брюшной полости, при которой установлено следующее.
Печень увеличена в размерах, неоднородная по эхоструктуре, признаков портальной и билиарной гипертензии нет. При нативном исследовании в правой доле печени, начиная с поддиафрагмальных отделов, определяется дополнительное объемное образование пониженной плотности, с выраженной аморфной кальцификацией по периферии, нечеткими границами, размером 113x109 мм. По периферии основного образования выявлены дополнительные образования, имеющие подобную характеристику, но без кальцификации по периферии. После введения контрастного вещества образование не накапливает его, отмечается выраженная нечеткость контуров (инфильтративный рост). Поджелудочная железа без особенностей. Селезенка нормального размера, структурно не изменена. Заключение: паразитарная киста (альвеококкоз) правой доли печени (рис. 2, а, б).
Полный текст:
Альвеококкоз – редкое природно-очаговое антропозоонозное паразитарное заболевание, поражающее печень, легкие и другие органы. В настоящее время единственным радикальным методом лечения данного заболевания является хирургическая операция в объеме R0. Для разработки стратегии операции хирургу необходимы данные о распространенности паразитарного очага и вовлечении в патологический процесс жизненно важных структур печени и близлежащих органов. Ультразвуковое исследование (УЗИ), прежде используемое для скрининговых исследований и динамического послеоперационного наблюдения, в настоящий момент благодаря развитию современных ультразвуковых технологий имеет возможности предоставить хирургу основную часть дооперационных данных, необходимых для планирования оперативного вмешательства.
Цель исследования: оценить диагностические возможности УЗИ у пациентов с альвеококкозом печени на дооперационном этапе.
Материал и методы. Ретроспективно проанализированы истории болезней 64 пациентов, подвергшихся хирургическому лечению по поводу альвеококкоза печени в период с января2008 г. по декабрь2016 г. Выделены дооперационные критерии, определяющие оперативную тактику, в отдельности рассчитана чувствительность и специфичность для каждого из критериев по каждому из методов исследования (УЗИ, КТ и МРТ). Сопоставление диагностической мощности различных методов исследования выполнено с помощью ROC-анализа. Статистическая значимость полученных данных определялась по методу χ2 Пирсона.
Результаты. Эффективность УЗИ достоверно сопоставима с КТ и МРТ при оценке таких дооперационных параметров, как вовлечение в патологический процесс ворот печени, нижней полой вены и печеночных вен. В оценке вовлечения артерий печени, воротной вены и ее ветвей, УЗИ также сопоставимо с другими методами исследования, однако эти данные нельзя считать статистически достоверными (вследствие малого количества наблюдений) и их подтверждение требует дальнейшего изучения.
Заключение. В условиях специализированного хирургического стационара, ориентированного на диагностику и лечение альвеококкоза печени, УЗИ по своей эффективности может быть сопоставимо с КТ и МРТ, предоставляя хирургу дооперационную информацию, достаточную для планирования оперативного вмешательства.
Ашивкина Ольга Ильинична – аспирант кафедры лучевой диагностики ИПО
Научный руководитель: Степанова Ю.А. – доктор мед. наук, профессор кафедры лучевой диагностики ИПО ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России
Для корреспонденции: Ашивкина Ольга Ильинична – 117463 Москва, пр-д Карамзина, д.1, корп. 3, кв. 498.
1. Альперович Б.И. Хирургия печени. М.: ГЭОТАР-Медиа, 2013. 352 с.
2. Веронский Г.И. Хирургическое лечение альвеококкоза печени. Анналы хирургической гепатологии. 1997; 2: 15–19.
3. Журавлев В.А. Альвеококкоз печени. Анналы хирургической гепатологии. 1997; 2: 9–14.
4. Черемисинов О.В. Комплексная дифференциальная лучевая диагностика при хирургическом лечении альвео коккоза и эхинококкоза: Автореф. дисс. … д-ра мед. наук. М., 2005. 52 c.
5. Baert A.L. The encyclopedia of medical imaging. The NICER Institute. 2000; 4: 178–180.
6. Tsitouridis I., Dimitriadis A.S. CT and MRI in vertebral hydatid disease. Eur. Radiol. 1997; 7 (8): 1207–1210.
7. Gossios K.J. Uncommon locations of hydatid disease: CT appearances. Eur. Radiol. 1997; 7 (8): 1303–1308. DOI: 10.1007/s003300050293.
8. Vuitton D.A., Qian W., Hong-xia Z., Raoul F., Knapp J., Bresson-Handi S., Wen H., Giraudoux P. A historical view of alveolar echinococcosis, 160 years after the discovery of the first case in humans: part 1. What have we learnt on the distribution of the disease and on its parasitic agent? Chinese Med. J. 2011; 124: 18: 2943–2953.
9. Craig P. Echinococcus multilocularis. Curr. Opinion Infect. Dis. 2003; 16: 437–444. DOI: 10.1097/01.qco.0000092815.64370.39.
10. Скипенко О.Г., Шатаверян Г.А., Багмет Н.Н. Чекунов Д.А., Беджанян А.Л., Ратникова Н.П., Завойкин В.Д. Альвеококкоз печени: ретроспективный анализ лечения 51 больного. Хирургия. Журнал им. Н.И. Пи ро гова. 2012; 12: 4–13.
11. Feng X., Qi X., Yang L. Duan X., Fang B., Gongsang Q., Bartholomot B., Vuitton D.A., Wen H., Craig P.S. Human cystic and alveolar echinococcosis in the Tibet Autonomous Region (TAR), China. Helminthology. 2015; 14:1–9. DOI: 10.1017/S0022149X15000656.
12. Kern P., Bardonnet K., Renner E., Auer H., Pawlowski Z., Ammann R.W., Vuitton D.A. European echinococcosis registry: human alveolar echinococcosis, Europe 1982— 2000. Emerg. Infect. Dis. 2003; 9: 343–349. DOI: 10.3201/eid0903.020341.
13. Kern P., Wen H., Sato N., Vuitton D.A. WHO classification of alveolar echinococcosis: principles and application. Parasitol. Int. 2006; 55: S283–S287. DOI: 10.1016/j.parint.2005.11.041.
14. Tamarozzi F., Nicoletti G.J., Neumayr A., Brunetti E. Acceptance of standardized ultrasound classification, use of albendazole, and long-term follow-up in clinical manage ment of cystic echinococcosis: a systematic review. Curr. Opinion Infect. Dis. 2014; 27(5): 425–431. DOI: 10.1097/QCO.0000000000000093.
15. Ishizu H., Uchino J., Sato N., Aoki S., Suzuki K., Kuribayashi H. Effect of Albendazole on Recurrent and Residual Alveolar Echinococcosis of the Liver After Surgery. Hepatology. 1997; 25: 528–531. DOI: 10.1002/hep.510250305.
16. Kawamura N., Kamiyama T., Sato N., Nakanishi K., Yokoo H., Kamachi H., Tahara M., Yamaga S., Matsushita M., Todo S. Long-term results of hepatectomy for patients with alveolar echinococcosis: a single-center experience. J. Am. Coll. Surg. 2011; 5: 804–812. DOI: 10.1016/j.jamcollsurg.2011.02.007.
17. Liu W., Delabrousse É., Blagosklonov O., Wang J., Zeng H., Jiang Y., Wang J., Qin Y., Vuitton D.A., Wen H. Innovation in hepatic alveolar echinococcosis imaging: best use of old tools, and necessary evaluation of new ones. Parasite. 2014; 21: 74. DOI: 10.1051/parasite/2014072.
18. Журавлев В.А. Одномоментные и этапные радикальные операции у больных альвеококкозом печени, осложненным механической желтухой. Вестник хирургии. 1980; 6: 42–46.
19. Brunetti E., Kern P., Vuitton D.A. Expert consensus for the diagnosis and treatment of cystic and alveolar echinococcosis in humans. Acta Tropica. 2010; 114: 1–16. DOI: 10.1016/j.actatropica.2009.11.001.
20. Buttenschoen K., Buttenschoen D.C., Gruener B., Kern P., Beger H.G., Henne-Bruns D., Reuter S. Long-term experience on surgical treatment of alveolar echinococcosis. Langenbecks Arch. Surg. 2009; 394: 689–698. DOI: 10.1007/s00423-008-0392-5.
21. Bresson-Handi S., Koch S., Migue J.P., Gillet M., Mantion G.A., Heyd B., Vuitton D.A.; European group of clinicians. Indications and results of liver transplantation for Echinococcus alveolar infection: an overview. Langenbecks Arch. Surg. 2003; 388: 231–238. DOI: 10.1007/s00423-003-0394-2.
22. Buttenschoen K., Gruener B., Buttenschoen D.C., Reuter S,. Henne-Bruns D., Kern P. Palliative operation for the treatment of alveolar echinococcosis. Langenbecks Arch. Surg. 2009; 394: 199–204. DOI: 10.1007/s00423-008-0367-6.
23. Du C., Liu Z., Yang X., Yan L., Li B., Wen T., Yang J., Xu M., Chen Z., Wang W. Hepatectomy for patients with alveolar echinococcosis: Long-term follow-up observations of 144 cases. Int. J. Surg. 2016; 35; 147–152. DOI: 10.1016/j.ijsu.2016.09.094.
24. Вишневский В.А., Кубышкин В.А., Чжао А.В., Икрамов Р.З. Операции на печени. М.: Миклош: 2003. 164 с.
25. Альперович Б.И., Мерзликин Н.В., Сало В.Н., Парамонова Л.М., Максимов М.А., Саипов М.Б., Еськов И.М. Криохирургия очаговых поражений печени. Бюллетень сибирской медицины. 2011; 1: 143–151.
26. Ветшева Н.Н., Степанова Ю.А. Трудности дифференциальной диагностики альвеококкоза печени: Сборник материалов XX Международного конгресса Ассо циации хирургов-гепатологов стран СНГ “Актуальные проблемы хирургической гепатологии”. Донецк, 18–20 сентября 2013 г.: 16–17.
27. Macpherson C.N., Bartholomot B., Frider B. Application of ultrasound in diagnosis, treatment, epidemiology, public health and control of Echinococcus granulosus and E. Multilocularis. Parasitology. 2003; 127: 21–35.
28. Piarroux M., Piarroux R., Giorgi R., Knapp J., Bardonnet K., Sudre B., Watelet J., Dumortier J., Gérard A., Beytout J., Abergel A., Mantion G., Vuitton D.A., Bresson-Hadni S. Clinical features and evolution of alveolar echinococcosis in France from 1982 to 2007: results of a survey in 387 patients. J. Hepatol. 2011; 55: 1025–1033. DOI: 10.1016/j.jhep.2011.02.018.
29. Степанова Ю.А. Ультразвуковая диагностика заболеваний печени: Учебное пособие; Под ред. члена-корр. РАМН Кокова Л.С. М.: 11-й формат, 2011: 18–20.
30. Scharf G., Deplazes P., Kaser-Hotz B. Radiographic, ultrasonographic, and computed tomographic appearance of alveolar echinococcosis in dogs. Vet. Radiol. Ultrasound. 2004; 45: 411–418.
31. Moore J., Gupta V., Ahmed M.Y., Gociman B. Hydatid cyst disease: optimal management of сomplex liver involve ment. South Med. J. 2011; 104: 3: 222–224. DOI: 10.1097/SMJ.0b013e318205e686.
32. Karçaaltincaba M., Sirlin C.B. CT and MRI of diffuse lobar involvement pattern in liver pathology. Diagn. Intervent. Radiol. 2011; 17: 334–342. DOI: 10.4261/1305-3825.DIR.4033-10.0.
33. Bartholomot G., Vuitton D.A., Harraga S., Shi D.Z., Giraudoux P., Barnish G., Wang Y.H., MacPherson C.N., Craig P.S. Combined ultrasound and serologic screening for hepatic alveolar echinococcosis in central China. Am. J. Tropical Med. Hyg. 2002; 66: 23–29.
34. Coşkun A., Oztürk M., Karahan O.I., Erdogan N., Işin S., Güleç MEchinococcosis of the Liver: Correlative Color Doppler US, CT, and MRI Study. Acta Radiol. 2004; 45: 492–498.
35. Reuter S., Nüssle K., Kolokythas O., Haug U., Rieber A., Kern P., Kratzer W. Alveolar Liver Echinococcosis: A Comparative Study of Three Imaging Techniques. Infection. 2001; 29 (3): 119–125.
Введение. Альвеококкоз печени – тяжелое паразитарное заболевание, диагностика и лечение которого представляет сложности в связи с тем, что заболевание протекает длительное время бессимптомно, а клинические симптомы появляются тогда, когда очаг поражения достиг больших размеров, либо возникло осложнение [4,5]. Заболевание распространено в Центрально-Азиатском регионе и, в частности, Кыргызской Республике, где отмечается резкий рост заболеваемости [1]. Больные обращаются в сроки, когда радикальную операцию выполнить уже невозможно [3,8]. Сложность диагностики альвеококкоза заключается в том, что это заболевание длительное время протекает бессимптомно с проявлением лишь неопределенных общих признаков (слабость, быстрая утомляемость, потеря веса и др.), и лишь тогда, когда патологический процесс охватывает большую зону печени или возникает осложнение, больные обращаются к врачу [9]. Применение химиопрепаратов стало в комплексе с хирургическим методом, но какова его эффективность остается еще не изученной проблемой. Появились сообщения о том, что после приема химиопрепаратов, особенно альбендазола, возможно выполнение повторной радикальной операции [2,6,].
Целью исследования явилось представить результаты повторных операций при альвеококкозе печени.
Материалы и методы исследования. Под наблюдением находился 31 больной, женщин было 22, мужчин – 9, оперированных в хирургических отделениях Городской клинической больницы №1, г. Бишкек в период с 2006 по 2012 гг. Возраст колебался от 18 до 68 лет, а давность заболевания – от 6 месяцев до 10 лет. В оценке состояния больных до операции и эффективности лечения, помимо общеклинического обследования, использовали ультразвуковое исследование, компьютерную томографию и биохимические исследования для оценки функционального состояния печени и почек. При поступлении больные предъявляли жалобы на ноющие боли в правом подреберье или эпигастрии, снижение аппетита и общую слабость. При осмотре желтушность склер и кожных покровов имело место у 12 больных, а уровень общего билирубина колебался от 42,0 до 150 мкмоль/л. В оценке объема выполненных оперативных вмешательств мы пользовались классификацией, предложенной Б.И. Альперовичем [3]:
- радикальные, когда полностью удаляется очаг поражения;
- условно-радикальные, когда основной очаг удаляется, а часть остается, особенно при расположении альвеококкоза в воротах печени, с оставлением его небольшой части в трудноудалимых местах, например на стенках воротной вены;
- паллиативные, когда выполняются в основном желчеотводящие операции.
При ультразвуковом исследовании паразитарная природа и объем поражения печени установлен у 28 больных, а 3 пациентам потребовалось выполнение компьютерной томографии с целью определения характера и распространенности поражения. В диагностике альвеококкоза наиболее информативным и доступным методом является ультразвуковое исследование, которое позволяет определить не только форму, но и выявить, осложненная это форма или не осложненная. По результатам ультразвуковой сонографии мы выделили узловую форму альвеококкоза, инфильтративную и смешанную. При очаговой форме границы узла неправильной формы, но четкие, а при инфильтративной форме нет четкой границы между очагами поражения и тканью печени, а участок паразитарной ткани внедрен в паренхиму печени. При смешанной форме на отдельных участках граница узла четко определялась, а на других врастала в ткань печени. В ткани альвеококкового узла кровоток не обнаруживался, а перед паразитарным узлом или зоной инфильтрации отмечалось увеличение диаметра сосудов портальной системы и нарушение ее архитектоники. При компьютерной томографии контуры паразитарного узла были нечеткие, отмечалась деформация поверхности печени, структура узла была неоднородной за счет участков низкой плотности, выявлялось наличие кальцинатов, слияние мелких очагов с формированием полости распада. При центральном расположении узла выявлялось расширение сосудов портальной системы. При наличии механической желтухи обнаруживали расширение желчных протоков. Из 31 больного, которым выполнена повторная операция, четверо пациентов поступили из районных больниц, где им была выполнена лапаротомия (предполагали до операции острый холецистит), но в момент операции обнаружено наличие плотного очага в печени, взята биопсия – выявлен альвеококкоз и они в ближайшие сроки (9-10 дней) направлены были в нашу клинику. У 12 больных лапаротомия была выполнена ранее в нашей клинике, процесс был признан неоперабельным, двум из них произведены желчеотводящие операции, а у остальных операция закончилась диагностической лапаротомией. При выписке назначены три курса приема альбендазола и рекомендовано явиться на контрольное обследование через 6 месяцев, а у остальных (15 чел.) ранее были выполнены условно-радикальные операции. Под условно-радикальной операцией мы подразумевали удаление основного патологического очага с оставлением небольшой его части в трудно удалимых местах, например на стенках воротной вены. В послеоперационном периоде также назначено три курса альбендазола с повторным контролем через 6 месяцев. Мы остановились на альбендазоле как наиболее эффективном и малотоксичном препарате. Альбендазол – это антигельминтный препарат широкого спектра действия, производное бензимидазола карбамата. Альбендазол избирательно ингибирует полимеризацию β-глобулина, нарушает активность цитоплазматической микротубулярной системы клеток кишечного канала гельминтов, изменяет течение биохимических процессов (подавляет утилизацию глюкозы), блокирует передвижение секреторных гранул и других органелл в мышечных клетках круглых червей, обуславливая их гибель [10]. Его фармакологическое действие увеличивается, если он применяется с растительным маслом, которое повышает всасываемость в кишечнике в 5-6 раз. Курс лечения – 28 дней, необходимо не менее 3 курсов с интервалом в 14 дней. Одна таблетка содержит до 400 мг активного вещества. После каждого курса приема приема альбендазола выполняли обследование больных. Препарат пациенты переносили хорошо, лишь у 3 отмечена кратковременная тошнота, но отмены альбендазола это не потребовало.
Результаты и их обсуждение. Поступивших из районных больниц было 4 пациента, которым ранее осуществлена лишь лапаротомия. После детального обследования они были оперированы: у 2 из них выполнены радикальные операции (у одного гемигепатэктомия и у второго – бисегментарная резекция печени), а у 2 произведены условно-радикальные операции. Из 12 больных, которым в нашей клинике ранее была проведена лапаротомия, при контрольном обследовании после приема 3 курсов альбендазола у 4 отмечен четко отграниченный очаг поражения и им была выполнена гемигепатэктомия, у двух – два очага поражения, но также четко отграниченные. Им выполнены условно-радикальные операции, у остальных 6 больных – паллиативные, желчеотводящие операции. Наблюдая за 15 больными, которым были выполнены условно-радикальные операции, после трех курсов приема альбендазола прогрессирование процесса ни у одного не обнаружено. У 3 оставшийся очаг поражения оставленной во время первой операции уже не определялся, даже при компьютерной томографии, еще у 3 очаг поражения существенно уменьшился в размерах, что позволило выполнить им гемигепатэктомия, а у 2 – вновь условно-радикальные операции. У остальных пациентов (7 чел) процесс стабилизировался, за ним продолжено наблюдение. Из 31 поступивших радикальные операции удалось выполнить у 9 больных, условно-радикальные – у 13 и паллиативные – у 9 пациентов, в основном желчеотводящие операции, после которых наступило улучшение общего состояния больных, снизился уровень билирубина, значительно уменьшились явления механической желтухи. Все больные оперированы под эндотрахеальным обезболиванием. У 11 больных радикальные и условно-радикальные операции произведены с использованием методики дигитоклазии по Тон-Тхат-Тунг [7], а в 2 случаях была выполнена анатомическая резекция печени (правосторонняя гемигепатэктомия воротным способом). Следует отметить, что повторные операции не представляли особых технических сложностей, а послеоперационный период протекал не сложнее, чем при первичных операциях, но состояние всех после операции было тяжелым, им выполняли детоксикационную терапию с обязательным включением в комплекс лечения гепатотропных препаратов, проводили региональную лимфостимуляцию, включающей антибиотики и лимфотропную смесь (гепарин 60 ЕД на кг массы тела, лидаза 8-12 ЕД, тактивин 1 мл, 0,5% раствор новокаина 15-20 мл) через круглую связку печени на протяжении 4-5 суток.. Состояние постепенно улучшалось. В ближайшие сроки после операции осложнения возникли у 6 больных: у 2 – плеврит, у 2 – инфильтрат в области раны еще у 2 – нагноение раны. Все осложнения к моменту выписки излечены. Среднее пребывание в стационаре составило при радикальных операциях 22,6±1,4 койко-дней, при условно-радикальных 19,4±1,7, а при паллиативных – 15,6±1,8 койко-дней.
Выводы. Таким образом, наши немногочисленные наблюдения за больными, оперированными по поводу альвеококкоза, позволяют сделать следующие выводы:
1. Больным, оперированным по поводу альвеококкоза печени и признаными неоперабельными, необходимо назначение 3 курсов терапии альбендазолом с обязательным контрольным обследованием после каждого курса химиотерапии, чтобы своевременно выполнить радикальные или условно-радикальные операции.
2. Назначение курсового лечения альбендазолом в комплексе с оперативным вмешательством оказывает благоприятный эффект, повышает радикализм операции.
3. Повторные операции на печени по поводу альвеококкоза в сравнении с первичными вмешательствами не более сложны и при соответствующих показаниях способствуют улучшению результатов оперативного лечения больных альвеококкозом.
Список использованных источников:
1. Абдырасулов С.А., Акматов Б.А., Абдыжапаров Т.А. Изучение природной очаговости, эпидемиологии эхинококкоза и альвеококкоза в Кыргызстане// Актуальные вопросы современной биологии и медицины / Материалы Международного симпозиума. – Чолпон-Ата, 1995. – Часть III. – С.5-7.
2. Алиев М.А., Баймаханов Б.Б., Наршанов Б.А. Опыт хирургического лечения альвеолярного эхинококкоза печени// Анналы хирургической гепатологии. – 2006. - № 3. – С.179-180.
3. Альперович Б.И. Радикальные и условно-радикальные операции при альвеококкозе печени// Анналы хирургической гепатологии. – 1996. - № 1. – С. 24-29.
4. Альперович Б.И., Мерзликин Н.В., Ярошкина Т.К. Ультразвуковая диагностика очаговых поражений печени перед повторной операцией// Клиническая хирургия. – 1995. - № 9. – С.15-16.
5. Барыков В.Н., Манахов М.В., Сарсенбаев Б.К. Диагностика и лечение альвеококкоза печени// Анналы хирургической гепатологии. – 2007. - № 3. – С.44-45.
7. Тон-Тхат-Тунг. Хирургия печени. – М.: Медицина, 1967. – 237 с.
8. Kodama J. Alveolar echinococcoses: MP findings in the liver// Radiology. – 2003. – Vol. 228. – P.172-177.
9. Bresson-Hadni S. Alveolar echinococcosis// Hepatology. – 1998. – Vol.27, №5. - Р.1453 -1456.
10. Aktan A., Yalin R. Preoperative albendazole treatment of liver hydatid disease decreses the variability of the cyst// European Journal of Gastroenterology. – 1996.-Vol. 8, №9. – Р.877-879.
11. Касимова Г.З., Сабирова Р.А., Милушева Р.Ю. Влияние различных форм хитозана на окислительно-восстановительные процессы в печени при метаболическом синдроме// Врач-аспирант, №3.3(52), 2012. – С.432-437
12. Атякшин Д.А. Гликоген в печени крыс при моделировании физиологических эффектов невесомости и модификации восстановительного периода низкочастотным импульсным магнитным полем // Врач-аспирант, №5.1(54), 2012. – С.148-154
Читайте также:


