У ребенка упал сахар при инфекции желудка
КИШЕЧНАЯ МИКРОФЛОРА И САХАРНЫЙ ДИАБЕТ

МИКРОФЛОРА И ДИАБЕТ 1 ТИПА
Примечание: Диабет (сахарный диабет) классифицируется в медицине, как нарушение метаболизма. Подробнее об этом заболевании, а также о роли инсулина в развитии ожирения, повышающего в свою очередь риск возникновения диабета, см. по ссылке: "Диабет - расстройство метаболизма"
При диабете 1-го типа иммунная система ошибочно атакует клетки поджелудочной железы, производящие инсулин. В результате концентрация инсулина в крови падает, а уровень глюкозы растет. Хотя точная причина диабета 1-го типа остается не известной, ученые считают, что некоторые люди с особым набором генов больше подвержены развитию заболевания. Новые исследования показывают, что кишечные бактерии тесно связаны с развитием диабета.
Диабет 1 типа (T1D или СД1) - это аутоиммунное заболевание, характеризующееся иммуноопосредованным разрушением бета (β)-клеток. Генетические и экологические взаимодействия играют важную роль в сбое иммунной системы, вызывая агрессивный адаптивный иммунный ответ против β-клеток. Микробы, обитающие в кишечнике человека, тесно взаимодействуют с иммунной системой слизистой оболочки кишечника. Колонизация кишечной микробиоты и созревание иммунной системы происходят параллельно в первые годы жизни; следовательно, нарушения в микробиоте кишечника могут нарушать функции иммунных клеток и наоборот. Нарушения микробиоты кишечника (дисбиоз) часто выявляются у пациентов с СД1, особенно у тех, у кого диагностированы множественные аутоантитела в результате агрессивного и неблагоприятного иммунореагирования. Патогенез СД1 включает активацию аутореактивных Т-клеток, что приводит к разрушению β-клеток Т-лимфоцитами CD8 + . Становится также очевидным, что кишечные микробы тесно взаимодействуют с Т-клетками. Обнаружено, что устранение дисбактериоза кишечника с использованием специфических пробиотиков и пребиотиков связано со снижением аутоиммунного ответа (с уменьшением воспаления) и целостности кишечника (за счет повышенной экспрессии белков с плотным соединением в кишечном эпителии). В этом обзоре обсуждаются потенциальные взаимодействия между микробиотой кишечника и иммунными механизмами, которые участвуют в прогрессировании T1D, и рассматриваются потенциальные эффекты и перспективы применения модуляторов кишечной микробиоты, включая пробиотические и пребиотические вмешательства, при улучшении патологии T1D как у человека, так и у животных моделей. Подробнее см. статью по кнопке-ссылке:
Кишечные бактерии защищают от диабета. Предыстория.
Ученые обнаружили, что бактерии, живущие в кишечнике, играют большую роль в защите от сахарного диабета 1 типа. Этот эффект обусловлен сложным взаимодействием иммунитета и симбиотической кишечной микрофлоры .
Еще в 90-х было замечено, что у мышей, генетически предрасположенных к диабету 1 типа, это заболевание развивается с большей вероятностью, если животные растут в стерильных условиях. Группа исследователей из Университета Чикаго под руководством Александра Червонски (Alexander Chervonsky) решила изучить механизм этого явления. Для этого ученые лишили мышей, предрасположенных к диабету, гена белка MyD88 – ключевого регулятора иммунного ответа на симбиотическую микрофлору.
Оказалось, что мыши без гена MyD88 диабетом не заболевают. Однако если их выращивали в стерильных условиях, болезнь все же развивалась. Мыши, которым после выращивания в стерильных условиях вводили смесь кишечных бактерий, заболевали менее часто – 34% по сравнению с 80%. На основании полученных данных ученые предположили, что действие MyD88 снижает возможность бактерий предотвращать развитие диабета.
О роли кишечной микрофлоры в развитии сахарного диабета 1-го и 2-го типов см. по ссылке:
О роли кишечной микрофлоры в защите от развития сахарного диабета 1-го типа см. по ссылке:
О роли кишечной микрофлоры в здоровье проджелудочной железы:

В тонком кишечнике человека обитает огромное количество бактерий и других микроорганизмов, которые играют важную роль в сохранении и поддержании нашего здоровья. Они помогают переваривать пищу и снабжают нас энергией и витаминами.
Cимбиотические бактерии, обитающие в тонком кишечнике, предотвращают внедрение болезнетворных микроорганизмов. Биологические реакции, протекающие в нашем организме и поддерживающие постоянство его внутренней среды, зависят от населяющих тонкий кишечник бактерий и особенностей взаимодействия с ними клеток организма.
Одно из проведенных исследований указало на взаимосвязь между сосоянием микрофлоры тонкого кишечника и риском развития СД 1 типа:

Новое исследование было проведено под руководством профессора Джейне Данска (Jayne Danska) из Детской клиники при Университете Торонто ( Sick Children’s Hospital of the University of Toronto , Канада) и профессора Эндрю Макферсона (Andrew Macpherson) из Клиники Висцеральной Хирургии и Медицины Инзельшпиталь ( Clinic for Visceral Surgery and Medicine at the Inselspital ) при Бернском Университете ( University Bern , Швейцария).
Результаты исследования показали, бактерии, обитающие в тонком кишечнике, влияют на степень вероятности развития у их хозяина сахарного диабета. Поддержание нормального баланса микрофлоры за счет регулирования соотношения штаммов полезных микроорганизмов, является крайне важным фактором в профилактике данного заболевания.
Сегодня сахарный диабет все чаще диагностируют у людей молодого возраста, и медики уже говорят о настоящей эпидемии сахарного диабета
Увеличение распространенности этого заболевания наблюдается в последние сорок лет, когда отмечено повышение чистоты и гигиенического состояния наших домов и окружающей среды. У детей и пациентов молодого возраста развитие сахарного диабета обусловлено нарушением функционирования клеток иммунной системы, которые повреждают специализированные клетки поджелудочной железы, вырабатывающие гормон инсулин. В настоящее время после диагностирования у ребенка сахарного диабета он нуждается в пожизненном лечении.

Тридцать лет назад японские ученые обратили внимание на то, что лабораторные мыши штамма NOD (прим.: Мыши NOD - это модель у лабораторных животных аутоиммунного диабета человека, характеризующаяся разрушением b-клеток) имеют склонность к развитию сахарного диабета, так как в их геноме присутствуют гены, обусловливающие у человека предрасположенность к развитию сахарного диабета.
Еще раз отметим, что такая разновидность диабета, по мнению ученых, связана с образованием дефектов в иммунной системе организма. При возникновении этих процессов начинают формироваться специальные структуры - антитела, которые действуют отрицательным образом в поджелудочной железе на размножение и деятельность клеток, производящих инсулин. Развитие аутоиммунного диабета получает дополнительный толчок при распространении различных инфекционных заболеваний вирусного типа, а также влияния на организм человека ряда канцерогенных веществ.
Благодаря специальному оборудованию из Университета Берна и Канады исследовательские команды на данной модели на мышах смогли продемонстрировать, что бактерии, обитающие в тонком кишечник е , могут синтезировать биохимические соединения и гормоны, предотвращающие развитие сахарного диабета.
Подробнее об исследовании см:
По словам Эндрю Макферсон из Бернского Университета, ученые надеются, что полученные результаты расширят представления ученых о механизмах, позволяющих бактериям, обитающим в тонком кишечнике, защищать организм от развития сахарного диабета. Он считает, что новые данные о причинах развития диабета и о роли здоровой кишечной микрофлоры, препятствующей его появлению путем продукции определенных веществ, помогут создать инновационные методы лечения пациентов и предотвратить развитие заболевания у детей.
Еще об одном исследовании см.:

Возможно, больным диабетом 1-го типа удастся помочь, восстановив состав микрофлоры кишечника.
Как показало новое исследование, таргетирование конкретной микробиоты в кишечнике может быть одним из способов защиты от диабета 1 типа. Исследователи из Квинслендского Университет (University of Queensland) в Австралии обнаружили явные изменения микробиоты кишечника у грызунов и людей, которые подвергаются высокому риску диабета 1 типа.
Подробнее об исследовании см:
По матералам статьи в Microbiome
Соавтор исследования Доктор Эмма Гамильтон Уильямс (Dr. Emma Hamilton-Williams) из Института Трансляционных Исследований в Университете Квинсленда и ее коллеги говорят, что их результаты показывают, что таргетирование кишечной микробиоты может иметь потенциал для предотвращения диабета типа 1.
МИКРОФЛОРА КИШЕЧНИКА И САХАРНЫЙ ДИАБЕТ 2 ТИПА

Поджелудочная железа вырабатывает недостаточно инсулина или инсулин не перерабатывается.
Сахарный диабет 2-го типа - это метаболическое заболевание, которое проявляется нарушением обмена углеводов. Организм не производит достаточного количества инсулина для надлежащей функции, или клетки в теле не реагируют на инсулин (устойчивость к инсулину или инсулинорезистентность). Приблизительно 90% всех случаев диабета во всем мире - это диабет 2 типа. В результате приобретения инсулинорезистентности, то есть невосприимчивости клеток организма к этому гормону, - развивается гипергликемия (увеличение концентрации глюкозы в крови). Простыми словами, в организме - нормальный уровень инсулина и повышенный уровень глюкозы, которая по каким-то причинам не может попасть в клетки.


На рисунке: Влияние инсулина на поглощение и метаболизм глюкозы. Инсулин связывается со своим рецептором (1), который, в свою очередь, запускает несколько каскадов активации протеина (2). К ним относятся: транслокации транспортёра GLUT4 к плазматической мембране и приток глюкозы (3), синтез гликогена (4), гликолиз (5), синтез жирных кислот (6).
Ученые подтвердили роль микробиоты на инсулинорезистентность экспериментально путем пересадки микрофлоры от здорового донора к пациенту с сахарным диабетом 2 типа. В результате эксперимента у пациентов увеличилась чувствительность к инсулину на несколько недель.
Подробнее по ссылке:
Уже ни у кого не вызывает сомнения тот факт, что биохимические реакции, протекающие в нашем теле и фактически определяющие наше здоровье, напрямую зависят от состояния желудочно-кишечного тракта и взаимодействия его микрофлоры с клетками нашего организма. Если учесть, что пробиотики обладают иммуномодулирующими свойствами, способствуют нормализации микрофлоры ЖКТ, в т.ч. снижению избыточной массы тела , повышающей риск развития СД, то систематическое потребление в пищу пробиотических продуктов функционального питания и прием пробиотиков может рассматриваться как одно из перспективных средств в профилактике и комплексной терапии сахарного диабета.
ПОЧЕМУ РАСТИТЕЛЬНАЯ КЛЕТЧАТКА ЗАЩИЩАЕТ ОРГАНИЗМ ОТ САХАРНОГО ДИАБЕТА

С помощью кишечной микрофлоры пищевые волокна превращаются в жирные кислоты, которые кишечник потом использует для синтеза собственной глюкозы. Последняя служит для мозга сигналом о том, что нужно подавить чувство голода, повысить энергетические расходы и уменьшить выброс сахара из печени.
Вы ведь слышали о пользе клетчатки, верно? О тех самых пищевых волокнах, что защищают нас от ожирения и диабета. Волокна эти в изобилии есть в овощах и фруктах, но сам кишечник расщепить их не может, а потому ему на помощь спешит микрофлора. Положительный метаболический и физиологический эффект клетчатки подтверждён многочисленными опытами: животные на такой диете накапливали меньше жира, и у них снижался риск развития диабета. Однако нельзя сказать, что мы понимаем, как именно эти волокна действуют. Известно, что кишечные бактерии расщепляют их с образованием короткоцепочечных жирных кислот , пропионовой и масляной, которые потом всасываются в кровь. Учёные из Национального центра научных исследований (CNRS) во Франции предположили, что эти кислоты как-то влияют на синтез глюкозы кишечником. Его клетки действительно могут синтезировать глюкозу, выбрасывая её в кровь между приёмами пищи и по ночам. Нужно это вот для чего: сахар связывается с рецепторами воротной вены, которая собирает кровь, идущую от кишечника, и рецепторы эти подают соответствующий сигнал в мозг. Мозг реагирует, подавляя чувство голода, повышая расход запасённой энергии и заставляя печень сбавить производство глюкозы.
То есть за счёт небольшой порции глюкозы из кишечника подавляется выброс глюкозы из печени, и предпринимаются меры против поглощения новых — ненужных и опасных — калорий.
Оказалось, что активность генов в клетках кишечника, отвечающих за синтез глюкозы, зависит от тех самых волокон, а также от пропионовой и масляной кислот. Кишечник использовал пропионовую кислоту как сырьё для синтеза глюкозы. Мыши, поглощавшие много жира и углеводов, меньше набирали вес и реже болели диабетом, если вместе с жиром и сахаром съедали достаточно клетчатки. При этом у них повышалась чувствительность к инсулину (которая, как известно, снижается при диабете второго типа).
Прим.: Стоит заметить, что пропионовая кислота является одним из основных продуктов жизнедеятельности пропионовокислых бактерий , которая наряду с пропионатами и пропиоцинами, способна подавлять рост патогенных микроорганизмов. А, к примеру, масляную кислоту продуцируют клостридии , входящие в состав нормальной микрофлоры человека.
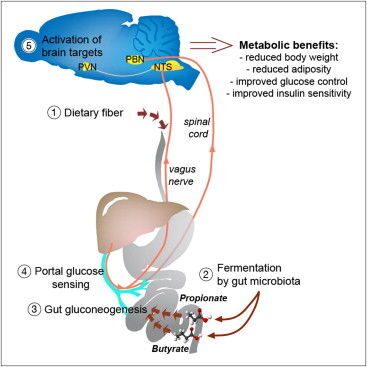
В другом эксперименте использовались мыши, у которых была выключена способность синтезировать глюкозу в кишечнике. В этом случае никакого полезного эффекта от пищевых волокон не было. То есть просматривается такая цепочка: мы едим клетчатку, микрофлора перерабатывает её до жирных кислот, которые потом клетки кишечника могут использовать для синтеза глюкозы-регулятора. Эта глюкоза нужна, чтобы ограничивать наше неуместное стремление пожевать что-нибудь ночью, а также для поддержки правильного баланса глюкозы в организме.
С одной стороны, это очередной аргумент в пользу того, что кишечная микрофлора нужна нам для того, чтобы оставаться здоровыми, причём сей аргумент обзавёлся конкретным биохимическим механизмом. С другой стороны, возможно, с помощью этой биохимической цепочки удастся в будущем искусственно пресекать нездоровые процессы, которые могут довести нас до ожирения и диабета. / Результаты исследования опубликованы в журнале Cell.

*О практическом использовании свойств пробиотических микроорганизмов в создании инновационных препаратов для лечения и профилактики дислипидемии и диабета см. в описании к пробиотику "Бификардио":
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
При сахарном диабете, причем любом типе диабета, наиболее часто встречаются такие острые осложнения как гипогликемия (гипогликемическая кома) и кетоацидотическая кома или состояние.
Гипогликемия (гипогликемическая кома)
Гипогликемия (снижение глюкозы в крови менее 3 ммоль/л) развивается быстро, иногда практически внезапно. Характеризуется следующими симптомами:
- Повышенное потоотделение
- Выраженная слабость, причем возникает резко
- Дрожь в теле
- Учащенное сердцебиение
- Голод
Стоит отметить, что не все эти симптомы могут быть сразу вместе. Также могут быть какие-либо “свои” ощущения, которые на протяжении болезни пациент отмечает сам для себя. Например, покалывание и онемение в области носа, языка или верхней губы. Иногда, гипогликемия может не сразу проявляться какими либо симптомами, особенно у пациентов с длительным текущим диабетом, и это опасно. Если гипогликемию не купировать, то может развиться гипогликемическая кома, когда пациент не может самостоятельно предпринять нужные действия по лечению гипогликемии. Итак, гипогликемию нужно снять как можно быстрее и сделать это нужно правильно. Чтоб быстро повысить сахар крови нужно принять быстроусвояемые углеводы: сахар 4-5 кусочков, мед, варенье, сладкие напитки фруктовые или лимонад в количестве 200мл. Важное правило: больной диабетом, получающий лечение сахароснижающими препаратами должен всегда носить легко усваиваемые углеводы с собой. Надо отметить, что в таких ситуациях наиболее удобнее именно кусочковый сахар или сок, лимонад. Мед – неудобно дозировать, с собой трудно носить, конфеты трудно жевать (карамель), либо в них могут содержатся вещества, замедляющие усвоение углеводов (шоколадные, соевые конфеты).
При тяжелой гипогликемии (оцепенение с невозможностью самостоятельных адекватных действий или полная потеря сознания – гипогликемическая кома) сам себе больной помочь не может. Если сознание еще сохранено, нужно напоить или накормить сладким (см.выше). В случае комы – вызвать скорую помощь.
Повторяющиеся гипогликемии требуют обязательного обращения к врачу.
Кетоацидотическая кома или состояние
Данное состояние, наоборот, возникает при повышенном сахаре. Это острое осложнение заболевания, обусловленное абсолютным или резко выраженным относительным дефицитом инсулина вследствие неадекватной инсулиновой терапии или повышения в нем потребности. Факторы, провоцирующие развитие кетоацидотическую кому:
- Недостаточная доза или пропуск инъекции инсулина (или приема таблетированных сахароснижающих средств)
- Отмена сахароснижающей терапии самовольно
- Нарушение техники введения инсулина
- Присоединение других заболеваний (инфекции, травмы, операции, беременность, инфаркт миокарда, инсульт, стресс и др.)
- Злоупотребление алкоголем
- Прием некоторых лекарственных препаратов – глюкокортикостероиды и т.п.
Кетоацидотическое состояние и в дальнейшем кома развивается постепенно, от нескольких часов до нескольких дней. Беспокоит выраженные сухость во рту, жажда, учащенное мочеиспускание, свидетельствующие о нарастании декомпенсации диабета. Может регистрироваться потеря массы тела, также обусловленная некомпенсированным течением заболевания на протяжении определенного времени. По мере прогрессирования кетоацидоза появляются такие симптомы, как тошнота и рвота, которые у пациента с СД диктуют необходимость обязательного исследования содержания ацетона в моче. Больные могут жаловаться на сильную боль в животе. Типичным клиническим симптомом развивающейся комы является частое глубокое дыхание (дыхание Куссмауля), нередко с запахом ацетона в выдыхаемом воздухе. В анализах повышение сахара, как правило более 15-17 ммоль/л.
В лечении данного состояния выделяют четыре главные позиции:
- инсулинотерапия;
- восстановление потерянной жидкости;
- коррекцию минерального и электролитного обмена;
- лечение провоцирующих кому заболеваний и осложнений кетоацидоза.
В любом случае, пациенту важно знать, что нельзя допускать длительную декомпенсацию диабета и во время обращаться к лечащему врачу.
Родителей должно насторожить, что дитя много пьет, теряет массу тела или часто посещает туалет, особенно ночью.

Сахарный диабет — это эндокринно-обменное заболевание. В его основе лежит абсолютный или относительный дефицит инсулина, который предопределяет нарушение всех видов обмена веществ.
Этиология. Чаще всего развитие болезни предопределяют наследственность, острые детские инфекции, психические и физические факторы, нарушение питания.
Сахарный диабет — наследственное заболевание. Передача возможна как по доминантному, так и за рецессивному типу.
Из детских инфекций развитие сахарного диабета могут спровоцировать эпидемический паротит, ветряная оспа, корь, скарлатина, грипп, ангина.
Психическая и физическая травмы также принадлежат к факторам, которые способствуют возникновению сахарного диабета, но, по-видимому, психическая травма лишь провоцирует ранние проявления сахарного диабета, ход которого был скрытым. При физических и психических травмах часто повышается уровень глюкозы в крови (гипергликемия), моче (гликозурия), однако заболевание не развивается.
На состояние инсулярного аппарата поджелудочной железы негативно влияет избыточное питание. Следует заметить, что сахарный диабет начинается у того, кто употребляет много жиров. Именно жиры, а не углеводы при избыточном введении могут приводить к истощению в-клеток. Если дети злоупотребляют сладостями, это также предопределяет перегрузку функций инсулярного аппарата.
Сахарный диабет может проявиться в любом возрасте, однако чаще всего он возникает у детей 6—8 и 11—13 лет, поскольку в эти годы дети интенсивно растут и инсулярный аппарат поджелудочной железы работает с большим напряжением.
Патогенез. Главную роль в развитии сахарного диабета играет инсулярная недостаточность, при которой нарушаются все виды обмена веществ в организме. Основой этих сдвигов является неполная утилизация углеводов тканями, что приводит к повышению уровня глюкозы в крови (гипергликемия). Длительный высокий уровень глюкозы в крови, который превышает максимальный порог ее обратного .всмоктування в канальцах почек, ведет к увеличению потерь глюкозы с мочой (гликозурия). В этих условиях потребности организма в энергии обеспечиваются за счет сгорания жиров. Ткани не могут полностью окислить те жирные кислоты, которые в большом количестве поступают в организм. Потому накапливаются недоокисленные продукты обмена жиров — кетоновые тела (в-оксимаслянная и ацетоуксусная кислота, ацетон). Так развивается характерный для декомпенсации диабета кетоацидоз. Кроме того, гликозурия вызывает полиурию. На каждый грамм глюкозы выделяется 20—40 мл жидкости, вместе с тем усиливается потеря электролитов натрия, калия.
Кетоацидоз, ексикоз, дизелектролишемия, углубляют расстройства обменных процессов, явления инсулярной недостаточности.

Клиника. У детей сахарный диабет развивается в основном внезапно. За короткое время появляются все симптомы: полидипсия, полиурия, полифагия, похудание, сухость и зуд кожи и слизистых оболочек, гипергликемия, гликозурия. Этим он отличается от диабета взрослых, в которых болезнь развивается постепенно.
В начальном периоде болезни у детей жажда выражена нерезко, но потом она быстро усиливается, развиваются полиурия, ночное недержание мочи. Полифагия при сахарном диабете проявляется как резким повышением аппетита, так и увеличением количества еды. Невзирая на это, отмечается похудение, которое прогрессирует.
Одним из основных симптомов сахарного диабета есть гликозурия. В суточной моче больных можно обнаружить разное количество глюкозы — от следов до нескольких десятков граммов. Выделение ее с мочой на протяжении суток неравномерно, потому рекомендуют исследовать суточный гликозуричний профиль. Мочу собирают в определенные часы: с 9 до 14, с 14 до 19, с 19 до 23, с 23 до 6, с 6 до 9 часов. В каждой порции мочи определяют общее количество, процентное содержание глюкозы, а затем абсолютное количество глюкозы в граммах, которая выделилась с каждой порцией. Это нужно для установления дозы инсулина. Исследования заканчивают подсчетом суточного количества мочи и суточной гликозурии.
Гипергликемия также является одним из основных симптомов сахарного диабета. У больных детей количество глюкозы в крови натощак превышает 5,6 ммоль/л, а при развитии комы или прекоматозном состоянии повышается до 22-30 ммоль/л. Чтобы правильно оценить состояние углеводного обмена при диабете, нужно определить колебание уровня глюкозы в крови на протяжении суток (построение суточной гликемичной кривой).
Для сахарного диабета характерным является повышение в крови кетоновых тел до 860-1377 мкмоль/л.
При кетонемии обычно появляется запах ацетона изо рта, ацетон обнаруживают в моче. Однако содержание кетоновых тел может увеличиваться и при голодании, инфекционных и других заболеваниях.
Осложнение. Самым тяжелым осложнением сахарного диабета есть диабетическая, или гипергликемическая, кома, которая может развиться при несвоевременном распознавании начальных симптомов заболевания. В этом случае через несколько недель или месяцев, а при сопроводительных инфекциях даже через несколько дней развивается тяжелый ацидоз и кома. В детском возрасте диабетическая кома бывает чаще и наступает быстрее. Увеличение диуреза, быстрое снижение массы тела и обезвоживания, запах ацетона в воздухе, который выдыхается, плохое самочувствие, рвота, жажда, вялость и сонливость — симптомы катастрофы обмена вещества. При диабетической коме сознание угасает не сразу: сначала развивается постепенно усиливающаяся вялость, нарастает сонливость и больной теряет сознание.
Кома является угрожающим для жизни состоянием, которое можно предотвратить своевременно начав лечение. Кроме того, существует отдаленная, но неминуемая опасность, которая в конце концов укорачивает жизнь больному, —диабетические изменения сосудов.
Если ошибочно диагностируют начало диабетической комы, то в таких случаях при интенсивной инсулинотерапии резко снижается содержание глюкозы в крови (гипогликемия).
Гипогликемия характерна для начального, лабильного периода диабета при определенной диете и инсулинотерапии, повышении дозы инсулина, после голодания или физического напряжения. Начальными признаками ее есть бледность кожи, вялость, головокружение, потливость, тремор, вскоре появляются нарушения сознания и судороги. Важными признаками, которые отличают гипогликемию от гипергликемической комы, является: отсутствие токсичного дыхания, бледная влажная кожа, повышение мускульного тонуса, нормальная концентрация глюкозы в крови. Длительные, часто повторяемые гипогликемические состояния могут быть причиной мозговых поражений.
Лечение. В лечении больных сахарным диабетом важнейшими является: 1) правильное питание; 2) инсулинотерапия; 3) соблюдение гигиенического режима.
В диете соотношения белков, жиров и углеводов должно составлять соответственно 1:0, 75:3,5. Нужно ограничить употребление сахара и других сладостей до 30-35 г в сутки.
В питание больных детей обязательно должны входить сыр, овсяная крупа и мука, нежирная баранина, то есть продукты, которые должны обладать способностью выводить жиры из печени, предотвращая ее жировую инфильтрацию.
Кормить ребенка нужно пять раз: завтрак, обед, полудник, ужин и дополнительное питание через 3 часов после введения инсулина, то есть второй завтрак.
В отличие от взрослых больных, одной диетотерапии недостаточно. Для лечения сахарного диабета у ребенка нужно назначать препараты инсулина. Применяют препараты инсулина с разной длительностью и эффективностью действия в разные периоды суток (инсулин Б, суинсулин, суспензия инсулина цинка для инъекций) и др. Лечения рекомендуют начинать препаратами инсулина короткого действия. (суинсулин).
Обычно суточную дозу инсулина короткого действия распределяют на три и больше инъекции, которые делают за 20—30 мин до еды. Потребность в инсулине в последующие дни, а также дневные дозы зависит от уровня глюкозы в моче и крови. В первую половину дня целесообразно назначать большую часть суточной дозы инсулина. Если возникла потребность в ночной или вечерней инъекции, то количество инсулина не должно превышать 10 % суточной. При инсулинотерапии детям, больным сахарным диабетом, не следует добиваться состояния агликозурии (отсутствие глюкозы в моче), достаточно, если за день с мочой выделяется до 5—10 % суточного количества глюкозы.
Авторитетное мнение.
Украина принадлежит к странам с самым высоким уровнем заболеваемости сахарным диабетом (СД). Об УНИАН сообщила детский эндокринолог Института эндокринологии и обмена веществ Наталия СПРИНЧУК.
По ее словам, распространенность СД в Украине приобрела масштабы пандемии.
“Данные за 2007 год свидетельствуют, что заболеваемость в нашей стране составляет 23-24 случая на 100 тысяч населения. В то же время ежегодно в Украине растет их количество, кстати, как и во всем мире. Больных сахарным диабетом детей становится больше на 70 тысяч каждый год", – сообщила Н.СПРИНЧУК.
Она отметила, что сахарный диабет - очень тяжелое и серьезное заболевание, особенно у детей.
“Сахарный диабет у детей имеет отличные от взрослых симптомы болезни. Его особенность в том, что он может протекать “под маской” острого живота, инфекционных заболеваний, аденовирусной инфекции. Если родители не медики, им может и не прийти в голову, что эти проявления являются свидетельством наличия у ребенка такого серьезного заболевания, как сахарный диабет", – сказала детский эндокринолог.
Она обратила внимание на то, что симптомы СД у детей нарастают очень быстро, особенно, если это диабетический кетоацидоз (который обычно путают с гриппом). По ее словам, именно по этой причине в прошлом году в Украине с диагнозом СД умерли 10 детей.
“98% детей, больных СД, имеют первый тип сахарного диабета: когда поджелудочная железа не выделяет инсулин и, если дети длительное время находятся в состоянии кетоацидоза, это может привести к тяжелому состоянию, попаданию в реанимацию”, – сказала Н.СПРИНЧУК.
Поэтому, считает она, медицинские службы должны назначать анализы не только общие, но и обязательно анализ крови на сахар. Таким образом можно предотвратить осложнения СД, подчеркнула медик.
Н.СПРИНЧУК настаивает, что такой анализ ребенку нужно делать несколько раз в год.
“Родителей должно насторожить, что их ребенок много пьет, теряет массу тела или часто посещает туалет, особенно ночью. Также необходимо сдавать анализ крови на сахар каждый раз после того, как ребенок переболел инфекционной болезнью (краснухой, корью и др.), пневмонией, гриппом или подвергся стрессу - именно эти факторы могут спровоцировать СД", - сказала она.
Детский эндокринолог отметила, что чем раньше у ребенка выявят сахарный диабет, тем больше шансов уберечь его от осложнений СД.
“Эта серьезная болезнь опасна не ежедневными инъекциями, а своими осложнениями, которые вызывают раны, инвалидизацию и преждевременную детскую смерть. Сахарный диабет - не заболевание, а стиль жизни. Очень важно рано диагностировать, чтобы своевременно начать лечить”, – сказала Н.СПРИНЧУК.
Относительно обеспечения украинских детей с СД инсулином и глюкометрами, то, по ее словам, проблем здесь не наблюдается, все больные полностью обеспечены этими препаратами.
Читайте также:


