Стафилококковая инфекция при псориазе

От 3 до 7% населения мира страдает псориазом. Это заболевание известно человечеству тысячи лет, от него страдали Уинстон Черчилль, Генри Форд, Владимир Набоков, Джон Апдайк. Сегодня у больных псориазом есть возможность не страдать, а полноценно жить с этим заболеванием – если вовремя обратиться к врачу и принять необходимые меры.
Дмитрий Николаевич Серов , кандидат медицинских наук, заведующий отделом оказания специализированной помощи Московского научно-практического центра дерматовенерологии и косметологии.
Псориаз – откуда он берется?
Псориаз, или, как это сейчас принято говорить в медицинской среде, псориатическая болезнь – это системное (то есть, аутоиммунное) воспалительное заболевание с преимущественным поражением кожи, которое реализуется под воздействием триггерных факторов. Обычно пациент не страдает от проявлений псориаза постоянно, есть острые и спокойные периоды – но полностью излечиться от заболевания невозможно.
Это наследственное заболевание?
По наследству передается не само заболевание, а предрасположенность к нему. Проявляться же болезнь может у всех в разной степени. Например, у двух однояйцевых близнецов одинаковая генетическая предрасположенность, но у одного из них псориатической болезни практически нет, а у другого она проявляется в тяжелой форме.
Но у меня в семье никто больше не болеет!
Не всегда мы достаточно хорошо знаем свой семейный анамнез. Возможно, страдали от псориаза ваши родственники в четвертом, пятом поколении, а в вашей семье болеете только вы. Все остальные являются носителями, но у них псориатическая болезнь никак не себя не проявляет.
В целом, принято считать, что проявление псориаза на 60-70% зависит от генетической предрасположенности, а 30-40% - от средовых факторов.
А если у меня в роду болели псориазом, могу ли я избежать болезни?
При каких обстоятельствах случаются обострения псориаза?
Можно ли уберечься хотя бы от некоторых триггерных факторов?
От некоторых, но точно не от всех: нельзя же отказаться от жизни! Не ходить на работу, чтобы избежать стресса, или уехать в другое государство, где якобы климат вам больше подходит? Меры довольно суровые, причем в любой точке земного шара может найтись новый, самый неожиданный триггер.
А вот что можно сделать – это, во-первых, поддерживать организм в здоровом состоянии всеми доступными способами. Такие триггеры, как курение, алкоголь, излишнее волнение, жирная пища, слишком активное солнце, мы можем легко контролировать.
Во-вторых, в ваших силах принимать адекватные меры в периоды обострения.
В каком возрасте обычно проявляется псориаз?
Псориатическая болезнь сама по себе не угрожает вашей жизни, но в любой форме она способна значительно ухудшить ее качество.
Поражения кожи, которыми почти всегда характеризуется псориатическая болезнь, влекут за собой следующие последствия:
Боль. Воспаление кожных покровов часто сопровождается зудом и болью, которые требуют симптоматического лечения.
Ограничения. В зависимости от того, где локализовано поражение кожи, человек может быть лишен возможности делать то, что для него естественно. Например, при поражении рук пациент не может работать на компьютере, много писать, выполнять домашние дела и т.д. Очень часто псориатические высыпания поражают область гениталий: это тоже резко снижает качество жизни.
Социальный фактор. Псориатические поражения психологически стесняют человека, создают для него трудности в общении с другими людьми. Вид воспаленной кожи вызывают у людей отталкивающее впечатление, иногда провоцирует неосознанный страх. К сожалению, даже самые цивилизованные граждане постараются не сесть в транспорте рядом с человеком, у которого на коже видны псориатические поражения.
Гораздо больший вред организму наносит псориатический артрит – осложнение, которое в той или иной форме проявляется примерно у 40% пациентов, страдающих от псориаза. Проявляется он в виде постепенного разрушения соединительных тканей и поражения суставов. Это серьезная, крайне болезненная форма заболевания, которая может привести к инвалидизации пациента, если вовремя не начать лечение.
Кроме того, для псориаза характерны коморбидные, то есть сопутствующие состояния. Люди с псориазом находятся в группе повышенного риска по развитию сахарного диабета, дислипидемии, сердечно-сосудистых заболеваний.
Псориаз может диагностировать только врач-дерматолог, поэтому идти к терапевту с подозрением на псориаз, как правило, нет смысла. Вам нужно записаться на прием в филиал Московского научно-практического центра дерматовенерологии и косметологии: этот центр, вместе со всеми филиалами, охватывает все население Москвы и оказывает помощь всем гражданам, имеющим жалобы на заболевания кожи.
На приеме, если у вас подозревается псориатическая болезнь, врач-дерматолог обратит внимание на:
состояние суставов (при наличии симптомов);
расспросит о наличии у вас болезненных состояниях внутренних органов, которые часто встречаются у больных псориазом (воспалительные заболевания кишечника; компоненты метаболического синдрома – диабет, сердечно-сосудистые заболевания, ожирение и др.).
Если ваша основная жалоба – поражение кожи, диагноз может быть поставлен на основании ваших жалоб и знаний о семейном анамнезе, без проведения каких-либо уточняющих анализов. Обычно высыпания представляют собой немного утолщенные папулы и бляшки округлых очертаний. Они могут сливаться между собой, постепенно покрываться серебристо-белыми чешуйками, которые легко отшелушиваются при поскабливании и трении одежды.
Для псориатических высыпаний характерны положительные феномены так называемой псориатической триады:
Кроме того, высыпания обычно возникают на месте травматизации (по ходу царапин). На ногтях могут определяться точечные вдавления (симптом наперстка), розово-красные пятна (симптом масляного пятна), поверхность тусклая, шероховатая, с вдавлениями, возможна частичная или полная отслойка ногтевой пластины.
В сложных случаях, для уточнения диагноза мы проводим гистологический анализ участка кожи. Но, как правило, это бывает нужно только тогда, когда пациент долго занимался самолечением и смазал всю картину.
1. Раз и навсегда запретите себе заниматься самодиагностикой. Никакие картинки в Интернете не заменят вам визит к врачу-дерматологу. Ни в коем случае не начинайте никакого лечения, пока диагноз не подтвердится.
Вас должны насторожить следующие симптомы:
Утренняя скованность суставов кистей, стоп;
Боли в области пятки, глубокие боли в области ягодиц;
Припухлости и боли в коленях.
Бывает одно обострение за всю жизнь – или пять обострений в год. мы стараемся уменьшить количество триггерных факторов.
Не надо заниматься самодиагностикой: есть слишком много кожных заболеваний. Увидели сыпь на коже – сходите к доктору.
Филиалы московского научно-практического центра дерматовенерологии и косметологии. Единый центр охватывает все 11 млн пациентов.
Есть дневные стационары, отлично оборудованные для лечения псориаза: фототерапия. Все это бесплатно.
Прежде всего, уточним еще раз: полностью избавиться от заболевания у вас не получится. Задача медицины – максимально облегчить симптомы, с наименьшими потерями пережить периоды обострений и сохранить качество жизни пациента.
Хорошая новость: в настоящий момент нет такой кожной формы псориаза, которую мы не могли бы остановить. Даже если дела совсем плохи, мы знаем, как все исправить.
В зависимости от течения заболевания, лечение проводится как амбулаторно, так и в стационаре, и в режиме дневного стационара: когда пациент несколько раз в неделю приходит к нам на несколько часов, чтобы пройти физиотерапию.
При лечении псориаза используется ступенчатый подход.
Первая ступень. На начальных этапах при кожной форме псориаза назначаются только наружные средства, которые могут перевести в состояние ремиссии.
Вторая ступень – физиотерапия, включающая облучение кожи ультрафиолетом: безопасная и при этом достаточно эффективная методика. На данной ступени многие пациенты останавливаются на долгие годы.
Третья ступень. Когда физиотерапия оказывается малоэффективна, переходим к следующей ступени -системной терапии. На этом этапе пациенту назначают иммунодепрессивные, цитостатические препараты, ингибиторы внутриклеточных ферментов в комбинациях с фотолечением.
Четвертая ступень. На этом этапе мы прибегаем к методам биологической терапии – назначаем пациенту препараты, которые представляют собой полученные генноинженерным путем антитела к противовоспалительным молекулам.
А вот лечение системными глюкокортикоидами (стероидными гормонами) в современной медицине применяются против псориаза крайне редко.
Наблюдение у врача. Псориаз – это заболевание, которое подлежит диспансерному наблюдению. Вам нужно показываться дерматологу раз в квартал, а также всякий раз, когда у вас начинается обострение заболевания. Для вас диспансерное наблюдение дает возможность:
Не упустить время и перейти на новую ступень лечения;
Быстро получить дорогостоящие препараты: если вы не состоите на учете, государство не сможет вас ими обеспечить.
Образ в жизни. Между обострениями вы можете жить обычной жизнью: делать косметические процедуры (эпиляцию), пользоваться косметикой, загорать в разумных пределах и не соблюдать строгой диеты. А вот в периоды обострений любая травматизация кожи крайне нежелательна, поэтому и эпиляцию, и солярий придется отложить.

Псориаз – это хронический воспалительный иммунозависимый генодерматоз много факториального генеза, который передается по доминантному типу с неполной пенетрантностью, характеризующийся усилением пролиферативной активности кератиноцитов с нарушением процессов кератинизации и развитием патологических процессов в коже, ногтях и суставах [1, 2]. Данная кожная патология по-прежнему остается одной из наиболее актуальных и сложных проблем современной дерматологии, так как наблюдается учащение случаев регистрации тяжелых форм псориаза, которые нередко приводят к инвалидизации или летальным исходам [1]. Существует множество теорий этиологии псориаза (генетическая, нейрогенная, иммунологическая, вирусная, обменная). Однако ни одна из гипотез не является общепризнанной.
Псориаз характеризуется сложностью патогенетических воспалительных механизмов, а также имеет ряд общих иммунологических признаков с другими сложными по патогенезу заболеваниями, такими как сахарный диабет, патологиями гепатобилиарной и сердечно-сосудистой систем, воспалительными явлениями в кишечнике и в ЛОР-органах [3, 4]. Большое внимание исследователей сосредоточено на взаимопотенцировании и взаимовлиянии различных патологических состояний, называемых коморбидными. Считается, что развитие коморбидностей основано на общности патогенеза заболеваний и не зависит от социальных, материальных и бытовых факторов. Обычно такие состояния имеют тенденцию увеличиваться с возрастом.
Целью данного обзора является оценка распространенности ЛОР-патологий у больных псориазом, изучение влияния коморбидных заболеваний верхних дыхательных путей на течение кожного процесса, выявление возможных механизмов коморбидностей между наиболее часто встречающимися патологиями.
Материалы и методы. Было изучено и проанализировано 25 публикаций, исследований по данной тематике. Сопутствующая патология устанавливалась на основании анамнестических данных, результатов клинического осмотра и лабораторных исследовании, а также консультации других специалистов.
Как видно, большинство пациентов в исследованиях отмечали улучшение тяжести псориаза после тонзиллэктомии. Также пациенты указывали на длительные ремиссии по сравнению с периодом до операции. Однако отсутствуют исследования с долгосрочным наблюдением, чтобы определить продолжительность и степень пользы от тонзиллэктомии. Кроме того, не следует забывать об осложнениях операции (кровотечения, инфекции, ларингоспазм, бронхоспазм, диcфункция височно-нижнечелюстного сустава, голосовые изменения). Антибиотикотерапия при лечении хронического тонзиллита не применяется, поскольку наиболее частый возбудитель – стрептококк – является внутриклеточной факультативной бактерией и поэтому не полностью уничтожается обычными антибиотиками, такими как пенициллин или эритромицин, не проникающими в клетки организма. Рифампицин и клиндамицин активны внутри клеток и способны уничтожать стрептококков. Однако эффект от такой терапии временный. Кроме того, после окончания приема антибиотиков происходит реколонизация бактерий и ухудшение течения заболевания. Также существует недостаток контролируемых клинических испытаний по лечению псориаза антибиотиками. Возможно, следует изучить роль консервативного лечения хронического тонзиллита в виде санации миндалин у больных псориазом.
Кроме хронического тонзиллита у больных псориазом выявляются такие патологии как хронический фарингит, искривление перегородки носа, вазомоторный ринит, нейросенсорная тугоухость [15].
Заключение. Таким образом, наиболее часто встречающимся ЛОР-заболеванием при псориазе является хронический тонзиллит. Изучение именно этих двух патологий сосредоточено основное внимание ученых. Тем не менее, необходимы дальнейшие контролируемые рандомизированные исследования по оценке долгосрочных результатов. Было установлено, что наличие сопутствующей патологии верхних дыхательных путей обуславливает более длительное течение кожного заболевания, распространенность высыпаний, тяжесть и торпидность процесса, частое количество обострений, уменьшение времени ремиссии заболеваний. Также лечение кожного заболевания носило положительный эффект после устранения патологии ЛОР-органов, например, после тонзиллэктомии. Персонализированный подход к каждому пациенту диктует необходимость междисциплинарного подхода при терапии коморбидных патологий. Необходимо разностороннее изучение клинической картины основного и сопутствующих заболеваний, проведение комплексной диагностики нарушений, а также подбор рациональной терапии.
Мы хотели выяснить, насколько эффективны и безопасны методы лечения инфекций, вызванных бактериями Streptococcus , по сравнению с отсутствием лечения, плацебо (идентичное, но неактивное лечение) и при сравнении разных методов лечения этой инфекции между собой, у людей с острым каплевидным или хроническим бляшечным псориазом.
Хронический бляшечный псориаз - это длительное (длящееся годами) состояние, которое проявляется красными пятнами, шелушащейся кожей, покрытой чешуйками (называемыми бляшками). Это самая частая форма псориаза, и обычно встречается у взрослых.
Каплевидный псориаз характеризуется меньшими поражениями и чаще встречается у детей и молодых людей. Некоторые исследования показали, что каплевидный псориаз встречается менее чем у 30% людей с псориазом.
Причина псориаза неизвестна, но стрептококковая инфекция может спровоцировать каплевидный псориаз или обострение хронического бляшечного псориаза.
Тонзиллэктомия может предотвратить или уменьшить тяжесть инфекций горла и, таким образом, ограничить резервуар и источник стрептококковой инфекции. Антибиотики уничтожают бактерии, которые, по-видимому, могут быть внешним пусковым фактором (триггером) псориаза.
Доказательства актуальны по состоянию на январь 2019 года.
Мы включили пять исследований (162 участника); три были проведены в отделениях дерматологии стационаров. Участникам было от 12 до 77 лет (100 мужчин; 62 женщины). Одно исследование был профинансировано фармацевтической компанией. Тяжесть состояния варьировала от легкой до тяжелой. Бактерии Streptococcus были обнаружены в горле у 14% людей.
Мы классифицировали исходы на краткосрочные (измеренные в течение восьми недель после начала лечения) и долгосрочные (измеренные по меньшей мере через год после начала лечения). Клинические испытания антибиотиков у пациентов с каплевидным псориазом были краткосрочными; клиническое испытание антибиотиков при хроническом бляшечном псориазе длилось 48 недель.
Три исследования включали участников с каплевидным псориазом и оценивали краткосрочные эффекты антибиотиков: пенициллина (20 участников) или эритромицина по сравнению с отсутствием лечения (43 участника), а также рифампицина по сравнению с плацебо (20 участников).
Два исследования включали участников с хроническим бляшечным псориазом. В одном исследовании оценивали азитромицин (антибиотик) в сравнении с витамином С через 48 недель лечения (50 участников); ещё в одном исследовании оценивали тонзиллэктомию в сравнении с отсутствием вмешательства через восемь недель и 24 месяца после тонзиллэктомии (29 участников).
Результаты подтверждены доказательствами очень низкого качества, поэтому мы не уверены в их точности. Каждый вывод основан только на одном исследовании.
Ни в одном из исследований не измеряли основные исходы, представляющие для нас интерес: время, необходимое для того, чтобы кожа очистилась или почти очистилась от повреждений, а также риск рецидива по меньшей мере один раз за время длительного наблюдения.
При сравнении пенициллина с отсутствием лечения у людей с каплевидным псориазом побочных эффектов не наблюдалось. Побочные эффекты не оценивали при сравнении рифампицина с плацебо, а также эритромицина с отсутствием лечения.
В одном клиническом испытании у людей с хроническим бляшечным псориазом оценивали азитромицин по сравнению с витамином С, и 10 участников из группы азитромицина жаловались на тошноту или на легкое расстройство желудка. В клиническом испытании, сравнивающем тонзиллэктомию с отсутствием лечения, сообщили об одном случае небольшого кровотечения в группе тонзиллэктомии.
В двух исследованиях у участников с хроническим бляшечным псориазом измеряли число участников, достигших 75% снижения индекса тяжести псориаза (Psoriasis Area and Severity Index 75, PASI 75). В одном из них, в группе азитромицина 18 из 30 участников достигли PASI 75 в сравнении с отсутствием участников, достигших этого показателя, в группе витамина С. В другом исследовании, 3 из 15 участников в группе тонзиллэктомии достигли PASI 75 в сравнении с отсутствием участников, достигших этого показателя, в группе без лечения. Клинические испытания с каплевидным псориазом не оценивали этот исход.
Мы не уверены, отличается ли число участников с каплевидным псориазом, достигших чистой или почти чистой кожи, между теми, кто принимал пенициллин, и теми, кто не получал никакого лечения. Только один участник с хроническим бляшечным псориазом достиг почти чистой кожи в группе тонзиллэктомии, тогда как в группе без лечения такого результата не достиг никто. Три других клинических испытания не измеряли этот исход.
Многие из наших основных исходов не оценивались в исследованиях. Исходы, которые оценивали в исследованиях, были основаны на доказательствах очень низкого качества, и это означает, что мы не уверены в их точности. Исследования были очень небольшими и имели высокий риск предвзятости (смещения), потому что участники и исследователи, которые проводили оценку эффективности и безопасности лечения, были осведомлены о распределении видов вмешательств (лечения) между участниками. Необходимы дополнительные исследования, чтобы сделать выводы о том, сокращает ли лечение стрептококковой инфекции антибиотиками длительность острого каплевидного псориаза, предотвращая его переход в затяжное состояние (хронический бляшечный псориаз).

Аутоиммунные механизмы (повышение IgA, IgG в коже и синовиальной жидкости суставов, а также уменьшение Т-супрессорной функции лимфоцитов, дефицит Т-хелперов). Генетическая предрасположенность (мутация генов HLA B17, B13, B16, B33, B40 определяет готовность к развитию псориаза, а повышение частоты HLA B27 предполагает суставную форму данного заболевания).
В настоящее время иных причин медицина не знает. Что-то запускает практически каскадную реакцию патологического иммунного ответа. Циклические нуклеотиды и простагландины регулируют фактор роста эпидермальных клеток, а сочетание их повышенной активности с образованием эпидермопоэтина приводит к ускорению образования клеток эпидермиса. Они быстро появляются, растут и развиваются, а затем слущиваются светлыми чешуйками, мешая друг другу, сбиваются в плотные псориатические бляшки.
Провоцирующие факторы:
- стресс (острый и хронический);
- переохлаждение;
- осенне-зимний сезон и ранняя весна;
- инфекционные заболевания (стрептококковая, вирусная, стафилококковая инфекции);
- нарушения функции печени;
- прием лекарственных препаратов (бета-адреноблокаторы, глюкокортикостероиды, препараты лития)
Многие авторы рассматривают псориаз как комплексную психосоматическую реакцию организма, направленную на самоуничтожение. Чрезвычайные или длительно воздействующие неблагоприятные психологические факторы внешней среды истощают способность человека к саногенезу, сохранению и поддержанию жизни. При этом пациент не демонстрирует никаких суицидальных настроений, намерен жить и выздоравливать. Несмотря на благоприятную сознательную настроенность, подсознательно пациент отказывается продолжать свое существование под прессингом этих стрессовых факторов, в связи с чем активируются аутоиммунные реакции, мишень которых определяется генетически. Одним из вариантов реализации такой программы и является псориаз и псориатический артрит.
Классификация форм заболевания основана на различных проявлениях артрита. Псориатический артрит может поражать один (моноартрит) или несколько (полиартрит) суставов разного калибра, вызывать небольшие (простая форма псориазного артрита) или выраженные обезображивающие деформации (мутилирующий псориатический артрит), захватывать суставы конечностей или позвоночника (псориатический спондилез).
Артрит может быть асимметричным (в процесс вовлекаются один или несколько суставов справа или слева) или симметричным (поражаются суставы обеих рук или ног), иметь проградиентное, рецидивирующее или злокачественное течение.
Асимметричный олигоартрит – это одностороннее поражение одного крупного сустава или двух средних (локализация встречается именно припсориазе).
Симметричный ревматоидноподобный артрит – двустороннее поражение суставов кистей рук, подобное ревматоидному артриту, однако если ревматоид выворачивает пальцы внутрь, словно в горсть, то псориатический артроз деформирует суставы, направляя пальцы наружу, неким псориатическим веером.
При грубых уродующих деформациях с выраженными ограничениями костная и хрящевая ткани разрушаются. что приводит к выраженной деформации сустава и резком снижении его функциональных возможностей. Человек постепенно утрачивает способность манипулировать мелкими предметами, выполнять точные действия, самостоятельно одеваться и вести привычную нам бытовую жизнь.
Для уточнения диагноза необходимо наличие одновременно минимум трех диагностических критериев, среди которых должен быть хоть один обязательный.
Лечение псориартрического артрита является сложной задачей, не имеющей быстрого и простого решения. Одновременно используют несколько направлений: лекарственная терапия, физиотерапия, лечебная физкультура, психотерапевтическая коррекция.
Лекарственная терапия подбирается врачами - ревматологом и дерматологом. Используются неспецифические противовоспалительные средства, анальгетики, кортикостеориды, иммунодепрессанты, противомалярийне средства, препараты золота, витамины, хондропротекторы, моноклональные антитела, а также антидепрессанты и седатики. Все эти препараты требуют четкого соблюдения графика приема и точности дозировки. Подбор препаратов - это задача квалифицированного врача-специалиста, абсолютно противопоказано самостоятельно корректировать его назначения.
Хирургическое лечения назначается при синовитах, выраженных деформациях суставов, включая грубые контрактуры и анкилозы.
Физиотерапевтическое лечение
Реабилитация пациента начинается сразу после определения диагноза и продолжается поддерживающими курсами всю жизнь. Ведущими методиками в реабилитации являются физиотерапевтические. Светотерапия включает ультрафиолетовое облучение и воздействие видимым спектром. Ультрафиолет способствует восстановлению костной и хрящевой ткани и снятию воспаления. Используют лазеротерапию зеленым, желтым, синим цветом (аппараты Спектр, Биоптрон). Применение красного и. на периоде регенерации воспаления. инфракрасного лазера способствует нормализации клеточного обмена, заживляет кожу и купирует симптомы, снижающие качество жизни. Наиболее эффективно чередовать лечение светом и магнитотерапию. Ультразвуковая процедура способствует ликвидации отека, сглаживанию рубцов и разрушению патологических костных разрастаний.
Лечебная физкультура
Лечебная физкультура на фоне физиотерапевтического лечения активно способствует расширению объема движений в пораженных суставах. купированию боли, разработку тугоподвижности и начинающихся контрактур.
Комплекс упражнений подбирается индивидуально в зависимости от результатов гониометрии (измерения углов движения в суставах), выраженности деформации, болевого синдрома.
Для постепенного изменения вынужденного положения в суставе назначается ортезирование. Костным сегментам сустава понемногу придается положние. противодействующее формированию контрактуры.При выраженных уродующих изменениях сустава ортез изготавливается индивидуально.
Восстановление утерянного объема движений – процесс длительный и не всегда результативный.Для повышения качества жизни с больным псориартрическим артритом занимается эрготерапевт, формирующий компенсаторные и развивающие стратегии и приемы обеспечения независимости. Помимо упражнений ЛФК используют ортезирование, пациенты обучаются новым приемам обеспечения независимости и самоухода. НА первый план эрготерапия выходит при временной или постоянной невозможности хирургической коррекции деформации.
Специалист обучает пациента новым способам совершения привычных бытовых действий, а также вносит коррекции в окружающую среду.
Диета
Правильное питание в период обострения или ремиссии будет различаться. Целью коррекции питания является снижение нагрузки на повреждённые суставы, то есть снижение веса. Прием пищи происходит 4-5 раз в день небольшими порциями, возможно применение препаратов для снижения веса.
Лечебное питание при ремиссии:
- молочные продукты;
- растительные продукты;
- белковая пища: мясо кролика, птицы, рыба, яйца;
- фрукты, ягоды, овощи.
Из рациона должны быть исключены или максимально ограничены:
- животные жиры и красное мясо - свинина, говядина, баранина;
- сливочное масло;
- углеводы;
- цитрусовые, бобовые, щавель, пасленовые;
- жареная рыба и мясо, соленая рыба;
- острые приправы и консерванты.
Лечебное питание при обострении исключает полностью:
- соль;
- сладости;
- острое.
Жидкость в период обострения ограничена до 1 литра в сутки.
Психотерапия
Профилактика псориатического артрита не носит специфического характера. Маловероятно за счет соблюдения здорового образа жизни изменить течение аутоиммунных процессов или восстановить структуру деформированных суставов.
Соблюдая правила психогигиены, человек снижает риск развития психосоматических патологий. При наличии предрасположенности к псориазу желательно избегать воздействия стрессовых факторов.
Генетическое консультирование способно предвосхитить развитие псориаза, поэтому при наличии предрасположенности следует соблюдать максимальные меры инфекционной безопасности.
Известно, что триггером развития псориатического артрита является травма. Следовательно, осторожность в движениях, оптимизация окружающей среды в соответствии с требованиями безопасности обеспечит пациенту с псориазом профилактику развития суставной формы.
Соблюдение правил личной гигиены, увлажнение кожи и своевременная обработка мелких травм также способствует профилактике осложнений.
К сожалению, псориаз и, собственно, псориатический артрит однажды появившись. не покидают пациента, оставаясь с ним как верный пес, лижущий кожу и грызущий суставы. Однако соблюдение медицинских рекомендаций позволит удерживать этого пса на цепи.
- 20398
- 15,4
- 5
- 8
Облако отошло от Шатра, и вот Мирьям — покрыта язвами цараат, как снегом (Бамидбар, гл. 12, ст. 10).
Примерно каждый сотый житель России болен псориазом — генетическим заболеванием, при котором на коже появляются шелушащиеся приподнятые бляшки. Псориаз известен с библейских времен, и с тех самых пор это — заболевание-загадка. Сейчас мы знаем многие молекулярные и иммунные механизмы развития псориаза, но всё равно не можем разобраться до конца, что считать причиной, а что — следствием. В этой статье мы дадим общее описание заболевания, немного затронем его патогенез и расскажем историю исследования и лечения псориаза.

Псориаз
Спецпроект посвящен генетическому кожному заболеванию, от которого страдает около 1% россиян. В статьях спецпроекта мы стараемся подробно, достоверно и интересно осветить это заболевание со всех возможных сторон. В этом нам помогают наши рецензенты: специалист по псориазу, кандидат биологических наук Алёна Золотаренко и врач-дерматовенеролог, кандидат медицинских наук Михаил Бетехтин.
Бляшки на коже
Псориаз — хроническое неинфекционное заболевание, при котором на коже появляются утолщенные шелушащиеся бляшки, возвышающиеся над ее поверхностью. Это происходит из-за избыточного размножения эпидермальных клеток и нарушения процессов их ороговения. Такие патологические изменения сопровождаются воспалительной реакцией.
В нашей стране псориазом болеет около 1% населения; заболевание чаще встречается у коренных жителей Крайнего Севера. Почти 2/3 пациентов заболевают в возрасте до 30 лет. Тем не менее выделяют два пика заболеваемости. Первый пик у женщин выпадает в среднем на 15,5 лет, а у мужчин — на 27,5. Второй пик отмечается в возрасте около 54 лет независимо от пола. И раннее, и позднее начало заболевания связаны с генетической предрасположенностью, но в двух этих случаях могут быть виноваты разные гены [1].
Самая распространенная форма псориаза (80–90% случаев) — обыкновенный, или вульгарный (рис. 1а). При нём на коже возникают пятна красного цвета, постепенно превращающиеся в приподнятые над кожей бляшки. Бляшки обычно симметричны и, как правило, находятся на локтях и коленях, на спине и волосистой части головы. Они растут и сливаются в более крупные очаги, затем их рост останавливается, и бляшки постепенно уменьшаются в размерах. Новые бляшки могут возникать по периферии уже имеющихся высыпаний или в местах, где кожа была повреждена, подвергалась трению (этот эффект называется феноменом Кебнера). На поверхности бляшек появляются чешуйки, которые легко отшелушиваются. При этом псориаз незаразен и не представляет опасности для окружающих.
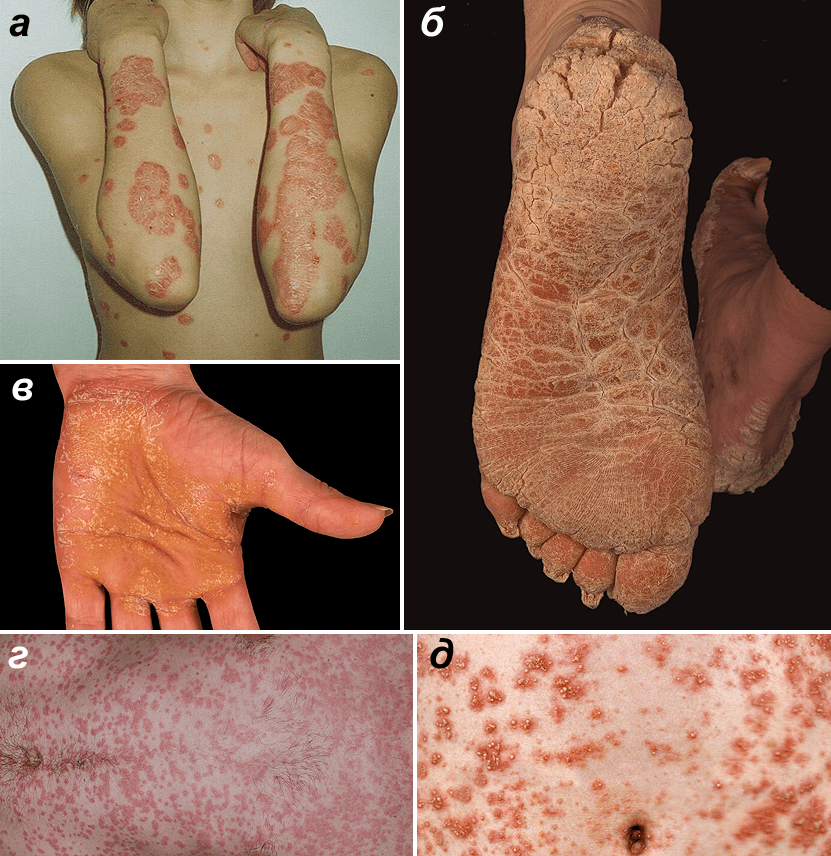
Рисунок 1. Формы псориаза. а — Вульгарный псориаз. Типичные бляшки на коже разгибательной поверхности рук и на груди. б — Псориаз подошв. в — Псориаз ладоней. г — Каплевидный псориаз. д — Пустулярный псориаз фон Цумбуша.
Есть еще несколько редких форм псориаза:
- Псориаз ладоней и подошв (рис. 1б и 1в). Он возникает чаще всего у людей, занятых физическим трудом либо часто контактирующих с раздражающими веществами, например агрессивными моющими средствами. При этой форме бляшки образуются на ладонях и подошвах, кожа на них становится красной, могут появляться трещины. В ряде случаев поражаются и ногти: на них появляются точечные вдавливания, продольные бороздки, сама ногтевая пластина утолщается.
- Каплевидный псориаз (рис. 1г). При нём на коже появляются множественные мелкие бляшки. Обычно незадолго до манифестации этой формы псориаза пациент переносит ангину или другое заболевание, вызванное стрептококком. Вероятно, стрептококковая инфекция активирует определенный тип лимфоцитов, провоцирующий поражение кожи [2].
- Псориатический артрит. У трети пациентов с псориазом кожные высыпания могут осложняться поражением суставов.
- Пустулёзный псориаз фон Цумбуша, описанный дерматологом Лео фон Цумбушем в 1910 году (рис. 1д). Кожа у таких пациентов красная, а на бляшках и на неизмененной коже формируются пузырьки с жидкостью (пустулы), появляются болезненность и жжение. Кожные высыпания сопровождаются выраженным иммунным ответом: лихорадкой и воспалительными изменениями в крови. Часто к этим проблемам присоединяется вторичное инфицирование кожных покровов — из-за расчесывания пустул.
Классический способ дифференциальной диагностики псориаза — поскабливание поверхности бляшки предметным стеклом или скальпелем. Вначале белёсые роговые чешуйки легко слетают с поверхности бляшки. В дерматологии это называется феноменом стеаринового пятна. После отшелушивания всех роговых чешуек поверхность бляшки становится влажной и блестящей (феномен терминальной пленки). При дальнейшем скоблении на поверхности бляшки выступают маленькие капельки крови из поврежденных капилляров. Это явление называется симптомом Ауспица, или феноменом кровавой росы. Совокупность этих трех феноменов называется псориатической триадой и служит достоверным диагностическим признаком заболевания (рис. 2).
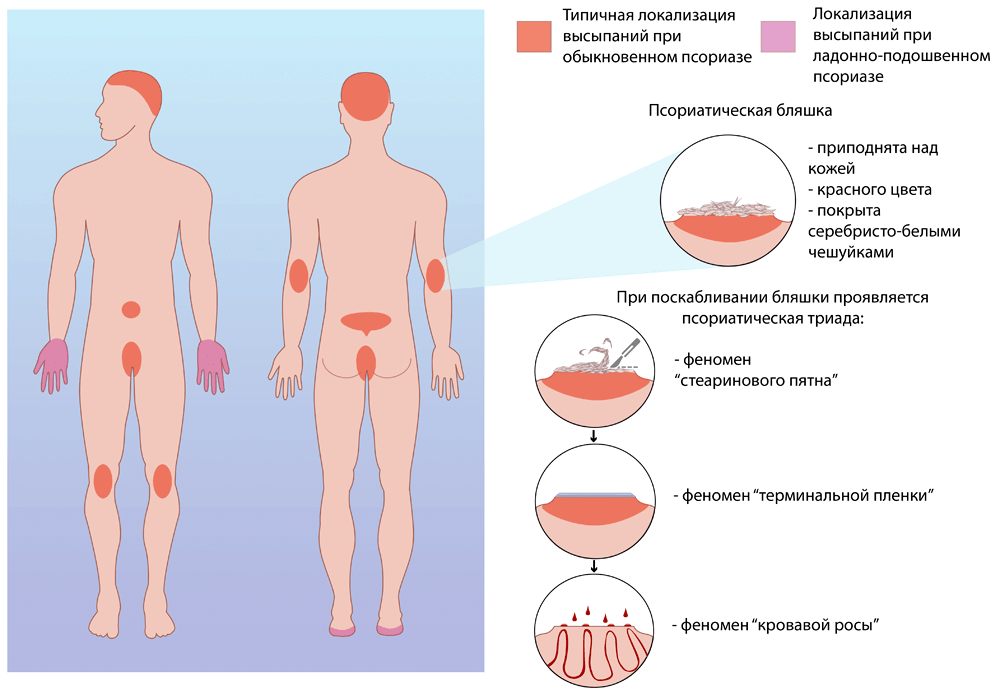
Рисунок 2. Псориатическая триада. При скоблении бляшки сначала с ее поверхности слетают чешуйки (феномен стеаринового пятна). При отшелушивании всех чешуек поверхность бляшки выглядит влажной и блестящей (феномен терминальной пленки). Дальнейшее скобление ведет к появлению небольших капель крови (феномен кровавой росы).
Псориаз и его обострения провоцируются многими факторами: стрессом, курением, употреблением алкоголя, некоторыми инфекциями (стрептококковой, ВИЧ). Известен также ряд лекарств, провоцирующих развитие болезни и ухудшающих ее течение: бета-блокаторы, применяемые для лечения патологий сердечно-сосудистой системы, литий — для лечения болезней нервной системы, антималярийные препараты, нестероидные противовоспалительные средства (болеутоляющие, жаропонижающие и спазмолитики). Вероятно, эти факторы меняют иммунный статус человека, запуская патологический процесс в коже [2].
Поскольку псориаз связан с повышенными уровнями различных провоспалительных агентов, системно циркулирующих в крови больных, ему зачастую сопутствуют другие заболевания, в которых важную роль играют воспалительные процессы:
- всевозможные воспалительные иммуноопосредованные заболевания, например болезнь Крона или язвенный колит. Риск этих расстройств у больных псориазом в 4-7 раз выше, чем в популяции в среднем. По некоторым данным, у людей, в чьих семьях были случаи рассеянного склероза, выше вероятность заболеть псориазом. Возможно, это происходит потому, что при этих заболеваниях в крови высок уровень цитокинов;
- метаболический синдром и ожирение;
- инфаркт миокарда;
- опухоли (в частности лимфома) [3].
Цараат и лепра
Псориаз известен людям давно: сложно было не заметить болезнь с такими яркими проявлениями, как большие бляшки на коже, постоянный зуд и шелушение. Первые описания кожного заболевания, похожего на псориаз, можно найти в Ветхом Завете в Книге Левит: там оно названо цараат. Книга Левит представляет собой свод правил, по которым надлежит жить еврейскому народу. Внесенные в Ветхий Завет правила содержат и описания болезней, которые необходимо уметь распознавать коэнам (священникам). Страдающего цараат члена общины, несмотря на то, что его кожа покрывалась странными белыми пятнами, не предписывалось изгонять из поселения — видимо, считалось, что болезнь незаразна. Вряд ли священники того времени разбирались в дерматологии так же, как современные врачи, поэтому названием цараат, скорее всего, обозначался не только псориаз, но и ряд других кожных заболеваний.
После четкого описания болезни дерматологи разных стран начали ее активно исследовать. Генрих Кебнер в 1872 году установил, что повреждение кожи часто предшествует возникновению псориатических очагов. Этот феномен был назван его именем. В 1885 году другой Генрих, Генрих Аушпиц, описал точечные кровотечения при отшелушивании поверхности псориатической бляшки [4].
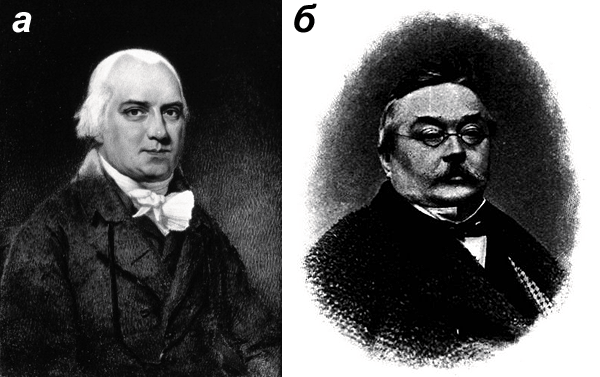
Рисунок 3. Первые исследователи псориаза. а — Роберт Виллан (1757 — 1812), английский врач, сделавший в XIX веке классическое описание псориаза. Ему принадлежит первая классификация кожных болезней. б — Фердинанд фон Гебра (1816 — 1870), австрийский врач, основоположник современной научной дерматологии, удостоившийся рыцарского титула.
Иммунология псориаза
Главные патологические процессы, которые приводят к образованию псориатических бляшек, — это:
- воспалительная реакция в дерме (глубоком слое кожи);
- аномальное увеличение количества эпидермальных клеток (что и приводит к разрастанию эпидермиса и появлению приподнятой над кожей бляшки).
- . вкупе с нарушением их дифференцировки (с одной стороны, кератиноциты более активно делятся и вовремя не переходят в терминальную стадию дифференцировки, за счет чего не образуется нормального рогового слоя эпидермиса, с другой — на поверхности кожи накапливаются мертвые эпидермальные клетки, которые и образуют шелушащийся слой на поверхности бляшки).
Патологическое деление клеток может быть реакцией на повреждение кожи и в этом случае рассматривается как измененный процесс восстановления эпителия.
На первый взгляд совершенно неясно, откуда берется эта странная тенденция к гиперплазии эпителия. Если рассмотреть патологические процессы в коже подробно, то становится понятно, что некоторые воспалительные изменения в дерме наблюдаются даже тогда, когда нет никакой эпидермальной гиперплазии. Поэтому одна из гипотез говорит о том, что именно воспалительная реакция в дерме запускает каскад эпидермальной гиперплазии.
Генетика псориаза
Предрасположенность к псориазу передается по наследству, поэтому доктора обычно расспрашивают пациента о семейной истории заболевания. Если один из монозиготных близнецов страдает псориазом, то у второго близнеца риск заболеть составляет около 70%. Зато в случае дизиготных близнецов такой риск существенно ниже — всего 15–20% [6]. Если у вас есть брат или сестра, больные псориазом, то вероятность возникновения заболевания в вашем случае приближается к 6%. Если болен один родитель, то риск вырастает почти до 20%, а если оба — до 65%.
Ген HLA-C играет важную роль и в эпигенетике псориаза: существует взаимосвязь между ранним началом заболевания и уровнем метилирования этого гена [8]. Сегодня ученым еще не удалось понять, играет ли такая взаимосвязь какую-то функциональную роль в развитии заболевания. Поскольку метилирование — способ тонкой настройки экспрессии гена, вполне вероятно, что повышенный уровень метилирования приводит к измененной экспрессии, которая может способствовать развитию заболевания. Так ли это, должны нам ответить исследования самых ближайших лет.
Лечение псориаза: радиевое желе, фототерапия и антитела
Первым признанным средством от псориаза стали препараты на основе мышьяка. В конце XVIII — начале XIX века англичанин Томас Гёрдлстоун (Thomas Girdlestone) использовал мышьяк при самых разных кожных заболеваниях и, как любой уважаемый ученый, обобщил свой опыт в журнальной публикации (упоминающейся в [9]). С того времени и до середины XX века препараты этого токсичного химического элемента использовались врачами для лечения псориаза. Также были популярны ртуть и раздражающее кожу вещество хризаробин. Последнее получали из сердцевины дерева арароба и использовали для лечения многих кожных заболеваний. Позже дорогостоящий хризаробин заменили на более дешевый и синтезируемый в промышленных масштабах антралин.
В 50-е года XX века произошел прорыв в терапии псориаза, и весь этот набор экстремальных методов лечения начал постепенно уходить в прошлое. Появились синтетические ретиноиды — вещества, молекулы которых похожи на витамин А. Врачи и ученые разных стран замечали, что при приеме высоких доз витамина А у пациентов могла возникать десквамация эпителия, то есть кожа, грубо говоря, сходила слоями. Витамин А ускоряет деление эпителиальных клеток и препятствует их кератинизации — выработке большого количества кератина. Этот эффект грех было не использовать при лечении псориаза. Как и в случае с радиацией, мишенью стали быстро делящиеся клетки эпидермиса. Использование самогό витамина А не принесло ожидаемого результата, а вот различные вещества, структурно похожие на него (этретинат например), достигли цели. Их принимали в виде капсул, но препараты часто давали неприятные побочные эффекты (истончение и шелушение здоровой кожи, ломкость ногтей и волос), поэтому не прижились в широкой практике. В современной дерматологии для лечения тяжелых, распространенных форм псориаза используется такой представитель класса ретиноидов, как ацитретин (рис. 4а). Под его воздействием нормализуются процессы дифференцировки и ороговения кожи [4].
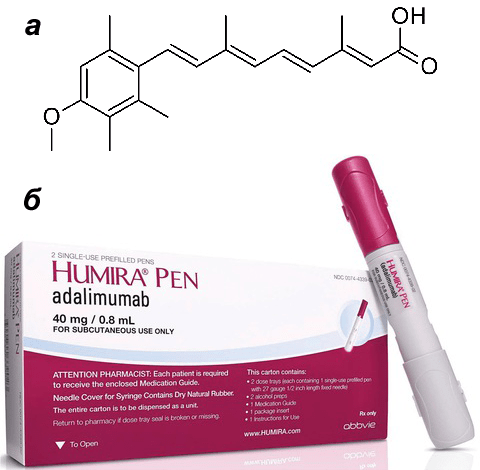
В XX веке в арсенале врачей появилось мощное оружие — вещества гормональной природы для местного (кожного) применения — кортикостероиды. Они не потеряли актуальности до сих пор: их широко используют для местного лечения нетяжелых форм псориаза, при которых площадь поражения невелика. К этой группе препаратов относятся бетаметазон и преднизолон. Мази и кремы на их основе наносят на бляшки. Эффект достигается за счет воздействия кортикостероидов на самые разные звенья воспалительного процесса: во-первых, подавляется образование медиаторов воспаления — лейкотриенов и простагландинов; во-вторых, снижается активность T-лимфоцитов — клеток, запускающих образование бляшки; в-третьих, стабилизируются мембраны клеток, что уменьшает высвобождение цитокинов. Есть мази, содержащие и глюкокортикостероиды, и структурные аналоги витамина D. При тяжелых формах псориаза глюкокортикоиды могут использоваться системно — в виде таблеток и инъекций, — но в этом случае они чаще вызывают побочные эффекты. Кроме того, системное использование приводит к необходимости постепенного повышения дозировки препарата в дальнейшем.
Поскольку в патогенезе псориаза так важен иммунный компонент, то для его лечения используют подавляющие иммунитет вещества — иммуносупрессоры. В США с 1972 года дерматологи применяют для лечения псориаза препарат метотрексат, а с 1997 — циклоспорин. Их влияние на иммунитет не так велико, как при назначении глюкокортикоидов внутрь. Однако действия препаратов достаточно, чтобы спровоцировать у некоторых пациентов выраженный иммунодефицит. Из-за мощного эффекта иммуносупрессоры используют только при тяжелых формах псориаза.
Популярна сейчас и PUVA-терапия — совместное применение фотосенсибилизирующего препарата (псорален) и ультрафиолетовых лучей с длиной волны от 320 до 400 нм. Псорален наносится на бляшки или принимается в виде таблеток. Он увеличивает чувствительность кожи к ультрафиолету и улучшает эффективность фототерапии. PUVA-терапия эффективна, но, помимо некоторых побочных реакций, она может вызывать ряд неприятных последствий. Во-первых, увеличивается риск развития рака кожи, причем угроза возникновения опухолей не исчезает после завершения терапии, а сохраняется всю жизнь. Во-вторых, в перерывах между процедурами необходимо защищать глаза от солнечного света. В-третьих, кожа стареет быстрее. Одним из вариантов этого вида лечения является RePUVA-терапия — PUVA-терапия, дополненная приемом ретиноидов [10], [11].
Как жить с псориазом?
Обычно болезнь не делает нашу жизнь лучше, и псориаз не исключение. В каждом конкретном случае выбирать лечение должен квалифицированный врач, и оно должно проводиться под его контролем. Для мониторинга эффективности терапии врачами используется индекс PASI (Psoriasis Area and Severity Index, индекс охвата и тяжести псориаза). С его онлайн-версией можно ознакомиться, например, на странице Северо-Западного государственного медицинского университета им. Мечникова. Самолечение же псориаза часто приводит к обострениям и утяжелению симптомов.
Около 80% пациентов указывают на то, что псориаз негативно сказался на их работе и личной жизни. Часто пациенты стыдятся своего внешнего вида, у них отмечаются признаки депрессии [12]. Есть различные препараты, позволяющие побороть болезнь, но часто нам хочется самим взять заболевание под контроль, поучаствовать в его лечении. Такой подход позволяет многим из нас почувствовать себя лучше. Для этого есть несколько способов, связанных с изменением образа жизни.
- Откажитесь от алкоголя и курения. Оба этих фактора нарушают иммунный статус пациента, приводя к ухудшениям в течении заболевания.
- Добейтесь снижения веса, если он повышен. Ожирение тоже приводит к нарушению иммунитета. Уменьшение же веса благотворно влияет на течение псориаза [13].
- Обратитесь к психотерапевту или психологу для работы над проблемами в личной и профессиональной жизни. Часто эмоциональные стрессы приводят к ухудшению течения псориаза. Обучение сопротивлению жизненным трудностям, поиск выхода из тяжелых ситуаций помогут справиться и с обострениями болезни.
- В целях профилактики обострений обследуйтесь у стоматолога и ЛОР-врача — для исключения очагов хронической инфекции, периодическое обострение которой может усугубить течение псориаза.
- Используйте естественные способы оздоровления. Применение фототерапии при псориазе основано на полезном воздействии ультрафиолета на кожу. Вы не поверите, но прямо над нашими головами есть отличный источник ультрафиолета. Съездите к морю, покупайтесь и позагорайте — методы курортотерапии при этом заболевании показаны. Соленая вода в сочетании с солнцем прекрасно помогает. Также можно попробовать нанесение различных грязей, но здесь нужно проконсультироваться с лечащим врачом.
Сейчас у докторов есть современные и безопасные препараты, которые готовы помочь пациентам в борьбе с псориазом. Постоянно проводятся исследования по разработке новых лекарств, и хочется верить, что победа над этим заболеванием не за горами.
Читайте также:


