Соли в моче при дисбактериозе
Общий анализ мочи (ОАМ), также называемый клиническим, – одно из самых частых лабораторных исследований, которое проводится в диагностических целях. Он назначается при многих заболеваниях и включает в себя определение до 20 показателей, каждый из которых помогает в постановке правильного диагноза. Если вам назначили общий анализ мочи, будет полезно ознакомиться с правилами интерпретации его результатов.

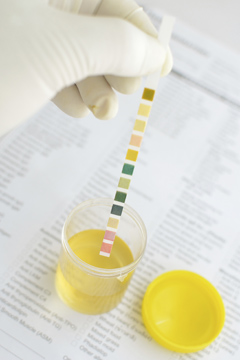






Зачем назначается общий анализ мочи?
Урина (лат. urina), или моча, – вид биологической жидкости, выделяемый почками. Вместе с мочой из организма выводятся многие продукты обмена веществ, а потому по ее характеристикам можно косвенно судить и о составе крови, и о состоянии мочевыводящих путей и почек.
Моча включает в себя такие вещества, как мочевина, мочевая кислота, кетоновые тела, аминокислоты, креатинин, глюкоза, белок, хлориды, сульфаты и фосфаты. Анализ химического и микробиологического состава мочи играет важную роль при диагностике: любые отклонения от нормы указывают на неправильный обмен веществ в организме пациента.
Когда назначается общий анализ мочи? Данное исследование необходимо при любых заболеваниях мочеполовой и эндокринной систем, при отклонениях в работе сердечнососудистой и иммунной систем, а также при подозрении на диабет. Также общий анализ мочи назначается больным, перенесшим стрептококковую инфекцию. Кроме того, он проводится в профилактических целях и для наблюдения за динамикой заболеваний.
Чтобы результаты анализа отражали истинную клиническую картину, подготовка к процедуре и сбор урины проводятся с соблюдением ряда правил.
Основные требования при подготовке к общему анализу мочи:
Правила сбора:
- желательно собрать 100–150 мл (или 2/3 специального контейнера);
- перед сбором нужно провести тщательный туалет половых органов: в некоторых случаях женщинам рекомендуется использовать тампон;
- собранную жидкость следует как можно скорее доставить в лабораторию (с задержкой не более 2 часов);
- если жидкость необходимо некоторое время хранить, то контейнер можно поставить в темное и прохладное, но не слишком холодное место;
- транспортировать контейнер желательно при плюсовых температурах в диапазоне 5-20 градусов.
Расшифровка результатов общего анализа мочи поможет разобраться в полученных показателях до визита к врачу. Однако ни в коем случае нельзя заниматься самодиагностикой и самолечением на основе полученных данных: для правильного анализа результатов и постановки диагноза необходимо обратиться к специалисту.
Моча анализируется по нескольким категориям, среди которых органолептические свойства, физико-химические показатели, биохимические характеристики, микроскопические исследования. Но обо всем по порядку.
Объем. Общий объем жидкости для анализа не позволяет делать каких-либо выводов о нарушениях диуреза. Он необходим только для определения удельного веса мочи (относительной плотности).
Диурез – объем мочи, образуемый за определенный промежуток времени (суточный или минутный диурез). Суточный диурез обычно составляет 1,5–2 литра (70–80% от выпитой жидкости). Увеличение суточного диуреза называется полиурия, уменьшение до 500 мл – олигурия.
Цвет мочи, как и прозрачность, определяется лаборантом на глаз. В норме цвет может варьироваться от соломенного до насыщенного желтого. Он определяется присутствием в моче красящих веществ – уробилина, урозеина, уроэритрина. Любые другие оттенки могут сигнализировать о тех или иных патологиях в организме, например:
- темно-бурый – желтуха, гепатит;
- красный или розовый цвет говорит о наличии крови в анализе;
- темно-красный – гемоглобинурия, гемолитический криз, порфириновая болезнь;
- черный – алкаптонурия;
- серовато-белый цвет говорит о присутствии гноя;
- зеленый или синий цвет объясняется процессами гниения в кишечнике.
Запах при общем анализе мочи не имеет решающего значения, так как многие продукты питания, содержащие эфирные масла или просто сильно пахнущие продукты, могут придавать ей специфический запах. Тем не менее, некоторые запахи могут свидетельствовать об определенных патологиях:
- запах аммиака говорит о цистите;
- фекальный запах – кишечная палочка;
- гнилостный запах – гангренозные процессы в мочевыводящих путях;
- запах ацетона – кетонурия (наличие кетоновых тел в моче);
- запах гниющей рыбы – триметиламинурия (накопление триметиламина в организме).
В норме запах мочи является мягким, несколько специфичным. Если емкость находится в открытом состоянии, запах становится резким из-за процесса окисления.
Пенистость. В норме при взбалтывании мочи в ней практически не образуется пены, а если образуется, то она является прозрачной и нестойкой. При стойкости пены или ее окрашивании можно говорить о желтухе или о наличии белка в моче.
Прозрачность мочи здорового человека приближается к абсолютной. Замутнение может быть вызвано присутствием эритроцитов, бактерий, слизи, жиров, солей, гноя и других веществ. Наличие какого-либо вещества выявляется с помощью специальных методик (нагревание, добавление различных кислот и пр.). Если в моче были выявлены эритроциты, бактерии, белок или эпителий, это говорит о мочекаменной болезни, пиелонефрите, простатите и некоторых других заболеваниях. Лейкоциты свидетельствуют о цистите. Выпадение в осадок солей говорит о наличии уратов, фосфатов, оксалатов.
Плотность. Удельная плотность мочи – показатель, который зависит от возраста. Норма для взрослых и детей старше 12 лет – 1.010–1.022 г/л, для детей 4–12 лет – 1.012–1.020, для детей в возрасте 2–3 лет – 1.010–1.017, новорожденных – 1.008–1.018. Плотность мочи зависит от количества растворенных в ней солей, белков, сахаров и других веществ. При некоторых патологиях этот показатель повышается из-за наличия бактерий, лейкоцитов, эритроцитов. Повышенный показатель может говорить о сахарном диабете, инфекционных процессах в мочевыводящих путях. У беременных – свидетельствует о токсикозе. Также плотность может быть повышена из-за недостаточного потребления жидкости или ее потери. Пониженный показатель свидетельствует о почечной недостаточности, несахарном диабете. Может также возникать при обильном питье или приеме мочегонных лекарств.
Кислотность в норме находится в пределах 4–7 pH. Пониженный показатель может говорить о наличии многих заболеваний: хронической почечной недостаточности, повышенном уровне калия в крови, гормонов паращитовидной железы, уреаплазмозе, раке почек или мочевого пузыря и т.д. Повышенная кислотность также возникает при обезвоживании и голодании, при приеме некоторых препаратов, при высокой температуре и обильном потреблении мяса. pH выше нормы может свидетельствовать о сахарном диабете, снижении уровня калия и нарушениях кислотно-основного баланса крови.
Белок. Его концентрация в норме не должна превышать 0.033 г/л. Обнаружение повышенного содержания может говорить о повреждении почек, воспалениях в мочеполовой системе, аллергических реакциях, лейкозе, эпилепсии, сердечной недостаточности. Увеличение количества белка происходит при повышенных физических нагрузках, обильном потоотделении, долгой ходьбе.
Повышенный белок в моче определяется у физически слабо развитых детей 7–16 лет и беременных женщин.
Сахар (глюкоза) в моче при норме – не более 0.8 ммоль/л. Повышенный сахар может быть следствием диабета, чрезмерного потребления сладкого, нарушений в работе почек, острого панкреатита, синдрома Кушинга, повышения уровня адреналина из-за поражения надпочечников. Также повышенное содержание сахара в моче может возникать во время беременности.
Билирубин – это желчный пигмент, который в норме должен отсутствовать в моче. Его обнаружение свидетельствует о резком повышении концентрации билирубина в крови, из-за чего почки берут на себя работу по его выведению (в норме билирубин полностью выводится через кишечник). Повышенный уровень данного пигмента в моче говорит о циррозе печени, гепатите, печеночной недостаточности, желчекаменной болезни. Также причиной может являться массивное разрушение эритроцитов в крови вследствие гемолитической болезни, серповидноклеточной анемии, малярии, токсического гемолиза.
Кетоновые тела (ацетон) в норме не должны определяться в общем анализе мочи. Их обнаружение говорит о нарушениях обменных процессов в результате таких заболеваний, как сахарный диабет, острый панкреатит, тиреотоксикоз, болезнь Иценко-Кушинга. Также образование кетоновых тел происходит во время голодания, вследствие алкогольной интоксикации, при чрезмерном потреблении белковой и жирной пищи, вследствие токсикоза у беременных, а также после травм, затронувших центральную нервную систему.
Осадок (органический, неорганический). В общем анализе мочи под осадком понимают осаждающиеся после кратковременного центрифугирования клетки, цилиндры, кристаллы солей. Более подробно о различных веществах, которые могут быть выявлены в осадке, поговорим ниже.
Кровяные тельца (эритроциты, лейкоциты). Эритроциты – красные кровяные тельца – могут присутствовать в моче в малом количестве (для женщин – 0–3 в поле зрения, единичные – для мужчин). Повышенное содержание эритроцитов говорит о серьезных заболеваниях, таких как:
- мочекаменная болезнь;
- нефротический синдром;
- инфаркт почки;
- острый гломерулонефрит;
- рак почки, мочевого пузыря, простаты.
Лейкоциты в осадке, выявленные в общем анализе мочи, могут быть следствием заболеваний мочевыводящих путей (пиелонефрит, цистит, мочекаменная болезнь, простатит, уретрит, цистит и пр.). В норме лейкоциты в моче у женщин и детей составляют 0–6 в поле зрения, у мужчин – 0–3.
Если в результатах общего анализа мочи у вас был установлен повышенный уровень лейкоцитов, следует записаться на прием к урологу, который, вероятно, назначит дополнительные исследования – повторный ОАМ либо в совокупности с анализом мочи по Нечипоренко, трехстаканной пробой, УЗИ почек. Зачастую все опасения развеиваются после проведения повторных и дополнительных исследований.
Гиалиновые цилиндры – это цилиндрические образования, в составе которых преобладают клетки почечных канальцев и белок. В норме их не должно быть в моче. Их обнаружение (свыше 20 в 1 мл) говорит о гипертонической болезни, пиелонефрите, гломерулонефрите. Данные цилиндрические образования могут возникать также при приеме мочегонных препаратов.
Зернистые цилиндры. В их составе преобладают эритроциты и клетки почечных канальцев. Присутствие в моче зернистых цилиндров в любом количестве свидетельствует о вирусных инфекциях, пиелонефрите и гломерулонефрите. Возможно также отравление свинцом.
Восковые цилиндры, или восковидные цилиндры, образуются в результате длительного пребывания в просвете почечного канальца гиалинового или зернистого цилиндра. Их нахождение в моче в любом количестве свидетельствует о таких патологиях, как хроническая почечная недостаточность, амилоидоз почек (отложение в ткани почек нерастворимого белка – амилоида), нефротический синдром.
Бактерии. Наличие любых бактерий в общем анализе мочи говорит о воспалительных процессах в мочевыводящей системе. То есть, в норме бактерии должны отсутствовать. Их обнаружение свидетельствует о таких инфекционных заболеваниях, как уретрит, цистит, простатит и прочих. Чтобы результаты были достоверными, необходима тщательная гигиена интимных зон перед сбором мочи.
Грибы в моче, которые в норме не должны определяться, являются следствием инфекционных грибковых поражений мочевыводящих путей и наружных половых органов. Кроме того, их обнаружение может говорить об иммунодефицитных состояниях и о длительном применении антибиотиков.
Соли. Их отсутствие в моче является нормой, а наличие в осадке может говорить о возможности образования почечных камней. Повышенное содержание мочевой кислоты (уратов) может быть результатом подагры, нефрита, хронической почечной недостаточности. Ураты зачастую являются следствием определенной диеты и обезвоживания организма. У новорожденных наличие уратов является нормальным. Оксалаты могут образовываться из-за сахарного диабета и пиелонефрита, кристаллы гиппуровой кислоты – из-за дисбактериоза кишечника и печеночной недостаточности, фосфаты – из-за высокого содержания кальция в моче. Однако всегда стоит помнить, что выявление тех или иных солей часто бывает связано с повышенным потреблением тех или иных продуктов, а значит, их концентрацию можно легко снизить, изменив рацион питания.
Сводная таблица основных показателей общего анализа мочи с нормальными значениями выглядит следующим образом:
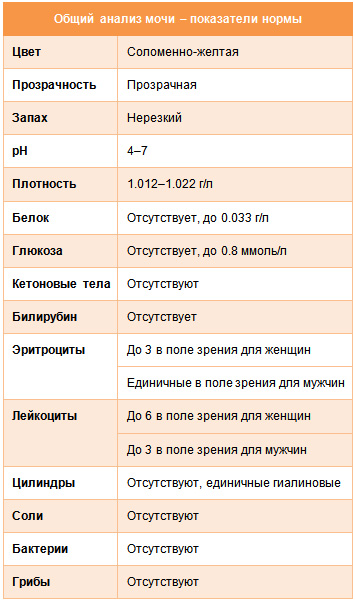
Итак, с помощью общего анализа мочи можно выявлять разнообразные болезни почек и мочевого пузыря, проблемы с предстательной железой, опухоли и пиелонефриты, а также целый ряд патологических состояний на начальных стадиях, когда клинические проявления как таковые отсутствуют. Поэтому ОАМ следует проводить не только при появлении болезненных ощущений, но также для профилактики и раннего обнаружения многих заболеваний мочеполовой системы, чтобы предупредить их дальнейшее развитие.
Конечно, общий анализ мочи можно всегда провести в районной поликлинике, воспользовавшись полисом обязательного медицинского страхования. Тем не менее, обращение в государственные медучреждения не всегда бывает удобным для занятых, работающих людей или для тех, кто не хочет посещать поликлинику, чтобы не находиться рядом с инфицированными пациентами. В таком случае наилучшим решением станет частный медицинский центр или лаборатория, тем более что клинический анализ мочи обычно стоит недорого.
Лицензия на осуществление медицинской деятельности ЛО-77-01-015932 от 18.04.2018.

*— Здравствуйте, Виктор Иванович! Вас беспокоит Лариса из Киева. У мамы (ей 68 лет) моча идет с кровью. Мама считает, что это из-за того, что она болела раком, перенесла облучение. Она обследовалась, лечилась, но когда врач предложил сканирование мочевого пузыря, побоялась его проводить. Что делать?
— Цистоскопия (так называется сканирование мочевого пузыря с помощью эндоскопа) сейчас неуместна, ведь орган кровит. Если бы в анализе мочи не было много лейкоцитов, указывающих на воспаление, то можно заподозрить полипы или опухоли. Но у вашей мамы из-за воспалительного процесса возник геморрагический (с кровью) цистит. Нужно серьезно пролечиться, а потом сделать УЗИ при наполненном мочевом пузыре.
— После замены суставов ей трудно ходить. Лечиться можно дома?
— Да, если процедуры (вливания через катетер в мочевой пузырь трехпроцентного колларгола — нитрата серебра) будет выполнять опытная медсестра. Кроме местного лечения, очень важно тщательно соблюдать гигиену, используя для подмывания хозяйственное мыло, которое создает щелочную среду. Конечно, надо принимать лекарства, пить отвары спорыша, крапивы, клюквенный морс.
— Цистит всегда вызывают бактерии?
*— Меня зовут Ульяна, звоню из Макарова Киевской области. Уже лет десять время от времени возникает обострение цистита. Антибиотики помогают, но потом болезнь снова возвращается. Не могу нормально выспаться, отдохнуть. Что посоветуете?
— Понимаю вашу обеспокоенность. При упорном цистите возникает не только дискомфорт из-за частого болезненного мочеиспускания, но и стресс. Нарушается сон, пропадает настроение, не хочется общаться с коллегами, соседями, друзьями, вы привязаны к дому. Найти причину, по которой цистит часто повторяется, должен врач.
Длительное воспаление изменяет слизистую мочевого пузыря. Бактерий нет, лейкоциты в норме, а женщина жалуется на частые болезненные позывы к мочеиспусканию. Дело в гиперрефлекторном мочевом пузыре, который более чувствительно реагирует на мочу. Хотя ее немного — 50—100 миллилитров (а объем пузыря — 250—300), но рецепторы раздражаются, идут позывы к мочеиспусканию.
— Я тоже рекомендую пациенткам лечение травами, но только в дополнение к основной терапии. Фитотерапия хорошо помогает, если хроническое воспаление затянулось, изменилась слизистая оболочка. Антибиотик лишь убивает бактерии, а симптомы воспаления остаются, и для продолжения лечения нужно принимать травяной сбор. Он оказывает мочегонное и умеренное бактерицидное действие, при этом не вызывает дисбактериоз, как антибиотик.
— Как долго можно принимать отвары трав?
— Обычно две-три недели, но не больше месяца-полутора. Кроме отвара спорыша, почечного чая, советую клюкву, из которой полезно делать морс. Сегодня есть много различных препаратов, включающих вытяжку из клюквы. При цистите полезно любое мочегонное средство: оно хотя и не убивает бактерии, но помогает организму от них быстрее избавиться.
— Можно делать теплые ванночки?
— При хроническом цистите тепло облегчит состояние, а при остром — усилит воспалительный процесс. Это все равно, что полить ожог горячей водой.
Как уберечься от цистита
- Не допускать переохлаждения: не сидеть на холодном, одеваться по погоде.
- Тщательно соблюдать личную гигиену.
- Не задерживать опорожнение мочевого пузыря.
— Инфаркт — не противопоказание к операции, а возраст тем более. Мне приходилось оперировать аденому у… 92-летнего мужчины. Нужна операция или нет, можно сказать только после полного обследования. Какое количество остаточной мочи выявило УЗИ? Какие размеры простаты?
— Уролог мне не сказал.
— Советую пройти обследование, которое предусматривает европейский протокол. Нужно выяснить объем предстательной железы (в норме она размером с грецкий орех), количество остаточной мочи, определить скорость мочеиспускания. Можете обратиться в нашу клинику урологии. Дорожная клиническая больница № 2 находится на столичном Воздухофлотском проспекте, 9. Предварительно перезвоните по телефонам: (098) 743−01−04 или (050) 728−14−04.
*— Меня зовут Анатолий, 52 года. Звоню из Каменского. Проходил медкомиссию, и уролог заподозрил аденому простаты, порекомендовал лекарство. Но меня ничего не беспокоит. Что делать?
— Не паниковать. Лекарства понадобятся спустя год-два, а то и позже. Они не предупреждают рост аденомы, а облегчают симптомы. Зачем же принимать препараты сейчас?
*— Это Степан Ильич из города Сумы, 67 лет. Аденому у меня нашли в 58 лет, а два года назад я перенес инфаркт. Врач предлагает удалить аденому. Можно ли мне делать эту операцию?
— Если после инфаркта сердце справляется со своей работой, нет отеков, указывающих на выход жидкости в ткани, то операцию делать можно. Просто врач при подготовке пациента к оперативному лечению должен учесть, какие препараты он принимает, возможно, заменить или скорректировать дозы некоторых лекарств.
— Как удаляется аденома?
— Сейчас открытые, с большим разрезом операции — редкость. Мы обычно оперируем аденому через уретру, причем убираем до капсулы, как и европейские урологи. Можно удалить аденому и частично, но тогда у пациента должен быть сильный мочевой пузырь, чтобы он хорошо сокращался и мочеиспускание восстановилось. При частичном удалении возможен рецидив.
*— Вас беспокоит Виктория из Киева. У моего папы была аденома, которую выявили в 80 лет. Я переживаю, что она может возникнуть у моих сыновей. Наследственность имеет значение?
— К сожалению, да. Если даже мужчина придерживается здорового образа жизни, не курит, не пьет, ограничивает жирную, соленую, острую пищу, занимается спортом, он будет здоровым, но аденомы избежать не удастся, коль она была у отца, деда.
— Переохлаждение способствует развитию аденомы? Отец прошел всю войну…
— Переохлаждение может приводить к воспалению предстательной железы. Кстати, аденома растет из ткани расположенного рядом с простатой семенного бугорка — парауретральных желез. Мужчина рост аденомы не ощущает, пока не нарушится мочеиспускание.
Поэтому, начиная с 40—50 лет, нужно хотя бы раз в год посещать уролога, даже если ничего не беспокоит. Врач проведет пальцевое исследование предстательной железы, назначит общий анализ крови и мочи, УЗИ почек, мочевого пузыря и простаты. Обязательно нужно сделать еще один анализ — на простат-специфический антиген (PSA), который является маркером рака простаты.
Как лечится аденома
- Первая стадия, когда нет симптомов, — наблюдение в динамике.
- Вторая — препараты растительного происхождения.
- Третья — медикаменты, которые уменьшают симптомы.
- Четвертая — оперативное лечение.
*— Прямая линия? Звонит Екатерина из Бучи Киевской области. У моего мужа (ему 63 года) на прошлой неделе вышел камень. Супруг не любит ходить по врачам, а тут пришлось лежать в госпитале. Он так настрадался, что не хочет даже делать анализы, чтобы узнать, какой вид камня. А от этого зависит питание. Как быть?
— Рацион действительно зависит от вида камней. Чаще всего встречаются ураты, образованные из солей мочевой кислоты. Вашему мужу нужно проверить ее уровень — сдать специальный анализ крови. Очень часто ураты являются первым признаком подагры. Избыток мочевой кислоты вызывает боли в суставах, их поражение, подагрические изменения в почках.
— Рентген с контрастом показал, что во второй почке тоже есть небольшой камень.
— Если камень виден на рентгене, то это оксалат, образованный из солей щавелевой кислоты. Ураты — это мягкие камни, которые далеко не всегда видны на рентгеновском снимке, поэтому нужно делать КТ. Часто бывают комбинированные камни.
Если анализ покажет повышенное содержание мочевой кислоты, следует ограничивать мясные блюда, мясопродукты, копчености. Питание должно быть разнообразным, включать овощи и фрукты. Кстати, они обладают мочегонным эффектом и могут спровоцировать отхождение камня. Также среди частых причин — чрезмерная физическая нагрузка и злоупотребление алкоголем. Чтобы предупредить образование камней, нужно пить больше воды, особенно летом. Тогда в моче будет минимальный уровень солей.
*— Могу поговорить с доктором? Это Вадим из города Каменец-Подольский. Обследование показало, что в почках есть камни. Почему возникает мочекаменная болезнь?
— Существует три-четыре теории появления камней: инфекции мочевыводящих путей, нарушение оттока мочи, нарушение обменных процессов в организме. Склонность к образованию камней также передается по наследству. Важно, что человек ест и пьет. В Украине есть эндемические районы (например, в Хмельницкой области), где в воде много солей, и у людей часто встречается мочекаменная болезнь.
Камни образуются как у мужчин, так и женщин, особенно у полных. Лишний вес ведет к повышению уровня мочевой кислоты в организме.
*— Галина из Полтавы. У мужа обнаружили мочекаменную болезнь. Ему можно на курорте пить минеральную воду?
— Лучше пить как можно больше простой кипяченой воды. Можно чай, кто какой любит — зеленый или черный, либо кофе. Полезен узвар. А вот газированные напитки, особенно сладкие, вредны.
Для профилактики образования камней полезно санаторно-курортное лечение. Лечебная вода является мочегонной. Но если есть воспаление и камни, то может болезнь обостриться.
— При мочекаменной болезни нужна операция?
Сегодня никто не делает открытые операции на почках, мочеточниках, мочевом пузыре при мочекаменной болезни. Это вчерашний день. Все вмешательства эндоскопические или вообще бесконтактные — на расстоянии от тела. Если камень внизу, очень эффективна контактная лазерная литотрипсия. Есть ультразвуковое дробление камней или перкутанное (через кожу). Мы владеем всеми методами и можем помочь больному.
- Ураты — из солей мочевой кислоты.
- Оксалаты, содержащие соли щавелевой кислоты.
- Фосфаты, образованные из солей фосфорных кислот.
- Камни со смешанным химическим составом.
Информация только для специалистов в сфере медицины, фармации и здравоохранения!

Развитие кристаллурий (гипероксалатурия, гиперуратурия, гиперфосфатурия и др.) обусловлено различными причинами, при этом общими факторами чаще всего являются:
- ограниченный прием жидкости и, соответственно, выделение малого количества мочи;
- нарушения в питании;
- перенасыщение мочи солями;
- инфекции мочевых путей; отсутствие в моче ингибиторов кристаллизации.
Наиболее важной причиной появления тех или иных кристаллов солей является перенасыщение мочи в результате сложных физико-химических процессов с образованием центров кристаллизации.
Перенасыщение мочи бывает транзиторным или постоянным и может наступить после приема в вечернее время продуктов, богатых фосфатами, пуринами, кальцием (Са) или витамином С, а также при недостаточном потреблении жидкости. В моче кристаллы солей осаждаются на поверхности эпителиальных клеток, мочевых цилиндров, эритроцитов. При употреблении достаточного количества жидкости ядрышки, образовавшиеся в моче, становятся подвижными, отталкиваются друг от друга, свободно плавают и обычно вымываются потоком мочи. Однако при малом приеме жидкости, продолжающемся процессе перенасыщения мочи и осаждения солей ядрышки кристаллов объединяются под действием силы электрохимической связи и образуют мелкие конкременты, размер которых постепенно увеличивается.
Моча представляет собой комплексный электролит, содержащий ионы, которые постоянно взаимодействуют с солями Са и фосфора (Р). Нефролитиаз развивается в случаях, когда моча при определенной температуре и рН больше не в состоянии поддерживать соль в растворенном виде. Поскольку температура тела является более или менее постоянной величиной, то для процесса кристаллообразования большое клиническое значение имеет рН (кислотность) мочи.
При повышении рН мочи до 6,0 и выше (щелочная реакция) в моче определяются ионы фосфатов (чаще нерастворимых фосфатов Са), а при снижении рН мочи ниже 5,5 (кислая реакция) чаще выпадают в осадок соли уратов (соли мочевой кислоты). Оксалаты Са определяются в моче при слабощелочной или слабокислой реакции.
Почечные конкременты диаметром менее 5 мм, как правило, вымываются мочой без медикаментозного вмешательства, за исключением назначения болеутоляющих средств в период прохождения камней через мочевыводящие пути. Почечные камни размером более 5 мм редко выходят самостоятельно и со временем увеличиваются в размерах. Камни диаметром более 10 мм следует удалять хирургически либо проводить литотрипсию.
Частота рецидивов камнеобразования
У 60% больных с кристаллуриями, имевших клинико-урологическое подтверждение мочекаменной болезни, возможен рецидив камнеобразования в течение последующих 7 лет. Опыт показывает, что чем моложе ребенок, тем выше вероятность повторного образования камней.
Характеристика различных видов кристаллурий
Гипероксалатурия – повышенная экскреция солей оксалатов Са с мочой. В детском возрасте наиболее часто встречаются нарушения обмена Са и оксалатов, предшественниками последних преимущественно являются щавелевая кислота и витамин С.
В клинической практике преобладает вторичная гипероксалатурия, которая может быть изолированной или сочетаться с пиелонефритом. В формировании данного вида кристаллурии большую роль играет состав питания. Это связано с тем, что в определенных видах продуктов высоко содержание витамина С и щавелевой кислоты, что при определенных условиях способствует кристаллообразованию и выпадению в осадок мочи оксалато-кальциевых солей. Кроме того, большое влияние на процесс кристаллизации оказывает нарушение выделения почками защитных коллоидов, в норме поддерживающих щавелевую кислоту в растворенном состоянии.
В последние годы установлена прямая связь между развитием гипероксалатурии и снижением количества колоний бактерий Oxalobacter formigines в ЖКТ ребенка. Сокращение числа этих бактерий пропорционально продолжительности проводимой антибактериальной терапии по поводу различных заболеваний мочевой системы. В связи с этим назначение длительных профилактических курсов лечения уросептиками в поддерживающей дозе по поводу пиелонефрита или инфекции мочевых путей следует проводить на фоне гипооксалатной диеты.
Своевременное выявление урикозурии - до повышения уровня мочевой кислоты в крови - позволяет назначить адекватные диетические мероприятия в ранние сроки.
Гиперфосфатурия – повышение экскреции с мочой солей фосфатов (фосфаты магния, аммония и кальция), которое происходит при щелочной реакции мочи (выше 6,0). Образование солей фосфатов натрия и калия происходит редко, они могут формироваться при любой реакции мочи, но эти соли хорошо растворимы, их выведение не требует специальной терапии. Наряду с алиментарным фактором, повышенная экскреция солей фосфатов усугубляется наслоением инфекции мочевыводящих путей, обусловленной микроорганизмом Proteus mirabilis, который вырабатывает уреазу и значительно влияет на реакцию мочи путем ее ощелачивания.
В осадок выпадают малорастворимые соли фосфатов Са, образующиеся в результате нарушения соотношения Р и Са, повышенного выделения с мочой последнего и потерей организмом кислых валентностей. При этом нарушается кислотно-щелочное равновесие в сторону алкалоза. Кроме того, при фосфатурии имеется сложная цепь нейрогуморально-ренальных нарушений.
Клинические проявления при кристаллуриях
Данные клинические проявления часто сочетаются с изменениями со стороны слизистых вульвы и уретры в виде вульвита, вульвовагинита, уретрита различной степени выраженности, которые имеют затяжное течение и трудно поддаются лечению.
Лечение кристаллурий
Все мероприятия при этой патологии должны быть направлены на предупреждение прогрессирования заболевания и включать диетическую коррекцию, достаточный питьевой режим в сочетании с медикаментозной терапией.
Особое внимание уделяется санации очагов инфекции в ЖКТ и лечению дисбактериоза кишечника с использованием пробиотиков: бифидумбактерина (5 доз 1-2 раза в день), линекса (детям до 2 лет – по 1 капсуле 3 раза в день, от 2 до 12 лет – по 1-2 капсулы 3 раза в день, старше 12 лет – 2 капсулы 3 раза в день), нормофлоринов В, L, D (по 15-30 мл в 1 прием 2-3 раза в день), кисломолочных продуктов. Это особенно актуально в период длительной поддерживающей терапии уросептиками (фуразидин (фурагин) в объеме 1/2 терапевтической дозы на ночь в течение 3-6 мес.).
Примечание 1. Терапевтическая доза препарата колеблется: детям препарат назначают в суточной дозе 5-7 мг/кг массы тела, при длительном лечении - в суточной дозе 1-2 мг/кг. В профилактических целях препарат назначают по 50 мг (1 таб.) 1 раз/сут. (предпочтительно вечером).
При наличии у ребенка конкрементов в почках и признаков ренального тубулярного ацидоза (ацидоз, стойкая щелочная моча, деформация нижних конечностей) на длительное время (не менее 1 года) назначается цитратная смесь, эквивалентом которой является блемарен (½-1 чайная ложка в день, в зависимости от возраста).
Примечание 2. Доза препарата подбирается индивидуально, в зависимости от состава конкрементов. Лечение проводится под контродем рН мочи. Назначается в 3 приема.
Диетотерапия
Детям с различными видами кристаллурий (изолированной или сочетающейся с инфекцией мочевых путей) рекомендуется диета №5, в которой содержание основных пищевых ингредиентов соответствует возрастным потребностям ребенка. Из этой диеты исключаются продукты с повышенным содержанием определенных нутриентов, которые участвуют в патогенезе того или иного вида кристаллурии, выделяются почками и усугубляют течение заболевания.
Общие принципы построения диет при кристаллуриях
- Ограничение поступления пищевых веществ (белок, оксалаты, ураты, фосфаты), продукты обмена которых выделяются почками.
- Коррекция нарушений азотистого и водно-электролитного баланса, кислотно- щелочного состояния, гиперкристаллурии.
- Исключение из рациона продуктов, способствующих увеличению сенсибилизации организма ребенка.
- При исключении продуктов с повышенным содержанием оксалатов следует поддерживать пищевой баланс Са для предупреждения развития костных нарушений.
- Ограничение потребления животного белка на ночь, что способствует снижению кислых валентностей и кислотности мочи.
- Соблюдение питьевого режима (с учетом вида кристаллурии), контроль потребленной и выделенной жидкости.
- Кулинарная обработка пищи предусматривает приготовление на пару, отваривание, тушение, запекание. Первые блюда – вегетарианские.
- Поваренная соль не ограничивается (разрешается в соответствии возрастными потребностями, возможно ее употребление как в натуральном виде, так и в виде соленых продуктов).
- При расширении диеты (стойкое снижение экскреции солей с мочой) исключаемые и ограничиваемые продукты и блюда даются через день в первую половину дня.
Для детей с гипероксалатурией разработана диета №5 – гипооксалатная. Содержание основных пищевых веществ и энергетическая ценность диеты соответствуют возрастным потребностям ребенка. Набор продуктов гипооксалатной диеты соответствует диете №5, однако из рациона исключаются продукты с повышенным содержанием витамина С, щавелевой кислоты и оксалатов, ограничиваются продукты с повышенным содержанием Са.
Ограничение в рационе продуктов с повышенным содержанием оксалатов может привести к гипокальциемии с последующим нарушением восприимчивости Са-чувствительных (G-протенсвязанных) рецепторов к витамину Д, уменьшению выработки витамина Д, увеличению резорбции кости, уменьшению костной массы и развитию проявлений остеопороза различной степени выраженности. В связи с этим необходимо периодически включать в рацион питания Са-содержащие продукты: 3 раза в неделю, в первую половину дня.
Больным назначается дополнительное питье в виде минеральных вод, преимущественно щелочных, сладких компотов, отвара из кожуры яблок и груш - не менее 1 л/сут. для детей до 10 лет, и не менее 1,5-2 л/сут. для детей старшего возраста; при этом необходимо учитывать выделенную за день жидкость (соблюдать режим принудительных мочеиспусканий).
Для детей с гиперуратурией разработана диета №5 – гипоуратная, которая предусматривает исключение из диеты №5 продуктов, богатых животным белком (все виды мяса, птицы, колбасные изделия, а также мясные, рыбные, грибные бульоны, сливочное масло, бобовые). Доказано, что высокое потребление белка животного происхождения приводит к изменению рН мочи в кислую сторону, вызывает у больных нарастание урикозурии. Кроме того, животные белки по сравнению с растительными содержат большее количество оксипролина и ароматических аминокислот, являющихся предшественниками оксалатов, приводящих к развитию гипероксалатурии. Из рациона элиминируются кислые сорта ягод, фруктов и напитки из них. В качестве питья, как и при гипероксалатурии и в таких же количествах, широко используются щелочные минеральные воды, а также напитки из сладких сортов ягод и фруктов.
Применение диеты №5 – гипоуратной приводит к снижению урикозурии, уменьшению образования оксипролина и ароматических аминокислот. При уменьшении экскреции уратов с мочой и улучшении состояния ребенка рекомендуется постепенно (2-3 раза в нед.) в первую половину дня вводить в рацион исключаемые продукты (под контролем анализов мочи). В условиях стойкой ремиссии заболевания ребенок переводится на диету №5, однако питьевой режим следует соблюдать в течение 6 мес., особенно в период интеркуррентных заболеваний и в жаркое время года.
Диета №5 – гипофосфатная разработана для детей с гиперфосфатурией. Из набора продуктов диеты №5 исключают все сладкие сорта ягод, фруктов и напитки, приготовленные из них, а также ограничивают молоко, творог, яйца, сыр, рыбу, грибы, орехи, т.к. эти продукты способствуют стойкому сохранению щелочной реакции мочи с последующим образованием фосфатных солей. Широко используются кислые сорта фруктов и ягод, напитки из них, а также настой шиповника в количествах, как и при других кристаллуриях.
Своевременное выявление кристаллурий и назначение в ранние сроки заболевания патогенетической диетотерапии в сочетании с лекарственными препаратами позволяют предотвратить прогрессирование заболевания у детей и развитие впоследствии нефролитиаза.
Источник: журнал "Медицинский совет" №1-2 2008.
Читайте также:


