Сок простаты на половые инфекции
С возрастом мужчинам следует чаще посещать врача, так как появляется вероятность развития различных заболеваний предстательной железы.
При возникновении таких симптомов, как затрудненное мочеиспускание, недержание, наличие примесей крови в сперме, стоит незамедлительно обратиться к врачу.

Микроскопическое исследование уретрального отделяемого и сока простаты обычно проводится в течение двух рабочих дней.
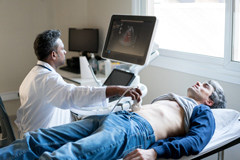
Ультразвуковое исследование предстательной железы может помочь своевременно выявить заболевание на ранних стадиях развития.

Спецпредложения, скидки и акции помогут существенно сэкономить на медицинском обследовании.


Предстательная железа, или простата — специфический мужской орган, имеющий три важные функции. Первая и главная — секреторная: простата отвечает за выработку специального секрета, входящего в состав спермы и способствующего движению сперматозоидов. Вторая — моторная: с помощью гладкомышечных тканей простата удерживает мочу в мочевом пузыре. Третья — барьерная: простатический секрет препятствует распространению инфекций из мочеиспускательного канала в другие органы. В обзоре мы расскажем, какие лабораторные исследования нужно пройти, чтобы оценить функциональное состояние простаты и диагностировать ее заболевания.
Анализы состояния простаты — залог мужского здоровья
Нарушения в работе простаты могут привести к самым печальным последствиям. Вопреки распространенному мнению о том, что болезни такого рода в основном поражают пожилых, на сегодняшний день именно молодые мужчины страдают от различных недугов в этой сфере. Любое заболевание предстательной железы значительно ухудшает общее самочувствие больного, отрицательно сказывается на качестве интимной жизни, а иногда — на способности к зачатию.
Медицина выделяет несколько основных заболеваний простаты:
- простатит — инфекционный воспалительный процесс в железе, характеризующийся увеличением в размере и отечностью органа;
- везикулит — осложнение простатита, сопровождающееся воспалением семенных пузырьков;
- фиброз — нарушение мочеиспускательной функции;
- камни в простате, являющиеся следствием патологии почек;
- туберкулез простаты;
- аденома — доброкачественное новообразование в простате;
- саркома (рак простаты) — разновидность злокачественной опухоли, которая может встречаться у мужчин в молодом возрасте.
Диагностировать конкретное заболевание только по внешним симптомам практически невозможно, поскольку большинство болезней простаты вызывают затрудненное мочеиспускание, недержание, боль внизу живота и в паховой области, появление примесей крови в сперме — то есть общие для всех патологий симптомы. Для точной диагностики необходима сдача целого комплекса анализов.
В профилактических целях исследования простаты считаются обязательными для всех мужчин старше 40 лет, поскольку с этого возраста начинается так называемый мужской климакс. Нарушается гормональный баланс в организме, что может вызвать заболевания. Кроме того, профилактическое исследование простаты показано будущим отцам, спортсменам, особенно велосипедистам и борцам, офисным работникам, сидячий образ жизни которых приводит к застою крови в предстательной железе.
При возникновении тревожных симптомов необходимо обратиться к урологу. Именно этот врач специализируется на лечении заболеваний простаты и назначает необходимый комплекс анализов. Сдать биоматериал на анализы можно в государственной, частной клинике или в специализированной лаборатории. Если с первыми двумя типами учреждений все ясно, то последние появились не так давно. На сегодняшний день в России существует несколько крупных лабораторий с филиалами в разных городах. Основное преимущество независимой лаборатории — наличие собственного оборудования и квалифицированного персонала. Это гарантирует высокую точность, минимальную цену и быстроту выполнения анализа: в среднем — одни сутки, а срочные анализы могут быть готовы в течение одного–двух часов. Оплата производится только за необходимые исследования. В некоторых лабораториях даже не требуется приходить за результатами — они могут быть доставлены с курьером или высланы по электронной почте.
Но в любом случае, где бы пациент ни решил сдавать анализы, интерпретировать их результаты и делать назначения должен только врач.
Анализ секрета (сока) — основное исследование, которое в обязательном порядке назначает уролог при подозрении на заболевание простаты. Это несложный в проведении, но очень информативный способ. По изменению характеристик секрета врач может судить о наличии патологии органа и степени ее развития.
Показаниями к проведению исследования являются болевые ощущения в области паха и промежности, боли при мочеиспускании, учащенное мочеиспускание, особенно в ночное время, выделения ярко-желтого цвета из мочеиспускательного канала. Также анализ сока простаты проводится при диагностике мужского бесплодия. Но противопоказан анализ при туберкулезе простаты, наличии трещин прямой кишки, геморрое в стадии обострения и острых воспалительных заболеваниях, сопровождающихся высокой температурой.
Нормой анализа секрета простаты являются следующие показатели:
- объем секрета 0,5–2 мл, уменьшение или увеличение количества — это признак воспалительного процесса;
- цвет — белый прозрачный или желтоватый;
- лецитиновые зерна — 10 млн на 1 мл секрета, уменьшение свидетельствует о наличии заболевания;
- плотность — 1,022;
- кислотность (pH) — нейтральная, равная 7,0, с отклонениями в обе стороны не более 0,3;
- лейкоциты — не более 10 в поле зрения, большее количество свидетельствует о воспалении;
- макрофаги не обнаруживаются, наличие указывает на воспаление;
- эритроциты отсутствуют или встречаются единичные, наличие говорит о заболевании;
- бактерии и грибы отсутствуют, наличие указывает на простатит;
- кишечная палочка, гонококк, трихомонады отсутствуют [2] .
Для подготовки к сдаче анализа пациенту рекомендуется за 5–7 дней до проведения исследования снизить физические нагрузки, воздержаться от полового акта, употребления алкоголя, посещения бани или сауны. Непосредственно в день анализа необходимо поставить клизму для очищения кишечника.
Как берут анализ сока простаты? Сама манипуляция заключается в следующем: мужчина ложится на бок или принимает коленно-локтевую позу. Врач проводит массаж простаты по специальной методике и выделившуюся в результате жидкость собирает в специальный контейнер. Если манипуляция проходит неэффективно, то собирают первую порцию мочи, в которой содержится небольшое количество секрета. Собранный секрет передается на исследование в лабораторию.
Результаты анализа сока простаты обычно бывают готовы через два дня после процедуры, средняя цена — 450 рублей [3] .
Мазок на флору из уретры у мужчин может выявить сразу несколько показателей, свидетельствующих о наличии в организме заболеваний:
- простатита;
- уретрита и уреаплазмоза;
- хламидиоза и гонореи.
Признаки, свидетельствующие о наличии заболевания и необходимости сдачи анализа, — сильный зуд и жжение в мочеиспускательном канале, боль и дискомфорт при половом акте или мочеиспускании, появление нехарактерных выделений. Мазок может быть взят врачом-урологом или в специальной лаборатории. Высушенный материал рассматривают под микроскопом.
В норме анализ мазка выглядит следующим образом:
- наличие клеток плоского эпителия, их отсутствие говорит об атрофии эпителиальных клеток;
- лейкоциты — до 15 единиц, при воспалительном процессе их количество резко увеличивается;
- палочки в мазке — нормальная микрофлора, наличие других микроорганизмов нормой не является;
- дрожжевые грибы, трихомонады, гонококки в мазке определяться не должны.
Перед взятием мазка из уретры рекомендуется:
- за 7–10 дней до процедуры отменить прием всех лекарственных препаратов;
- за 2 дня до анализа воздерживаться от полового акта;
- проводить гигиенические процедуры накануне перед сном, но не перед визитом к врачу;
- за 2 часа до анализа не мочиться.
Сама процедура взятия мазка может быть для пациента немного болезненной, поскольку она проводится путем введения специального стерильного ершика в чувствительный мочеиспускательный канал. У некоторых мужчин болевые ощущения сохраняются в течение нескольких часов после завершения процедуры. Манипуляция занимает менее 5 минут, а результаты выдаются пациенту через 2 дня. Стоимость анализа — в среднем 440 рублей [4] .
Один из самых распространенных видов анализов, назначаемый при диагностике практически любых видов заболеваний и являющийся весьма информативным. При подозрении на заболевание простаты врач может назначить сразу три вида анализа мочи:
Общий анализ мочи позволяет получить данные о состоянии мочевыделительной системы и включает исследование химических и физических свойств мочи, микроскопическое исследование осадка.
Анализ мочи соответствует норме при следующих показателях:
- цвет — от светло-желтого до желтого;
- плотность — 1,008–1030 г/л;
- прозрачность — прозрачная или слабо мутная;
- pH — в пределах 5–7;
- белок — не определяется;
- лейкоциты — до 3 единиц;
- эритроциты — не более 3 в поле зрения;
- уробилин — менее 17 умол/л [5] .
Все остальные показатели должны быть равны нулю.
Накануне исследования необходимо исключить из рациона овощи, изменяющие цвет мочи, некоторые лекарственные препараты (аспирин, диуретики). Необходимо также исключить употребление алкоголя, физическое перенапряжение. Утром в день анализа проводят туалет наружных половых органов и собирают мочу в объеме 10 мл в заранее подготовленную стерильную емкость, которую нужно доставить в лабораторию как можно быстрее.
Анализ выполняется за 1 рабочий день, стоимость — 350 рублей [6] .
Цитологический анализ проводится параллельно с общим, а для его проведения используется та же порция мочи. Он показывает изменения в тканях предстательной железы и необходим для исключения онкологических заболеваний. Срок исполнения — до двух рабочих дней, средняя цена — 840 рублей [7] .
Бактериологический анализ выявляет возбудителей инфекции, особенно, когда у врача есть подозрения на бактериальную форму простатита. Выполняют бактериоскопию путем сбора трех порций утренней мочи в разные емкости и посева урины на питательную среду. Наличие микробов и их вид определяют в срок от нескольких дней до двух недель. Цена исследования — в среднем 900 рублей [8] .
Заболевания простаты на ранних стадиях достаточно трудно поддаются диагностике, поэтому врач в обязательном порядке назначает пациенту анализ крови. При подозрении на простатит или другие болезни обычно назначают несколько типов исследований:
- общий анализ крови;
- биохимический анализ крови;
- анализ на определение простатического специфического антигена (ПСА).
Для проведения общего анализа кровь сдают утром натощак. Желательно накануне не употреблять жирную пищу и алкоголь, не курить в течение часа перед сдачей анализов. Нормальный анализ крови содержит следующие показатели:
- лейкоциты — не более чем 9х109 в 1 литре;
- СОЭ — 5 мм/ч;
- палочкоядерные лейкоциты — не более 4 в поле зрения;
- гемоглобин — 130 г/л [9] .
Стоимость общего анализа крови — от 300 до 1020 рублей в зависимости от объема проводимого исследования [10] . Проводится он за один рабочий день, срочный анализ выполняется за два часа.
Биохимия крови (минимальная) включает следующие анализы:
- белковые фракции;
- креатинин;
- мочевина;
- глюкоза;
- холестерин общий;
- билирубин общий;
- билирубин прямой;
- АлАТ (аланинаминотрансфераза);
- АсАТ (аспартатаминотрансфераза);
- гамма-глутамилтранспептидаза (ГГТ);
- фосфатаза щелочная (ЩФ);
- общий белок (в крови);
- калий, натрий, хлор.
Стоимость биохимического анализа крови — в среднем 3600 рублей, срок выполнения — 1 день.
Анализ крови на ПСА необходим в тех случаях, когда имеется подозрение на рак простаты. Нормальные данные ПСА у мужчин разных возрастов отличаются. Например, до 40 лет нормой ПСА считается его содержание менее 2,5 нг/мг, от 40 до 50 — более 2,5 нг/мг, от 50 до 60 — более 3,5 нг/мг, 60–70 лет — более 4,5 нг/мг [11] .
Средняя цена анализа крови на ПСА — 600 рублей, взятие крови из вены — 200 рублей [12] . Сроки выполнения — один день.
Спермограмма также является информативным исследованием, позволяющим выявить воспалительный процесс предстательной железы. Нормальная сперма в течение нескольких часов после семяизвержения должна сохранять высокую вязкость. Объем эякулята должен составлять не менее 1,5 мл, при хроническом простатите он снижается до 1 мл, а при бактериальном или застойном — становится еще меньше. Показатель pH спермы здорового мужчины составляет 7,2—7,8. Изменения показателя в любую сторону также свидетельствуют о наличии заболевания [13] .
Воспаление простаты влияет и на изменение цвета спермы с белого или желтоватого на бурый или даже красный. Кроме того, у эякулята меняются показатели разжижения. При простатите время разжижения превышает 1 час. Недопустимо наличие в сперме патогенной микрофлоры, эпителиальных клеток и слизи.
Получение биоматериала обычно проводится в лаборатории путем мастурбации. В некоторых клиниках предусмотрен вариант, когда пациент собирает сперму дома и сам приносит ее на анализ. Но в этом случае необходимо доставить биоматериал в лабораторию в течение часа после его получения, чтобы не снизить достоверность результатов.
Срок исполнения — 1 рабочий день, средняя стоимость анализа — 1500 рублей [14] .
Явные симптомы заболеваний простаты способны не проявлять себя в течение долгого времени, поэтому пациенты нередко обращаются к врачу только тогда, когда время уже упущено. При появлении первых, самых незначительных признаков нарушения работы простаты необходимо обращаться к специалисту и сдавать все необходимые анализы для точной диагностики и получения своевременной и эффективной медицинской помощи.
«Несмотря на то, что исследование простаты может доставлять пациенту дискомфорт, проводить его необходимо, чтобы предотвратить гораздо более неприятные и продолжительные ощущения. Простатит, аденома простаты, фиброз, туберкулез, везикулит, саркома — все это серьезные заболевания, которые следует выявлять как можно раньше. Для этого рекомендуется первичный прием (осмотр, консультация) врача-уролога, а затем повторный — не реже двух раз в год. Если назначено лечение, оно должно быть системным и регулярным. Государственные клиники не всегда справляются с наплывом пациентов к специалистам, поэтому бывает удобнее наблюдаться в коммерческом медицинском учреждении.
Комплексное лабораторное обследование, которое позволяет выявить воспалительные заболевания, опухоли или инфекции предстательной железы. Рекомендуется для профилактического обследования в целях диагностики новообразований и заболеваний, вызванных возбудителями половых инфекций, а также для скринингового обследования мужчин после 45 лет. Результаты комплексного обследования выдаются с интерпретацией врача.
Скрининг болезней простаты.
Какой биоматериал можно использовать для исследования?
Мазок на предметном стекле, венозная кровь, соскоб урогенитальный.
Общая информация об исследовании
Согласно медицинской статистике, 35 % мужчин после 40 лет имеют увеличенную простату, после 50 лет частота патологий простаты возрастает до 60 %, к 70 годам – до 70 %. Ряд заболеваний этого органа на первых этапах протекает бессимптомно.
Комплексное обследование предстательной железы включает в себя определение уровня простатспецифического антигена (ПСА) в крови, который является одним из компонентов секрета предстательной железы, оценку состояния микрофлоры урогенитального тракта, а также выявление ДНК возбудителей основных инфекций, передаваемых половым путем.
Общий ПСА умеренно повышается при гипертрофии (аденоме) простаты, острых и хронических воспалительных заболеваниях предстательной железы (простатитах), инфекциях мочевыводящих путей, однако главная диагностическая ценность этого анализа состоит в своевременном выявлении рака предстательной железы.
Оценить состояние микрофлоры уретры позволяет микроскопическое исследование мазка из уретры мужчины. С его помощью получают информацию об общей микробной обсемененности, состоянии эпителия, выявляют воспаление, определяют состав микрофлоры, а также наличие кандидоза (молочницы), трихомониаза, гонореи. Чувствительность данного метода для выявления гонореи у мужчин достигает 98 %.
Выявить ДНК возбудителя инфекции в исследуемом материале с большой специфичностью позволяет полимеразная цепная реакция (реал-тайм ПЦР). В предлагаемый комплекс входит определение генетического материала основных патогенных и условно-патогенных представителей микроорганизмов Chlamydia trachomatis, Mycoplasma genitalium, Mycoplasma hominis, Neisseria gonorrhoeae, Trichomonas vaginalis, Ureaplasma parvum, Ureaplasma urealyticum.
Chlamydia trachomatis – внутриклеточный паразит, возбудитель нескольких заболеваний человека. В частности, некоторые серовары этого вида вызывают трахому и венерическую лимфогранулему. В России наиболее распространена хламидийная инфекция мочеполовой системы (урогенитальный хламидиоз).
Наиболее патогенным представителем микоплазм является Mycoplasma genitalium – микроорганизм, способный паразитировать на мембране сперматозоидов и эпителии слизистой оболочки мочеполовых органов. После инфицирования микоплазмой симптомы инфекции чаще отсутствуют и появляются, как правило, только при снижении иммунитета или при инфицировании другими патогенными микроорганизмами (хламидиями, гонококками). У мужчин инфекция, вызванная Mycoplasma genitalium, чаще протекает бессимптомно, при этом развивается уретрит.
Mycoplasma hominis считается условно-патогенным микроорганизмом и является возбудителем урогенитального микоплазмоза. Паразитирует на мембране сперматозоидов и эпителии слизистой оболочки мочеполовых органов. Представляет опасность для человека только в определенных условиях при интенсивном бактериальном росте. Симптомы микоплазменной инфекции неспецифичны и зачастую отсутствуют. При снижении иммунитета Mycoplasma hominis у мужчин может быть причиной воспалительных заболеваний органов малого таза (уретрита, хронического простатита, орхоэпидидимита, цистита).
Neisseria gonorrhoeae – грамотрицательная бактерия, относящаяся к диплококкам и вызывающая одно из самых распространенных венерических заболеваний – гонорею. У мужчин гонорея обычно проявляется спустя 3-4 дня после заражения выделениями из уретры, резкой болью при мочеиспускании, отечностью и гиперемией в области наружного отверстия уретры. При хронизации инфекции выделения могут быть очень скудными. При длительном течении инфекции развиваются поражения верхних отделов мочевыделительной системы: мочевого пузыря, почек, а также репродуктивной системы (простаты, яичек). Заболевание также способно поражать суставы (особенно крупные – коленные, тазобедренные), глаза (конъюнктивиты). Хроническая гонорея может являться причиной мужского бесплодия.
У большинства мужчин трихомонадная инфекция, вызываемая Trichomonas vaginalis, протекает в виде бессимптомного носительства, и обследование на вагинальную трихомонаду им обычно назначается только при уретрите и/или болезненном мочеиспускании. Поражение простаты, семенных пузырьков и придатков яичек – возможное, но редкое явление.
Ureaplasma parvum и Ureaplasma urealyticum являются разновидностью уреаплазм – условно-патогенных микроорганизмов, паразитирующих на мембране сперматозоидов и эпителии слизистой оболочки мочеполовых органов. Передаются преимущественно половым путем. У мужчин уреаплазмы могут быть причиной воспаления уретры (уретрит), мочевого пузыря (цистит), простаты (простатит), поражения яичек (орхит) и их придатков (эпидидимит), нарушения состава спермы (снижение подвижности и количества сперматозоидов, что грозит бесплодием), а также реактивных артритов и мочекаменной болезни. Дифференцировать Ureaplasma parvum от другого вида уреаплазм – Ureaplasma urealyticum можно только с помощью молекулярно-генетических методов, в том числе и полимеразной цепной реакции. Определение вида уреаплазмы имеет значение при выборе оптимальной тактики лечения пациента.
Для чего используется исследование?
- Как часть профилактического обследования в целях ранней диагностики доброкачественных новообразований (аденомы) и рака предстательной железы;
- для профилактического обследования пациентов с высоким риском развития половых инфекций;
- для дифференциальной диагностики заболеваний, вызванных половыми инфекциями и протекающих со сходными симптомами: хламидиоз, гонорея, микоплазменная инфекция (наряду с другими исследованиями).
Когда назначается исследование?
- При появлении признаков заболевания предстательной железы;
- при симптомах инфекционно-воспалительных процессов органов мочеполового тракта у мужчин: болезненное мочеиспускание, рези в нижней части живота, преобладание ночного диуреза над дневным, анурез, персистирующая субфебрильная температура, утомляемость, слабость, головные боли, похудение, тошнота;
- при хронических воспалительных заболеваниях мочеполовых органов;
- при профилактических скрининговых обследованиях.
Что означают результаты?
Что может влиять на результат?
- К ложноположительному повышению уровня общего ПСА может приводить массаж простаты, езда на велосипеде, семяизвержение менее чем за 24 часа до исследования.
Кто назначает исследование?
Врач общей практики, терапевт, уролог, онколог, хирург.
41 Онкопрофилактика для мужчин (ПСА общий + ПСА свободный)
24 Простатспецифический антиген общий (ПСА общий)
120 Лабораторное обследование - простатит
9 Candida albicans , ДНК [реал-тайм ПЦР]
74 Ureaplasma species, ДНК количественно [реал-тайм ПЦР]
Номенклатура МЗРФ (Приказ №804н): A26.21.034.001.01 "Андрофлор: определение ДНК возбудителей инфекций, передаваемых половым путем в секрете простаты методом ПЦР"
Биоматериал: Секрет простаты
Срок выполнения (в лаборатории): 2 р.д. *
Описание
В состав исследования входит:
Геномная ДНК человека / Общая бактериальная масса / Lactobacillus spp. / Staphylococcus spp. / Streptococcus spp. / Corynebacterium spp. / Gardnerella vaginalis / Atopobium cluster / Megasphaera spp.+Veilonella spp.+Dialister spp. / Sneathia spp.+Leptotrihia spp.+Fusobacterium spp / Ureaplasma urealyticum / Ureaplasma parvum / Mycoplasma hominis / Bacteroides spp.+Porphyromonas spp.+Prevotella spp. / Anaerococcus spp. / Peptostreptococcus spp.+Parvimonas spp., Eubacterium spp. / Pseudomonas aeruginosa+Ralstonia spp.+Burkholderia spp. / Heamophilus spp / Enterobacteriaceae spp.+Enterococcus spp. / Candida spp. / Mycoplasma genitalium / Trichomonas vaginalis / Neisseria gonorrhoeae / Chlamydia trachomatis *КВМ - Контроль взятия материала
Показания к назначению
- этиологическая диагностика простатита, мужского бесплодия;
- мониторинг терапии простатита, мужского бесплодия.
Подготовка к исследованию
Взятие биоматериала проводит врач. Не рекомендуется сдавать биоматериал ранее, чем через 2 недели после применения лекарственных препаратов (антибиотики, пробиотики, эубиотики). Воздержаться от половых контактов в течение 3-х дней до исследования. Не проводить сбор биоматериала при наличии обильных гнойных выделений из уретры.
Важно: при подозрении на острый простатит выполнять массаж простаты категорически запрещено!
Интерпретация результатов/Информация для специалистов
За интерпретацией результатов исследования необходимо обратиться к врачу. Индивидуальный бланк ответа и первичная трактовка результата проводится в лаборатории автоматически. Результаты исследований выдаются в табличной форме и в виде гистограммы.
Геномная ДНК человека (ГДЧ) оценивается в абсолютных значениях, служит для подтверждения наличия в пробирке человеческого биоматериала. Минимальное порогоое значение 10/3.
Общая бактериальная масса (ОБМ) – бактериальная обсемененность биотопа – абсолютный показатель количества бактерий, с которым сравнивают все определяемые бактерий/группы бактерий, минимальное пороговое значение – 10/4.
В случае, если в образце биоматериала одновременно ОБМ и ГДЧ ниже пороговых значений, анализ микрофлоры не проводится. В этом случае рекомендуется повторить взятие биоматериала.
Транзиторная микрофлора: Lactobacillus spp. Относительный показатель, служит маркером наличия в половых путях транзиторной микрофлоры, попадающей в половые пути от половой партнерши. При диагностике острых заболеваний нижних отделов МПС может служить косвенным маркером того, что причиной заболевания является транзиторная микрофлора. Пороговое значение – 10% от ОБМ. При повышении порогового значения Lactobacillus spp. Количественно-качественная оценка микрофлоры не проводится и заключение не выдается. В этом случае требуется повторное взятие биоматериала при условии отсутствия незащищенных половых контактов в течение трех дней.
Нормофлора: Staphylococcus spp., Streptococcus spp., Corynebacterium spp. Сумма количества микроорганизмов нормофлоры – относительный показатель, снижение которого трактуется как дисбиоз. Низкая общая бактериальная масса (ОБМ 10/3) трактуется\ как НОРМОЦЕНОЗ. Если нормофлора составляет большую часть ОБМ, а относительное количество УПМ ниже пороговых значений, структура микробиома оценивается как НОРМОЦЕНОЗ.
Условно-патогенные микроорганизмы (УМП). Показатель оценивается в относительных значениях. Относительное количество УМП и/или группы УМП выше пороговых значений свидетельствует об их участии в развитии дисбиоза.
Дрожжеподобные грибы: Candida spp. Показатель оценивается в абсолютных значениях, клинически значимое пороговое значение – 10/4.
Патогены: Mycoplasma genitalium, Trichomonas vaginalis, Neisseria gonorrhoeae, Chlamydia trachomatis. Качественный показатель, оценивается наличие или отсутствие микроорганизма.
Результаты Андрофлор и виды микроорганизмов, которые он выявляет:

1. Перед взятием секрета простаты головку полового члена обработать стерильным ватным тампоном, смоченным физиологическим раствором.
2. Промаркировать пробирку с транспортной средой для ПЦР.
3. После предварительного массажа простаты через прямую кишку из кавернозной части выдавить простатический секрет, около 0,5-1 мл секрета простаты собрать в пробирку с транспортной средой. Пробирку промаркировать. Если выделяется малое количество простатического сока, то осуществить забор материала урогенитальным зондом из уретры.
4. Погрузить рабочую часть зонта в пробирку со средой. Вращать зонд в течение 10-20 секунд, избегая разбрызгивания раствора. Вынуть зонд из раствора, прижимая его к стенке пробирки и, отжав избыток жидкости.
6. Пробирку плотно закрыть и промаркировать.
Где сдать анализ?
Адреса медицинских центров, в которых можно заказать исследование, уточняйте по телефону 8-800-100-363-0
Все медицинские центры СИТИЛАБ в г. Красноярск >>
| Код | Наименование | Срок | Цена | Заказ |
|---|---|---|---|---|
| 45-20-004 | Ат к Mycoplasma hominis IgG | от 4 р.д. | 530.00 р. | |
| 45-20-006 | Ат к Ureaplasma urealyticum IgG | от 4 р.д. | 530.00 р. | |
| 45-20-100 | Ат к Chlamydia pneumoniae IgG (кач.) | от 4 р.д. | 450.00 р. | |
| 45-20-102 | Ат к Mycoplasma pneumoniae IgG | от 4 р.д. | 420.00 р. | |
| 85-85-001 | Общий анализ мочи | от 1 р.д. | 280.00 р. |
* На сайте указан максимально возможный срок выполнения исследования. Он отражает время выполнения исследования в лаборатории и не включает время на доставку биоматериала до лаборатории.
Приведенная информация носит справочный характер и не является публичной офертой. Для получения актуальной информации обратитесь в медицинский центр Исполнителя или call-центр.
 | Д.Г. Почерников уролог, к.м.н., доцент кафедры урологии и факультетской хирургии ИвГМА |
Д.Г. Почерников: Актуальность данной темы обусловлена высокой распространенностью инфекций среди населения нашей страны. Особенно это касается молодых людей до 30 лет, у которых в последнее десятилетие отмечается рост числа половых партнеров. Официальная статистика явно занижает цифры, и ее неадекватность, как мне кажется, является результатом игнорирования ведения документации по этим заболеваниям в связи с большим количеством частных приемов среди гинекологов, урологов и дерматовенерологов.
Кроме того, часто инфекции носят невыраженный и даже скрытый характер, протекают без яркой клиники, что приводит позднему обращению к специалистам уже на стадии осложнений, увеличению риска бесплодия, снижению качества жизни. К хронизации воспалительного процесса приводит также высокая распространенность среди населения самодиагностики и самолечения.
Социальные причины (низкая культура населения, бедность, алкоголизм, наркомания, раннее вступление в половые связи и частая смена половых партнеров) также играют немаловажную роль и тормозят эффективную профилактику ИППП в нашей стране.
Д.Г. Почерников: ИППП, пожалуй, занимают ведущую роль в развитии подавляющего большинства воспалительных заболеваний половой системы у мужчин. Заражение ИППП и переход воспаления в хроническую форму легче происходит на фоне дисбиотических нарушений, вызванных условно-патогенными микроорганизмами, такими как аэробные и анаэробные грамотрицательные и грамположительные бактерии, которые могут себя не проявлять до поры до времени. Протекающие на таком фоне ИППП часто дают серьезные осложнения в виде хронического простатита, эпидидимита и нарушения репродуктивной функции. Зачастую только случайное обследование выявляет дисбиотические нарушения, вызванные условно-патогенной микрофлорой, мужчина и не знает, что он уже болеет. И, только уступив настоятельным просьбам женщины, партнер идет на обследование, как правило, в связи с планированием беременности.
В последние годы появился еще более точный диагностикум, основанный на методе ПЦР в реальном времени. В отличие от классической ПЦР (ПЦР по конечной точке), которая устанавливает факт наличия или отсутствия возбудителя в исследуемом материале, ПЦР в реальном времени (тесты Фемофлор®, Андрофлор®) отвечает на вопрос о количестве бактерий и позволяет устанавливать соотношения микроорганизмов. В рамках современной парадигмы диагностики, существенное значение имеет не только выявление патогенов, но и установление относительных количеств (титров) нормофлоры и условно-патогенных микроорганизмов, ведь дисбиотические процессы могут быть причиной жалоб и клиники. По моему мнению, практическое применение ПЦР в реальном времени открывает широкие возможности для улучшения объективности диагностики и контроля лечения пациентов.
Д.Г. Почерников: Как любой метод диагностики, ПЦР в реальном времени имеет определенные показания и ограничения. Разработанные для клинической практики тесты Андрофлор®, могут быть назначены пациентам с наличием жалоб и/или симптомов воспаления нижних и верхних отделов мочеполовой системы, а также для профилактического обследования, даже в отсутствии жалоб. На приеме я рекомендую сдать материал на Андрофлор® пациентам с острым и хроническим уретритом, баланопоститом, простатитом, эпидидимитом, а также пациентам, обратившимся с проблемой неэффективного лечения, бесплодия, невынашиванием беременности у супруги, для прегравидарный подготовки, перед ЭКО.
На анализ можно направлять разный материал – соскоб и отделяемое из уретры, секрет простаты или эякулят. Важно помнить, что ПЦР – прямой метод диагностики инфекций, поэтому материал нужно брать из локализаций, наиболее приближенных к предполагаемому очагу воспаления.
Как и любой другой метод диагностики (микроскопия, микробиология и т.д.), ПЦР в реальном времени требует соблюдения правил подготовки пациентов, условий взятия и хранения материала. Они стандартные и хорошо всем нам известны:
- половой покой или барьерная контрацепция в течение минимум 3-х дней (для минимизации риска контаминации материала микрофлорой полового партнера),
- исключение использования антибиотиков или антисептиков (в том числе, например, антибактериальное мыло),
- воздержание от мочеиспускания в течение 3-х часов перед взятием соскоба,
- рекомендация помочиться и провести туалет половых органов перед взятием секрета простаты или эякулята и т.п.
Я считаю удобным для пациента возможность выполнения исследования Андрофлор® по эякуляту, его пациент может собрать дома путем ручной мастурбации. Весь взятый материал необходимо хранить в холодильнике не более суток или заморозить.
Особенно хочу остановиться на исследовании такого материала, как моча. К сожалению, она не всегда подходит для диагностики инфекций, передающихся половым путем, и оценки микрофлоры методом ПЦР в реальном времени. Дело в том, что в отсутствии острого воспаления в моче может содержаться недостаточное количество клеток, которые являются одним из маркеров адекватности биоматериала. Наверное, это единственное противопоказание к использованию Андрофлора®.
Д.Г. Почерников: В состав каждого исследования входит обнаружение основных патогенов (Chlamydia trachomatis, Mycoplasma genitalium, Neisseria gonorrhoeae, Trichomonas vaginalis) и количественная оценка представителей нормальной и условно-патогенной микрофлоры (бактерии, дрожжевые грибы рода Candida). Основная разница между этими тестами – в наборе определяемых возбудителей и, следовательно, показаниях к назначению. Андрофлор®Скрин – более короткий профиль, его я рекомендую назначать, в основном, для диагностики острых форм заболеваний или при профилактических обследованиях.
Андрофлор® – это расширенное исследование, спектр бактерий дополнен, в основном, облигатно-анаэробными микроорганизмами, его целесообразно использовать в более сложных клинических случаях: при хронических формах заболеваний, для определения возможного влияния инфекций на бесплодие, при подготовке к ЭКО, для обследования пациентов с жалобами на неэффективное лечение.
Д.Г. Почерников: Очень правильный вопрос, спасибо! По статистике, именно на этапе взятия материала происходит до 80% ошибок. Мы уже говорили, что для любого прямого метода диагностики инфекций важно правильно определиться с локализацией. При хроническом уретрите, баланопостите необходимо брать соскоб из уретры – это наиболее информативный материал для диагностики данных заболеваний.
Если врач заподозрил эпидидимит или простатит, тогда я рекомендую взять секрет предстательной железы или эякулят.
С целью дифференциальной диагностики уретрита от простатита необходимо брать два образца – и соскоб из уретры, и секрет простаты (или эякулят).
У пациентов с асимптоматическим течением инфекций, передающихся половым путем, или у пациентов, которых направил гинеколог в связи с обследованием женщины относительно невынашивания беременности, бесплодия или прегравидарной подготовки, на мой взгляд, лучше выполнять анализ эякулята.
Д.Г. Почерников: Прочесть бланк анализа можно очень быстро, поскольку использована интуитивно понятная каждому из нас цветовая кодировка – показатели, соответствующие критериям нормы, маркируются зеленым. Показатели с отклонением от критериев нормы – желтыми (умеренное отклонение) и красными (выраженное отклонение) маркерами. Кроме того, внизу на бланке приводится лабораторное заключение.
Для удобства показатели тестов Андрофлор®Скрин и Андрофлор® можно объединить в группы. Сначала обращаем внимание на верхние строчки – это показатели, которые оценивают адекватность представленного на исследование материала – геномная ДНК человека (показывает количество клеток, их должно быть достаточно для прохождения анализа), общая бактериальная масса (общая обсемененность биотопа) и количество транзиторной микрофлоры (определяется количество лактобактерий). Тот материал, который удовлетворяет всем критериям, признается адекватным, а результат исследования действительно описывает состояние микрофлоры. При несоответствии критериям нормы рекомендуется повторное взятие биоматериала с соблюдением правил подготовки пациента и взятия образца (указывается в заключении на бланке анализа), о которых мы уже говорили.
Далее нужно смотреть на колонку относительных результатов, там приведены количества (доли) микроорганизмов по отношению к общей бактериальной массе. Именно эти величины оцениваются при формировании заключения о состоянии микрофлоры. Дрожжевые грибы Candida трактуем по абсолютному значению, для патогенов клинически интерпретируем факт обнаружения. Как альтернатива табличной форме, результаты представлены в виде графика. Здесь клинически значимые количества микроорганизмов также выделены цветом.
Д.Г. Почерников: Относительно назначения лечения хочется отметить несколько принципиальных моментов. Конечно, патогенные микроорганизмы (Chlamydia trachomatis, Mycoplasma genitalium, Neisseria gonorrhoeae, Trichomonas vaginalis), требуют антибактериального лечения обоих партнеров. А вот с условно-патогенными микроорганизмами, например, уреаплазмами, все обстоит не так однозначно. Антибактериальное лечение требуется во всех случаях, когда уреаплазма выявлена у обоих половых партнеров, и в анамнезе было невынашивание беременности или бесплодие. В остальных случаях назначение антибактериальных препаратов строго индивидуально и зависит от степени выраженности клинических симптомов, количества (титра) выявленного микроорганизма.
Д.Г. Почерников: В своей повседневной практике я ни разу не наблюдал какихлибо осложнений при проведении данной методики. Иногда пациенты испытывают объективно дискомфорт после взятия соскоба из уретры в течении не более суток. Несомненно, получение секрета простаты сопряжено с неприятными ощущениями, вызванными массажем предстательной железы, но это касается взятия биоматериала на любой анализ. В большинстве случаев неприятных ощущений можно избежать, предложив пациенту собрать эякулят в домашних условиях.
Д.Г. Почерников: Все тесты Андрофлор® зарегистрированы в МЗ РФ как медицинский диагностикум (регистрационное удостоверение РЗН №2016./4490). Это означает, что методика прошла серьезную клиническую валидацию, сравнение с референсными методами (микробиологический посев, секвенирование) и доказала высокую точность и воспроизводимость результатов (около 99%). В исследованиях приняли участие врачи из самых разных регионов России, были проанализированы несколько тысяч образцов биоматериала, проведена статистическая обработка результатов. К слову, наша кафедра принимала участие в апробации Андрофлор®, мы знакомы с этими тестами уже более 5 лет. Научноклинические проекты продолжаются и сейчас, их результаты частично опубликованы и подготовлены к печати.
Д.Г. Почерников: Клинические рекомендации по урологии, гинекологии, дерматовенерологии последних лет считают категорически недопустимым использовать для диагностики инфекций, передающихся половым путем, методики ПИФ или ИФА. На первый план во всем мире выходят молекулярно-генетические методы, и технология ПЦР в реальном времени действительно лидирует в практике. По сравнению с классическим вариантом ПЦР, Андрофлор® значительно более информативен, давая комплекс качественно-количественных результатов. Трудно или некультивируемые при микробиологическом посеве облигатно-анаэробные бактерии определяются в Андрофлоре® точно и быстро, предоставляя новые возможности в современной диагностике и эффективном лечении урологических заболеваний.
Статья опубликована в журнале "Дайджест урологии" №4 2018, стр. 53-62
Читайте также:


