С чем следует дифференцировать инфекционный эпидидимит и орхит
Этиология и патогенез. Эпидидимит - воспаление придатка яичка - может наблюдаться вместе с воспалением яичка (тогда заболевание называется орхиэпидидимитом) или быть изолированным. В развитии эпидидимитов основными являются инфекционные, инфекционно-некротические и травматические факторы. Инфекция проникает в придаток гематогенным, лимфогенным и каналикулярным путями. При гематогенном распространении инфекции заболевание носит вторичный характер и зависит от наличия гнойных очагов (фурункулеза, фолликулярной ангины, одонтогенных периоститов, гнойной предстательной железы). Обычно это стафилококковое заболевание, сопровождающееся бактериемией.
При каналикулярном пути инфекция попадает в придаток яичка по семявыносящему протоку вследствие его антиперистальтических сокращений при катетеризации, бужировании, инструментальном исследовании мочеиспускательного канала или мочевого пузыря, а также при воспалении мочеиспускательного канала. Инфекционно-некротический эпидидимит возникает, прежде всего, при перекруте гидатиды (рудиментарных образований придатка и яичка) и проникновении спермиев в строму яичка или его придатка. Травма мошонки не всегда ведет к возникновению эпидидимита, и частота травматических эпидидимитов невелика.
Симптоматика и клиническое течение. Острый эпидидимит характеризуется внезапным возникновением в мошонке сильной боли, которая иррадиирует в паховую область, корень полового члена, иногда - в крестец, поясничную область или мезогастральный отдел живота. При движении боль усиливается, поэтому больные вынуждены находиться в постели. В результате распространения воспаления и отека на оболочки яичка и мошонку кожа мошонки краснеет и растягивается, ее складки исчезают. У многих больных возникает реактивная водянка оболочек яичка, приводящая к увеличению соответствующей очагу воспаления половины мошонки.
Воспалительный процесс может распространиться на семявыносящий проток (деферентит) и перейти на другие элементы семенного канатика (фуникулит). Температура тела повышается до 38-39°С уже в первые дни болезни, а к 5-6-му дню может достигать 40°С и выше. Спонтанное обратное развитие процесса может наступить к концу второй недели. Однако при отсутствии лечения более вероятен исход в абсцедирование придатка с образованием гнойных свищей на мошонке, заболевание может приобрести септический характер. Развитие эпидидимита у детей может происходить без выраженных клинических симптомов, и только при пальпации органов мошонки можно обнаружить незначительное увеличение и болезненность придатка яичка.
Хронический эпидидимит может быть как первичным, так и следствием недостаточно тщательно леченного острого эпидидимита. Когда острые явления проходят, у пациента остаются непостоянные ноющие боли в яичке, усиливающиеся при ходьбе и физической нагрузке. При первично-хроническом эпидидимите яичка придаток умеренно увеличенный, несколько болезненный при пальпации. Болевые ощущения, иррадиация, боли в мошонке незначительны. Иногда больной случайно обнаруживает увеличение придатка яичка.
Диагностика. Распознание острого эпидидимита не представляет сложностей ввиду характерных клинических проявлений, острого начала и объективных данных. При пальпации органов мошонки определяется значительно увеличенный придаток яичка, охватывающий яичко как обруч, резко напряженный и уплотненный, болезненный.
Воспалительный процесс редко переходит на яичко, его поверхность обычно гладкая, и яичко удается дифференцировать от придатка. Диагностические трудности возникают при сочетании орхита и эпидидимита (эпидидимоорхит), что осложняет распознавание болезни при пальпации из-за появления реактивной водянки. Существенную помощь при этом оказывает УЗИ. Для деферентита и фуникулита характерно появление интенсивных болей в паховой области.
Распознавание хронических эпидидимитов основывается на жалобах больного, пальпации органов мошонки, УЗИ.
Дифференциальная диагностика. Хронический неспецифический эпидидимит следует дифференцировать от ряда заболеваний, и, в первую очередь, от туберкулезного эпидидимита. Бугристость придатка яичка и четкообразность семявыносящего протока, а также возникновение гнойных свищей мошонки характерны для туберкулезного эпидидимита. Необходимо обнаружить другой туберкулезный очаг в организме, так как изолированный туберкулез половых желез у мужчин встречается редко.
Также необходимо дифференцировать хронический неспецифический эпидидимит от новообразования придатка и его сифилитического поражения. Новообразования придатка яичка крайне редки, для них характерно отсутствие боли и воспалительной реакции. Установить диагноз можно только во время операции или после срочной биопсии. Клиническое течение гонорейного эпидидимита чаще всего стертое, не отличается от проявлений неспецифического эпидидимита. Важную роль в диагностике сифилиса придатка играют серологические исследования. Гонорейный эпидидимит развивается после уретрита, и для правильного установления диагноза необходим поиск гонококков в отделяемом из уретры.
Лечение. Рекомендуется постельный режим. Назначают обильное питье, исключают острую, раздражающую пищу. Консервативное лечение острых неспецифических эпидидимитов начинается с антибактериальных препаратов. Поскольку установление возбудителя неспецифического эпидидимита затруднено, применяют антибиотики широкого спектра действия. Назначают анальгетики, спазмолитические и десенсибилизирующие средства. Проводят иммуностимулирующую терапию. Иммобилизируют воспаленный орган суспензорием, в постели - валиком под мошонку или прокладкой-полотенцем на бедрах и под мошонку.
Для купирования воспаления в первые сутки можно применять холод в виде пузыря со льдом, в последующем, по мере стихания воспалительного процесса, назначают компрессы с камфорой, диатермию или УВЧ для рассасывания воспалительного инфильтрата. При высокой температуре тела, выраженной интоксикации и значительном воспалительном инфильтрате в мошонке необходима госпитализация. Абсолютные показания к оперативному лечению появляются при нагноении воспаленного придатка яичка. При абсцедировании придатка яичка целесообразно его удаление - эпидидимэктомия. У тяжелых, ослабленных больных следует (как предварительный этап) только вскрыть абсцесс.
При хронических неспецифических эпидидимитах нужно стремиться к проведению этиотропного лечения в зависимости от инфекционных агентов, выделенных из мочи, уретры, предстательной железы, семенных пузырьков. Антибактериальная терапия должна сочетаться с иммуностимулирующей, местным лечением. Хирургическое лечение (эпидидимэктомия) показано при частых рецидивах и неэффективности консервативной терапии.
Прогноз. Течение неспецифического эпидидимита при своевременно начатом лечении благоприятное. Однако вследствие нарушения проходимости придатка яичка и семявыносящего протока при двустороннем поражении может развиться экскреторное бесплодие, так как при нормальном образовании сперматозоидов в яичке из-за обструкции семявыносящих путей в области придатка яичка или семявыносящего протока сперматозоиды в эякулят не поступают.
Похожие темы научных работ по клинической медицине , автор научной работы — Разина С. Е.
10. Su H., Caldwell H.D. // Infect. Immun. - 1995. - V. 63. - P. 3302-3308.
11. Ward M.E. // Proc. 3-ed Meet Eur. Soc. Chlam. Res. - 11-14 Sept. 1996, Vienna, Austria. - 1996. - P. 58-62.
Городская клиническая больница № 53, Москва
Острый эпидидимит - клинический синдром, продолжительностью менее 6 недель, включающий боль, отек и воспаление придатка яичка. Его следует дифференцировать с хроническим эпидидимитом, при котором боль в придатке и в самом яичке сохраняется длительно, но отек обычно не развивается.
Как правило, эпидидимит развивается вследствие распространения инфекции из уретры или мочевого пузыря. У мужчин до 35 лет бак-териурия диагностируется в редких наблюдениях, у них чаще возникает уретрит, связанный с гонококковой или хламидийной инфекцией. Примерно у 2/3 гетеросексуальных мужчин до 35 лет с негонококковым эпидидимитом выявляется хламидийная инфекция [1].
Реже эпидидимит развивается при системных заболеваниях, таких, как туберкулез, бруцеллез, инфекция, вызванная Cryptococcys, и др. Обычно у таких больных отмечается снижение иммунологической реактивности организма [5].
Патогенез. На ранних стадиях эпидидимит представляет собой клеточное воспаление (целлюлит), которое начинается в семявыно-сящем протоке и спускается к нижнему полюсу придатка яичка [4].
В острой стадии воспалительного процесса придаток отечен и уплотнен, инфекция распространяется от нижнего полюса к верхнему. На срезе могут быть видны мелкие абсцессы. Влагалищная оболочка часто секретирует серозную жидкость (воспалительное гидроцеле), которая при прогрессировании патологического процесса может приобрести гнойный характер. Семенной канатик утолщается, яички увеличиваются вторично вследствие пассивного застоя, однако они нечасто вовлекаются в инфекционный процесс [2].
Клинические проявления острого эпидидимита. Пациенты с острым эпидидимитом часто предъявляют жалобы на сильную тупую боль в соответствующей половине мошонки с латеральной иррадиацией, нередко отмечаются лихорадка и озноб. На ранней стадии патологического процесса у больных можно пальпировать придаток семенника, при этом будет отмечаться болезненность в хвостовой части. По мере прогрессирования заболевания физикальное обследование позволяет выявить выраженный отек придатка и высокую чувствительность. При длительном течении заболевания воспалительный процесс может распространиться на яичко, провоцируя развитие эпи-дидимоорхита. В этом случае соответствующая половина мошонки при
пальпации будет теплой, гиперемированной и отечной, а при физи-кальном обследовании придаток яичка становится клинически не отделяемыми [2]. В течение нескольких дней от дебюта заболевания может развиться гидроцеле, как вторичная реакция белочной оболочки на воспалительный процесс; cеменной канатик может также быть болезненным при пальпации. Если при этом развивается абсцесс, то кожа может выглядеть истонченной, сухой и блестящей. У пациентов, ведущих активную половую жизнь, данную клиническую ситуацию часто сопровождают уретральные выделения. Положение мошонки выше уровня симфиза может облегчать симптомы заболевания. При исследовании мочи часто обнаруживается пиурия и (или) бактериурия, нередко в крови у больных отмечается лейкоцитоз. Культуральное исследование мочи играет важную роль в выборе тактики терапии.
Осложнения острого эпидидимита. Острый эпидидимит может протекать как тяжелый инфекционный процесс, и осложняется вследствие позднего выявления и диагностических ошибок. Тяжелый эпидидимит может осложняться абсцессом яичка. Иногда выявляется спаянность кожи мошонки с яичком. В подобной клинической ситуации будут выражены симптомы общей интоксикации: лихорадка, озноб, недомогание. Наличие абсцесса яичка может быть подтверждено ультразвуковым исследованием, и в случае, если консервативное лечение и дренаж не приносят результата, может быть показана орхэктомия.
Осложнениями тяжелого эпидидимита и абсцесса яичка могут быть ишемия и некроз яичка. Это происходит при вовлечении в воспалительный процесс семявыносящего протока. Возникающие в результате воспаления отек и относительная неэластичность волокон m. cremaster приводят к нарушению венозного оттока и впоследствии артериального кровоснабжения. Отсутствие своевременного и адекватного лечения может привести к потере яичка.
Диагностические критерии. При остром эпидидимите воспаление и отек начинаются обычно в хвосте протока придатка и затем распространяются на оставшуюся его часть, а также на яички. Отмечаются болезненность и увеличение семенного канатика. В случае, когда этиологическим агентом являются возбудители ИППП, от начала этой инфекции до вовлечения в патологический процесс придатка яичка может пройти длительный период. Так, примерно у половины пациентов при выявлении гонококкового эпидидимита выделения из уретры уже отсутствуют. Если больного обследуют немедленно после мочеиспускания, уретрит может быть не диагностирован, так как лейкоциты и бактерии могут вымываться из уретры с током мочи [5]. Гонококковая этиология эпидидимита обычно подтверждается при микроскопическом или культуральном исследовании клинического материала из уретры и средней порции мочи. Если в мазке обнаруживаются только нейтрофилы, это говорит о негонококковом уретрите, что обусловливает необходимость дополнительного обследования: примерно у 2/3 таких пациентов будет выявляться хламидийная инфекция.
- изучение анамнеза заболевания с оценкой субъективных и объективных симптомов и получением клинического материала для лабораторного исследования;
- микроскопические (с окраской по Граму) и культуральное исследование для идентификации N. gonorrhoeae;
- исключение хламидийной инфекции с помощью регламентированных методов идентификации C. trachomatis (культуральный, молекулярно-биологические методы);
- культуральное исследование средней порции мочи для идентификации грамотрицательной микрофлоры;
- физикальное и инструментальное обследование; исключить опухоль и перекрут яичка.
У подавляющего большинства пациентов с острым эпидидимитом имеют место воспалительные изменения отделяемого семенного пузырька с одноименной стороны. У значительного числа пациентов в возрасте до 40 лет выявляется C. trachomatis [3].
При трансректальной ультрасонографии у 90% больных острым эпидидимитом определяется расширение семенного пузырька с одноименной стороны, в то время как аналогичные изменения с контрлатеральной стороны отмечаются менее чем у 25% пациентов [1].
Лечение острого эпидидимита. Лечение больных острым эпидидимитом включает антибактериальные препараты широкого спектра до получения результатов лабораторных исследований. После получения результатов и определения антибиотикочувствительности выделенных микроорганизмов можно внести соответствующие коррективы в тактику терапии. Полное разрешение клинических симптомов может отмечаться через несколько недель или даже месяцев после дебюта воспалительного процесса, в связи с этим антибиоти-котерапия должна быть длительной.
Предлагается проводить лечение эпидидимита с учетом возраста больных и полового статуса.
У пациентов старше 35 лет, у которых культуральное исследование мочи выявило наличие бактерий или имеются симптомы поражения мочевыводящих органов или проводились эндоуретральные процедуры, при условии, что симптомы заболевания умеренной интенсивности, следует назначать ко-тримоксазол, или препараты из группы фторхинолонов. В последующем можно провести коррекцию в соответствии с антибиотикочувствительностью выделенной микрофлоры.
В ряде клинических ситуаций при орхиэпидидимите с успехом можно применять препараты из группы -лактамных антибиотиков, в частности, амоксициллин, который обладает широким спектром антимикробной активности.
Симптоматическое лечение может включать введение в семенной канатик анестетиков (лидокаина или нестероидных противовоспалительных препаратов). Детей и пациентов, старшей возрастной группы с эпидидимитом следует направлять на эндоскопическое и рентгено-радиологическое обследование для исключения аномалий мочевы-водящих путей.
1. Delavierre D. // Ann. Urol. (Paris). - 2003. - V. 37, № 6. - P. 322-338.
2. Kursh E.D., Ulchaker J.C. (ed) Office Urology. The Clinician's Guide. - New Jersey, 2001. - 530 p.
3. Melon J.K., Thorpe A.C. (ed). Synopses in Urology. - Oxford. - 1998. - 155 p.
4. Tanagho E.A., McAninch J.W. (ed). Smith's General Urology, 14th ed. - Norwalk, 1995. - 823 р.
5. Walsh P.C. (ed). Campbell's Urology. 8th ed. - Philadelphia, 2002. - V. 1. - 827 p.
УСТАНОВЛЕНИЕ ДИАГНОЗА УРОГЕНИТАЛЬНОГО ХЛАМИДИОЗА У ПОЛОВЫХ ПАР
С.В. Рищук, Д.Ф. Костючек А.Г., Бойцов, С.Н. Дробченко
Причиной большинства урогенитальных заболеваний является Chlamidia trachomatis. Источником инфекции является больной с манифестной или латентной формой острого или хронического заболевания - как женщина, так и мужчина, а контактный механизм передачи реализуется половым путем, поэтому актуальными представляются одновременная диагностика и лечение урогенитального хламидиоза (УГХ) у половых партнеров.
Разработанный нами алгоритм диагностики УГХ у женщин и их партнеров в пределах половой пары основан на обнаружении специфических антител классов A и G (IgA, IgG) к Chlamydia trachomatis. Возбудитель хламидийной инфекции или его антигенные и нуклеиновые компоненты могут не выявляться в нижних половых путях. Chlamydia trachomatis поглощается периферическими моноцитами, распространяется и оседает в различных органах и тканях организма человека, сохраняясь там в течение длительного времени, что, как правило, приводит к развитию восходящей персистирую-щей формы инфекции, которая обусловливает хроническое течение болезни. При этом, время от времени, происходит высвобождение
Эпидидимит и орхит
Проявляется болью и отёком, практически всегда односторонними, развивающимися остро. Нередко в воспалительный процесс вовлекаются яички (орхоэпидидимит). С другой стороны, воспаление из яичка (особенно вирусный орхит) часто распространяется на придаток. Орхит и эпидидимит, в зависимости от скорости развития и клинического течения, классифицируют как острый и хронический.
Чаще всего эпидидимит развивается в результате проникновения инфекции в придаток гематогенным путём как осложнение инфекционных заболевании (грипп, ангина, пневмония и др.).
При эпидидимите, вызванном возбудителями, передающимися половым путем, инфекция распространяется из мочеиспускательного канала и мочевого пузыря.
Предполагают, что при неспецифическом гранулематозном орхите хроническое воспаление вызвано аутоиммунными реакциями. Орхит у детей и паротитный орхит имеют гематогенное происхождение. Орхоэпидидимит также наблюдается при некоторых системных инфекциях, таких, как туберкулёз,бруцеллез и криптококкоз.
Нередко инфекция попадает в придаток яичка по семявыносящему протоку вследствие его антиперистальтических сокращений, при воспалительном процессе в мочеиспускательном канале, а также при бужировании последнего или повреждении его во время инструментального исследования. Такие же условия создаются во время длительного пребывания в мочеиспускательном канале катетера.
Придаток яичка уплотнён, увеличен, по размерам превышает яичко из-за воспалительной инфильтрации и отёка от сдавления кровеносных и лимфатических сосудов, на разрезе тёмно-красного цвета со слизистым или слизисто-гнойным экссудатом. Канальцы придатка расширены, в них находится слизисто-гнойное содержимое. Семявыносящий проток утолщён, инфильтрирован (деферентит), просвет его сужен и содержит тот же воспалительный экссудат, что и в канальцах придатка. Нередко в воспалительный процесс вовлекаются и оболочки семенного канатика (фуникулит). Установить этиологию эпидидимита непросто. У 15% пациентов с острым эпидидимитом развивается хроническое воспаление с уплотнением. При поражении яичка хроническое воспаление может привести к его атрофии и нарушению сперматогенеза. Новые данные по частоте встречаемости и распространённости эпидидимита отсутствуют. Острый эпидидимит у молодых мужчин связан с сексуальной активностью и инфекцией у партнёрши.
Самый распространённый тип орхита, паротитный орхит, развивается у 20-30% пациентов в постпубертатном периоде, перенёсших эпидемический паротит. В10% наблюдений воспалению придатка яичка способствует его травма.
Симптомы эпидидимита, орхита, орхоэпидидимита
При остром эпидидимите воспаление и отёк начинаются с хвоста придатка и могут распространяться на остальные части придатка и ткань яичка. Семенной канатик отёчный и болезненный. У всех мужчин с эпидидимитом, вызванным передающимися половым путём возбудителями, в анамнезе имеется половой контакт, который мог быть совершён за несколько месяцев до появления симптомов заболевания. При обследовании пациента сразу после получения образца мочи для анализа можно не увидеть признаки уретрита или выделений из мочеиспускательного канала, потому что лейкоциты и бактерии вымываются из мочеиспускательного канала во время мочеиспускания.
Острый эпидидимит начинается внезапно с быстро нарастающего увеличения придатка яичка, резких болей в нём, повышения температуры тела до 38-40 °С и озноба. Воспаление и отёк распространяются на оболочки яичка и мошонку, в результате чего кожа мошонки растягивается, теряя кладки, становится гиперемированной, может появиться реактивная водянка оболочек яичка. Боли иррадиируют в паховую, иногда в поясничную область и крестец, резко усиливаются при движении, вынуждая больных находиться в постели.
Неспецифический эпидидимит по клинической картине заболевания и данным объективного исследования иногда трудно отличить от туберкулеза придатка яичка. Увеличение органа, очаговые уплотнения, его бугристость могут наблюдать при обоих видах эпидидимита. Чёткообразные изменения семявыносящего протока возникновение гнойных свищей мошонки с одновременным присутствием другого туберкулёзного очага в организме, обнаружение микобактерий туберкулеза в моче или гнойном отделяемом из свищей мошонки при стойкой кислой реакции мочи свидетельствуют в пользу туберкулёзного характера поражения. Решающее значение для дифференциальной диагностики имеет выявление микобактерий туберкулёза в пунктате придатка или данные биопсии.
При незначительных тянущих болях и субфебрильной температуре появляется уплотнение на ограниченном участке придатка, чаще в области хвоста. Затем процecc распространяется на весь придаток. При воспалении придатка часто поражается и семявыносящий проток. При пальпации определяют гладкий плотный проток, который тянется к наружному отверстию пахового канала. Иногда его можно прощупать при ректальном исследовании вблизи простаты. При воспалении семенного протока может развиться фуникулит.
Острый период заболевания продолжается 5-7 дней, по истечении которых уменьшается боль, снижается температура тела, уменьшается отёчность мошонки и воспалительного инфильтрата. Однако придаток остаётся увеличенным, плотным и болезненным при пальпации в течение ещё нескольких недель.
Бактериальную этиологию эпидидимита диагностируют при микроскопии окрашенных по Граму мазков из мочеиспускательного канала. Наличие в мазке грамотрицательных диплококков, расположенных внутриклеточно, характерно для инфекции, вызванной N. gonorrhoeae. Обнаружение в мазке только лейкоцитов указывает на негонококковый уретрит. При подозрении на паротитный орхит подтверждением диагноза будет эпидемический паротит в анамнезе и обнаружение специфических IgM в сыворотке крови.
Заболевание необходимо дифференцировать с орхитом, эпидидимитом, нагноившейся кистой семенного канатика, ущемлённой паховой грыжей. Обязательно проведение дифференциальной диагностики между эпидидимитом и перекрутом семенного канатика с использованием всей доступной информации, включая возраст пациента, уретрит в анамнезе, данные клинической оценки и допплеровского исследования сосудов яичка. Приподнятое положение мошонки при перекруте семенного канатика не уменьшает боли, как при эпидидимите, а наоборот, усиливает (симптом Прена).
Изолированное увеличение яичка возникает при опухолях, а также при бруцеллёзном поражении, при котором очень часто отмечают сопутствующую водянку оболочек яичка.
Иногда дифференциальная диагностика с опухолью возможна только во время операции с использованием метода срочной биопсии и гистологического исследования.
Лечение эпидидимита, орхита, орхоэпидидимита
Проведено всего несколько исследований по изучению степени проникновения противомикробных препаратов в ткань яичек и придатка у человека. Из всех исследованных препаратов наиболее подходящие свойства были обнаружены у фторхинолонов, макролидов и цефаллоспоринов.
Антибиотик следует выбирать исходя из эмпирического представления о том. что у молодых сексуально активных мужчин причиной заболевания обычно становятся С. trachomatis. а у пожилых мужчин с аденомой простаты или другими нарушениями мочеиспускания чаще всего традиционные уропатогены. Исследования, в которых сравнивали результаты микробиологической оценки материала, полученного путём пункции придатка мазков из мочеиспускательного канала и мочи, показали очень хорошую корреляцию. Таким образом, до начала антибиотикотерапии следует взять мазок из мочеиспускательного канала или получить спермограмму для культурального исследования.

Орхит — воспаление яичка, которое обычно возникает как осложнение инфекционных заболеваний, в первую очередь таких, как грипп, паротит, бруцеллез, ревматический полиартрит, тиф, пневмония и т.д. Орхит может возникнуть и после травмы яичка. У новорожденных орхит чаще всего обусловлен проникновением инфекции в яичко из инфицированных пупочных сосудов. У детей старшего возраста воспаление ткани яичка в большинстве случаев является следствием осложнения эпидемического паротита, реже — при длительном нахождении в уретре катетера, после травмы яичка, при распространении инфекции гематогенным путем.
Симптоматика и клиническое течение
Больные жалуются на внезапно возникающие боли в яичке, озноб, повышение температуры тела до 38–39 °С, увеличение яичка. Обычно через 2–4 недели явления орхита стихают, однако в ряде случаев может возникать гнойный процесс в яичке. При этом состояние больных заметно ухудшается вследствие интоксикации, боли в яичке усиливаются, температура тела становится стойко повышенной, появляются отечность и гиперемия кожи мошонки, которая спаивается с подлежащими тканями. В последующем нередко происходит образование абсцесса или атрофия яичка. При эпидемическом паротите орхит развивается на 3–12-й день от начала заболевания или в первую неделю после выздоровления ребенка. У 30% больных наблюдается двусторонний процесс. Нередко паротитный орхит заканчивается атрофией яичка.
Диагноз
В распознавании орхита, кроме указаний на травму яичка и упомянутые выше инфекционные заболевания, существенное значение имеют данные объективного исследования. Кожа мошонки при орхите напряжена, но не отечна, как при остром эпидидимите (воспалении придатка яичка). Придаток яичка не увеличен. Семенной канатик отечен, утолщен, но в отличие от острого эпидидимита семявыносящий проток пальпируется отчетливо, инфильтративных изменений в нем не обнаруживают. Возникающая реактивная водянка яичка затрудняет диагностику заболевания. Диагностике абсцесса яичка способствует его пункция с получением гноя и ультразвуковое сканирование, выявляющее разрежение ткани яичка с жидким содержимым.
Дифференциальная диагностика
Неспецифический орхит следует дифференцировать от туберкулеза и опухоли яичка. Туберкулез яичка часто начинается с туберкулеза придатка яичка. Опухоль яичка в отличие от орхита начинается с постепенного увеличения яичка без болей и температурной реакции; пальпация яичка, пораженного опухолью, безболезненна. В трудных случаях дифференциальной диагностики решающее значение имеет ультразвуковое исследование и биопсия яичка.
Лечение
Больной нуждается в постельном режиме и максимальном покое для воспаленного органа (суспензорий). Проводят антибактериальное лечение основного процесса, осложнением которого является острый орхит. Целесообразно применение антибиотиков широкого спектра действия. Возникновение абсцесса яичка является показанием к вскрытию гнойника. У пожилых людей при гнойном орхите целесообразно произвести орхиэктомию. При орхите паротитного генеза у детей к общей противовоспалительной терапии добавляют глюкокортикоидную терапию.
Прогноз
При неспецифическом орхите прогноз благоприятный. Двусторонний орхит в детском, юношеском или молодом возрасте может осложняться бесплодием.
Цистит – воспаление мочевого пузыря, или цистит, – самое распространенное заболевание мочеполовой сферы. Основные симптомы этого недуга – частые позывы к мочеиспусканию, боль и жжение внизу живота – хотя бы однажды испытывали большинство женщин.
Цервицит – это воспаление слизистого слоя канала шейки матки, довольно распространенное заболевание женской половой сферы; цервицит у мужчин не бывает. Цервицит шейки матки вызывается разнообразными болезнетворными микроорганизмами (стрепто- и стафилококки, гонококки, трихомонады и др.) и вирусами.
Уреаплазмоз – одно из вирусных заболеваний, передающихся половым путем. Провоцируют болезнь группа бактерий – микоплазмы. Заражение уреаплазмозом может произойти в любом общественном месте: на пляже, в бассейне, сауне, но сам возбудитель передается только половым путем без использования презерватива.


Появление в клинике ультразвуковых приборов нового поколения, оснащенных высокочастотными датчиками, разработка новых методологических приемов сделали возможной визуализацию анатомических структур мошонки, что еще 15-20 лет назад считалось мало реальным. Однако на сегодня практические врачи отделений (кабинетов) ультразвуковой диагностики недостаточно осведомлены в вопросах ультразвуковой диагностики и дифференциальной диагностики заболеваний органов мошонки, о чем свидетельствует, в том числе, и почта нашего журнала. В настоящей статье мы попытались восполнить этот пробел.
Мошонка представляет собой кожномышечное образование (рис. 1)*, разделенное на две половины, в каждой из которых находится яичко, придаток яичка, мошоночный отдел семенного канатика. Стенка мошонки состоит из 7 слоев, которые называют также оболочками яичка. Это: кожа; мясистая оболочка, образующая срединную перегородку; наружная семенная фасция; фасция мышцы, поднимающей яичко; мышца, поднимающая яичко; внутренняя семенная фасция и влагалищная оболочка яичка, состоящая из париетального и висцерального листков.
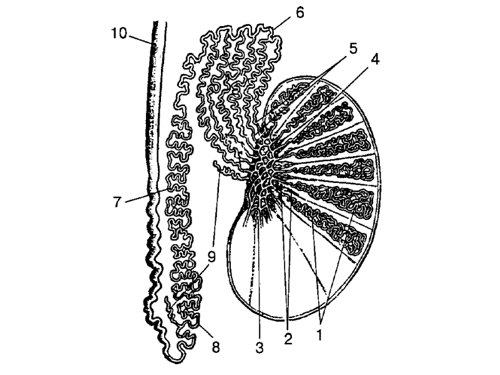
Рис. 1. Схематическое изображение нормальной анатомии органов мошонки.
1 - извитые канальцы;
2 - прямые канальцы;
3 - галерова сеть;
4 - гайморово тело;
5 - выносящие канальцы;
6 - головка придатка;
7 - тело придатка;
8 - хвост придатка;
9 - отклоняющиеся проточки;
10 - семявыносящий проток.
Яичко - парный железистый орган эллипсоидной формы, несколько уплощенный с боков. Длина его в среднем составляет 4,2-5 см, ширина - 3-3,5 см, толщина - 2-2,5 см. В яичке различают переходящие одна в другую латеральную и медиальную поверхности, задний и передний края, верхний и нижний полюса. Яичко подвешено на семенном канатике (левое ниже правого) таким образом, что оно наклонено верхним концом вперед, а латеральной поверхностью несколько кзади. Семенной канатик прикрепляется сзади и сверху. В проекции задненижнего края расположена мошоночная связка, фиксирующая яичко вместе с хвостом придатка к мошонке. Яичко покрыто фиброзной белочной оболочкой, образующей по задней поверхности клиновидное утолщение - средостение яичка. От последнего веером расходятся фиброзные перегородки, которые соединяются с внутренней поверхностью белочной оболочки и разделяют паренхиму на дольки. В каждой дольке располагается по 2-3 семенных канальца. Семенные канальцы содержат семяобразующие элементы, из которых развиваются сперматозоиды. Придаток располагается вертикально вдоль заднебокового отдела яичка. Различают верхнюю утолщенную часть его (головку), среднюю (тело) и нижнюю, несколько расширенную (хвост). Придаток яичка служит резервуаром для накопления спермы. В области верхнего полюса яичка, головки и хвоста придатка встречаются различные рудиментарные образования: привесок яичка, привесок придатка, отклоняющиеся протоки.
Кровоснабжаются органы мошонки следующими парными сосудами: яичковой артерией, артерией семявыносящего протока, кремастерной артерией, передней и задней мошоночными артериями, промежностной артерией. Яичковая артерия является ветвью брюшной аорты, причем правая может быть ветвью правой почечной артерии. Другие артерии - ветви внутренней и наружной подвздошных артерий. Перечисленные сосуды широко анастомозируют между собой, обеспечивая хорошее кровоснабжение мошонки. Венозный отток осуществляется венами двух типов: венами, отходящими от глубоко расположенных участков яичка, и венами, дренирующими поверхностные зоны органа. Оба типа вен, сливаясь, формируют вне яичка гроздевидное сплетение, образующее яичковую вену, которая справа впадает в нижнюю полую вену, а слева - в левую почечную вену. Вена семявыносящего протока и вена мышцы, поднимающей яичко, берут начало от одноименных венозных сплетений. Все три сплетения объединены коммуникантными венами.
При ультразвуковом исследовании применяются высокочастотные (7,5 Мгц и более) конвексные и линейные датчики. Во время эхографии пациент лежит на спине и рукой фиксирует половой член к передней стенке живота. Трансдюсер устанавливается перпендикулярно по отношению к исследуемой области, и последовательно получают томограммы в поперечной, продольной и косых плоскостях правой и левой половины мошонки.
Размеры обоих яичек (они могут незначительно различаться), а также выявляемых патологических образований измеряются в трех взаимно перпендикулярных плоскостях. Неизмененное яичко (рис. 2) имеет овальную форму, четкий, ровный контур, паренхима однородная, средней эхогенности. Белочная оболочка и висцеральный ли сток влагалищной оболочки визуализируются как тонкая непрерывная полоска высокой эхогенности, расположенная по краю яичка. Средостение (рис. 3) имеет вид гиперэхогенной тонкой полосы или клина в верхних отделах органа. Привесок яичка может визуализироваться в виде выступа или бугорка диаметром 2-3 мм у верхнего полюса яичка. Яичко окружает небольшое количество серозной жидкости, определяемое в виде тонкой гипоэхогенной зоны шириной 1-3 мм. Придаток яичка (рис. 4) располагается у верхнего полюса по задней поверхности яичка. Структура его однородна и по эхогенности аналогична паренхиме яичка. При отсутствии патологических изменений в придатке определяется лишь его головка, размер которой составляет 10-15 мм.
Читайте также:


