Пути предупреждения проникновения инфекции в рану при работе в перевязочной
| Название | Контроль за санитарногигиеническим режимом палаты |
| Анкор | Ekzamen_po_praktike.doc |
| Дата | 01.02.2017 |
| Размер | 442.5 Kb. |
| Формат файла |  |
| Имя файла | Ekzamen_po_praktike.doc |
| Тип | Документы #1567 |
| страница | 10 из 10 |
| Подборка по базе: Дистанционный контроль.docx, Тестовый контроль. МФ. 2 коллоквиум..doc, ДОМАШНЯЯ КОНТРОЛЬНАЯ РАБОТА.docx, Лекция 9 Контроль и управление качеством дорожно-строительных ра, TEST N 1 из контрольной.pdf, РУП 2016_Испытание, контроль и безопасность зерна.doc, Тестовый контроль.docx, Английский Контрольная готовая.docx, Административная контрольная работа2.docx, Переводная контрольная работа по обществознанию в 8 классе.docx
Антисептика — комплекс мероприятий, направленный на уничтожение микробов в ране. Различают механический, физический, биологический и химический методы уничтожения. Механическая антисептика включает в себя проведение первичной хирургической обработки раны и туалета ее, т. е. удаление сгустков крови, инородных предметов, иссечение нежизнеспособных тканей, промывание раневой полости. Физический метод основан на применении УФО, которое оказывает бактерицидное действие, наложении марлевых повязок, которые хорошо впитывают раневое отделяемое, сушат рану и этим способствуют гибели микробов. Этот же метод предусматривает применение концентрированного солевого раствора (закон осмоса). Биологический метод основан на применении сывороток, вакцин, антибиотиков и сульфаниламидов (в виде растворов, мазей, присыпок).Химический метод борьбы с микробами направлен на применение различных химических средств, называемых антисептиками. Препараты, применяемые против возбудителей хирургической инфекции, можно подразделить на 3 группы: дезинфицирующие, антисептические и химиотера-певтические. Дезинфицирующие вещества предназначены преимущественно для уничтожения возбудителей инфекции во внешней среде (хлорамин, сулема, тройной раствор, формалин, карболовая кислота).Антисептические средства применяют для уничтожения микробов на поверхности тела или в серозных полостях. Эти препараты не должны всасываться в значительном количестве в кровь, так как могут оказывать токсическое действие на организм больного (йод, фурацилин, риванол, перекись водорода, перманганат калия, бриллиантовый зеленый, метиленовый синий). Химиотерапевтическиесредства хорошо всасываются в кровь при различных способах введения и уничтожают микробы, находящиеся в организме больного. К этой группе относятся антибиотики и сульфаниламиды. Перевязка — определение, показания. Абсолютными показаниями к перевязке являются признаки опасных осложнений: 1. кровотечение (обильное промокание повязки кровью), что говорит о необходимости гемостаза, а также о смене повязки; 2. обильное гноетечение (промокание повязки гноем) - гнойник плохо вскрыт, остались недренированные карманы и затеки; 3. сильные боли под повязкой могут говорить о прогрессировании септического процесса, то есть необходимости дополнительного вскрытия карманов и затеков, иссечении некротизированных тканей; 4. прогрессирующий отек тканей вокруг повязки, появление флюктуации, крепитации могут также говорить о прогрессировании септического процесса, развитии анаэробной инфекции или о слишком тугом наложении повязки, приводящем к нарушению венозного оттока из конечности. К относительным показаниям можно отнести: 1. необходимость контроля за течением раневого процесса (частота проведения перевязок у детей зависит от возраста больного и характера хирургической инфекции; например при флегмоне новорожденных - каждые 4 — 6 часов); 2. необходимость нанесения на рану лекарственных веществ или новых специальных повязок с известной продолжи тельностью действия. Уход за колоностомой. Колостома — это искусственно сформированный свищ толстой кишки, выходящий на поверхность брюшной стенки с образованием нового выхода для продуктов жизнедеятельности организма (каловых масс). Для обработки колостомынеобходимо: — удалить выделяемые жидкие или оформленные каловые массы; . — промыть стому теплой кипяченой водой; — обработав кожу вокруг колостомы теплой кипяченой водой и подсушить салфетками; . — удалить излишки пасты или мази после впитывания с помощью салфеток; — наложить на выступающую слизистую оболочку салфетку, смазанную вазелином; — наложить на повязку вату; — укрепить повязку бинтом или бандажом. Устройство процедурного кабинета, его оснащение . В стационаре должно быть два процедурных кабинета: для внутривенныхвмешательств и внутримышечных, подкожных инъекций. Площадь процедурного кабинета должна составлять 15 — 20 м2. Кабинет должен быть оборудован источниками естественного и искусственного освещения и оснащен приточно-вытяжной вентиляцией. Температура воздуха в помещении должна составлятьне менее 20 — 25 °С, относительная влажность 60 — 65%. Проветривают кабинет не менее 4 раз в сутки. Бактерицидные облучатели (УФО) прямого и отражаемого воздействия включают на 30—60 мин. Стены, пол, потолки помещения должны быть из влагостойких материалов, устойчивых к воздействию моющих и дезинфицирующих средств. Процедурный кабинет должен оснащаться: Рабочее место медицинской сестры процедурного кабинета оснащается: При работе в процедурном кабинете медицинской сестре следует соблюдать технику безопасности. Запрещается работать с битыми шприцами или шприцами, имеющими трещины, с изношенными прокладками поршней шприцев и другим неисправным инструментарием. Все имеющиеся в кабинете электроприборы должны быть заземлены. Запрещается в присутствии персонала и пациентов включать открытую лампу бактерицидного облучателя. Следует соблюдать осторожность при работе с сильнодействующими медикаментами и дезинфицирующими средствами, которые могут вызвать ожог или отравление. АсептикаДо введения методов асептики и антисептики послеоперационная смертность достигала 80%: больные умирали от гнойных, гнилостных и гангренозных процессов. Открытая в 1863 г. Луи Пастером природа гниения и брожения, став стимулом развития микробиологии и практической хирургии, позволила утверждать, что причиной многих раневых осложнений являются микроорганизмы. Было предложено определение асептики. Асептику предложил немецкий хирург Бергман (физические методики обеззараживания – кипячение, обжигание, автоклавирование). Асептика – это метод хирургической работы, обеспечивающий предупреждение попадания микробов в операционную рану или развития их в ней. Хирургическая обработка требует соблюдения основного закона асептики, который формулируется так: все, что приходит в соприкосновение с раной, должно быть свободно от бактерий, т.е. стерильно. Инфекция может быть экзогенной и эндогенной (по источнику заражения). Пути проникновения эндогенной инфекции в рану:
В зависимости от пути проникновения в организм экзогенная инфекция подразделяется:
Воздушная инфекция. Если микробов в воздухе немного, вероятность воздушного заражения невелика. Пыль увеличивает вероятность возникновения заражения из воздуха. В основном меры борьбы с воздушными инфекциями сводятся к борьбе с пылью и включают в себя проветривание и ультрафиолетовое облучение. Для борьбы с пылью применяется уборка. Есть четыре вида уборки:
Очень долго считалось, что воздушная инфекция не опасна при операциях, однако с развитием трансплантации с применением иммунодепрессантов операционные стали делить на три класса:
Этого можно добиться в герметичной операционной, с вентиляцией и стерилизацией воздуха, с созданием внутри операционной зоны повышенного давления (чтобы воздух стремился из операционных наружу), а также устанавливаются специальные двери-шлюзы. Капельная инфекция это инфекция, которая попадает в воздух из дыхательных путей пациентов, членов персонала и всех тех, кто находится в операционной. Микробы выделяются из дыхательных путей с водяными парами. Водяной пар конденсируется, и вместе с этими капельками микробы могут попадать в рану. Чтобы уменьшить опасность распространения капельной инфекции, в операционной не должно быть лишних разговоров. Хирурги пользуются четырехслойными масками, которые уменьшают вероятность инфицирования капельной инфекцией на 95%. Контактная инфекция – это все микробы, которые способны проникать в рану с каким-либо инструментарием, со всем тем, что соприкасается с рапой. Перевязочный материал – марлю, вату, нитки – подвергают высокой температурной обработке (не менее 120°С в течение часа). Имплантационная инфекция – это инфекция, попадающая в организм вместе с имплантируемыми материалами, протезами, органами, при их пересадке. Контроль стерильности. Существует три группы способов контроля.
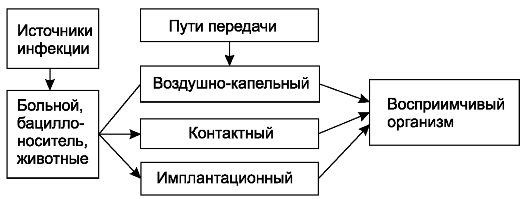
Недостаток метода в том, что ответ получают только спустя 48 ч, а материал считается стерильным после автоклавирования в биксе в течение 48 ч. Значит, материалы используются еще до получения ответа из бактериологической лаборатории. Наиболее опасный источник контактной инфекции – руки хирурга. Для стерилизации кожи неприменимы физические методы, кроме того, сложность еще состоит в том, что после обработки рук они опять загрязняются за счет секрета сальных, потовых желез. Поэтому применяют дубление кожи спиртом, танином, при этом наблюдается резкий спазм выводных протоков потовых, сальных желез и инфекция, которая там находится, неспособна выйти наружу. В последние годы стали применять в основном химические методы обработки рук: широко распространена обработка рук первомуром. Этот метод чрезвычайно надежен: перчаточный сок, образовавшийся в течение 12 ч, после того как надели перчатки (в эксперименте) оставался стерильным. Среди осложнений в хирургии наиболее часто встречаются инфекционные. Они могут привести к смертельному исходу, несмотря на блестяще выполненную операцию. Предупреждение таких осложнений - главный принцип хирургии, в основе которого лежат асептика и антисептика. Асептика - комплекс мероприятий, направленных на предупреждение попадания возбудителей инфекции в рану или организм человека. Антисептика - комплекс мероприятий, направленных на борьбу с инфекцией в организме человека, предупреждение или ликвидацию инфекционного воспалительного процесса. Оба метода представляют собой единое целое в профилактике хирургической инфекции. Рассматривать их следует с точки зрения взаимоотношения источника инфекции, путей её передачи и восприимчивости организма. Любая наука проходит определённые этапы развития. В хирургии коренной переворот наступил с внедрением антисептики и асептики, определивших грань между доантисептическим и антисептическим периодами. И это не случайно, так как летальность в доантисептический период даже после небольших разрезов или проколов достигала более 80%. В XIX веке даже у такого хирурга, как Бильрот, летальность после мастэктомии и струмэктомии составляла 50%. Больные умирали от нагноений ран, рожи, гангрены, сепсиса. Приоритет в разработке антисептического метода принадлежит английскому хирургу Джозефу Листеру (1829-1912). Его работы произвели переворот в хирургии и положили начало новому этапу в её развитии. Приоритет в системном применении антисептики принадлежит венгерскому врачу-акушеру И. Земмельвайсу, применившему в 1847 г. для обеззараживания родовых путей родильниц, рук, инструментов и всех других предметов, соприкасающихся с родовыми путями, раствор хлорной извести. К этому методу И. Земмельвайс подошёл не случайно: он экспериментально доказал наличие загрязнённого начала в выделениях из матки женщин, больных родильной горячкой (сепсисом): кролики, в кровь которых вводили выделения, погибали. Исходя из этого, И. Земмельвайс считал, что перенос заразного начала от больной родильницы к здоровой, проникновение его через обширную раневую поверхность, которой является матка после родов, приводят к развитию сепсиса. Применение предложенного И. Земмельвайсом метода обработки привело к снижению летальности в его клинике на треть. Однако метод не получил распространения, так как большинство хирургов считали причиной заражения ран воздушную инфекцию. И несмотря на то, что и раньше высказывались предположения о роли каких-то внешних факторов в развитии септических осложнений и предлагались те или иные средства для предупреждения осложнений, заслуга Дж. Листера в том, что он создал систему профилактики - антисептический метод. Основными компонентами этой системы были многослойная листеровская повязка, обработка рук, инструментов, стерилизация воздуха в операционной. Повязка состояла из следующих слоёв: к ране прилегала повязка из шёлка, пропитанного 5% раствором фенола, поверх неё накладывали 8 слоёв марли, пропитанной тем же раствором с добавлением канифоли, покрывали прорезиненной тканью или клеёнкой и фиксировали марлевыми бинтами, пропитанными фенолом. Руки хирурга, инструменты, перевязочный и шовный материал мыли 2-3% раствором фенола. Операционное поле обрабатывали тем же раствором. В операционной с помощью пульверизатора распыляли раствор фенола до и во время вмешательства для стерилизации воздуха. Применение метода Листера привело к снижению частоты гнойных осложнений ран, но выявило и недостатки. Использование растворов фенола, кроме положительного, оказывало и отрицательное действие, вызывая общую интоксикацию больных, ожог тканей в области раны, поражение почек, заболевания хирургов (дерматит, ожоги, экзему рук). Предпринимались попытки заменить фенол другими веществами: раствором ртути дихлорида (сулемы), борной или салициловой кислоты, перманганата калия и др. Однако чем сильнее проявлялось антимикробное действие используемых средств, тем более выраженным было их токсическое влияние на организм. В истории антисептики известны и драматические моменты. Так, высказанную Л. Пастером в 1880 г. мысль о том, что все гнойные воспаления имеют одного возбудителя, Э. Бергман подверг сомнению как недоказательную и поэтому сомнительную. Швейцарский хирург К. Гарре (1857-1928) для доказательства правоты Л. Пастера втёр себе в кожу левого предплечья микробную культуру стафилококка из колоний, полученных при посеве гноя больного остеомиелитом. На месте инфицирования развился большой карбункул, окружённый множественными мелкими фурункулами. При посеве гноя был выделен стафилококк. Врач выздоровел. Проведя эксперимент на себе, он опытным путём доказал, что стафилококки вызывают различные гнойные заболевания: абсцесс, фурункул, карбункул, остеомиелит. Постепенно интерес к методу Листера и его модификациям утрачивался, и спустя 25 лет на смену ему пришёл асептический метод, который заключался в стерилизации всех предметов, соприкасающихся с раной. Основоположником асептики стал немецкий хирург Э. Бергман, работавший ранее в России. На конгрессе хирургов в Берлине в 1890 г. он доложил о новом методе борьбы с раневой инфекцией и продемонстрировал успешно прооперированных в асептических условиях больных. Председательствовавший на конгрессе Дж. Листер поздравил Э. Бергмана с успехом, назвав асептический метод блестящим завоеванием хирургии. В основе предложенного асептического метода лежит принцип уничтожения микробной флоры на всех предметах, соприкасающихся с раной, воздействием высокой температуры (кипячением, действием горячего пара и др.). Начиная с 1892 г. метод асептики стал применяться во многих клиниках мира. Результаты были столь разительны, что появились призывы полностью отказаться от антисептического метода (борьба с инфекцией в организме человека) и даже исключить антисептические средства из хирургической практики. Однако обойтись без них в хирургии оказалось невозможным: обработка рук хирурга и операционного поля, санация гнойных полостей и многие другие мероприятия невыполнимы без антибактериальных препаратов, тем более что со временем появились новые малотоксичные антисептические средства, а методы антисептики пополнились не только химическими, но и физическими средствами (лазер, ультразвук и др.). Основные требования, предъявляемые к антисептическим средствам, следующие: бактерицидное или бактериостатическое действие на микроорганизм; отсутствие раздражающего токсического влияния на ткани при местном применении; сохранение свойств при соприкосновении с биологическими жидкостями (кровью, экссудатом, гноем) и воздухом (они не должны быть летучими); кроме того, их производство должно быть дешёвым. ИСТОЧНИКИ И ПУТИ РАСПРОСТРАНЕНИЯ ИНФЕКЦИИ В ХИРУРГИИ Под источником инфекции понимают места обитания, развития, размножения микроорганизмов. По отношению к организму больного (раненого) возможны экзогенные (вне организма) и эндогенные (внутри него) источники хирургической инфекции. Основные источники экзогенной инфекции - больные с гнойно-воспалительными заболеваниями, бациллоносители, реже - животные (схема 1). От больных с гнойно-воспалительными заболеваниями микроорганизмы попадают во внешнюю среду (воздух, окружающие предметы, руки медицинского персонала) с гноем, слизью, мокротой и другими выделениями. При несоблюдении определённых правил поведения, режима работы, специальных методов обработки предметов, инструментов, рук, перевязочного материала микроорганизмы могут попасть в рану и вызвать гнойно-воспалительный процесс. Микроорганизмы проникают в рану из внешней среды различными путями:контактным - при соприкосновении с раной инфицированных предметов, инструментов, перевязочного материала, операционного белья;воздушным - из окружающего воздуха, в котором микроорганизмы находятся;имплантационным - инфицирование при оставлении в ране на длительное время или постоянно тех или иных предметов (шовного материала, костных фиксаторов и других имплантатов), инфицированных при выполнении операции или вследствие нарушения правил стерилизации.
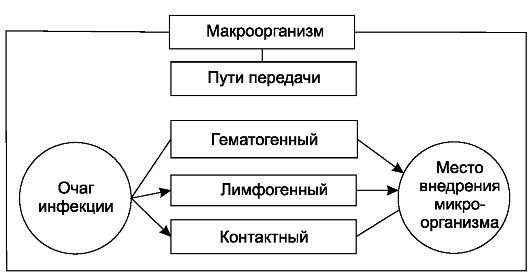
Схема 1. Экзогенное инфицирование. Животные как источник хирургической инфекции играют меньшую роль. При обработке туш больных животных возможно заражение сибирской язвой. С испражнениями животных в окружающую среду могут попасть возбудители столбняка, газовой гангрены. На окружающих предметах, в земле эти микроорганизмы длительное время находятся в виде спор. При случайных травмах они могут проникнуть в рану с землёй, обрывками одежды и другими предметами и вызвать специфическое воспаление. Источником эндогенной инфекции являются хронические воспалительные процессы в организме, как вне зоны операции (заболевания кожи, зубов, миндалин и др.), так и в органах, на которых проводится вмешательство (аппендицит, холецистит, остеомиелит и др.), а также микрофлора полости рта, кишечника, дыхательных, мочевых путей и др. Пути инфицирования при эндогенной инфекции - контактный, гематогенный, лимфогенный (схема 2).
Схема 2. Эндогенное инфицирование. Контактное инфицирование раны возможно при нарушении техники операции, когда в рану могут попасть экссудат, гной, кишечное содержимое, или при переносе микрофлоры на инструментах, тампонах, перчатках вследствие несоблюдения мер предосторожности. Из очага воспаления, расположенного вне зоны операции, микроорганизмы могут быть занесены с лимфой(лимфогенный путь инфицирования) или с током крови(гематогенный путь инфицирования). Методами асептики ведут борьбу с экзогенной инфекцией, методами антисептики - с эндогенной инфекцией, в том числе проникшей в организм из внешней среды, как это бывает при случайных ранениях. Для успешной профилактики инфекции необходимо, чтобы борьба велась на всех этапах (источник инфекции - пути инфицирования - организм) путём комбинации методов асептики и антисептики. Для предупреждения инфицирования окружающей среды при наличии источника инфекции - больного с гнойно-воспалительным заболеванием - необходимы в первую очередь организационные мероприятия: лечение таких больных в специальных отделениях хирургической инфекции, выполнение операций и перевязок в отдельных операционных и перевязочных, наличие специального персонала для лечения больных и ухода за ними. Такое же правило существует и для хирургии в амбулаторных условиях: приём больных, лечение, перевязки и операции выполняют в специальных кабинетах. Бациллоносителей (к ним относят людей практически здоровых, но выделяющих в окружающую среду патогенную микрофлору, чаще всего из носа, глотки) необходимо отстранить от работы в хирургических учреждениях и провести соответствующее лечение, вернуться к работе им разрешают лишь после бактериологического контроля. Асептика — система мероприятий, направленных на предупреждение попадания бактерий в рану. Уничтожение бактерий в ране — задача антисептики. Средства асептики и антисептики различны, однако они дополняют друг друга, благодаря чему достигается единая цель — профилактика инфекции ран. В задачи асептики входит обеззараживание предметов, соприкасающихся с поверхностью раны, а также защита раны от соприкосновения с предметами, которые не могут быть освобождены от микробов. Правила асептики должны соблюдаться при проведении операций, а также всех лечебно-диагностических манипуляций, при которых есть опасность внесения бактерий в ткани или органы (инъекции, вливания, пункции, катетеризация и др. Главными звеньями в системе асептики являются: 1) правильное содержание операционно-перевязочного блока (см.); 2) стерилизация материалов и инструментов; 3) подготовка хирурга, его помощников и операционной сестры к операции; 4) подготовка больного к операции. Бактерии могут попасть в рану двумя путями — экзогенным и эндогенным. Экзогенный путь: из воздуха с пылью, с каплями жидкости, брызгами слюны и слизи при разговоре, кашле, чихании (капельная инфекция), через предметы, касающиеся раны (контактная инфекция), через предметы, оставленные в ране намеренно (швы, дренажи, тампоны) или случайно (нитки марли, марлевые шарики или салфетки) — имплантационная инфекция. Источником эндогенной инфекции раны является организм больного: микробы могут поступить в рану с окружающей ее кожи или из глубоко лежащих органов (кишечник, бронхи и т. п.) при операциях на них. Кроме того, возможно проникновение микробов в рану путем переноса их по лимфатическим или кровеносным сосудам из отдаленных от раны очагов инфекции (кариозные зубы, тонзиллит и пр.). Основным методом профилактики попадания бактерий в рану воздушным и капельным путем является правильное устройство операционных и перевязочных, а также соблюдение медицинским персоналом правил поведения в них. О степени загрязненности воздуха в операционной и перевязочной судят по результатам систематически проводящихся бактериологических исследований. Во время операций и перевязок запрещаются разговоры. Перед операцией все участвующие в ней должны принять душ, надеть специальную легкую хлопчатобумажную одежду, тапочки, колпак, маску. Обязательна систематическая влажная уборка операционной и перевязочной.При подготовке к операции должен строго соблюдаться определенный порядок — первой к операции готовится операционная сестра. Она надевает маску, обрабатывает руки (см. Обработка рук), надевает стерильный халат (с помощью санитарки) и затем резиновые перчатки (так как ни один метод обработки рук не обеспечивает их стерильности на все время операции), затем раскладывает на стерильном столе стерильные инструменты, шовный материал, белье.Хирург и его помощники обрабатывают руки, с помощью сестры надевают стерильные халаты, перчатки и приступают к обработке операционного поля (см.), после чего ограждают его стерильным бельем.Посетители и зрители в операционной должны быть в колпаках, масках, халатах, бахилах. Они должны занять места до начала операции. Хождение в операционной и разговоры во время операции недопустимы. Никто, кроме операционной сестры, не должен проходить между операционным столом и столом со стерильными материалами. Перевязочный материал и операционное белье используются только после соответствующей обработки их в автоклаве, хирургические инструменты, шовный материал, различные аппараты, хирургические иглы — только после обработки по специальным правилам (см. Стерилизация в хирургии). Контроль за стерильностью перечисленных предметов осуществляется путем систематически проводящихся бактериологических исследований. Ответственность за стерильность несет операционная сестра. Профилактика эндогенного инфицирования раны заключается в выявлении очагов инфекции у больного, готовящегося к плановой операции. Плановая операция должна быть отложена, если у больного повышена температура тела, имеется фурункулёз, тонзиллит, кариозные зубы или другие очаги гнойной инфекции. Если вблизи операционного поля или в нем самом имеются инфицированные участки, например распадающаяся раковая язва, кишечный свищ и т. д., то их тщательно отгораживают стерильными салфетками от линии операционного разреза, заклеивают пластырем, иногда зашивают и только после тщательной обработки операционного поля производят операцию.Если хирург во время операции загрязнил руки, он должен вновь их обработать, сменить халат и перчатки, а также белье вокруг раны и только после этого продолжать операцию.В послеоперационном периоде повязка или наклейка на операционной ране при ее промокании должна быть немедленно сменена, так как при пропитывании ее раневым отделяемым она перестает защищать рану, а под ней возникают условия для развития инфекции.Асептика, как и антисептика (см.), предусматривает использование одних и тех же средств химического и физического воздействия на микрофлору, однако их принципиальное различие состоит в том, что асептика направлена на предупреждение внедрения возбудителей, а антисептика — на борьбу с уже внедрившимися микробами.Основной элемент асептики — стерилизация (см.). Отсутствие микробов на инструментах, материалах и т. д., соприкасающихся с операционной или другой раной, вводимых в ткани, полые органы и т. п., обеспечивает профилактику контактного и имплантационного заражения. А. включает ряд приемов обращения со стерильными и нестерильными объектами, правил поведения вовремя хирургических манипуляции, а также систему мероприятий, сводящую до минимума возможность проникновения микробов воздушным, капельным или эндогенным путями. Асептика обязательна и в тех случаях, когда вмешательство производится на «тканях, уже содержащих микрофлору, так как нарушение асептики грозит проникновением возбудителей, более опасных, чем уже внедрившиеся (например, возбудителя рожи, анаэробной суперинфекции), или ухудшающих течение раневого процесса. Если рана уже загрязнена или нельзя полностью предупредить ее загрязнение, то асептику сочетают с антисептическим воздействием на рану, на окружающие ткани (глубокая антисептика) или на организм в целом (химиотерапия). Антибиотики — наиболее надежное средство, способное компенсировать нарушения Антибиотики, неизбежные при некоторых тяжелых вмешательствах (например, резекция желудка, кишок, пищевода, радикальные операции при легочных нагноениях и др.). Однако расчет на подобную компенсацию не может оправдать пренебрежения правилами и приемами асептики. 1)Приемное отделение стационара – задачи,структура ,штаты,организация работы. Основными задачами приемного отделения больницы являются: 1. Прием, осмотр дежурным врачом, первичное клиническое обследование, санитарная обработка и последующее направление больных в соответствующее отделение; 2. Оказание всем нуждающимся больным неотложной медицинской помощи; 3. Организация выписки больных из больницы и перевода их в другие лечебные учреждения; 4. Выявление, учет и анализ дефектов в оказании медицинской помощи больным на догоспитальном этапе и разработка мер по их предупреждению. Стурктура приёмного отделения 1)Зал ожиданияпредназначен для больных и сопровождающих их родственников. 2) Кабинет дежурной медсестры. В нём производится регистрация поступающих больных и оформление необходимой документации. 3) Смотровой кабинет предназначен для осмотра больных врачом и, кроме того, здесь же медсестра проводит больным термометрию, антропометрию, осмотр зева, а иногда и другие исследования (ЭКГ). 4) Процедурный кабинет предназначен для оказания неотложной помощи больным (шок, висцеральные колики и др.). 5) Операционно-перевязочнаяпредназначена для проведения небольших операций (ПХО случайной раны, вправление вывиха, репозиция несложных переломов и их иммобилизация, вскрытие небольших гнойников и др.). 6) Санпропускник предназначен для санитарной обработки больных, поступающих в хирургическое отделение (ванна, душ, комната для переодевания). 7) Изолятор (бокс) –для больных, у которых подозревается инфекционное заболевание. В штат приемного отделения входят врачи-терапевты, кардиологи, а также врачи узких специальностей: Дата добавления: 2015-03-11 ; просмотров: 1606 . Нарушение авторских прав Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции
|