Профилактика за кожей при гнойных инфекциях

Санкт-Петербургское
Государственное Бюджетное Учреждение Здравоохранения
"Детская городская поликлиника №8"
191123 г. Санкт-Петербург, ул. Чайковского, д. 73.
Режим работы учреждения:
Понедельник – Пятница: с 08.00 до 20.00.
Выходные, праздничные дни: с 09.00 до 15.00.

- ГлавнаяНовости
- Общие принципы профилактики заболеваний новорожденных
Сохранение здоровья новорожденных и детей грудного возраста относится к приоритетным направлениям профилактической работы службы здравоохранения. Квалифицированная медицинская помощь во время беременности, при родах и в постнатальный период (сразу же после родов) способна предупредить осложнения для матери и новорожденного ребенка и позволяет выявлять и устранять проблемы на ранней стадии.

На долю новорожденных приходится 40% всех случаев смерти детей в возрасте до пяти лет. Большинство всех случаев смерти в неонатальный период (75%) происходят на первой неделе жизни, а 25-45% из них – в течение первых 24 часов. Основными причинами смерти новорожденных служат преждевременные роды и низкая масса тела при рождении, инфекции, асфиксия (недостаток кислорода при рождении) и родовые травмы. На долю этих причин приходится почти 80% случаев смерти в этой возрастной группе. Поэтому, ВОЗ и ЮНИСЕФ в настоящее время рекомендуют проводить патронажные визиты квалифицированными работниками здравоохранения на дому в течение первой недели жизни новорожденного, что будет способствовать улучшению показателей выживаемости. В особых случаях новорожденным детям, например с низкой массой тела при рождении, рожденным от ВИЧ-инфицированных матерей или больным от рождения, требуется дополнительная помощь, и они должны направляться в стационар.
В предотвращении заболеваний детей в возрасте до года огромное значение имеет не только уровень здравоохранения, но и правильный родительский уход.
У новорожденного все основные функции организма находятся в состоянии неустойчивого равновесия, и поэтому даже незначительные изменения условий окружающей среды могут привести к тяжелым нарушениям важнейших жизненных процессов. Все это диктует необходимость создания особых условий и специального ухода за новорожденными.
Инфекционные и неинфекционные заболевания кожи новорожденных
Все заболевания кожи новорожденных условно можно разделить на три группы:
Первая группа – это болезни, присущие исключительно младенцам первых дней жизни и никогда не встречающиеся у людей других возрастов.
Вторая группа – это кожные проблемы у новорожденных, спровоцированные неправильным уходом.
Третья – болезни гнойничкового характера, вызванные бактериями.
Для периода новорожденности характерны такие поражения кожи, которые не встречаются в другие периоды жизни ребенка.
Потница – это неинфекционные заболевания кожи новорожденного, связанное с дефектами ухода за ребенком. Потница возникает при повышении температуры тела ребенка или при чрезмерном его укутывании. Особого лечения не требуется, главное — устранение причины избыточного потоотделения. Ребенку делают гигиенические ванны со слабо-розовым раствором марганцовокислого калия.

Еще одна необходимая профилактическая мера — воздушные ванны, особенно они полезны в жаркую погоду.
Дело в том, что кожа ребенка имеет свои особенности. Во-первых, она очень нежная и поэтому больше подвержена любым заболеваниям, а во-вторых, сальные и потовые железы еще не работают в полную силу.
Отдельно взятая потница у новорожденных — состояние не угрожающее здоровью ребенку. Но ребенок будет чесаться и может занести инфекцию в мельчайшие ранки от расчесов и тогда риск развития воспалительного процесса будет велик.
Опрелость — это заболевание кожи новорожденного ребенка, возникшее в местах избыточного трения, на участках, длительно подвергавшихся воздействию мочи и кала, в складочках кожи.

Раздражение появляется на наиболее чувствительных участках кожи, которые к тому же часто бывают влажными (в паху). Пот, моча и кал являются питательной средой для размножения микроорганизмов, которые и вызывают воспаление. Нередко возникновение опрелостей провоцируют вещества, входящие в состав памперсов, одноразовых салфеток и других предметов гигиены. К появлению опрелостей на коже новорожденных склонны младенцы с избыточным весом, эндокринной патологией, близко расположенными к коже сосудами (сосудистая сеточка у таких малышей просвечивает через тонкую, нежную кожу).
Для профилактики этих кожных заболеваний у новорожденных необходимо подмывать ребенка после каждого туалета, регулярно менять подгузники, смазывать проблемные участки стерильным растительным маслом или кремами, проводить воздушные ванны.

Заживление пупочной ранки происходит в течение нескольких недель. Чаще всего лечение начинается своевременно и проводится в домашних условиях. Подробную инструкцию о том, как лечить омфалит дает врач-педиатр или участковая медсестра
Гнойный омфалит требует срочного обращения к врачу!
Воспалительный процесс дна пупочной ранки, кожи и подкожной клетчатки вокруг пупка, пупочных сосудов, вызванный стафилококком или другими бактериями, с появлением гнойного отделяемого.
Пеленочный дерматит — раздражение, возникающее на коже ягодиц при действии на кожу различных неблагоприятных факторов. Пеленочный дерматит регистрируется у 35-50% всех детей первого года жизни. Чаще он развивается в возрасте от 3 до 12 месяцев. Это кожное заболевание у грудных детей встречается в основном у младенцев с аллергической настроенностью, у малышей, находящихся на искусственном вскармливании.
- Частая смена мокрых пеленок – сухая кожа менее подвержена воспалению, а мокрый и теплый подгузник – место, где идеально размножаются бактерии, становящиеся причиной пеленочного дерматита;
- При каждой возможности делать ребенку воздушные ванны. Давая коже свободно дышать, не забывая, что эта процедура очень хороший метод профилактики пеленочного дерматита. Чем чаще, тем лучше.
- Каждый раз, меняя малышу пеленки и подгузники использовать специальные защищающие, подсушивающие или увлажняющие средства по уходу за кожей малышей;
- И никогда не забывайте тщательно осматривать на предмет прогрессирования заболевания. Ведь пеленочный дерматит, если не будет должного ухода, может перерасти в серьезное кожное заболевание, лечение которого у грудничков провести непросто.
Пиодермия
Кожное заболевание гнойничкового характера часто оказывается результатом неправильного или недостаточного ухода за ребенком. Кожные покровы с остатками молочной смеси, пота, молока, мочи и кала становятся лучшим местом возникновения возбудителей пиодермии – стрептококков и стафилококков. Требует срочного обращения к врачу.

Кожа – это естественный покров барьер между организмом и внешней средой. Кожа выполняет функции защиты организма от неблагоприятных воздействий. Но кожа новорожденного эти функции выполняет не в полном объеме, и поэтому подвергается кожным заболевания.
У новорожденных лечение кожных заболеваний должно проходить только под наблюдением доктора, так как некоторые кожные высыпания могут являться симптомом различных опасных для жизни болезней. Поэтому необходимо устранять в первую очередь причину образования кожных болезней у новорожденных.
Расширение ассортимента лекарственных препаратов для локальной консервативной фармакотерапии раневого процесса позволяет проводить дифференцированное лечение ран и ожогов, которое осуществляется путем последовательного применения различных лекарственных средств с разнообразным механизмом их действия (Ляпунов Н.А. и соавт., 1995), влияющих на определенные фазы раневого процесса. Активный поиск эффективных лекарственных веществ в разных лекарственных формах является актуальным и в настоящее время.
Нанесение лекарственных препаратов для наружного применения на рану определяют как местное медикаментозное лечение. Для успешной терапии ран необходимо комплексное воздействие на раневой процесс (Кузнецов Н.А., 2006) с учетом не только степени тяжести его течения, но и уровня его распространения в глубину, количества вовлеченных в воспалительный процесс анатомических структур и т.д. (таблица; алгоритм обработки поверхностных ран).
| Таблица | Классификация хирургической инфекции мягких тканей (Ahrenholz D., 1991; Блатун Л.А., 2007) |
| Уровень | Поражение | Заболевания |
| I | Собственно кожи | Фурункул |
| Фурункулез | ||
| Рожа | ||
| Эризипелоид | ||
| II | Подкожной клетчатки | Карбункул |
| Гидраденит | ||
| Абсцесс | ||
| Целлюлит | ||
| III | Поверхностной фасции | Некротизирующий фасциит |
| IV | Мышц и глубоких фасциальных структур | Пиомиозит |
| Инфекции мышечных футляров | ||
| Клостридиальный мионекроз | ||
| Неклостридиальный мионекроз |
Терапия включает локальное назначение широкого спектра лекарственных веществ в форме мазей, гелей, порошков, масел и раневых покрытий (Кузин М.И., 1999; Блатун Л.А., 2007).
Поверхностные инфицированные раны лечат дренирующими сорбентами и протеолитическими ферментами. При лечении гнойных глубоких ран в первой фазе проводят терапию мазями под повязками (Блатун Л.А., 2009), причем успех профилактики и лечения ран в данной фазе определяется своевременным назначением различных лекарственных средств с антимикробным действием. А вот во второй фазе — регенерации, образования и созревания грануляционной ткани применяют мази, раневые покрытия, гелевые повязки и масла с активными компонентами, уже способствующими стимуляции этих процессов (алгоритм обработки поверхностных ран).
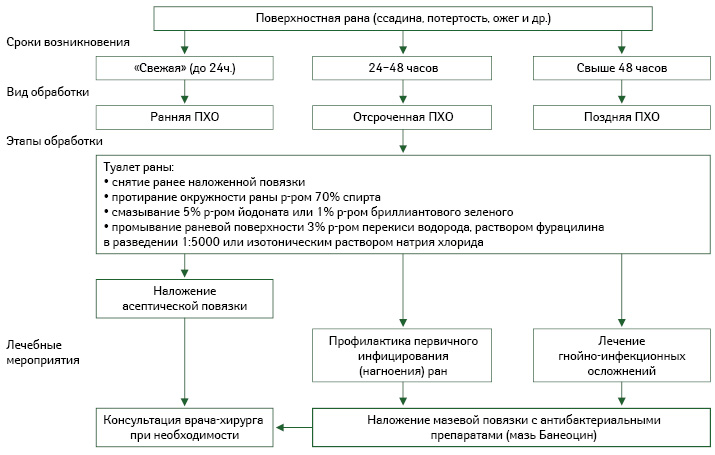
Неомицин — представитель антибиотиков-аминогликозидов, оказывает бактерицидное действие путем подавления синтеза бактериального белка и угнетения генетического кода бактерий. Для него характерен широкий спектр противомикробного действия (рис. 1).
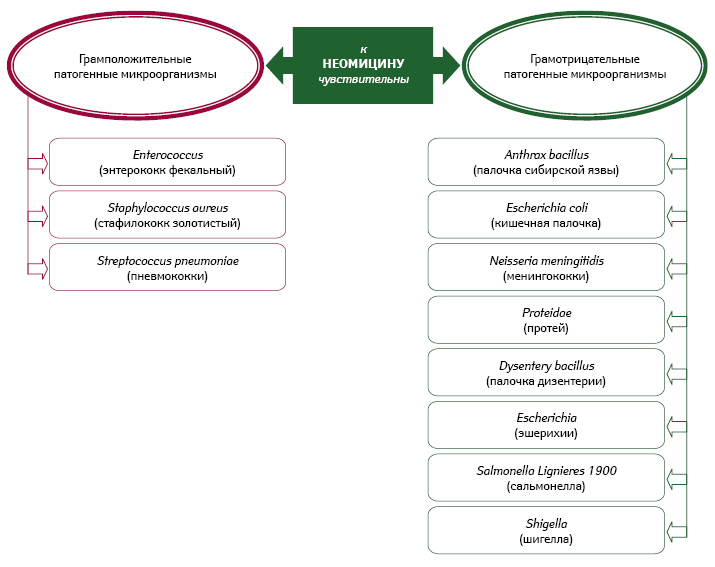
Очевидно, что неомицин проявляет широкий спектр антибактериальной активности, оказывая бактерицидное действие на чувствительную к нему микрофлору (Даценко Б.М. и соавт., 1989). Характерно медленное формирование устойчивости микроорганизмов к неомицину. Наружное применение неомицина в форме порошка или мази не позволяет развиться его токсическим проявлениям, которые могут возникать при парентеральном применении (ото-, нефротоксичность, блокада нейромышечной передачи). Неомицин не применяют перорально ввиду возможности его кумулирования в плазме крови, отмечающееся при нарушенной функции почек (Коваленко В.Н., 2012).
Бацитрацин — полипептидный антибиотик. Он угнетает синтез клеточной стенки путем подавления кругооборота липидных переносчиков субъединиц пептидогликанов (блокада синтеза пептидогликанов), что также реализуется в виде бактерицидного действия. Спектр антибактериального действия бацитрацина представлен на рис. 2.
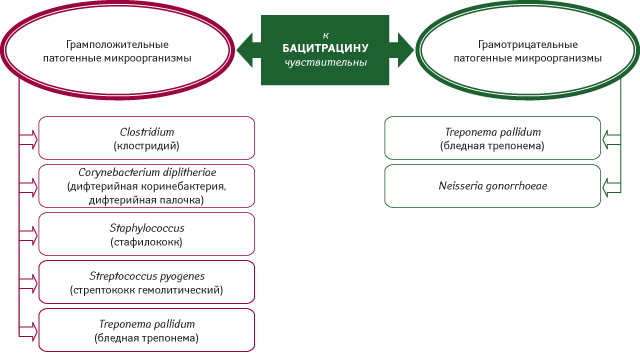
К бацитрацину устойчивость развивается крайне редко, механизмы ее развития не установлены. Он хорошо переносится тканями организма человека и не инактивируется кровью, тканевыми компонентами, биологическими продуктами (Паршина В.Л., 2007). Особенно актуально то, что при локальном его применении снижается риск проявлений повышенной чувствительности к составляющим Банеоцина .
Таким образом, фармацевтическая композиция неомицина и бацитрацина ( Банеоцин ) приводит к синергическому фармакологическому взаимодействию двух лекарственных средств. Такое объединенное действие в итоге превышает сумму действий этих действующих веществ (усиление действия друг друга) по сравнению с их раздельным использованием.
Эта комбинация антибактериальных средств выпускается в виде двух лекарственных форм — порошка и мази.
Показания к применению Банеоцина в форме мази и порошка представлены на рис. 3 и 4.

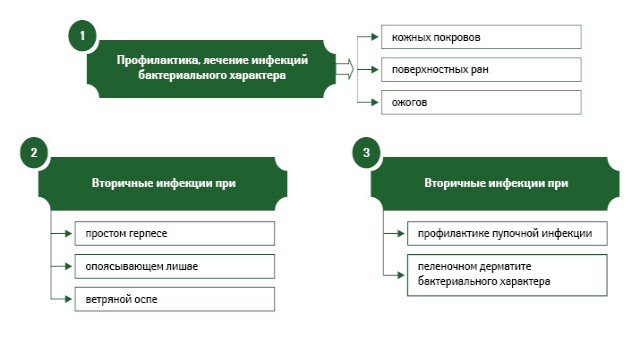
В качестве вспомогательного вещества в состав порошка Банеоцин входит крахмал кукурузный, содержащий не более 2% магния оксида (основа порошковая стерилизованная) (Коваленко В.Н., 2012). Ранее уже были отмечены высокие абсорбционные свойства порошковой основы, которые как раз и проявляются за счет легковесных аморфных порошков — магния оксида и крахмала кукурузного.
Порошок Банеоцин в короткие сроки купирует проявления воспалительного процесса, упреждает возможное возникновение нагноения (Зорин А.Н. и соавт., 2005). При нанесении на кожу порошок Банеоцин обусловливает активное поглощение раневого экссудата, осушение раны и на протяжении нескольких часов обеспечивает дренаж из раны с одновременным образованием защитного антибактериального слоя (Буслаев О.А. и соавт., 2006).
Также порошок Банеоцин обладает замечательными дополнительными действиями: охлаждающим и успокаивающим. Это особенно важно для лечения ран у пациентов детского возраста ввиду их высокой чувствительности к боли и страха перед спиртосодержащими средствами, традиционно используемыми для обработки ран.
Эффективность Банеоцина подтверждена комплексным изучением клинико-лабораторных показателей в лечении пациентов с гнойным поражением кожи и мягких тканей (бактериологическая эффективность составляла 92,5%, а клиническая — 95%) (Блатун Л.А., 2009). Это обусловлено длительным осмотическим действием порошка Банеоцин , что особенно эффективно в лечении гнойных ран в первой фазе раневого процесса, когда происходит активное впитывание раневого отделяемого. Ценным качеством Банеоцина является быстрое разрешение кожных проявлений инфекционных поражений кожи, таких как атопический дерматит, импетиго, фолликулит и т.д., которое отмечается в течение 1 или 2 сут от начала лечения (Шерстобитов А.С., 2008). Банеоцин успешно применяется в лечении пациентов с трофическими язвами и у больных с аллергологическим анамнезом, когда они не могут применять традиционные локальные препараты (Буслаев и соавт., 2006; Блатун Л.А., 2007; 2009). Кроме того, обработка ран, возникших вследствие лазерной деструкции (Соколовский Е.В. и соавт., 2004), порошком Банеоцин с дальнейшим переходом на мазь Банеоцин оказывается более щадящим методом по сравнению с традиционной обработкой (Хорук С.А., 2008).
В свою очередь, мазь Банеоцин представляет собой комбинированный мягкий лекарственный препарат с антибиотиками, введенными в дифильную абсорбционную основу, состоящую из гидрофобного компонента — вазелина, и вещества с дифильными свойствами — ланолина, обладающего эмульгирующей способностью (Хишова О.М., 2009).
Вазелин можно отнести к веществам, которые давно и успешно используют в качестве средства для смягчения кожных покровов, защиты кожи после некоторых косметических процедур и т.д. Это связано с тем, что вазелин способен удерживать влагу в клетках кожи, что, в свою очередь, позволяет смягчить загрубевшие участки кожи, устранить раздражение, защитить слизистую оболочку и саму кожу от агрессивного и вредного воздействия лекарственных препаратов или окружающей среды. При этом вазелин и введенные в него вещества, не проникают в глубокие слои кожи и, тем более, под кожу. Последнее особенно актуально, если рассматривать его в аспекте безопасности применения Банеоцина . Как уже было отмечено выше, использование как неомицина, так и бацитрацина предполагает их исключительно локальное применение с целью предотвращения побочного действия на организм.
Ланолин, относящийся к натуральным вспомогательным веществам, кроме прочего обладает увлажняющими и смягчающими свойствами, позволяющими защищать кожу от неблагоприятных внешних факторов, а также связывать и удерживать в коже влагу. Именно эти позитивные качества ланолина успешно используются в медицине и косметологии с целью обеспечения уменьшения потери влаги и восстановления натуральной мягкости и эластичности кожи. В качестве одного из свойств чистого ланолина отмечают положительное местное его применение у кормящих грудью, помогающее заживлению трещин на сосках и предотвращающее их появление.
Так, учитывая вышеизложенные свойства вспомогательных веществ, входящих в состав мази Банеоцин , можно резюмировать: мазевая основа обладает умеренными абсорбционными свойствами на фоне низких показателей осмотической активности; не нарушает аэрацию кожи и не всасывается в глубокие слои; гидрофобные компоненты, покрывая кожу, препятствуют сухости кожи вследствие исключения излишней потери влаги.
С точки зрения биофармацевтических аспектов создания мягких лекарственных средств, мазевая основа сегодня является не только носителем действующих веществ, поэтому основа мази Банеоцин , отвечая медико-биологическим требованиям к мазям определенного назначения, активно участвует в терапевтическом процессе.
Банеоцин в форме мази эффективен в лечении поверхностных ран, во второй фазе раневого процесса (где может быть использован наряду с порошком) (Буслаев и соавт., 2006). Банеоцин в высоких концентрациях скапливается в гнойном очаге, оказывая бактерицидное действие, не оказывая системного эффекта. При его нанесении образуется тонкая пленка, защищающая молодой эпителий от деструктирующих факторов. Нанесение Банеоцина под повязки приводит к полной эридикации болезнетворных микроорганизмов в короткие сроки и обеспечивает профилактику повторного инфицирования поверхности раны госпитальной инфекцией (Оболенский В.Н., 2013). Уместно использовать мазь Банеоцин в третьей фазе раневого процесса для организации рубца и эпителизации, когда пленка, образуемая мазью, защищает эпителий от повреждения и способствует ускорению эпителизации. Неоспоримые достоинства фармакологического действия Банеоцина объясняют его активное назначение и на этапе стационарного комплексного лечения больных, и в поликлинических условиях.
Доказана высокая клиническая эффективность Банеоцина при распространенной форме акне средней и тяжелой степени (Кунгуров Н.В., 2009; Шабардина О.В., 2010). При локальном применении Банеоцина снижен риск возникновения гиперчувствительности к его компонентам (Ширшов О.Н., 2008). Характерна достаточно хорошая переносимость Банеоцина . Отмечается успешное использование Банеоцина в педиатрии при топическом дерматите, осложненном вторичной инфекцией (Ahrenholz D.H., 1991; Зорин А.Н. и соавт., 2005), а также при сочетании топического дерматита с пиодермией, и даже в неонатологической практике применение порошка Банеоцина позволяет сокращать сроки эпителизации пупочной ранки новорожденных. Назначение Банеоцина предупреждает развитие серьезных гнойно-септических осложнений у новорожденных, позволяет эффективно купировать клинические проявления инфицированного пеленочного дерматита и эксфолиативного дерматита Риттера (Паршина В.Л., 2007).
Таким образом, благодаря комбинации двух антибактериальных компонентов достигается широкий спектр действия препарата и синергизм в отношении широкого ряда микроорганизмов, в который не попадают лишь псевдомонады, нокардии, грибы и вирусы. При местном нанесении на кожные покровы, раневые поверхности Банеоцин переносится хорошо, не вызывая раздражения; через интактную кожу препарат не всасывается, а через поврежденные кожные покровы всасывание незначительно, что позволяет создать максимальную концентрацию препарата непосредственно в месте применения. А две лекарственные формы Банеоцина ориентированы на последовательное его применение на различных стадиях раневого процесса (Буслаев О.А. и соавт., 2006).
Особые указания при применении Банеоцина
- Нельзя допускать попадания мази и порошка Банеоцин в глаза.
- С осторожностью наносить препарат на участки кожных покровов со значительными повреждениями.
- Нельзя применять Банеоцин в наружный слуховой проход в случае, если у пациента нарушена целостность барабанной перепонки и имеется сквозной дефект.
- Кратность нанесения порошка составляет 2–4 раза в сутки.
- Мазь Банеоцин наносится 2–3 раза в сутки.
- Суточная доза не должна превышать 1 г Банеоцина .
- Курс лечения обычно составляет 7 дней.
- При назначении повторного курса максимально допустимая доза снижается в 2 раза.
- Банеоцину присуща фотосенсибилизация. Поэтому рекомендуется предотвращать доступ прямых солнечных лучей к месту нанесения препарата.
Фармацевтическая опека при применении Банеоцина
- Не применять Банеоцин у пациентов с повышенной чувствительностью к бацитрацину, неомицину и другим антибиотикам аминогликозидного ряда.
- Не допускать сочетанного применения антибиотиков аминогликозидного ряда местного и системного действия из-за возможной их кумуляции и, как следствие, — риска развития токсичности.
- С осторожностью применять при миастении и других заболеваниях нервно-мышечной системы, а также при аллергических реакциях в анамнезе.
- При обширных поражениях кожи возникает риск абсорбции бацитрацина и неомицина, что может привести к развитию токсических проявлений у пациентов с нарушенной функцией печени или почек.
- Дисфункция вестибулярной и кохлеарной систем, патология почек с нарушением их выделительной функции является противопоказанием для приема Банеоцина , особенно при возможности его всасывания в системный кровоток.
- При ожоговых поражениях кожи площадью более 20% поверхности тела больного порошок Банеоцин наносится только 1 раз в сутки.
- При развитии аллергии или суперинфекции Банеоцин следует отменить.
- Избегать инсоляции из-за возможности возникновения фотосенсибилизации и фототоксических реакций.
- При лечении в период беременности и кормления грудью фармакотерапию Банеоцином следует проводить с осторожностью.
- Применение мази Банеоцин в педиатрии проводится по показаниям, аналогичным таковым у взрослых.
- Порошок Банеоцин применяется у детей с первых дней жизни при преобладании пользы от применения Банеоцина над риском развития его побочных эффектов.
- Нет сведений о способности Банеоцина изменять скорость реакций при управлении транспортными средствами и работе с другими механизмами.
Список использованной литературы
Информация для профессиональной деятельности медицинских и фармацевтических специалистов
БАНЕОЦИН (BANEOCIN) . Код АТС : D06A X54**. Состав и форма выпуска: мазь, туба 20 г, № 1 (бацитрацин цинк — 250 МЕ/г, неомицина сульфат — 5000 МЕ/г) — р.с. № UA/3951/01/01 от 28.04.2011 г. до 28.04.2016 г.; порошок накожный, контейнер 10 г, № 1 (бацитрацин цинк — 250 МЕ/г, неомицина сульфат — 5000 МЕ/г) — р.с. № UA/3951/02/01 от 11.05.2011 г. до 11.05.2016 г.). Показания . Порошок — бактериальное инфицирование ограниченных участков кожи при герпетических инфекциях, в том числе при ветряной оспе; инфицированные варикозные язвы; экзема; бактериальный пеленочный дерматит; профилактика пупочной инфекции у новорожденных; после хирургических манипуляций: как вспомогательная терапия в послеоперационный период (в том числе лечение разрывов промежности и эпизиотомии, мастита при дренировании, посттравматических инфекций); инфекции при ожогах. Мазь — местное лечение и профилактика бактериальных инфекций кожи, вызванных чувствительными к препарату микроорганизмами: фурункулы, карбункулы (после хирургического вмешательства), абсцессы (после разреза), сикоз, в том числе глубокий, на участке подбородка, гнойный гидраденит, псевдофурункулез, паронихии; бактериальные инфекции кожи ограниченной степени, в том числе контагиозное импетиго, инфицированные варикозные язвы, вторичные инфекции при экземе, инфекции при ожогах, после косметической хирургии и пересадки кожи (также с профилактической целью и при применении повязок); как вспомогательная терапия при лечении послеоперационных инфицированных ран (например при наружном отите, вторичном инфицировании хирургических рубцов). Побочные эффекты . Обычно препарат переносится хорошо. При продолжительном лечении возможно развитие аллергических реакций (гиперемия, сухость и шелушение кожи, сыпь, зуд). Если поражения распространяются или раны не заживают, это может быть следствием аллергической реакции (очень редко — в виде контактной экземы). Для пациентов со значительным поражением кожи следует учитывать возможную абсорбцию препарата и развитие таких побочных эффектов, как нарушения вестибулярной и кохлеарной функции, слуха, нервно-мышечной проводимости. Более детальная информация изложена в инструкции по медицинскому применению.
Кожные заболевания характеризуется появлением папул, пустул, бородавок и других патологических образований. В большинстве случаев язвенное поражение кожи возникает на фоне воспаления, инфекционного процесса или аллергической реакции. Иногда пациенты жалуются на появление множественных гнойников на теле. Чаще всего это пузыри и фурункулы, содержащие жидкость. Пиодермия приводит к деформации кожного покрова и другим осложнениям, вроде интоксикации организма. Важно вовремя обнаружить причину этого заболевания.
Общая информация
В дерматологической практике пиодермией называют группу воспалительных и инфекционных болезней кожи, проявляющихся образованием гноя (экссудата). Это могут быть самостоятельные патологии или осложнения заболеваний внутренних органов. К характерным симптомам разных видов пиодермии относят покраснение кожи, появление фурункулов и карбункулов. Если заболевание обусловлено инфекцией, существует риск проникновения патогенных микроорганизмов в кровь с развитием тяжелой интоксикации организма. Кроме того, пиодермия может осложняться нарушением функций почек.
Гнойный дерматит относится к наиболее распространенным заболеваниям кожи. Дерматологи постоянно сталкиваются с одиночными фурункулами и множественными гнойниками. Воспаление кожи с образованием экссудата, сопровождающееся деформацией эпидермиса, также является косметической проблемой. Без лечения воспалительный процесс может проникать в глубокие слои кожи и провоцировать рубцевание тканей. Лечение пиодермии обычно проводится с помощью топических средств и противомикробных препаратов.
Кожа как орган
Кожа представляет собой плотный наружный покров человека. Это самостоятельный орган, выполняющий специфические функции. В первую очередь кожный покров необходим для защиты внутренних органов от физического, химического и микробиологического воздействия. Кроме того, в коже содержится большое количество рецепторов, обеспечивающих тактильную, температурную и болевую чувствительность. Повреждение покровных тканей всегда увеличивает риск развития инфекции или воспалительного процесса. Заболевания внутренних органов также могут стать причиной поражения кожи.
- Эпидермис – самый наружный участок кожи, образованный пятью слоями клеток. Верхний слой эпидермиса представлен мертвыми (ороговевшими) клетками, необходимыми для образования биологического барьера. Нижние слои обеспечивают обновление клеточного состава эпидермиса.
- Дерма – срединный слой кожи. Это область расположения гладкомышечных волокон, кровеносных сосудов, нервов, желез, волосяных луковиц и других структур.
- Жировая клетчатка – наиболее глубокий слой кожи, преимущественно состоящий из жировой ткани. Этот отдел органа обеспечивает защиту нижележащих тканей от перепада температуры и внешних физических воздействий.
К дополнительным функциям кожи ученые относят внешнее дыхание, водно-солевую регуляцию, образование витамина D и депонирование крови. В разных частях тела строение кожи отличается. Так, более толстая кожа подошвы ступней не содержит волосяных фолликул. На кончиках пальцев формируются ногти, являющиеся производными кожного покрова. Также разные участки кожи отличаются количеством потовых и сальных желез.
Классификация
Пиодермия не является отдельным заболеванием. В медицине этот термин используется для обозначения любых патологий, проявляющихся гнойным поражением кожи. Разные виды пиодермии отличаются глубиной повреждения кожного покрова и возбудителем инфекции. Наиболее распространенным вариантом пиодермии является фурункул, представляющий собой гнойное воспаление волосяной луковицы.
Другие виды патологии:
- Стрептодермия – поверхностная пиодермия, при которой на поверхности лица, туловища и конечностей пациента появляются множественные гнойники. Буллезная сыпь возникает из-за инвазии стрептококков в кожный покров.
- Вульгарная эктима – стрептококковое поражение глубоких слоев кожи. На поверхности кожи формируются пузыри с гноем и глубокие язвы.
- Фолликулит – гнойничковое воспаление волосяных луковиц, обусловленное грибковой или бактериальной инвазией. В области роста волос появляются беловато-желтые гнойники. Выход экссудата при разрыве оболочки гнойника приводит к появлению язвы.
- Интертриго – поражение кожных складок, характеризующееся отечностью, покраснением и деформацией тканей. Также на поверхности кожи появляются пузыри, заполненные гноем.
- Карбункул – инфекционное поражение кожного покрова. Карбункул представляет собой гнойно-некротическую язву, быстро распространяющуюся в периферическом направлении. Воспалительный процесс достигает подкожной жировой клетчатки.
- Фурункулез – гнойное поражение сразу нескольких волосяных луковиц. Такая форма пиодермии может возникать на фоне хронической инфекции.
- Сикоз – стафилококковое поражение волосистой части кожи при инвазии бактерий в волосяные луковицы. Зачастую при этом множественные гнойники появляются в области роста бороды у взрослых мужчин.
- Гангренозная пиодермия – появление глубокой гнойно-некротической язвы, достигающей подкожной клетчатки. Крупные язвы могут достигать 20 см в диаметре. В области повреждения кожи могут образовываться кровоизлияния. Эта патология обычно не связана с инфекцией.
Только опытный дерматолог может определить вид заболевания по внешним признакам. Некоторые патологии проявляются одновременно несколькими формами поражения кожи.
Читайте также:


