Внутриклеточная инфекция что это такое у детей
Далеко не всякая инфекция проявляет себя — многие бактерии и вирусы могут годами жить в нашем организме, не вызывая никаких подозрений. Однако последствия скрытых инфекций бывают очень серьезными. В этой статье мы расскажем о том, как найти и определить возбудителя заболевания и какими бывают анализы на скрытые инфекции.
В основном к скрытым инфекциям относятся заболевания, передающиеся половым путем. Это болезни с продолжительным инкубационным периодом. Они могут никак не проявляться на протяжении нескольких месяцев и даже лет. Таких инфекций более 30. К самым распространенным относятся сифилис, герпес, гонорея, а также менее опасные уреаплазмоз, вирус папилломы человека и хламидиоз. Однако и они могут создать значительные проблемы, особенно при планировании беременности.
Протекая бессимптомно, скрытые инфекции вызывают воспаление и легко переходят в хроническую форму. Последствиями скрытых инфекций, передающихся половым путем, могут быть частые воспалительные заболевания мочеполовой сферы, сложности с зачатием, у мужчин — проблемы с потенцией, у женщин — с менструальным циклом и вынашиванием детей.
Чаще всего скрытые инфекции обнаруживаются практически случайно — во время исследований, которые проводятся по совершенно иному поводу, например, во время выяснения причин бесплодия. Еще хуже, если скрытые инфекции у женщин диагностируются во время планового обследования после наступления беременности — многие из них оказывают негативное воздействие на плод, которое особенно выражено в первые недели беременности.
Именно поэтому сдавать анализы на скрытые инфекции нужно регулярно — если диагностировать их вскоре после заражения, лечение будет более простым и быстрым, они не успеют нанести существенного вреда здоровью. Рекомендуется сдавать анализы на скрытые инфекции через несколько недель после предполагаемого заражения (после незащищенного полового акта), а также перед планированием беременности — причем в этом случае сдать анализы нужно обоим партнерам. Врачи советуют проходить плановое обследование хотя бы раз в год. Анализы на скрытые инфекции доступны и стоят недорого, но при этом они могут помочь вам сохранить здоровье и средства.
Существует несколько методов лабораторной диагностики скрытых инфекций. Все они позволяют обнаружить возбудителя болезни на ранних стадиях, еще до появления первых симптомов заболевания. Некоторые анализы могут также показать стадию болезни, был ли человек заражен определенной инфекцией в прошлом, а также более или менее точно указать время заражения.
Микроскопический анализ. Биоматериалом обычно является мазок — клетки эпителия, которые берут из уретры или цервикального канала при помощи специальной мягкой щеточки, напоминающей щеточку от туши для ресниц. Для того чтобы результат был точным, перед забором материала нельзя пользоваться тампонами, вагинальными свечами и гелями, антибактериальным мылом, желательно также отказаться от половых контактов. Биоматериал из уретры берут до мочеиспускания. Полученный биоматериал переносят на предметное стекло и окрашивают специальными красителями (анилиновые красители, окраска по Граму, окраска по Романовскому), которые позволяют отчетливо увидеть определенных возбудителей заболеваний. Микроскопическое исследование также позволяет заметить косвенные признаки наличия воспалительной реакции — например, повышенное содержание лейкоцитов или фибрина. Такие возбудители, как трихомонады, гонококки, гарднереллы и грибки, отлично видны при микроскопическом исследовании, особенно во время острой стадии заболевания. Но вот при хроническом течении трихомониаза и гонореи точность этого метода не превышает 40%, что довольно небольшой показатель.
Бактериологический посев на микрофлору и чувствительность к антибиотикам. Для этого анализа также используется мазок. Полученный биоматериал переносят на питательную среду. В течение нескольких дней бактерии, полученные вместе с биоматериалом, размножаются в ней, а затем специалист рассматривает их в микроскоп и идентифицирует. У метода бактериологического посева есть один существенный плюс. При этом исследовании возможно не только выявить возбудителя болезни, но и экспериментальным путем выяснить, к какому типу антибиотиков он наиболее чувствителен. Это позволяет врачу сразу подобрать самые действенные препараты, которые однозначно сработают.
Иммуноферментный анализ (ИФА). Методом ИФА исследуют сыворотку крови, взятой утром натощак, или мазок из уретры или цервикального канала. Метод ИФА показывает не самих возбудителей, а антитела к ним. Антитела вырабатываются нашей иммунной системой при столкновении с инфекцией. Эти белки специфичны, то есть для каждой отдельной инфекции защитная система вырабатывает определенный, характерный только для нее белок. ИФА эффективен и точен при выявлении тех инфекций, к которым формируются антитела — уреаплазмам, микоплазмам, хламидиям, различным паразитам и вирусам. Точность метода доходит до 90% [1] .
Реакция иммунофлюоресценции (РИФ). Этим методом чаще всего исследуют мазок. Суть его заключается в окраске биоматериала специальными флуоресцентными антителами. Они соединяются с определенными возбудителями болезни, и специалист может увидеть их при помощи люминесцентного микроскопа — в особом излучении они начинают светиться. Это очень эффективный метод диагностики уреаплазмоза, микоплазмоза, хламидиоза, трихомониаза и некоторых других инфекций, которые порой непросто выявить другими способами. Точность этого метода — около 80% [2] .
Полимерная цепная реакция (ПЦР). Этим методом можно исследовать любой биоматериал, но на практике чаще всего для анализа берут мазок или кровь. Сегодня этот метод считается одним из самых современных и точных. Суть этого способа диагностики скрытых инфекций заключается в многократном копировании фрагмента ДНК или РНК возбудителя. Когда копий будет достаточно много, специалист идентифицирует их и выяснит, какой именно вирус или бактерия присутствует в организме. Преимущество метода ПЦР в том, что для диагностики достаточно наличия всего одного фрагмента РНК или ДНК. На практике это означает, что метод ПЦР позволяет проводить диагностику на самых ранних стадиях заболевания, тогда, когда остальные методы в этом случае могут дать ложноотрицательный результат [3] . Этот способ особенно точен в отношении вирусов, уреаплазм, микоплазм, гарднерелл, грибковых инфекций.
Скорость получения результатов зависит от метода исследования.
Дольше всего придется ждать результатов бактериологического посева. Это исследование никак нельзя отнести к экспресс-методам — результаты можно будет получить самое раннее через неделю, а часто приходится ждать еще дольше.
Результаты анализов, проводимых методом ИФА, РИФ или ПЦР, обычно выдают уже через сутки или через 2 дня.
Если лаборатория перегружена, результаты выдадут позже. Чаще всего это бывает с небольшими лабораториями, у которых нет достаточного количества сотрудников и оборудования. Крупные же учреждения работают быстрее.
Результаты анализов расшифровывает врач, он же выписывает направление на дополнительные исследования, если результат вызывает сомнения. Иногда результаты анализов, проведенных разными способами, не совпадают друг с другом — один дает положительный результат, а другой — отрицательный. Пусть это вас не настораживает — причина подобного положения вещей не в слабости методов, а в их специфике. Например, если ПЦР показал наличие инфекции, а ИФА — нет, это значит, что болезнь давно перешла в хроническую стадию и иммунная система уже не реагирует на нее, так как ПЦР показывает наличие возбудителя как такового, а ИФА — лишь реакцию защиты организма.
Бывает и наоборот: ПЦР — отрицательный, а ИФА — положительный. Это достаточно характерно для пациентов, которые не так давно вылечились от заболевания. Бактерий или вирусов уже нет, но антитела, выработанные организмом, еще присутствуют в биоматериале.
Сдать анализы на скрытые инфекции можно в государственных или частных лабораториях. Первый вариант — бесплатный, однако он сопряжен с некоторыми неудобствами. Нужно записаться на прием к врачу, получить направление, отстоять очередь. Часы работы муниципальных медучреждений не всегда удобны.
Именно поэтому многие предпочитают выбрать более короткий путь и обращаются в коммерческие лаборатории и частные клиники. Сдать анализы там можно и без направления от врача, по собственной инициативе, в любое удобное время, без очередей. Многие лаборатории даже предлагают комплексные обследования, в которые входят анализы на все самые распространенные скрытые инфекции, а также пакеты диагностических услуг для женщин, мужчин и тех, кто планирует стать родителями. Это очень удобно: во-первых, такие обследования дешевле, во-вторых, вам не придется думать, какие именно анализы целесообразно сдавать.
Цена анализов на скрытые инфекции может значительно различаться в разных лабораториях. На стоимость влияет и расположение лаборатории (чем она ближе к центру, тем дороже), и ее оснащение, и, наконец, уровень обслуживания.
Стоимость ПЦР на скрытые инфекции зависит от типа возбудителя. В среднем стоимость исследования составляет приблизительно 200–600 рублей за анализ на одного возбудителя и около 1500–2000 рублей за комплексное обследование.
Микроскопическое исследование стоит примерно 250–400 рублей.
ИФА — метод весьма недорогой и доступный, такой анализ обойдется в сумму около 200–600 рублей.
Бактериологическое исследование с определением чувствительности к антибиотикам стоит около 1400–2000 рублей.
Исследование методом РИФ обойдется для пациента приблизительно в 250–800 рублей.
К стоимости анализа как такового нужно прибавить и стоимость забора биоматериала — в районе 150–250 рублей за забор крови и от 200 рублей — за забор мазка.
Все современные методы диагностики скрытых инфекций информативны, но для того чтобы получить полную картину, нужно сдать несколько анализов — только тогда, сопоставив их результаты, врач сможет установить, есть ли инфекция и как именно нужно ее лечить.
Ю.А. Копанев, детский гастроэнтеролог-инфекционист, ФГУН Московский НИИ эпидемиологии и микробиологии им. Г.Н. Габричевского Роспотребнадзора, канд. мед. наук
Современные методы диагностики, в частности определение антител в крови методом ИФА и определение ДНК возбудителя методом ПЦР, продемонстрировали, что инфицированность людей оппортунистическими инфекциями достигает 90–99%.
Что такое оппортунистические инфекции
Так обозначаются распространенные хронические инфекционные заболевания, вызываемые условно патогенными микроорганизмами разных типов (вирусы, бактерии, простейшие, внутриклеточные микробы), поражающими преимущественно слизистые оболочки и лимфатическую систему, передающимися разными путями и имеющими ряд закономерностей.
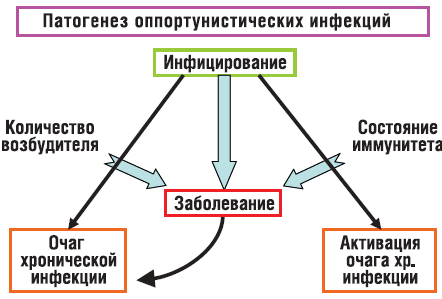
Формирование очагов хронических (оппортунистических) инфекций происходит так, как изображено на рисунке 2. Инфицирование становится заболеванием, если нарушается баланс между количеством возбудителя, попавшего в организм, и состоянием иммунной системы. При ослабленном иммунитете даже небольшое количество микроба может создать проблемы, а большое количество микроорганизмов вызовет заболевание и при неослабленном иммунитете. Некоторые микроорганизмы могут вызвать острое заболевание, а потом перейти в хроническую форму; например, это характерно для вируса Эпштейн Барр – возбудителя инфекционного мононуклеоза. Другие возбудители могут формировать хроническое заболевание без стадии острой болезни, например лямблии (острая форма лямблиоза встречается очень редко). Активизация хронической инфекции может произойти на фоне инфицирования любым другим микробом, тогда к клиническим проявлениям, характерным для этого микроорганизма, присоединяются клинические проявления, характерные для хронического очага. Например, ребенок заболевает ОРВИ, через несколько дней присоединяются симптомы кишечных нарушений. Это может быть активизацией очага хронической инфекции в ЖКТ, спровоцированной ОРВИ.
Эпидемиология
Для оппортунистических инфекций характерны всевозможные пути заражения:
- воздушно капельный (хламидии, легочные микоплазмы); передаваться могут как активные, так и неактивные формы, если человек является не только носителем, но и выделителем микроба в окружающую среду (большинство людей являются носителями, примерно 15% – выделители);
- фекально оральный (хламидии – Ch. psittaci, лямблии); хламидийная инфекция характерна для птиц, животных. Экскременты перемешиваются с землей, загрязняют руки и продукты, при попадании загрязненных и инфицированных элементов в кишечник там может сформироваться очаг хронической инфекции;
- половой (урогенитальный хламидиоз, оппортунистические инфекции); вертикальный (трансплацентарно, во время родов); за счет того, что хронические инфекции существуют в виде активных и неактивных форм (рис. 1), возможен такой способ передачи инфекции от матери плоду: у беременной женщины существует оппортунистическая инфекция в латентной форме, клинических проявлений нет, антитела в крови – в пределах нормы или не выявляются. Происходит вертикальная передача инфекции плоду (передаются неактивные формы), у родившегося ребенка в какой-то момент происходит активизация инфекции;
- трансмиссивный (через кровь и насе комых).
 |
Закономерности влияния на организм
Любой очаг хронической инфекции может вызвать следующие нарушения в организме:
- нарушение функции той системы, где локализуется данный очаг. Очаги хронической инфекции ЖКТ приводят к функциональным нарушениям: дисбактериозу кишечника, диспанкреатизму, дискинезии кишечника и желчевыводящих путей и т.п. Инфекции, тропные к лимфатической системе, вызывают лимфа денопатии. Инфекции дыхательных путей – различные респираторные дисфункции, хронический кашель, хронические заболевания верхних дыхательных путей. Если локализация инфекции мочеполовая система – гинекологические и урологические болезни, а также инфекции мочевыводящих путей;
- ослабление иммунной системы – это не дает возможности организму справиться с очагом хронической инфекции, приводит к появлению новых очагов, а также к частым ОРВИ у детей (часто болеющие дети) и другим проявлениям иммунной дисфункции;
- сенсибилизация с последующим формированием аллергических болезней. Очаги хронической инфекции ЖКТ могут быть одной из главных причин развития атопического дерматита и рецидивирующей крапивницы. Хронические инфекции дыхательной системы способствуют развитию бронхиальной астмы, поллиноза;
- хроническая интоксикация. Продукты жизнедеятельности микроорганизмов и пара зитов могут быть причиной неврологических нарушений, в том числе судорожного синдро ма, бруксизма (скрипение зубами), а также на рушений сна, аппетита, эмоциональной ла бильности, капризности, раздражительности, агрессивности;
- нарушения обмена веществ.
Наличие даже одного направления клинической картины должно наводить педиатра на предположение о поиске хронических (оппортунистических) инфекций.
Принципы диагностики
Выявление инфекционного фактора может идти по двум направлениям.
Трактовка результатов анализов представлена в таблице 2. В двух последних строках – ситуации, не требующие лечения.
| IgG | IgM | IgA | ПЦР | Трактовка |
| ↑ | N | N | ↑ или N | Инфекция есть (или есть иммунная память) |
| ↑ или N | ↑ | N | — | Активная фаза (недавнее первичное инфицирование) |
| ↑ или N | ↑ или N | ↑ | — | Активизация хронической инфекции |
| N | N | N | ↑ | Инфекция неактивна (или убитые микробы) |
| N | N | N | N | Инфекции нет (или нет клинически значимой) |
Повышение антител класса G выше диагностически значимых титров к какой либо хронической инфекции при первичной диагностике должно трактоваться как наличие этой инфекции и требует терапевтических действий: иммунокоррекции или активной этиотропной терапии.
Актуальные в педиатрии хронические инфекции
Бактериальные инфекции, вызванные условно патогенной флорой (УПФ)
Возбудители: гемолизирующая кишечная палочка, золотистый стафилококк, гемолизирующие стрептококки, клебсиеллы, лактозонегативные энтеробактерии и др. Живут на слизистых оболочках и в просвете ЖКТ, дыхательных, мочевыводящих путей.
Тактика педиатра: иммунокоррекция, применение фаготерапии, антисептиков. Применение антибиотиков показано в острую фазу (фебрильная температура, выраженность клинических проявлений).
Хламидийная инфекция
Возбудители: Ch. trachomatis, Ch. pneumoniae, Ch. psittaci. Вызывают внутриклеточные инфекции, поражающие слизистые оболочки и лимфатическую систему. Могут поражать все системы, где есть слизистая оболочка: конъюнктива глаза (интранатальное инфицирование); верхние дыхательные пути (ВДП), нижние дыхательные пути (воздушно капельный путь); слизистая ЖКТ (фекально оральный путь); мочеполовая система (половой путь или занос через лимфатическую систему);
Источники заражения:
- Человек, как здоровые носители, так и те, у кого активная форма болезни, при условии локализации на слизистых, сообщающихся с окружающей средой. Считается, что носителями хламидий являются более 90% людей.
- Птицы (попугаи, голуби, воробьи и др.). Хламидии выделяются с птичьим пометом, помет попадает в почву и на продукты питания, заражение человека происходит фекально оральным или воздушно-капельным путем.
- Кошки, мелкий рогатый скот (козы).
Инфицирование – еще не заболевание. Клинические признаки появляются при ослаблении иммунитета.
Клиническая картина зависит от локализации и активности хламидий:
- конъюнктивит (бывает у новорожденных детей при интранатальном инфицировании);
- хронические рецидивирующие заболевания ВДП (тонзиллит, фарингит), а также острые заболевания (ангина);
- рецидивирующие бронхиты или пневмонии, бронхообструкция, астма;
- хроническая дисфункция ЖКТ, дисбактериоз, не поддающийся лечению;
- атопический дерматит (хламидии, будучи внутриклеточной инфекцией, могут приводить к повреждению гистаминобразующих тучных клеток слизистых оболочек) с торпидным течением без эффекта от лечения;
- острые и рецидивирующие заболевания мочевыводящих путей, вульвиты и другие поражения половой системы.
- у детей диагноз подтверждается методом ИФА по выявлению антител;
- метод ПЦР и другие исследования, направленные на выявление возбудителя, практически не имеют смысла, поскольку локализация инфекции происходит чаще всего в труднодоступных для исследования местах (например, глубоко в бронхах или в слизистой оболочке кишечника);
- мазок из зева на выявление хламидий (методом ПЦР) нужен только для выявления степени эпидемиологической опасности, но не может быть основанием для назначения лечения;
- направление на анализы крови для выявления антител к хламидиям – по клинической картине и при наличии эпидемиологических указаний (при выявлении хламидийной инфекции в близком окружении).
Врачебная тактика при хламидийной инфекции. Применение антибактериальной терапии показано только при наличии признаков активности хламидийной инфекции, иначе не будет эффекта.
Показания для антибактериальной терапии:
- любое острое состояние, требующее назначения антибиотика: ангина, пневмония, острый бронхит, гнойный отит, гнойный тонзиллит, гайморит в стадии обострения;
- ОРЗ с высокой температурой (более 38,0 °С) более 3–5 дней;
- ОРЗ с температурой выше 37,0 °С, если она держится более 7–10 дней подряд;
- бронхообструктивный синдром; приступ бронхиальной астмы (если наличие хламидийной инфекции подтверждено анализами);
- затяжной кашель более 3 недель;
- обострение дерматита (если наличие хламидийной инфекции подтверждено анализами);
- неэффективность лечения аллергических болезней.
Примерная схема лечения в острый период хламидийной инфекции:
- Свечи Виферон и/или КИПферон для укрепления иммунной системы и повышения эффективности антибиотика, 10 дней.
- Антибиотик – макролид (кларитромицин, рокситромицин, мидекамицин, джозамицин, спирамицин), курс 10 дней.
Вне периода активности применяются общеукрепляющие средства и иммунокоррекция.
Микоплазменная инфекция
Возбудители: М. pneumoniae, М. hominis. Вызывают внутриклеточные инфекции, поражающие слизистые оболочки. Излюбленная локализация: дыхательные пути (как верхние, так и нижние) и мочеполовая система (МПС).
Источники заражения: человек – как здоровые носители, так и те, у кого активная форма при условии локализации на слизистых, сообщающихся с окружающей средой. Считается, что носителями микоплазм являются более 90% людей.
Клиническая картина – заболевания дыхательных путей и МПС. До 30% бронхиальной астмы ассоциировано с наличием микоплазменной инфекции, удачное лечение которой может избавить человека от заболевания или существенно улучшить его течение.
Диагностика и лечебная тактика при микоплазменной инфекции не отличаются от таковой при хламидийной инфекции.
Вирусные хронические инфекции Возбудители: вирус Эпштейн Барр (ВЭБ), вирусы простого герпеса 1 го, 2 го, 6 го типов (ВПГ), цитомегаловирусы (ЦМВ) и др.
Для ВЭБ характерны как острое заболевание (инфекционный мононуклеоз), так и хроническое течение по типу оппортунистической инфекции. Для ВПГ 6 го типа характерны острые состояния по клинической картине, напоминающие инфекционный мононуклеоз.
Диагностика. Исследование крови на антитела (ИФА), диагностически значимым критерием является повышение уровня IgG; возможно также выявление методом ПЦР со слизистых зева.
Лечебная тактика. При выявленном носительстве ВЭБ в период протекания ОРЗ нужно проводить противовирусную терапию (Арбидол, Виферон, Изопринозин) в сочетании с иммунокоррекцией; лечебные мероприятия наиболее эффективны в период обострения.
Выводы

Острые респираторные вирусные инфекции (ОРВИ) сопровождаются высоким риском развития осложнений и занимают значительный удельный вес в структуре заболеваемости детей. Осложнения ОРВИ, как правило, вызваны бактериальной этиологией. Лечение должно быть комплексным и включать этиотропную, симптоматическую и иммуномодулирующую терапию. Роль иммуномодулирующей терапии важна как в остром периоде заболевания, так и в периоде реконвалесценции острых респираторных заболеваний.
На протяжении последних десятилетий наблюдается рост заболеваемости детей в целом [1]. Этому способствуют неблагоприятное анте - и постнатальное развитие ребенка (недоношенность, морфофункциональная незрелость, гипотрофия, анемия, рахит, раннее искусственное вскармливание), все это приводит к различным транзиторным или стойким дефектам иммунной системы, что определяет высокую восприимчивость детей острым респираторным заболеваниям и способствуют формированию острой и хронической бронхолегочной патологии с раннего возраста. Острые респираторные вирусные инфекции (ОРВИ) сопровождаются высоким риском развития осложнений и занимают значительный удельный вес в структуре смертности детей первых трех лет жизни [1].
Частые и длительные эпизоды ОРВИ обуславливают выделение группы часто болеющих детей (ЧБД), которая составляет от 14 до 80% детской популяции. Очаги хронической инфекции носоглотки и полости рта сопровождаются дальнейшим снижением местного иммунитета и также способствуют повышению восприимчивости детей к различным инфекциям [2, 3].
Респираторные заболевания достигают 80% в структуре детских инфекционных заболеваний, среди которых значительное место занимают заболевания верхних дыхательных путей, острые бронхиты и пневмонии [4].
Осложнения ОРВИ, возникающие после вирусной инфекции, как правило, бактериальной этиологии. Чаще всего это поражение верхних дыхательных путей:
• Острый синусит обычно является осложнением ОРВИ и встречается с частотой 5--10%
• Острый средний отит, как осложнение ОРВИ, встречается в 80%
• Острый фарингит бактериальной этиологии встречается в 15--30% и вызывается бета-гемолитическим стрептококком группы А
• Как осложнения ОРВИ встречаются орбитальные осложнения синусита (флегмоны орбиты, периостит и др.) и внутричерепные осложнения (абсцесс головного мозга, синус-тромбоз)
Для вирусной инфекции в большинстве случаев характерна клиника острого простого бронхита. Как осложнение вирусной инфекции может быть острый бронхит бактериальной или внутриклеточной этиологии. Частота острого бронхита составляет до 80%.
Увеличение заболеваемости острыми бронхитами приходится на весенне-осенний период, когда повышается уровень заболеваемости острыми респираторными вирусными инфекциями. Наибольшее значение в этиологии бронхитов имеют вирусы и вирусно-бактериальные ассоциации. В качестве самостоятельного этиологического фактора могут выступать бактерии, внутриклеточные возбудители и грибы [4,5].
Этиология бронхита представляет клинический интерес, так как каждый возбудитель оказывает свое повреждающее воздействие на слизистую оболочку трахеи и бронхов, тем самым определяя тяжесть и течение заболевания. Что касается бактериальной этиологии бронхитов, то на долю Haemophilus influenzae приходится от 45,9 до 48,7%, на Streptococcus pneumoniae от 16,5 до 25,5%, на Moraxella catarralis от 13,4 до 14,2% [6].
В качестве самостоятельного этиологического фактора могут выступать также внутриклеточные возбудители и грибы [6]. Наиболее частыми бактериальными возбудителями ОРЗ у детей являются Str. pneumoniae, Haemophylus influenzae, Str. pyogenes, Staph. aureus, Moraxella catarrhalis [3,4,7]. В последние годы все чаще в качестве возбудителей ОРЗ выступают микоплазмы, уреаплазмы, хламидии [5,7].
Возможна также смешанная вирусно-бактериальная инфекция (до 25% случаев) [7,8]. У детей в возрасте до 3 лет этиология респираторных инфекций нередко связана с несколькими возбудителями. Одним из важных компонентов патогенного воздействия респираторных вирусов является ухудшение мукоцилиарного клиренса, который облегчает продвижение бактерий в нижние отделы дыхательных путей. Одновременно с подавлением фагоцитарной активности альвеолярных макрофагов происходит блокада внутриклеточных бактерицидных процессов [7]. В результате этого создаются хорошие условия для присоединения бактериальной инфекции и формирования вирусно-бактериальных ассоциаций. Чаще всего при ОРВИ выявляется инфицирование Mycoplasma pneumonia.
В основном патогенные микроорганизмы проникают в организм через верхние дыхательные пути. Но респираторный тракт имеет систему защиты, которая препятствует фиксации микроорганизмов на слизистой, их размножению и повреждению эпителия дыхательных путей. Верхние дыхательные пути имеют мукоцилиарную и иммунную системы защиты. Мукоцилиарная защита осуществляется благодаря движению ресничек респираторного эпителия, которое обеспечивает удаление секрета вместе с микроорганизмами, проникшими в дыхательные пути. В состав секрета, кроме того, входят вещества, препятствующие адгезии бактерий и вирусов [8]. Если микроорганизмам удается преодолеть мукоцилиарный барьер и закрепиться на слизистой дыхательных путей, в процесс защиты включаются иммунные механизмы. Главными иммунными факторами защиты являются фагоцитирующие нейтрофилы и Ig AS, препятствующие фиксации и размножению возбудителей [9]. Инфекционный процесс в легких развивается, с одной стороны, в результате несостоятельности защитной системы, с другой стороны, ряд возбудителей обладают тропностью к эпителию респираторного тракта и оказывают на него сильное повреждающее действие.
Таким образом, патогенное воздействие возбудителей и недостаточная система защиты респираторного тракта приводят к развитию воспалительного процесса в трахеобронхиальном дереве, которое проявляется гиперпродукцией слизи, слущиванием поверхностных слоев эпителия и, в конечном счете, приводит к нарушению мукоцилиарного транспорта, что создает условия для скопления в дыхательных путях вязкой и густой слизи. При гиперрепродукции слизи нарушается местный иммунный ответ, что способствует дальнейшей реализации воспалительного процесса и нарушению мукоцилиарного транспорта.
Диагностика при поражении респираторного тракта
• Анамнез жизни, прививочный анамнез, анамнез заболевания
• Лабораторные исследования позволяют подтвердить предполагаемый диагноз бактериальной инфекции. Различают клинические, бактериологические, иммунологические и серологические методы исследования [10]
• Консультация пульмонолога, аллерголога
Из бактериологических методов наибольшее значение имеет культуральный метод, который заключается в заражении определенных клеток материалом, полученным от больных. Чувствительность и специфичность метода 100%-нтна, но высокая трудоемкость и себестоимость не позволяет использовать его широко.
Для определения антигенов указанных возбудителей используется иммуноферментный анализ и метод прямой иммунофлюоресценции.
К молекулярно-биологическим методам относится полимеразная цепная реакция, основанная на выявлении ДНК (РНК). Чувствительность и специфичность составляют 70%. Высокая себестоимость ограничивает широкое использование данного метода.
Наиболее широко используется серологический метод диагностики, основанный на определении антител классов А, G, M с помощью иммуноферментного, иммунофлюоресцентного анализа и реакции связывания комплемента [11].
Лабораторные данные не всегда при первом исследовании дают ожидаемый результат. По-прежнему остается важным анализ клинических данных в совокупности с динамикой лабораторных показателей. Приоритетными все-таки считаются клинические и инструментальные методы исследования, динамика которых позволяет не только определять степень активности инфекционного процесса, но и оценивать эффективность терапии.
В литературе встречаются указания на наличие инфицирования при различных заболеваниях. По данным Савенковой М.С., при крупе каждый шестой ребенок был инфицирован различными видами хламидий, высокая степень инфицированности была выявлена у больных бронхитом (17,4%), бронхиальной астмой (27,7%).
Нередко внутриклеточные возбудители сочетаются с бактериальной флорой или вирусной инфекцией [11]. В данном случае клиническая картина может иметь свои особенности. И решение вопроса о необходимости этиотропной терапии должно решаться только по совокупности клиники и результатов лабораторного обследования.
Для определения особенностей течения острого бронхита инфекционного генеза нами проведено клинико-инструментальное исследование 200 детей, в возрасте от 1--9 мес до 4 лет с острым простым бронхитом инфекционного генеза. Анализ результатов исследования показал, что у детей первого года жизни острый бронхит был первым у 95%, вторым -- у 4%, третьим -- у 1%. В группе детей старше года эпизод острого бронхита был первым у 70%, вторым -- у 24%, третьим -- у 5%, четвертым -- у 1%. Таким образом, у большинства детей (95 и 70%) острый бронхит инфекционного генеза впервые развивается именно на первом году жизни. В тоже время у 30% детей в возрасте от года до 3 лет бронхит приобретает рецидивирующий характер, что требует особого внимания к проведению восстановительной терапии у детей, перенесших бронхит в раннем детстве и после первого эпизода заболевания проводить комплексную реабилитацию с включением иммунореабилитации.
Установлено, что у детей первого года жизни бронхит чаще развивался при аденовирусной (24%) и при сочетании риносинцитиальной вирусной и аденовирусной этиологии (29%), реже риносинцитиальной вирусной инфекции (8%), у 4% бронхит развивался при гриппозной и парагриппозной этиологии заболевания. У детей в возрасте 2--3 лет бронхит был достоверно чаще, обусловлено это риносинцитиальной вирусной инфекцией (39%) (р 38,0 > 3 дней
• одышки без обструкции
• ассиметрии хрипов
• лейкоцитоза > 15х109
В тех случаях, когда имеются показания для назначения антибактериальной терапии, выбор стартового препарата необходимо осуществлять, ориентируясь на предполагаемую этиологию возбудителя. Бактериальные трахеобронхиты и бронхиты чаще обусловлены стрептококками (в основном -- пневмококком), гемофильной палочкой и моракселлой. Следует также учитывать увеличение роли внутриклеточных возбудителей (микоплазма, хламидии и др.) в этиологии инфекции нижних отделах респираторного тракта. Отсутствие терапевтического эффекта от применения стартовой антибактериальной терапии в течение 2--3 дней может быть обусловлено атипичными возбудителями. При этом препаратами выбора следует считать макролиды.
Назначение иммунотропных препаратов показано при рецидивирующих и осложненных формах острых респираторных заболеваний как с лечебной, так и с профилактической целью.
Варианты иммунотерапии [12]
• Заместительная (донорские препараты Ig, цитокинов, клеток, гормонов, компонентов донорской плазмы, генов)
• Иммунодепрессия (трансплантология, аутоиммунные болезни, хроническое иммунное воспаление)
• Вакцинация (формирование иммунологической памяти)
• Специфическая иммунотерапия (АСИТ)
• Иммуномодуляция (иммуностимуляция, иммунокоррекция)
Именно иммуномодуляция приводит к «нормализации и активации собственных клеток иммунитета.
Лекарственные средства, обладающие иммунотропной активностью, в терапевтических дозах восстанавливают функции иммунной системы (эффекторную иммунную защиту). К препарату с данным механизмом действия относится бактериальный лизат Бронхо-Ваксом. С позиций современной медицины бактериальные лизаты индуцируют рецепторы врожденного иммунитета (в частности, TLR), опосредующих запуск продукции провоспалительных цитокинов и активацию гуморального и клеточного звена местного иммунитета. Захват и переработка компонентов препарата антигенпрезентирующими клетками (фагоцитами, дендритными клетками) с последующим представлением антигенных детерминант Т- и В-лимфоцитам приводит к активации адаптивного иммунитета, в т. ч. продукции специфических антител. Особенно важна для респираторной патологии стимуляция бактериальными лизатами секреции IgA, поскольку IgA занимает стратегическую позицию на поверхности слизистой оболочки и является фактором первой линии защиты.
Таким образом, бактериальные лизаты способствуют восстановлению естественной защиты дыхательных путей за счет усиления реакций врожденного и приобретенного иммунитета против наиболее распространенных респираторных патогенов.
Препарат содержит лизаты бактерий – Haemophilus influenzae, Streptococcus pneumonia, Streptococcus viridans, Streptococcus pyogens, Klebsiella pneumoniae, Klebsiella ozaenae, Staphylococcus aureus, Moraxella catarrhalis.
Именно вышеперечисленные микроорганизмы нередко являются этиологическими факторами заболеваний респираторного тракта.
Лекарственный препарат с выраженным иммуностимулирующим действием Бронхо-Ваксом способствует увеличению продукции IgА, которые секретируются слизистой оболочкой дыхательных путей, а также повышению уровня циркулирующих Т-лимфоцитов.
Только своевременная и комплексная диагностика позволяет установить правильный диагноз и определить правильную тактику ведения пациента как в остром периоде заболевания, так и выработать тактику реабилитационных мер, включая в состав, кроме общеукрепляющих мер профилактики, вакцинацию и иммунотропную терапию.
Из анамнеза жизни известно, что ребенок от 2-й беременности, срочных родов. Данная беременность протекала на фоне токсикоза в первом триместре, анемии. Роды срочные самостоятельные. Масса тела при рождении 4 кг, длина 54 см. Закричал сразу, оценка по Апгар 8/9. К груди приложен на 1-е сутки. БЦЖ в р/доме. На грудном вскармливании, прикормы по возрасту. Период новорожденности без особенностей. Психомоторное развитие соответствует возрасту. Привит по возрасту. Аллергоанамнез не отягощен. Наследственность не отягощена. Болеет ОРВИ редко.
Эпиданамнез: кашлял отец.
Анамнез заболевания: Ребенок заболел остро 9 дней назад. Заболевание началось с субфебрильной лихорадки, ринита, покашливания. Получал симптоматическую терапию, на фоне которой состояние улучшилось. Однако на 7-й день от начала заболевания вновь отмечался подъем температуры до 38 0С, усилился кашель. На 9-й день от начала заболевания появилось затрудненное дыхание.
При осмотре: Состояние средней тяжести, симптомы интоксикации выражены умеренно. Лихорадка при осмотре, температура 37,8 0С , ЧД 46, ЧСС 130.
Кожа бледная, чистая. Цианоз носогубного треугольника, усиливающийся при беспокойстве. Слизистые чистые, гиперемия в зеве.
Выражена одышка экспираторного характера. В легких дыхание жесткое, проводится во все отделы. Выслушиваются хрипы сухие с обеих сторон, в нижних отделах легких влажные средне- и мелкопузырчатые. Тоны сердца приглушены.
Живот мягкий, печень, селезенка не увеличены.
Стул без патологических примесей, диурез адекватный.
Данные лабораторного обследования:
ОАК : Hb 120, эритроциты 4,2, лейкоциты 15, сегментоядерные нейтрофилы 37, палочкоядерные нейтрофилы 2, лимфоциты 49, моноциты 10, эозинофилы 2, СОЭ 16 мм/час.
По данным общего анализа мочи, патологии не выявлено.
По данным биохимического анализа крови, все показатели (К, Nа, Са, Р, о.белок, билирубин, АЛТ, АСТ, мочевина) в пределах возрастной нормы.

Определяется инфильтративная тень в области верхней доли правого легкого. Легочный сосудистый рисунок обогащен с обеих сторон с выраженным интерстициальным компонентом.
Поставлен предварительный диагноз: Острое респираторное заболевание. Обструктивный бронхит, средне-тяжелое течение. ДН11. Правосторонняя пневмония.
При серологическом исследовании сыворотки крови были выявлены антитела класса М к Mikoplasma Pneumonia, превышающие допустимую норму (1:400).
Наличие инфильтративной тени в области верхней доли правого легкого и лабораторно выявленная микоплазменная инфекция, позволили предположить участие в этиологии данного заболевания смешанной кокковой и микоплазменной флоры.
Была назначена следующая терапия:
Ингаляции сальбутамола 3 р/сут через небулайзер.
Спирамицин в дозе 1500 млн. МЕ/10 кг в сутки, т. е. 3 млн МЕ в сутки в 2 приема.
Назначенная этиотропная терапия спирамицином была продолжена до 7 дней.
Через 3 дня терапии отмечалась положительная рентгенологическая динамика. Уменьшение интенсивности и размера инфильтрата. Сохраняется обогащение, сосудистый рисунок обогащен с обеих сторон.
С первого для АБ-терапии был назначен бактериальный лизат Бронхо-Ваксом по 1 капсуле 1 раз в день с целью иммуностимуляции.
После курса АБ-терапии (7 дней) была продолжена терапия бактериальным лизатом Бронхо-Ваксомом детский до 10 дней с последующими рекомендациями продолжить 2 цикла 10-дневной терапии Бронхо-Ваксомом по 1 капсуле 1 раз в день, с интервалами между циклами 20 дней.
Клиническое выздоровление сочеталось с нормализацией уровня антител класса IgМ и G.
Заключение по истории болезни
Таким образом, можно сделать вывод о том, что назначение антибактериальной терапии в сочетании с Бронхо-Ваксомом показало свою высокую активность в отношении ряда грамположительных кокков (стрептококков и пневмококков), внутриклеточных возбудителей. Данная терапия позволила совместить антибактериальный эффект с иммуномодулирующим, что способствовало выздоровлению и предотвращению рецидива.
Литература
1. Альбицкий В.Ю., Баранов А.А. Часто болеющие дети. Клинико- социальные аспекты. Пути оздорвления: межвуз. сб. науч. тр. Сарат. гос. ун-т; Саратов: Изд-во Сарат. ун-та, 2006: 183.
2. Caers G. Recurrent infections of the upper respiratory tract: their medical treatment. Acta-Otorhinolaryngology-Belgium, 2003, 47(2): 221-229.
3. Острые респираторные заболевания у детей: лечение и профилактика. Научно-практическая программа, 2002.
4. Учайкин В.Ф. Руководство по инфекционным болезням у детей. М.: Гэотар Медицина, 2002: 824.
5. Коровина Н.А., Заплатников А.Л. Респираторный микоплазмоз у детей. РМЖ, 2002, 45(13-14): 560-561.
6. Савенкова М.С. Хламидийная и микоплазменная инфекции в практике педиатра. Консилиум Медикум. Приложение №1, 2005: 10-15.
7. Самсыгина Г.А. Антибиотики в лечении острых бронхитов у детей. Лечащий врач, 2001, 1: 12–15.
8. Таточенко В.К. Антибиотики при бактериальных заболеваниях дыхательных путей у детей. Респираторные заболевания в педиатрической практике, 2002, 1: 1-3.
9. Rogala B, Gluck J, Mazur B. Do the molecules CD26 and lymphocytes activation gene-3 differentiate between type 1 and 2 T cell response. J Investig Allergol Clin Immunol., 2012, 1(3): 198-203.
10. Таточенко В.К., Шамансурова Э.А. Серологическая и клиническая характеристика респираторного хламидиоза у детей первых месяцев жизни. Актуальная микробиология и клинические проблемы хламидийной инфекции, М. 1990.
11. Запруднов А.М., Мазанкова Л.Н. Хламидийная инфекция у детей: диагностика, лечение, профилактика. Российский вестник перинатологии и педиатрии, 2002, 3: 46-48.
12. Справочник Видаль. Лекарственные препараты в России. М., АстраФармСервис, 2006: 345.
Источник: Медицинский совет, № 6, 2015
Читайте также:


