Профилактика инфекции при гистероскопии
Гистероскопия – малоинвазивная процедура, во время которой используется небольшой телескопический инструмент с подсветкой (гистероскоп),передающий на экран монитора изображение цервикального канала и полости матки, увеличенное в 20 раз,. Гистероскопия позволяет визуально исследовать матку и обнаружить причину заболевания Процедура выполняется под кратковременным внутривенным наркозом. Анестезиолог осматривает пациентку перед проведением анестезии и выбирает оптимальное для данной пациентки анестезиологическое пособие.
Существует два вида гистероскопии.
Диагностическая гистероскопия проводится, чтобы исследовать матку и сделать заключение о том, имеются ли в матке какая-либо патология. Диагностическая гистероскопия позволяет выявить наличие перегородок, спаек, полипов, миом в полости матки, и обнаружить, таким образом причину дисфункциональных маточных кровотечений, бесплодия, невынашивания беременности и др..
Оперативная гистероскопия проводится для коррекции выявленных патологий. Во время оперативной гистероскопии через гистероскоп вводятся дополнительные инструменты, позволяющих врачу произвести различные лечебные манипуляции. Во время хирургической гистероскопии можно удалить полипы, убрать синехии (спайки), рассечь перегородки. Эндоскопическими методами можно также удалить миому матки. Диагностическая и оперативная гистероскопия могут проводиться одновременно или как две разные процедуры, в зависимости от состояния конкретной пациентки.
Время проведения гистероскопии зависит от показаний к ней.
При подозрении на органическую патологию (миома матки, эндометриоз и др.) у женщин репродуктивного возраста исследования производили на седьмой, восьмой, девятый день менструального цикла. С целью функциональной оценки эндометрия гистероскопию проводили во вторую фазу цикла.
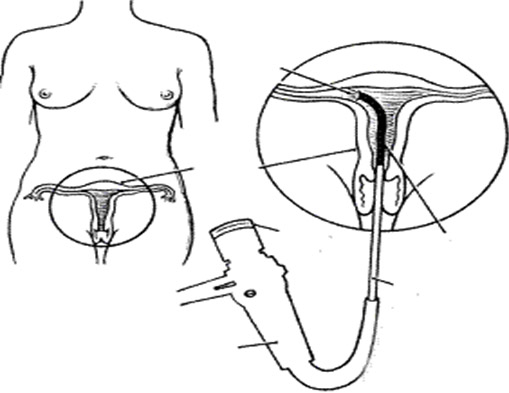
Показания для проведения гистероскопии:
- Бесплодие, вызванное спайками (рубцовой соединительной тканью) у выхода в фаллопиевы трубы, или другими причинами;
- Дисфункциональное маточное кровотечение;
- Болезненные менструации;
- Кровотечение после окончания менструации;
- Нерегулярные или необычно скудные менструации;
- Патологии полости матки, включая маточную перегородку (полоса рубцовой соединительной ткани в матке);
- Привычное невынашивание;
- Боль в области малого таза;
- Удаление небольших субмукозных миом или полипов.
Госпитализация при гистероскопии
Если во время гистероскопии производится биопсия эндометрия, результаты гистологического исследования обычно готовы через две недели. После получения результатов гистологического исследования пациентке необходимо посетить врача с целью получения рекомендаций.
Послеоперационный период после гистероскопии
Пациентка обычно испытывает небольшие спазмы и незначительные кровянистые выделения в течение одного-двух дней после гистероскопии. Ваш врач может назначить обезболивающее, чтобы снять возможный дискомфорт. Большинство пациентов могут приступить к работе на следующий день после операции.
Для минимизации риска инфицирования или развития воспалительного процесса следует избегать использования тампонов и спринцевания на протяжении одного-двух дней. После диагностической гистероскопии пациентам также в течение одного-двух дней рекомендуется воздерживаться от половых актов. После оперативной гистероскопии период воздержания составляет от одной до трех недель, в зависимости от объема проведенного вмешательства.
Гистероскопия производится после клинического обследования, включающего:
- Общий анализ крови.
- Общий анализ мочи.
- Микроскопическое исследование отделяемого половых путей.
- Биохимический анализ крови (общий белок, мочевина, биллирубин, глюкоза)
- Коагулограмма.
- Кровь на КСР (RW).
- Кровь на СПИД (ВИЧ).
- Кровь на гепатит В, С.
- ЭКГ
- Осмотр терапевта
- Группа крови и резус фактор.
- ФГ
Указанные выше исследования проводятся в амбулаторных условиях до поступления пациентки в стационар.
В настоящее время гистероскопия является неотъемлемой частью диагностических методов, которые применяются в гинекологии. Первую такую процедуру в 1869 году выполнил Панталеони. Современные гинекологи используют её не только для диагностики заболеваний органов репродуктивной системы женщины, но и для оперативного лечения заболеваний, при которых патологический процесс расположен в полости матки.
Требования к проведению гистероскопии
Гистероскопия относится к инвазивным методам исследования, и, как и другие аналогичные процедуры, требует определённых навыков: соблюдения стерильности и алгоритма операции, правильного ведения послеоперационного периода. Если эти требования нарушаются, то после гистероскопии могут развиться осложнения, которые угрожают здоровью и жизни пациентки.
Наиболее частыми осложнениями послеоперационного периода, особенно после продолжительных и сложных эндоскопических операций, являются инфекционные процессы в матке. Они проявляются высокой гипертермией, болью внизу живота, в промежности, появлением большого количества гнойных выделений из половых путей женщины, у которых имеется зловонный запах.
Часто также увеличивается объём кровянистых выделений из влагалища, в них появляются сгустки. Это приводит к кровопотере и в некоторых случаях становится причиной геморрагического шока. Такие состояния требуют госпитализации пациентки после гистероскопии.
Женщинам, у которых развились инфекционные осложнения после гистероскопии, назначают пятидневный или десятидневный курс антибактериальной терапии. Поскольку при проведении гистероскопии общепринятой практикой является госпитализация женщин в стационар на один день, то насущной проблемой современной гинекологии является поиск средств профилактики инфекционных осложнений. Это связано с тем, что микробная флора влагалища имеет особенности – она представлена в виде бактериальных ассоциаций.
Его принимают всего лишь однократно, но, учитывая продолжительный период действия фармакологических веществ, которые входят в состав препарата, пациенток выписывают из стационара в кратчайшие сроки после гистероскопии. Если сохраняется высокий риск развития осложнений, то Сафоцид принимают амбулаторно на седьмой день после гистероскопии.
Кому показана профилактика осложнений после гистероскопии
Профилактика инфекционных осложнений после гистероскопии показана, прежде всего, женщинам репродуктивного или перименопаузального возраста, которым проведена плановая или ургентная гистероскопия с диагностической или же лечебной целью. Также её назначают родильницам, которым в послеродовом периоде проводится гистероскопия. К категории лиц, которым выполняют профилактику осложнений после гистероскопии, относятся женщины, которым во время операции выполнялась эта процедура.
Пациентки, которым выполнялась процедура, должны знать, что после гистероскопии боли не должны их беспокоить дольше одного дня. Количество геморрагических выделений из влагалища должно с каждым днём уменьшаться. Ни в коем случае не должно быть гнойных выделений. Появление зловонного запаха из влагалища является прямым показанием для госпитализации женщины после гистероскопии.
Ей назначают интенсивное лечение, направленное на снижение интоксикации, противовоспалительную терапию несколькими антибиотиками, а при необходимости выполняют оперативное вмешательство. К сожалению, если не назначить с профилактической целью после гистероскопии эффективные противобактериальные препараты, то затем во имя спасения жизни пациентки ей приходится ампутировать матку.
Другие осложнения после гистероскопии
Иногда после гистероскопии женщины жалуются на боль в животе. Её причиной может быть механическая травма. Это происходит в том случае, когда хирург не владеет в совершенстве техникой гистероскопии и во время процедуры перфорирует стенку матки. Спустя два дня у пациентки поднимается до высоких цифр температура тела, её беспокоят интенсивные боли в животе, которые плохо купируются анальгетиками.
При осмотре женщины живот вздут, не участвует в акте дыхания. Дальнейшее обследование показывает, что передняя брюшная стенка сильно напряжена. Всё это говорит о таком осложнении после гистероскопии, как перитонит. В этом случае пациентке проводят операцию и назначают интенсивную антибактериальную и противовоспалительную терапию.
Ещё одним осложнением после гистероскопии является геморрагический шок. Он развивается в том случае, если после операции женщина не обращает внимания на объём и характеристику выделений из влагалища. Маточное кровотечение после гистероскопии развивается вследствие повреждения крупных сосудов, грубых манипуляций гистероскопом в полости матки, а также из-за индивидуальных особенностей кровоснабжения матки.
Аннотация научной статьи по клинической медицине, автор научной работы — Селихова М.С., Михайловская М.А., Панкратов С.Б.
Похожие темы научных работ по клинической медицине , автор научной работы — Селихова М.С., Михайловская М.А., Панкратов С.Б.
PREVENTION OF INFECTIOUS COMPLICATIONS AFTER HYSTEROSCOPY
The paper presents data of studying a combination drug Safocide for prevention of infectious complications after hysteroscopy upon early discharge of the patient. Laboratory and specialized examinations confirmed the clinical effect of the method.
М. С. Селихова, М. А. Михайловская, С. Б. Панкратов
Волгоградский государственный медицинский университет, кафедра акушерства и гинекологии
ПРОФИЛАКТИКА ИНФЕКЦИОННЫХ ОСЛОЖНЕНИЙ У ПАЦИЕНТОК ПОСЛЕ ГИСТЕРОСКОПИИ
Ключевые слова: гистероскопия, послеоперационный период, инфекционные осложнения,
сафоцид, ранняя выписка.
M. S. Selikhova, M. A. Mikhailovskaia, S. B. Pankratov
PREVENTION OF INFECTIOUS COMPLICATIONS AFTER HYSTEROSCOPY
The paper presents data of studying a combination drug Safocide for prevention of infectious complications after hysteroscopy upon early discharge of the patient. Laboratory and specialized examinations confirmed the clinical effect of the method.
Key words: hysteroscopy, postoperative period, infectious complication,
Safocide, early discharge.
Гистероскопия является неотъемлемой частью современной гинекологии. Впервые гистероскопия была выполнена в 1869 году Pantaleoni. В настоящее время это не только один из самых информативных методов диагностики различной внутриматочной патологии, но и метод хирургического лечения в пределах полости матки. Вместе с тем, как любой инвазивный метод, гистероскопия требует соблюдения всех необходимых правил ее проведения и ведения послеоперационного периода. При нарушении этих условий могут возникнуть серьезные осложнения, представляющие опасность здоровью, а иногда и жизни женщины. Наиболее частым осложнением в послеоперационном периоде являются инфекционные осложнения, особенно после проведения сложных эндоскопических, длительных по времени операций. Проведение традиционной антибактериальной терапии требует пребывания пациентки в стационаре в течение 5-10 дней или ежедневного посещения женской консультации. При этом общепринятой тактикой является выполнение операции на следующий день после поступления пациентки в стационар, а выписка осуществляется на второй-третий день после ее выполнения.
В связи с этим поиск высокоэффективных средств профилактики инфекционных осложнений после гистероскопии с учетом целесообразности ранней выписки пациентки и особенностей современной флоры, представленной в виде микробных ассоциаций, является насущной проблемой современной гинекологии.
Проведено открытое рандомизированное проспективное исследование на базе гинекологического отделения МУЗ КБ № 7 Волгограда (85 коек) и гинекологического отделения ВМКЦ ФМБА России (30 коек). Обследованы 80 пациенток
после гистероскопии, которые методом случайной выборки были разделены на 2 группы: группа сравнения (40 женщин) - пациентки с общепринятой тактикой ведения (низкий инфекционный риск - без антибактериальных средств, имеются факторы риска - курс антибактериальной терапии в условиях стационара).
Основная группа (40 женщин) - пациентки, которым профилактика инфекционных осложнений проводилась сафоцидом. Назначение сафоцида было дифференцированным: низкий инфекционный риск однократно сразу после операции, при наличии факторы риска - сафоцид в 1-й и 7-й день послеоперационного периода (повторный прием препарата проводился амбу-латорно).
Пациентки низкой степени инфекционного риска: плановая гистероскопия, протекающая без осложнений.
Пациентки высокой степени инфекционного риска: с неразвивающейся беременностью, гистероскопия с повышенной кровопотерей, технические сложности во время гистероскопии.
В процессе исследования 3 пациентки, получавших сафоцид, и 7 пациенток из группы сравнения, включенных на первом этапе в исследование, не выполнили рекомендации врачей и не обратились на 7-е и 14-е сутки для проведения обследования и оценки эффективности, в связи с чем они были исключены из данного исследования.
Таким образом, к концу исследования основную группу составили 37 пациенток, группу сравнения - 33 женщины.
Женщины в репродуктивном или перимено-паузальном возрасте, которым в плановом или срочном порядке проведена гистероскопия с диагностической или лечебной целью.
1. Родильницы, которым гистероскопия проводится в послеродовом или послеоперационном периоде.
2. Пациентки с осложненной гистероскопией (кровотечение, перфорация матки, переход на лапаротомию).
3. Пациентки, которым во время операции проводились гистероскопия и лапароскопия.
Контроль за эффективностью осуществлялся в два этапа:
- клинические данные (жалобы, температура тела, характер влагалищных выделений);
- лабораторные показатели (общий анализ крови, влагалищный мазок, экспрессия TRL в крови и влагалищных выделениях).
TLR4 определяли методом двухцветной проточной цитофлуорометрии (Beckman Coulter FC 500) с помощью моноклональных антител фирмы Immunotech).
Эффективность оценивалась на 7-е сутки у пациенток низкого инфекционного риска и дважды на 7-е, 14-е сутки при высоком риске.
Обработка полученных данных выполнялась с помощью пакета программ STATISTICA for Windows 6.0 Stat-Soft.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Данные отчетов гинекологических отделений, где проводилось исследование, свидетельствуют об увеличении частоты гистероскопий в последние годы: так если в 2009 году частота гистероскопий составила 147, в 2010 - 189, то в 2011 году возросла до 200 операций в год.
Все пациентки поступали в стационар после предоперационного обследования в соответствии с общепринятыми стандартами. Возраст обследованных пациенток был от 27 до 59 лет и составил 47,4 ± 2,1 в основной группе и 48,1 ± 1,4 в группе сравнения. Результаты обследования свидетельствуют о наличии экстрагенитальной патологии как у пациенток основной группы, так и группы сравнения. Причем в обеих группах преобладала патология желудочно-кишечного тракта и мочевыводящих путей.
Структура гинекологической патологии у обследованных пациенток представлена в табл. 1.
Гинекологическая заболеваемость у обследованных пациенток
Нозология Основная группа (n = 37) Группа сравнения (n = 33)
Эрозия шейки матки 13 (35,1 %) 4 (12,1 %)
Хр. сальпингоофорит 7 (28,9 %) 2 (6,0 %)
Миома матки 14 (37,8 %) 2 (6,0 %)
Эндометриоз 2 (5,4 %) 1 (3,0 %)
Полип эндометрия 5 (13,5 %) 1 (3,0 %)
Полип церв. канала 2 (5,4 %) -
Гиперплазия эндометрия 5 (13,5 %) -
Внематочная беременность 1 (2,7 %) 2 (6,0 %)
Перфорация матки во время мед. аборта в анамнезе 1 (2,7 %) -
Нарушения менструального цикла 6 (16,2 %) 3 (9,0 %)
Киста яичника 1 (2,7 %) 1 (3,0 %)
Обращает на себя внимание высокая частота воспалительных заболеваний в структуре перенесенной ранее гинекологической патологии у обследованных пациенток.
Наиболее частым показанием к проведению гистероскопии в обеих группах были гиперпластические процессы эндометрия (38,2 % - в основной группе и 22,2 % - в группе сравнения) и полипы эндометрия (38,2 и 56,7 % соответственно). Значительная часть операций проводилась с целью уточнения диагноза миомы матки (17,6 % - в основной и 11 % - в группе сравнения) и эндомет-риоза (8,8 и 11 % соответственно). Существенных различий в показаниях в сравниваемых группах нет, что подтверждает случайное распределение пациенток по группам.
Ведение послеоперационного периода у всех пациенток проводилось в соответствии с рандомизацией. Количество пациенток низкого инфекционного риска составило меньшинство в обеих группах, то есть 9 пациенток (24,1 %) - в основной группе и 8 (23,9 %) - в группе сравнения.
Все пациентки основной группы получали сафоцид в день операции, были выписаны
Показатели микроскопии влагалищного мазка коррелируют с данными клинических наблюдений и подтверждают отсутствие патогенной флоры у пациенток обеих обследованных групп.
Менее выраженная клиническая эффективность традиционной послеоперационной фармакотерапии по сравнению с сафоцидом в настоящем исследовании ассоциировлась с менее выраженной экспрессией TLR-4 на гра-нулоцитах и моноцитах [(12,7 + 0,9) % ^ (6,4 + 0,32) %]. Исходя из того, что группы в начале исследования были сопоставимыми по всем
на следующий день после ее проведения, при наличии факторов риска инфекционных осложнений им был дан сафоцид для повторного приема на 7-е сутки. Пациентки группы сравнения низкого инфекционного риска также выписаны на вторые сутки с рекомендациями обратиться к врачу на 7-е сутки для проведения контрольного обследования и получения результатов гистологического исследования. Пациентки группы сравнения, имеющие факторы инфекционного риска, находились в стационаре в течение 5-8 дней и получали общепринятую антибактериальную терапию (цефалоспорины 2-3-го поколения).
На 7-е сутки послеоперационного периода проводилась оценка эффективности проводимой профилактики инфекционных осложнений после гистероскопии (табл. 2).
Ни у одной из обследованных пациенток обеих групп не было инфекционных осложнений в послеоперационном периоде.
Показатели общего анализа крови указывают на неосложненное течение послеоперационного периода в обеих группах (табл. 3).
параметрам, мы предположили, что сафоцид может обладать собственным иммунотропным действием.
Данных о возможном прямом вмешательстве флуконазола на экспрессию TLR-4 мы в литературе не встретили, однако усиленная его экспрессия на фоне грибковой инвации [4] должна уменьшаться на фоне эффективной противогрибковой терапии, что входит в противоречие с полученными нами результатами.
Третьим компонентом сафоцида является секнидазол - синтетическое производное нитро-имидазола. Несмотря на то, что для препаратов
Гематологические показатели обследованных пациенток
Пациентки обследованных групп
Показатели До операции (П = 80) 7-е сутки после гистероскопии
Основная группа (П = 37) Группа сравнения (П = 33)
Гемоглобин, г/л 128 ± 10,1 121 ± 14,4 120 ± 13,1
Гематокрит 39 ± 5,4 38,0 ± 12,1 37 ± 12,6
Эритроциты, *1012 л 4,2 ± 0,4 4,0 ± 0,5 4,1 ± 0,6
Лейкоциты 8,9 ± 1,2* 7,2 ± 0,7* 8,5 ± 1,1
Эозинофилы 3,2 ± 0,2 3,56 ± 0,4 3,5 ± 0,2
палочки, % 5,1 ± 0,8 5,8 ± 0,8 6 ± 0,7
сегменты, % 54,1 ± 11,3 59,21 ± 3,1 57,7 ± 17,1
Базофилы, % 0,38±0,01 0,37 ± 0,02 0,4 ± 0,01
Лимфоциты, % 25,4±6,7* 24,6 ± 5,6* 22,6 ± 9,1
Моноциты,% 4,2 ± 0,7* 4,1 ± 0,4* 4,1 ± 0,6
СОЭ, мм/ч 9,1 ± 12,4 15,0 ± 11,8 15,9 ± 13,1
* Здесь и в табл. 3 - достоверность р Не можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
1. Гинекология: национальное руководство / Под общ. ред. В. И. Кулакова и др. - М., ГЭОТАР-Медия, 2007.
2. Schmidt M., Raghavan B, Muller V, et al. // Nature immunology. - 2010. - № 11 (9). - Р. 814-819.
3. Zhao J. // Innate Immunity. - 2009. - № 15 (3). -Р. 155-168.
4. Banjanac M., Nujic K., Vrancic V., et. al. // British Journal of Pharmacology. - 2012. - № 165 (5). -Р. 1348-1360.
5. Shalhoub J., Flack-Hansen N. A, Davies A. H., et. al. // J. Inflammation. - 2011. - № 8. - Р. 9-24.
Данные бактериоскопии у пациенток сравниваемых групп через 7 дней после гистероскопии
Параметры бактериоскопии Основная группа Группа сравнения
Гистероскопия — это осмотр канала шейки матки и внутренней части матки с помощью тонкой и гибкой трубки, которая называется гистероскоп. Устройство вводится через влагалище, чтобы осветить поверхность органов и передать изображение на экран.
Гистероскопия используется для диагностических и терапевтических целей: биопсии, удаления полипов, спаек, коагуляции кровотечений. Диагностическая гистероскопия осуществляется в кабинете врача и не требует общего наркоза. Более инвазивные лечебные процедуры выполняются в операционных.
Показания к проведению гистероскопии
- Гистероскопия выполняется после аномального результата мазка Папаниколау для более детального изучения шейки матки на предмет дисплазии или рака.
- Патологические маточные кровотечения или кровотечения после менопаузы могут быть вызваны доброкачественными опухолями матки, которая осматривается и удаляется во время гистероскопии.
- Гистероскопия используется для диагностики причин бесплодия или множественных выкидышей, так как причиной могут быть спайки или аномалии развития матки и фаллопиевых труб.
- Множественные внутриматочные спайки (синдром Ашерман), полипы, а также смещенные внутриматочные спирали могут быть удалены во время хирургической гистероскопии.
Терапевтическая гистероскопия устраняет многие проблемы матки, избавляя от необходимости проведения открытой абдоминальной хирургии. Небольшие миомы удаляются при помощи гистероскопа. Биопсия или абляция эндометрия, необходимая при гиперпластических процессах эндометрия и обильных кровотечениях, также проводится во время процедуры.
Беременность является основным противопоказанием проведения процедуры.
Гистероскопия при бесплодии
Репродуктивная медицина использует возможности гистероскопии для точной диагностики любых изменений канала шейки матки или полости матки у женщин с бесплодием или проблемами с искусственным оплодотворением.
Различные патологии, которые вызывают проблемы с зачатием или вынашиванием ребенка, успешно устраняются при помощи гистероскопии:
- Стенозы и сращения шейки матки исправляются механической дилатацией.
- Шеечные и маточные полипы удаляются механически ножницами, захватами или с помощью резектоскопа.
- Маточная катетеризация открывает проходы в засоренные маточные трубы, вычищает лишнюю слизь.
Диагностическая гистероскопия помогает обнаружить скрытые патологии, связанные с невынашиванием беременности: большие субмукозные миомы и спайки являются важными причинами бесплодия. До появления данной процедуры приходилось проводить открытую полостную операцию со многими осложнениями. Гистероскопическая коррекция пороков (наличие перегородки и Т-образной матки) сокращает количество выкидышей на ранних сроках беременности.
Гистероскопия и абляция эндометрия
Абляция эндометрия требуется для лечения аномальных маточных кровотечений. Однако перед процедурой необходимо полностью исключить рак эндометрия или гиперплазии (разрастание тканей). Во время процедуры применяется резектоскоп — электрод в виде петли, которая срезает осторожно тонкий слой эндометрия, исключая вероятность перфорации матки. Абляция уничтожает 1-2 мм верхнего слоя слизистой оболочки, но действие радиоволн распространяется на глубину до 5 мм, что приводит к коагуляции радиальных ветвей маточной артерии. В результате процедуры исключается регенерация эндометрия. На протяжении шести стенки матки покрываются рубцами и сжимаются, чем устраняется проблема — прорывные кровотечения или обильные менструации.
Порядок проведения гистероскопии
После опорожнения мочевого пузыря пациентке предлагают занять гинекологическое кресло. Возможно подключение системы для внутривенного введения анестезии. Затем врач очищает раствором антисептика область влагалища и раскрывает шейку матки для введения гистероскопа. Жидкость или газ используются для наполнения полости матки с целью лучшей визуализации. Врач осматривает стенки матки на предмет отклонений от нормы, делает снимки или видео. Собирает необходимые материалы для анализов (биоптаты). Для проведения дополнительных процедур (удаление полипа, спайки) инструменты вводятся через трубку гистероскопа. После выполнения всех манипуляций врач осторожно выводит все инструменты.
Плановая гистероскопия должна включать следующие мероприятия:
- Подготовку кишечника (накануне манипуляции делают очистительную клизму);
- Опорожнение мочевого пузыря перед исследованием.
Операцию проводят натощак!
Плановую гистероскопию лучше проводить в ранней пролиферативной фазе менструального цикла (оптимально на 5-7 день менструального цикла), когда эндометрий и слабо кровоточит. Однако бывают исключения, когда необходимо оценить состояние эндометрия в секреторную фазу менструального цикла. В этих случаях гистероскопию проводят за 3-5 дней до менструации. Состояние стенок матки можно оценить при контрольной гистероскопии, после удаления слизистой оболочки.
Гистероскопия — метод обследования матки при помощи гистероскопа (тип эндоскопического оборудования), который позволяет провести диагностику и лечебные манипуляции (по показаниям).
Данная манипуляция бывает нескольких видов:
- Диагностическая (для обнаружения патологии)
- Лечебная (для устранения нарушения)
- Контрольная (для проверки результата)
Гистероскоп бывает двух типов: жесткий и гибкий. Он оснащен источником света, оптикой, гистеропомпой и видеосистемой, состоящей из видеокамеры, видеомонитора и кабеля. Все это позволяет провести точную диагностику и, при необходимости, оперативное вмешательство.
Данная процедура позволяет не только обследовать внутреннюю область матки, но и провести малоинвазивное хирургическое вмешательство. Поэтому врач назначает гистероскопию в таких случаях, как:
- Наличие аномалий или пороков развития матки и фаллопиевых труб (перегородки, сращения и др.)
- Предполагается развитие злокачественных или доброкачественных новообразований (опухолей)
- Появление изменений в состоянии или структуре эндометрия (полипы, гиперплазия, эндометриоз)
- У пациентки имеются миоматозные подслизистые узлы
- Вероятно появление прободения матки
- Нарушения месячного цикла, развитие постменопаузальных кровотечений
- Диагностировано бесплодие
- Для контроля за состоянием, а также устранения различных нарушений, появившихся после:
- Выполнения медицинского аборта
- Прекращения неразвивающейся беременности, невынашивания беременности
- Проведения кесарева сечения
- Появления послеродового воспаления
- Неудачных попыток ЭКО (экстракорпорального оплодотворения)
- Выполнения гормональной терапии или оперативного вмешательства
- Установки внутриматочной спирали
Гистероскопия позволяет провести хирургические манипуляции точно и с минимальным нарушением внутренних стенок матки, что обеспечивает быстрое заживление. Особенно данная особенность процедуры важна для женщин, которые планируют забеременеть.
Перед назначением гистероскопии необходимо пройти несколько типов обследований:
- Анализы крови:
- Общий
- Исследования на заболевания:
- Сифилис
- Гепатит
- ВИЧ
- Биохимический
- Исследование свертываемости
- Определение группы крови, резус-фактора (если они не были выяснены ранее)
- Общий анализ мочи
- Электрокардиограмма (ЭКГ)
- Кольпоскопия
- Мазок на флору половых путей
- Снимок легких
- УЗИ органов малого таза
- Исследование на онкоцитологию
Также следует пройти осмотр у терапевта. Может потребоваться дополнительное обследование иных органов, если существует подозрение на их патологию, чтобы избежать риска в процессе операции.
Необходимо предупредить врача о приеме лекарственных препаратов. Перед проведением гистероскопии нужно прекратить использование медикаментов, разжижающих кровь.
Как и любая другая оперативная процедура, гистероскопия имеет противопоказания:
- Чрезмерное кровоотделение
- Рак шейки матки
- Наличие внематочной беременности
- Патологии сердечно-сосудистой системы, почек или печени
- Стеноз шейки
- Воспаление половых органов
- Острые формы инфекционных заболеваний
При проведении гистероскопии характерен такой ход операции, как:
- Обработка тканей шейки матки интимной зоны антисептическими средствами
- Фиксация шейки органа зеркалами
- Для измерения размера матки вводится зонд
- Проводятся расширяющие процедуры при помощи жидкости или газа
- После этих манипуляций в полость данного органа вводится гистероскоп, который передвигают по часовой стрелке
- Проводится осмотр тканей, их структуры и формы
- При необходимости выполняются лечебные или малоинвазивные хирургические манипуляции
В зависимости от типа вмешательства, которое необходимо провести, гистероскоп может быть оснащен:
- Щипцами для проведения биопсии (взятие образца тканей для дальнейшего исследования)
- Ножницами
- Электродами (обеспечивающими коагуляцию тканей)
- Лазером (для удаления новообразований и патологий или рассечения перегородки и т. п.)
Процедура позволяет малотравматично устранить такие новообразования матки, как:
- Полипы
- Перегородки
- Остатки плода или его оболочек
- Сращение
- Миома
- Чрезмерное разрастание эндометрия
Посредством этой процедуры из матки удаляются инородные тела, включая средства контрацепции. Также данная манипуляция позволяет провести стерилизацию.
Гистероскопия нерожавшим женщинам в ряде случаев помогает в борьбе с бесплодием.
При некоторых патологиях врач может назначить повторную процедуру.
Параметры реабилитации зависят от типа гистероскопии, который был использован. При диагностической процедуре в восстановлении нет необходимости, поэтому уже на следующий день пациентка может заниматься привычными делами.
При проведении вмешательства хирургического типа необходимо пройти терапию антибиотиками и противогрибковыми средствами.
В послеоперационный период необходимо придерживаться следующих правил:
- Воздерживаться от сексуальных контактов (до нескольких недель — это зависит от сложности операции)
- Не пользоваться тампонами
- Воздерживаться от походов в баню, бассейн или сауну
- Не делать спринцевания
В первое время после проведения гистероскопии физические нагрузки должны быть минимальными.
В период восстановления в 1% случаев могут возникнуть такие осложнения, как:
- Травма прилежащих органов
- Попадание инфекции
- Сильное кровотечение (обычно кровяные выделения незначительны и исчезают в первые дни после проведенного вмешательства)
При появлении любых осложнений или дискомфорта необходимо обратиться к лечащему врачу.
- В МЕДСИ используется новейшее оборудование, оснащенное биполярными электродами, что позволяет добиться чрезвычайно низкой травматичности
- Госпитализация в современный комфортный стационар и проведение процедуры возможны в день обращения
- Прием ведут опытные специалисты высокой квалификации, обладающие дипломами и сертификатами в сфере гинекологии и постоянно повышающие свой профессиональный уровень
Записаться на консультацию в удобное для вас время возможно по телефону .
Читайте также:


