Принципы ухода за лихорадящими больными в зависимости от стадии периода лихорадки
Типы лихорадки по длительности
По длительности сохранения лихорадки различают следующие виды.
1. Мимолётная - до 2 ч.
2. Острая - до 15 сут.
3. Подострая - до 45 сут.
4. Хроническая - свыше 45 сут.
Стадии лихорадки
В развитии лихорадки выделяют три стадии.
2. Стадия постоянно высокой температуры тела (вершина температуры, stadium fastigii): характерно относительное постоянство температуры тела с поддержанием её на высоком уровне (процессы теплоотдачи и теплообразования уравновешиваются). Больной жалуется на чувство жара, головную боль, сухость во рту, беспокоен; возможно затемнение сознания. Нередко развиваются учащение дыхания (тахипноэ), частое сердцебиение (тахикардия) и понижение АД (артериальная гипотензия).
3. Стадия падения температуры тела (stadium decrementi): при снижении температуры тела преобладают процессы теплоотдачи. В зависимости от характера снижения температуры тела различают лизис (греч. lysis - растворение) - медленное падение температуры тела в течение нескольких суток и кризис (греч. krisis - переломный момент) - быстрое падение температуры тела в течение 5-8 ч. Кризис опасен возможностью развития острой сосудистой недостаточности.
Рис. 5-11. Первый период лихорадки Рис. 5-12. Второй период лихорадки.
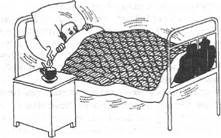
Первый период лихорадки(рис. 5-11). При резком и внезапном повышении температуры тела больной ощущает озноб, боль в мышцах, головную боль, не может согреться. Медицинская сестра должна уложить больного в постель, хорошо укрыть его тёплым одеялом, к ногам положить грелку; следует обеспечить больному обильное горячее питьё (чай, настой шиповника и др.); необходимо контролировать физиологические отправления, не допускать сквозняков, обеспечить постоянное наблюдение за больным.
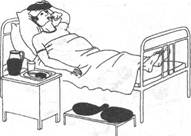
Необходимо накрыть больного лёгкой простынёй, на лоб положить холодный компресс или подвесить над головой пузырь со льдом; при гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и отжатые, нужно прикладывать на 5-10 мин, регулярно их меняя). Ротовую полость следует периодически обрабатывать слабым раствором соды, губы - вазелиновым маслом. Необходимо обеспечить больному обильное прохладное питьё (настой шиповника, соки, морсы и др.). Питание проводят по диете № 13. Следует контролировать АД, пульс. Необходимо следить за физиологическими отправлениями, подкладывать судно, мочеприёмник. Обязательно проведение профилактики пролежней.
Необходимы обеспечение постоянного наблюдения за лихорадящим пациентом, строгое соблюдение постельного режима.
Третья стадия лихорадки(рис. 5-13). Снижение температуры тела может быть постепенным (литическим) или быстрым (критическим). Критическое падение температуры тела сопровождается обильным потоотделением, общей слабостью, бледностью кожных покровов, может развиться коллапс (острая сосудистая недостаточность).
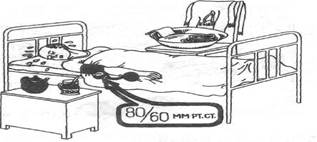
Рис. 5-13. Третий период лихорадки при критическом снижении температуры тела.
Важнейшим диагностическим признаком коллапса выступает падение АД. Снижается систолическое, диастолическое и пульсовое (разница между систолическим и диастолическим) давление. О коллапсе можно говорить при снижении систолического АД до 80 мм рт. ст. и менее. Прогрессирующее снижение систолического АД свидетельствует о нарастании тяжести коллапса.
При критическом падении температуры тела медицинская сестра должна срочно позвать врача, приподнять ножной конец кровати и убрать подушку из-под головы, хорошо укрыть больного одеялами, к рукам и ногам пациента приложить грелки, дать увлажнённый кислород, следить за состоянием его нательного и постельного белья (по мере необходимости бельё нужно менять, иногда часто), контролировать АД, пульс.
| | | следующая лекция ==> | |
| Типы температурных кривых | | | Основные понятия и определения |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Особенности ухода за лихорадящими больными
Принципы ухода за лихорадящими больными в зависимости от стадии (периода) лихорадки можно кратко сформулировать следующим образом:
- в третий период необходимо предупредить падение АД и сердечно-сосудистые осложнения.
Помощь в первом периоде лихорадки
Медицинская сестра должна:
1. Обеспечить постельный режим,
2. Тепло укрыть пациента,
3. К ногам положить грелку;
4. Обеспечить обильное горячее питьё (чай, настой шиповника и др.),
5. Контролировать физиологические отправления,
6. Обеспечить постоянное наблюдение за пациентом.
Помощь во втором периоде лихорадки
Медицинская сестра должна:
1. Следить за строгим соблюдением пациентом постельного режима.
2. Обеспечить постоянное наблюдение за лихорадящим пациентом (контроль АД, пульса, температуры тела, за общим состоянием).
3. Заменить теплое одеяло на легкую простыню.
4. Давать пациенту (как можно чаще!) витаминизированное прохладное питье (морс, настой шиповника).
5. На лоб пациента положить пузырь со льдом или холодный компресс, смоченный в растворе уксуса (2 столовых ложки на 0,5 литра воды) - при выраженной головной боли и для предупреждения нарушения сознания.
6. При гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и отжатые, нужно прикладывать на 5-10 мин., регулярно их меняя).
7. Периодически протирать слабым раствором соды ротовую полость, a губы смазывать вазелиновым маслом.
8. Питание осуществлять по диете № 13.
9. Следить за физиологическими отправлениями, подкладывать судно, мочеприёмник.
10. Проводить профилактику пролежней.
Помощь в третьем периоде лихорадки
При критическом снижении температуры тела пациента медицинская сестра должна:
- Вызвать врача.
- Приподнять ножной конец кровати и убрать подушку из-под головы.
- Контролировать АД, пульс.
- Приготовить для п/к введения 10% раствор кофеин-бензоат натрия, кордиамин, 0,1% раствор адреналина, 1% раствор мезатона.
- Дать крепкий сладкий чай.
- Укрыть пациента одеялами, к рукам и ногам пациента приложить грелки.
- Следить за состоянием его нательного и постельного белья (по мере необходимости бельё нужно менять, иногда часто).
При литическом снижении температуры тела пациента медицинская сестра должна:
Стандартный план ухода при лихорадочном состоянии
| Проблемы | Цели | Сестринские вмешательства |
| 1.Период повышения температуры тела | 1. У пациента не будет озноба | 1. Измерение температуры тела 2. Рекомендовать пациенту удобно лечь, тепло укрыться, дать горячее питье |
| 2. Температура тела свыше37,5°С | 1. Температура тела будет снижаться 2. Не будет обезвоживания 3. Не будет снижения массы тела (если лихорадочное состояние длится несколько дней) | 1. Измерение температуры тела через . (временные интервалы определяются врачом) и регистрация результатов 2. Рекомендовать х/б постельное белье и одежду 3. Рекомендовать ограничение физической активности (режим активности - по назначению врача) 4. Рекомендовать (осуществлять) все процедуры, увеличивающие теплоотдачу (пузырь со льдом, холодный компресс, вентилятор и т.п.) 5. Рекомендовать (при необходимости обеспечить) пить до 2л. жидкости в день (при отсутствии противопоказаний, определяемых врачом), (указать точное количество жидкости по часам в течение дня) 6. Рекомендовать адекватное количество пищи (при необходимости - кормление и определение количества съеденной пищи) 7. Определять массу тела (при длительной лихорадке) 8. При необходимости - осуществлять помощь в личной гигиене 9. Контролировать количество мочи 10.Контролировать режим дефекации 11. Вводить лекарственные средства по назначению врача 12. Консультация врача при любом ухудшении состояния и самочувствия пациента |
| 3а. Литическое снижение температуры тела | 1. Восстановление (расширение) возможностей самоухода | 1. Рекомендовать пациенту расширение режима активности 2. Поощрять потребность в самоуходе |
| 3б. Критическое снижение температуры тела | 1. Не будет осложнений, связанных с критическим снижением температуры | 1. Измерение температуры тела 2. Консультация врача 3. Перемещение пациента в положение на спине 4. Контролировать гемодинамические показатели (пульс, АД) 5. Контролировать состояние кожи (влажность, цвет) 6. Разъяснение пациенту необходимости всех проводимых ему мероприятий 7. Дать возможность пациенту задать любые вопросы относительно изменения его состояния 8. Выполнить процедуры, обеспечивающие сохранение тепла (укрывание, теплое питье) 9. Введение лекарственных средств, назначенных врачом 10. Помощь в осуществлении личной гигиены, после улучшения самочувствия |
Дата добавления: 2015-09-13 ; просмотров: 37 ; Нарушение авторских прав
Повышение температуры тела выше 37 °С называется лихорадкой.
Лихорадка- защитно-приспособительная реакция организма, проявляющаяся в повышении температуры тела человека. Чаще всего лихорадка является следствием различных инфекционных заболеваний. Лихорадка может сопровождать течение и других, неинфекционных заболеваний. Нормальная температура тела здорового человека, измеренная в подмышечной впадине, колеблется в пределах 36,4-36,8°С. При подъеме температуры выше 43°С из-за необратимых нарушений обмена веществ в организме наступает смерть человека. В течении лихорадки различают несколько периодов. Уход за лихорадящим больным будет зависеть от того, в каком периоде лихорадки находится больной.
Независимо от степени выраженности лихорадки в ней различают три стадии:
1) стадию повышения температуры тела (st. incrementum);
2) стадию стояния температуры на высоком уровне (st. fastigium);
3) стадию понижения температуры тела (st. decrementum).
Стадия повышения температуры. Повышение температуры тела характеризуется превалированием теплообразования над теплоотдачей. Теплообразование увеличивается на 20-30 %, а иногда на 50 % и более против исходного уровня. Повышение теплопродукции обусловлено усилением окислительных процессов, в первую очередь в мышцах. Повышается мышечный тонус, иногда он переходит в дрожание. Активируется обмен веществ, повышается основной обмен. Вместе с тем происходит спазм сосудов кожи, что ведет к снижению ее температуры и уменьшению теплоотдачи; этому же способствует и уменьшение потоотделения. Все эти изменения связаны с повышением тонуса симпатической нервной системы.
Снижение температуры кожи вследствие спазма сосудов субъективно воспринимается как ощущение холода, и больной старается согреться, несмотря на повышение внутренней температуры тела. При этом происходит раздражение терморецепторов кожи, поступающие от них импульсы, направляются в центр теплорегуляции, что усиливает описанные выше реакции.
При быстром повышении температуры тела возникает озноб, при медленном развитии лихорадки этого не происходит. Температура тела увеличивается до тех пор, пока не достигнет уровня, на который передвинулась "установочная точка". Максимальный подъем температуры почти никогда не превышает 42,2° С при измерении в прямой кишке и редко превышает 41,1° С. Предполагается существование какого-то защитного механизма, препятствующего чрезмерно высокому повышению температуры тела при лихорадке. При перегревании организма этот защитный механизм не работает, и температура тела может подняться выше 42,2° С.
Как показали исследования акад. П.Н. Веселкина, есть различные варианты подъема температуры тела в первую стадию лихорадки:
1) Быстрое повышение температуры за счет резкого снижения теплоотдачи и небольшого увеличения теплопродукции (грипп, крупозная пневмония). Наблюдаются озноб, побледнение кожи, повышение артериального давления, тахикардия;
2) При других заболеваниях (бронхопневмония, брюшной тиф) в первой стадии лихорадки происходит медленное нарастание температуры тела при более значительном увеличении теплопродукции и сокращении теплоотдачи.
Стадия высокого стояния температуры.При достижении температурой тела уровня, соответствующего смещению "установочной точки", дальнейшего подъема температуры тела не происходит, так как теплопродукция вновь приходит в равновесие с теплоотдачей. Теплопродукция остается несколько повышенной, но вместе с тем нарастает и теплоотдача, происходит "сброс" лишнего тепла. Это осуществляется путем расширения сосудов кожи и учащения дыхания. Кожа становится гиперемированной, горячей; озноб прекращается.
Стадия снижения температуры. В результате расширения кровеносных сосудов кожи и увеличения потоотделения уменьшается теплопродукция и усиливается теплоотдача. Снижение температуры тела может быть быстрым ("критическим"), оно нередко сопровождается падением кровяного давления вследствие расширения сосудов кожи; иногда это приводит к развитию коллапса. При некоторых болезнях (брюшной тиф и др.) снижение температуры тела происходит постепенно ("литически") и переносится больными легче.
Типы лихорадки
Лихорадка подразделяется по степени подъема температуры на:
- субфебрильную(повышение температуры в пределах 37,1- 37,9° С),
- умеренную (38-39,5° С),
- высокую(39,6-40,9° С),
- гиперпиретическую (41°С и выше).
В зависимости от характера колебаний суточной температуры во второй стадии лихорадки ее подразделяют на следующие типы:

Перемежающаяся лихорадка (f. intermittens) характеризуется большими колебаниями температуры тела в течение суток с падением ее по утрам до нормы и ниже (причины: гнойная инфекция, туберкулез, ювенильный ревматоидный артрит, лимфомы и др.).

Послабляющая лихорадка (f. remittens) - суточные колебания температуры превышают 1° С, но снижения ее до нормы не происходит (причины: большинство вирусных и многие бактериальные инфекции, экссудативный плеврит, конечный период брюшного тифа и др.).

Гектическая лихорадка (f. hectica) - суточные колебания температуры тела достигают 3-5° С (причины: сепсис, гнойная инфекция).

Постоянная лихорадка (f. continua) характеризуется высоким подъемом температуры с суточными колебаниями, не превышающими 1°С (причины: брюшной и сыпной тиф, крупозная пневмония и др.).

Возвратная лихорадка (f. recurrens) характеризуется чередованием лихорадочных и безлихорадочных периодов, длительность которых может колебаться от одних до нескольких суток (причины: возвратный тиф, малярия, лимфогранулематоз).
Атипичная лихорадка (f. athypica) характеризуется несколькими размахами температуры в течение суток с полным нарушением циркадного ритма (причина: сепсис).

Извращенная лихорадка – утренняя температура тела выше вечерней.
Легкое кратковременное повышение температуры тела не более 37,5-38°С с незакономерными колебаниями (febris ephemera) наблюдается при различных нервноэндокринных расстройствах, при хронических инфекциях.
Измерение температуры окружающей среды вызывает у лихорадящих больных реакции, подобные таковым у здоровых людей, и не влияет существенно на температурную кривую. То же имеет место в случае, когда лихорадящий больной выполняет мышечную работу, сопряженную с повышением теплообразования.
Характерным особенностям температурной кривой при том или ином заболевании ранее приписывалось диагностическое и прогностическое значение. Однако в настоящее время данный показатель уже не является надежным критерием в этом плане, так как естественный ход развития лихорадки и колебаний температуры тела часто искажается под действием лечения антибактериальными и жаропонижающими средствами (П. Н. Веселкин). У стариков, детей раннего возраста и истощенных людей инфекционные болезни могут протекать со слабым развитием лихорадки или при ее отсутствии, что имеет плохое прогностическое значение.
Дата добавления: 2016-10-07 ; просмотров: 2208 ;
Лихорадка – патологический процесс, вызванный проникновением в организм вирусов, бактерий или повреждением тканей, сопровождающийся ознобом, резким и длительным повышением температуры тела и нарушением обмена веществ.
Чем вызывается лихорадка, и как правильно организовать уход за лихорадящими больными?
Уход за лихорадящими больными зависит, в первую очередь, от вида лихорадки – т.е. причин, ее вызвавших. Причины лихорадки могут быть различными, но наиболее вероятной является инфекция, занесенная в организм. Реакцией же тела на вторжение инородных веществ, как известно, является температура. Среди неинфекционных причин этого болезненного состояния можно выделить также:
- Проблемы щитовидной железы, эндокринные заболевания
- Побочный эффект от приема некоторых лекарств
- Тромбоз сосудов
- Черепно-мозговые травмы
- Аллергические реакции
- Опухоли и заболевания внутренних тканей организма
В любом случае, какими бы не были причины резкого повышения температуры, первое, что стоит предпринять в организации ухода за лихорадящими больными – обратиться к врачу. Лучше, если это будет вызов скорой или терапевта на дом. Компания АльфаМедСервис расценивает лихорадящих пациентов как тяжелобольных и в этих случаях наша сиделка, непременно вызовет скорую.
Тем не менее, можно дать несколько советов, не касающихся собственно лечения причин лихорадки, а лишь по уходу за лихорадящими больными:
- Диета и режим питания. Болезненное состояние может лишить пациента аппетита, но организму для борьбы с инфекцией крайне нужны силы. Пища должна быть мелкой, не сложной к усвоению, подаваться часто, но небольшими порциями и в период спада температуры. Обязательно обильное питье маленькими глотками.
- Охлаждение. Сильные головные боли могут быть последствием высокой температуры, а также нестабильной работы перестраивающейся нервной системы. Сделайте компресс или приложите лед.
- При длительном нахождении больного в постели – обязательный уход за кожными покровами во избежание пролежней.
- Регулировка температуры. Прием жаропонижающих средств должен быть жестко регламентирован, и не должен начинаться раньше второй стадии – т.к. для борьбы с вирусом организму необходимо поднять температуру для ускорения обмена веществ и максимально быстрому восстановлению тканей.
Чтобы лучше понимать – какой уход нужен лихорадящему, необходимо следить за сменой стадий.
| Стадия | Характеристика | Признаки | Необходимый уход | |
| 1 | Резкое повышение температуры | Наблюдается боль в мышцах, слабость, головные боли | Пациента необходимо комфортно разместить, согреть и следить за состоянием организма | |
| 2 | Постоянный рост температуры | |||
| 3 | Снижение температуры | В этот период сосуды расширяются, пациент активно потеет. |
 |
Рис. 5. Первый период лихорадки
Необходимо накрыть больного лёгкой простынёй, на лоб положить холодный компресс или подвесить над головой пузырь со льдом; при гиперпиретической лихорадке следует сделать прохладное обтирание, можно использовать примочки (сложенное вчетверо полотенце или холщовую салфетку, смоченные в растворе уксуса пополам с водой и отжатые, нужно прикладывать на 5-10 мин, регулярно их меняя). Ротовую полость следует периодически обрабатывать слабым раствором соды, губы - вазелиновым маслом. Необходимо обеспечить больному обильное прохладное питьё (настой шиповника, морсы и др.). Питание проводят по диете № 13. Следует контролировать АД, пульс. Необходимо следить за физиологическими отравлениями, подкладывать судно, мочеприёмник. Обязательно проведение профилактики пролежней.
Необходимы обеспечение постоянного наблюдения за лихорадящим пациентом, строгое соблюдение постельного режима.

Рис. 6. Второй период лихорадки.
Третья стадия лихорадки (рис. 4.4). Снижение температуры тела может быть постепенным (литическим) или быстрым (критическим). Критическое падение температуры тела сопровождается обильным потоотделением, общей слабостью, бледностью кожных покровов, может развиться коллапс (острая сосудистая недостаточность).
Важнейшим диагностическим признаком коллапса выступает падение АД. Снижается систолическое, диастолическое и пульсовое (разница между систолическим и диастолическим) давление. О коллапсе можно говорить при снижении систолического АД до 80 мм.рт.ст. и менее. Прогрессирующее снижение систолического АД свидетельствует о нарастании тяжести коллапса.
При критическом падении температуры тела медицинская сестра должна:
· срочно позвать врача,
· приподнять ножной конец кровати и убрать подушку из-под головы,
· хорошо укрыть больного одеялами,
· к рукам и ногам пациента приложить грелки,
· дать увлажнённый кислород,
· следить за состоянием его нательного и постельного белья (по мере необходимости белье нужно менять, иногда часто),
· контролировать АД, пульс.
 |
Рис. 7. Третий период лихорадки при критическом снижении температуры тела.
ЛИХОРАДКА
Терморегуляция
Терморегуляция (термо + регуляция) - совокупность физиологических процессов, обеспечивающих поддержание оптимальной температуры тела.
Сосудистаятерморегуляция осуществляется за счёт сужения или расширения просвета кровеносных сосудов.
Физическаятерморегуляция осуществляется за счёт изменения теплоотдачи организма.
Химическаятерморегуляция осуществляется за счёт изменения теплопродукции в тканях организма.
Температура тела - величина, характеризующая тепловое состояние организма; измеряется, главным образом, в подмышечной ямке. Нормальная жизнедеятельность человека возможна в диапазоне всего в несколько градусов. Понижение температуры тела значительно ниже 36° и повышение за 40-41° опасно и может иметь тяжёлые последствия для организма. Если каким-либо способом полностью прекратить теплоотдачу, человек погибнет через 4-5 часов от перегрева.
Различают температуру внутренней среды организма и температуру кожного покрова. Температура внутренних органов различна, зависит от интенсивности протекающих в них биохимических процессов и в целом значительно выше, чем температура кожного покрова, - в прямой кишке она на 0,3-0,4° выше, чем в подмышечной впадине. Самую высокую температуру имеет печень (около 39°). Температура кожи человека неодинакова на разных её участках: выше - в подмышечной впадине, несколько ниже - на коже шеи, лица, туловища, ещё ниже - на коже кистей рук и стоп, и самая низкая - на коже пальцев ног.
Необходимый баланс между образованием тепла и его отдачей поддерживается центральной нервной системой. Информация о температуре тела поступает в неё от периферических и центральных терморецепторов, одни из которых воспринимают повышение температуры, другие - её понижение. Наружные (периферические) рецепторы расположены в коже и реагируют на изменение, связанное в основном с изменением температуры окружающей среды. Центральные рецепторы расположены в различных областях головного и спинного мозга и реагируют на изменение температуры внутренней среды, в частности крови, омывающей нервные центры.
Изменение температуры тела регулируется центром терморегуляции в гипоталамусе. Поступление в организм экзогенных пирогенов (например, бактерий) активирует лейкоциты, которые начинают выделять эндогенные пирогены. Последние стимулируют продукцию простагландина Е2 (PG Е2) в гипоталамусе, что в результате ряда последовательных реакций приводит к поддержанию температуры на более высоком уровне: увеличивается теплопродукция за счёт мышечной дрожи (озноба) и снижается теплоотдача за счёт спазма периферических сосудов и блокирования потоотделения. Соответственно, снижение температуры характеризуется прекращением мышечной дрожи и началом обильного потоотделения.
Лихорадка (febris, pyrexia) - типовая терморегуляторная защитно-приспособительная реакция организма на воздействие пирогенных веществ, выражающаяся временной перестройкой теплообмена на поддержание более высокого, чем в норме, теплосодержания и температуры тела.
По причинам возникновения различают 2 основные группы лихорадок:
Неинфекционные лихорадки встречаются реже. Они возникают под влиянием экзогенных и эндогенных факторов, вызывающих повреждение тканей и асептическое воспаление. Общепринятой классификации неинфекционных лихорадок не имеется. К ним относят лихорадки в случае ожогов, травм, инфарктов, внутренних кровоизлияний, аллергической альтерации тканей и др.
Неинфекционной лихорадкой иногда считают повышение температуры при гормональных расстройствах, при эмоциональном стрессе, истерии, при введении некоторых фармакологических препаратов. Патогенез их различен и не всегда связан с действием пирогенных веществ.
Лихорадка является защитно-приспособительной реакцией организма на воздействие патогенных факторов (вирусы, бактериальная инфекция, иммунные комплексы и т.д.), важнейшим проявлением которой является перестройка терморегуляции на поддержание большего, чем в норме, уровня теплосодержания и более высокой температуры тела.
В основе лихорадки лежит своеобразная реакция гипоталамических центров терморегуляции при различных заболеваниях на действие пирогенных веществ (пирогенов). Поступление в организм экзогенных (например, бактериальных) пирогенов вызывает появление в крови вторичных (эндогенных) пирогенных веществ, отличающихся от бактериальных термостабильностью. Эндогенные пирогены образуются в организме гранулоцитами и макрофагами при контакте их с бактериальными пирогенами или продуктами асептического воспаления.
При инфекционной лихорадке пирогенами служат микробные токсины, продукты обмена и распада микроорганизмов. Бактериальные пирогены являются сильными стрессовыми агентами, и введение их в организм вызывает стрессовую (гормональную) реакцию, сопровождающуюся нейтрофильным лейкоцитозом. Эта реакция, выработанная в ходе эволюции, представляет собой неспецифический симптом многих инфекционных болезней. Неинфекционная лихорадка может быть вызвана растительными, животными или промышленными ядами; она возможна при аллергических реакциях, парентеральном введении белка, асептическом воспалении, некрозе тканей, обусловленном нарушением кровообращения, при опухолях, неврозах, вегетатив-но-сосудистой дистонии. В очаг воспаления или повреждения тканей проникают лейкоциты, которые продуцируют лейкоцитарный пироген. Повышение температуры тела без участия пирогенов отмечается при эмоциональном стрессе; некоторые исследователи рассматривают эту реакцию как подобное лихорадке состояние смешанного генеза.
Повышение температуры тела при лихорадке осуществляется механизмами физической и химической терморегуляции. Увеличение теплопродукции происходит в основном вследствие мышечной дрожи, а ограничение теплоотдачи - в результате спазма периферических кровеносных сосудов и уменьшения потоотделения. В норме эти терморегуляторные реакции развиваются при охлаждении. Их включение при лихорадке определяется действием пирогена на нейроны медиальной преоптической области переднего отдела гипоталамуса. При лихорадке до повышения температуры тела происходит изменение порогов чувствительности центра терморегуляции к поступающим в него температурным афферентным сигналам. Активность холодочувствительных нейронов медиальной преоптической области увеличивается, а теплочувствительных - уменьшается. Повышение температуры тела при лихорадке отличается от перегревания организма тем, что развивается независимо от колебаний температуры окружающей среды и степень этого повышения активно регулируется организмом. При перегревании температура тела повышается лишь после того, как максимальное напряжение физиологических механизмов теплоотдачи оказывается недостаточным для выведения тепла в окружающую среду с той скоростью, с которой происходит его образование в организме.
Другими важнейшими проявлениями лихорадки являются усиление иммунного ответа организма, стимуляция бактерицидной активности полиморфноядерных лейкоцитов, повышение выработки интерферона при некоторых вирусных инфекциях, а также стимуляция других механизмов защиты организма, препятствующих размножению многих микроорганизмов и способствующих их гибели. Кроме того, лихорадка важна как сигнал тревоги для других систем организма, указывающий на наличие в нём патологического процесса. В некоторых случаях лихорадка может не сопровождаться повышением температуры тела.
Исходы инфекционных заболеваний, сопровождающихся повышением температуры тела, всегда лучше, чем протекающие без повышения температуры тела или при её искусственном фармакологическом снижении (применении жаропонижающих средств). Однако повышение температуры тела при лихорадке может играть адаптивную роль только при её подъёме до определённого предела (39-40 °С).
В типичных случаях, при острых инфекционных болезнях, наиболее благоприятной формой является умеренная лихорадка с суточным колебанием температуры в пределах 1 °С.
Усиление метаболических процессов при гипертермии сопровождается угрозой возникновения ацидоза, нарушения водно-солевого обмена, истощения энергетических ресурсов, что наиболее опасно для функции нервной системы, миокарда, почек. Несмотря на усиление работы кардиореспираторной системы (при подъёме температуры тела на каждый градус выше 37 °С частота дыхания увеличивается на 4 дыхания в минуту, а ЧСС - на 10-20 в минуту), возросшая доставка кислорода может не обеспечивать растущих потребностей в нём тканей, что приводит к развитию тканевой гипоксии и нарушению распределения сосудистого тонуса. В первую очередь страдают функции ЦНС, что нередко проявляется развитием судорожного синдрома - фебрильных судорог (особенно у детей раннего возраста, имеющих перинатальное повреждение ЦНС). В момент судорог может наступить остановка дыхания, ведущая к гибели больного. При гипертермическом состоянии может развиться отёк мозга, в этом случае состояние резко ухудшается, нарастает угнетение центральной нервной системы. Тахипноэ и тахикардия постепенно переходят в брадипноэ и брадикардию, возникают нарушения сердечного ритма, снижается артериальное давление. Гипертермическое состояние само по себе может привести к смертельному исходу вследствие развивающихся энергетического истощения, внутрисосудистого свёртывания крови и отёка мозга.
Последнее изменение этой страницы: 2016-08-14; Нарушение авторского права страницы
Читайте также:
- Меры в отношении источника возбудителя инфекции
- Сколько длится карантин при ротавирусной инфекции в детском саду
- Приказ о предупреждении инфекционных кишечных заболеваний в доу
- После выписки из инфекционной больницы ребенок снова заболел
- Комплексный план мероприятий по профилактике клещевого энцефалита
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

