Предохранительные прививки от инфекционных заболеваний

Иммунопрофилактика инфекционных болезней - система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок (из ст.1 ФЗ-157).
Вакцинация (профилактические прививки) - введение в организм человека медицинских иммунобиологических препаратов для создания специфической невосприимчивости к инфекционным болезням. (из ст.1 ФЗ-157).
Профилактические прививки проводятся гражданам для предупреждения возникновения и распространения инфекционных заболеваний в соответствии с законодательством Российской Федерации (из ст.35 ФЗ-52).
Для граждан России обязательными являются профилактические прививки против вирусного гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита. Государство гарантирует доступность и бесплатное проведение данных прививок.
Прививки можно делать только в лечебных учреждениях и организациях, которые имеют право проводить профилактические прививки. Вакцинация эффективна только если выполнена полная схема вакцинации и своевременно проводятся ревакцинации. На выработку иммунитета после введения вакцины требуется в среднем 2-3 недели.
Вакцины защищают только от тех инфекций, антигены которых входят в их состав. Так, вакцины против гриппа не защищает от других инфекций дыхательных путей. Для этого существуют средства неспецифической профилактики (витамины, Рибомунил, Имудон, Бронхо-мунал, Иммунал, ИРС 19 и др.).
Проводить прививку без осмотра врача КАТЕГОРИЧЕСКИ ЗАПРЕЩЕНО
После проведения иммунизации пациент должен находиться под медицинским наблюдением в течение 30 мин., для своевременного получения помощи в случае развития аллергических реакций.
Современные вакцинные препараты практически не дают осложнений. Ряд побочных реакций (слабость, общее недомогание, подъем температуры до 370 – 37,50С, тошнота, болезненность, припухлость, покраснение в месте инъекции), которые могут наблюдаться в течение ближайших 48 часов, не требуют лечения.
В случае если реакция на прививку сохраняется длительное время или вызывает какие-либо сомнения, необходимо обратиться за квалифицированной медицинской помощью.
Временными противопоказаниями к проведению профилактических прививок являются острые инфекционные и неинфекционные заболевания, обострения хронических заболеваний. Вопрос о противопоказании для проведения прививок должен быть решен врачом в индивидуальном порядке для каждого пациента.
Прививки против бешенства и столбняка при укусах и травмах не имеют противопоказаний, так как проводятся по жизненным показаниям.
Заболеть инфекционными заболеваниями может любой человек, но существуют группы особого риска:
- Риск заражения повышен у детей, школьников, педагогов, медиков, работников сферы коммунально–бытовых услуг и других людей с большим количеством контактов.
- Риск развития тяжелых осложнений повышен у детей, пожилых людей, а также у лиц, с заболеваниями эндокринной, сердечно-сосудистой системы и других людей с ослабленным иммунитетом.
Факт проведения или отказа от профилактических прививок должен быть зафиксирован в сертификате профилактических прививок и медицинских картах, находящихся в лечебном учреждении. Победить инфекции можно, если вакцинацией будет охвачено все население.
Надежно предупредить заражение вирусным гепатитом А позволит профилактическая прививка, сделать её не поздно даже после контакта с больным человеком!
Вирусный гепатит В – тяжелая инфекция, приводящая к циррозу и раку печени. Передается через кровь, половым путем и от матери ребенку в период беременности, родов и кормлении грудью. Прививки против вирусного гепатита В – надежное средство защиты от заболевания! Вакцинация против вирусного гепатита В состоит из трех прививок с интервалами в 1 и 5 месяцев. Для создания полноценного иммунитета необходимо получить полный курс прививок.
"Вакцинопрофилактике против гриппа в предъэпидемический период подлежат: лица старше 60 лет, лица. страдающие хроническими соматическими заболеваниями, часто болеющие острыми респираторными вирусными заболеваниями, дети дошкольного возрасти, школьники, медицинские работники, работники сферы обслуживания, транспорта, учебных заведений, воинские контингенты. Для специфической профилактики гриппа используют живые, инактивированные, расщепленные и субъединичные гриппозные вакцины отечественного и зарубежного производства, приготовленные из эпидемически актуальных штаммов вируса А(H1N1), А(H3N2) и В, зарегистрированные на территории Российской Федерации в установленном порядке в соответствии с инструкциями по их применению. Вакцинация против гриппа совместима с другими прививками (в разные участки тела). Профилактические прививки проводят с согласия граждан, родителей или иных законных представителей несовершеннолетних и граждан, признанных недееспособными в порядке, установленным законодательством Российской Федерации". (из п.п. 10.2., 10.4., 10.5., 10.13. СП 3.1.2.1319-03).
Дифтерия – одно из самых опасных и коварных заболеваний, к тому же давно переставшее быть детской инфекцией. Сейчас в Российской Федерации достаточно большее количество носителей, регулярно регистрируется заболеваемость и смертность, но люди почему-то пренебрегают обязательными прививками АДС-м, которые делают каждые 10 лет. АДС-м делается бесплатно в любой поликлинике, а спасает сразу от двух инфекций: дифтерии и столбняка!
"Основным методом защиты от дифтерии является вакцинопрофилактика, которая направлена на создание невосприимчивости населения к этой инфекции. У привитых против дифтерии людей вырабатывается антитоксический иммунитет, который защищает от токсических форм дифтерии и летальных исходов. Профилактические прививки проводят с согласия граждан, родителей или иных законных представителей несовершеннолетних и граждан, признанных недееспособными в порядке, установленным законодательством Российской Федерации. Отказ от проведения прививки должен быть оформлен записью в медицинской документации и подписан гражданином или его законным представителем, а также медицинским работником".(из п.8.1. СП 3.1.2. 1108-02).
Следует привить взрослых в возрасте до 35 лет, которые не болели корью, не имеют сведений о прививках или привиты однократно. Для получения прививки против кори необходимо обратиться в лечебное учреждение по месту жительства. Если Вам от 18 до 35 лет, Вы не болели корью, не имеете прививок против неё или не знаете достоверно о проведенных в детстве прививках, обратитесь в поликлинику по месту жительства и получите прививку совершенно бесплатно!
В 2002 году Россия присоединилась к программе Всемирной организации здравоохранения по глобальной ликвидации кори к 2010 г. По данным ВОЗ корью ежегодно переболевает не менее 40 млн. детей. Регистрируется высокая смертность от данной инфекции, ежегодно во всем мире от кори умирает свыше 10 млн. детей. В последние годы на фоне снижения общей заболеваемости корью среди детей, наблюдаются случаи заболевания среди взрослого населения, обусловленные низким уровнем коллективного противокоревого иммунитета. У взрослого населения регистрируются тяжелые формы заболевания корью, часто возникают осложнения после перенесенного заболевания: миокардит (воспаление сердечной мышцы), гломерулонефрит (воспаление почек), конъюнктивит с тяжелым поражением роговицы, пневмонии. Корь может приводить к пожизненной инвалидности вследствие поражения мозга, а также в виде слепоты (вследствие поражения склер и роговицы) и глухоты. Нельзя не сказать о таком тяжелом медленно прогрессирующем, практически смертельном заболевании, вызываемом вирусом кори, как подострый склерозирующий панэнцефалит. Летальные исходы заболевания чаще встречаются среди взрослого населения, чем среди детей.
Роль иммунизации в эволюции вакциноуправляемых инфекций.
Многие тысячелетия инфекционные болезни сопровождали человечество и уносили тысячи жизней или оставляли инвалидами. Упоминания об опустошительных эпидемиях натуральной оспы, чумы во время которых вымирали целые деревни мы находим в древних летописях. Микроорганизмы наносили больший ущерб человечеству, чем самые кровопролитные войны. В период первой мировой войны было убито более 8 миллионов человек, ранено более 17 миллионов человек, в то время как в период пандемии гриппа 1918-1919 год заболело более 100 млн. человек, умерло более 20 млн. Ежегодно умирает от инфекционной патологии более 12 млн. детей, 4 млн.- от инфекций, контролируемых вакцинами.
Основным и самым эффективным способом борьбы с инфекционными и, прежде всего, вирусными заболеваниями, является ВАКЦИНОПРОФИЛАКТИКА.
Начало эры современной вакцинопрофилактики было заложено еще в 1796 г.Эдвардом Дженнером, который привил против оспы мальчика, а затем показал его невосприимчивость к этой инфекции. Первые попытки в борьбе с оспой начала Екатерина 2, подвергнув себя и наследника престола вариоляции, показав тем самым пример для подражания, подкрепленный ее авторитетом. После открытия Э.Дженнером защитной силы прививок Россия в 1801г. стала одной из первых стран, начавших проводить иммунизацию.
Однако эта новая медицинская процедура не воспринималась неграмотным и темным населением России, которое относилось к вакцинации с большим недоверием и настороженностью. Учитывая это, Святейший Синод в 1804 году предложил всем архиереям и священникам разъяснять пользу вакцинации. Очередная большая эпидемия оспы заставила правительство в 1914г. принять одобренный Думой и Государственным советом закон о предохранительном оспопрививании. В 1919 году председателем Совета Народных комиссаров В.И.Лениным был подписан исторический Декрет о введении обязательного оспопрививания. Все расходы по вакцинации населения взяло на себя государство. Итогом вакцинации явилось не только снижение заболеваемости, но полная ее ликвидация к 1980 году во всем мире.
Серьезным достижением в вакцинопрофилактике явилось создание вакцины против бешенства - абсолютно смертельного заболевания. В 1885 году была сделана первая прививка против бешенства ребенку, укушенному бешенной собакой. Открытие Пастера нашло самую плодотворную почву в России, где в 1886 году в году в Одессе, Петербурге, Москве, Самаре открылись первые в мире пастеровские станции, которые сыграли большую роль в профилактики бешенства.
Одной из древнейших болезней, преследовавший человечество в течение многих тысячелетий является полиомиелит. Характерным признаком полиомиелита, определяющим его исключительно важное социальное значение, являются его последствия – инвалидность на основе возникших параличей. К 1955г. число инвалидов после перенесенного заболевания достигло 130-150 тысяч человек, а по данным ВОЗ более 600 тысяч детей. В 1988 всемирной организацией здравоохранения была разработана программа ликвидации полиомиелита во всем мире путем проведения массовой иммунизации детей. Результатом которой явилось снижение случаев заболевания с 350 000 до 2026 и количество стран в которых зарегистрированы заболевания со 125 до 21. Благодаря проводимой иммунизации в 2002г. ВОЗ провозгласила Европейский регион свободным от полиомиелита и задача полной ликвидации полиомиелита близка к достижению.
Сегодня следует преодолеть одно из заблуждений конца 20 века в том, что инфекционные болезни отошли на второй план, не играют значительной роли в патологии человека и не являются актуальной проблемой для здравоохранения. Программы иммунизации рискуют стать жертвой собственной успешности.
Благодаря эффективным программам вакцинации большинство людей никогда не испытывали на себе разрушительных последствий вспышек заболеваний, предупреждаемых с помощью вакцинации. У людей появилось чувство самоуспокоенности. Они полагают, что поскольку некоторые болезни встречаются редко, они более не представляют угрозы. В условиях низкой заболеваемости некоторые люди считают, что вакцинация более опасна, чем сама болезнь. Эти ошибочные представления приводят к значительному снижению уровню охвата населения прививками и новому росту заболеваемости. Подтверждением этого явилась эпидемия дифтерии в странах СНГ в 90 годы, получившая наибольшее развитие в 1995 году, когда число случаев заболевания превысило 50 000 человек, рост заболеваемости корью в странах Центральной и Западной Европы в 2002 – 2004г., когда пострадало более 100 000 человек, регистрация паралитического полиомиелита с летальными исходами в Чеченской республике в 1992-1993 годах.
Населению необходимо постоянно напоминать о роли иммунизации и обеспечивать понимание ее истинной значимости в борьбе и инфекциями.
Инфекционные болезни преследовали человека на протяжении всей его истории. Наш организм может приобрести устойчивость к инфекционным заболеваниям (иммунитет) двумя путями. Первый — заболеть и выздороветь. Второй путь — вакцинация. В этом случае в организм вводятся ослабленные микроорганизмы или их отдельные компоненты, которые стимулируют иммунный защитный ответ.
Иммунопрофилактика инфекционных болезней - система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок.
Проведение профилактических прививок (вакцинация) направлено на борьбу с инфекционными заболеваниями и основано на применении вакцин и анатоксинов для защиты восприимчивого к инфекциям населения.
Часто родители стоят перед выбором, делать своему чаду прививки или нет.
Увидев однажды ребёнка больного коклюшем, или дифтерией, вопрос о необходимости прививки у родителей даже бы не возник, т. к. эти заболевания считаются очень тяжелыми, а клиническая картина ужасает страданиями. Многие заболевания, особенно это касается дифтерии, имеют очень высокую смертность. Следует совершенно чётко понимать, что та группа заболеваний, против которых проводится вакцинация, является опасными, ведь существует реальный риск заражения.
Обязанность каждого медицинского работника предупредить о неоправданном риске.
В итоге, вакцинация – это продуманный шаг, отказ от вакцинации - неоправданный риск.
Вы не можете оградить себя и своих близких от всех опасностей, но вы можете избежать грозных инфекционных заболеваний.
Вакцинация необходима всем независимо от возраста. Большинство людей сейчас не знают о том, что многие прививки, сделанные однажды в детстве, необходимо повторять в течение всей жизни.
В Москве прививки проводятся в условиях поликлиник, в медицинских кабинетах детских дошкольных учреждений, школ, колледжей. Прививочные кабинеты имеются во всех детских и взрослых поликлиниках. Вы можете сделать бесплатно прививки себе и своим детям в государственной поликлинике по месту прикрепления.
Для этого необходимо записаться на прием к врачу, что не составит особого труда. Записаться на прием можно следующими способами.



КЛЕЩЕВОЙ ЭНЦЕФАЛИТ и меры его профилактики.

Последствия заболевания: от полного выздоровления до нарушений здоровья, приводящих к инвалидности и смерти.
Возбудитель болезни передается человеку в первые минуты присасывания зараженного вирусом клеща вместе с обезболивающей порцией слюны:
- посещение неблагополучных по клещевому энцефалиту территорий в лесах, лесопарках, на индивидуальных садово-огородных участках,
- заражение людей, не посещающих лес, может произойти при заносе клещей животными или людьми на одежде, с цветами, ветками и т.д.,
- заражение возможно через молочные продукты, не прошедшие термической обработки (молоко коз, коров, зараженных вирусом клещевого энцефалита и продуктов на их основе),
- также возможно заражение через кожу при раздавливании и растирании клеща, или расчесывании места укуса.
В том случае, если у Вас нет прививки и Вы находились на неблагополучной в отношении клещевого энцефалита территории, необходимо в течение 96 часов после присасывания клеща ввести специфический человеческий иммуноглобулин.
Детям в Детской городской клинической больнице №13 им.Н.Ф.Филатова, по адресу: Садовая-Кудринская, д.15.
Информацию о возможном риске заражения на интересующей территории можно получить в поликлинике.
Человеческий иммуноглобулин против клещевого энцефалита возможно применять перед вероятным контактом с вирусом клещевого энцефалита - укусом клеща в эндемичном районе (доэкспозиционная профилактика - в случае, если пройти курс вакцинации вы не успеваете и отложить поездку в неблагополучную территорию не представляется возможным). Защитное действие препарата начинается через 24-48 часов и продолжается около 4-х недель.
Как можно защититься от клещевого энцефалита?

Специфическая профилактика.
- Предупредить заболевание клещевым энцефалитом можно при помощи профилактических прививок, которые в обязательном порядке проводятся лицам, выезжающим на работу или отдых в неблагополучные территории.
- Предупредить заболевание клещевым энцефалитом можно при помощи профилактических прививок, которые в обязательном порядке проводятся лицам, выезжающим на работу или отдых в неблагополучные территории.
- Прививаться отечественной вакциной следует не позднее, чем за 1,5 месяца до выезда в неблагополучную территорию.
- Прививка отечественной вакциной состоит из 2-х инъекций, минимальный интервал между ними – 1 месяц.
- После последней инъекции должно пройти не менее 14 дней до выезда в очаг, за это время вырабатывается иммунитет.
Базовые поликлиники по СВАО ГБУЗ ГП №218 ДЗМ ф.IV (ГП№153) по адресу: ул. Грекова, д.12, ГБУЗ ГП №218 ДЗМ ф.II (ГП№34) по адресу: ул. Лосевская, д.2 или в поликлинике по месту жительства (о наличии вакцины уточняйте по телефону).
- ношение специальных защитных костюмов или использование приспособленной одежды максимально закрывающей кожные покровы преимущественно светлого оттенка (для более быстрого обнаружения ползающих клещей),
- применение репеллентов с целью индивидуальной защиты от нападения клещей (нанесение на кожу и одежду),
- регулярные само- и взаимоосмотры,
- осмотры домашних животных.
Как снять клеща?
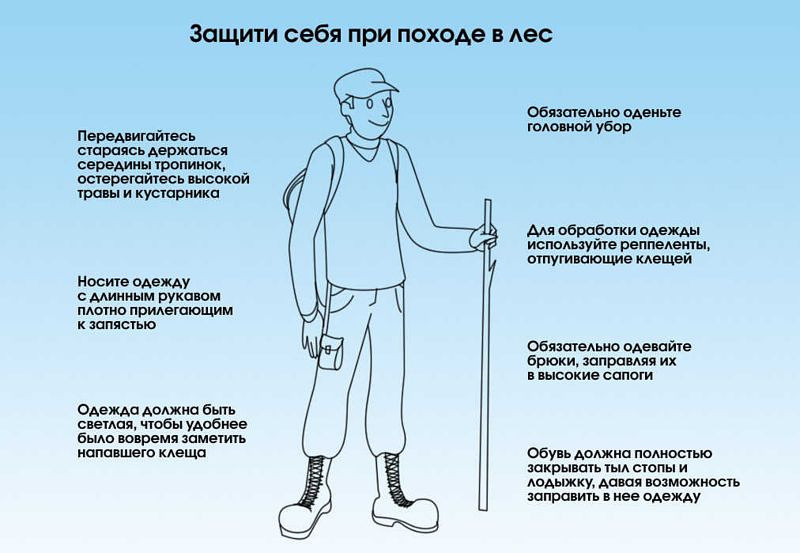
Снимать клеща следует очень осторожно, чтобы не оборвать хоботок, который глубоко и сильно укрепляется на весь период присасывания.
При удалении клеща необходимо соблюдать следующие рекомендации:
- Захватить клеща пинцетом или обернутыми чистой марлей пальцами, как можно ближе к ротовому аппарату и держа строго перпендикулярно поверхности укуса повернуть тело клеща вокруг оси и извлечь его из кожных покровов,
- Место укуса продезинфицировать любым пригодным для этих целей средством (70% спирт, 5 % йод, одеколон и т.д.),
- после извлечения клеща необходимо тщательно вымыть руки с мылом,
- снятого клеща следует сжечь или залить кипятком,
- если произошел отрыв головки клеща или хоботка, место отрыва следует обработать 5% йодом и оставить до естественного отторжения.
Клещевой боррелиоз

Клещевой боррелиоз – острая бактериальная инфекция с широким спектром разнообразных симптомов.
Переносчиками также являются иксодовые клещи. Заражение людей происходит при присасывании инфицированного клеща.
Места заражения аналогичны таковым при клещевом энцефалите (см.выше).
Введение антибиотиков всем пострадавшим от нападения переносчиков без предварительного исследования присосавшегося клеща нецелесообразно, поскольку неоправданное употребление антибиотиков может оказаться в дальнейшем небезвредным для здоровья!
Специфическая профилактика клещевых боррелиозов в настоящее время не разработана!
Неспецифическая профилактика аналогична профилактике клещевого энцефалита (см.выше).
Клещей, извлеченных из кожи, возможно доставлять в лаборатории, где проводят исследования их на зараженность боррелиями и вирусом клещевого энцефалита (на платной основе).
На исследование снятых клещей можно направлять в:
Будьте здоровы!
В 2013 г. из 53 административных территорий московской области 2 являются эндемичными по клещевому вирусному энцефалиту: Дмитровский и Талдомский районы.
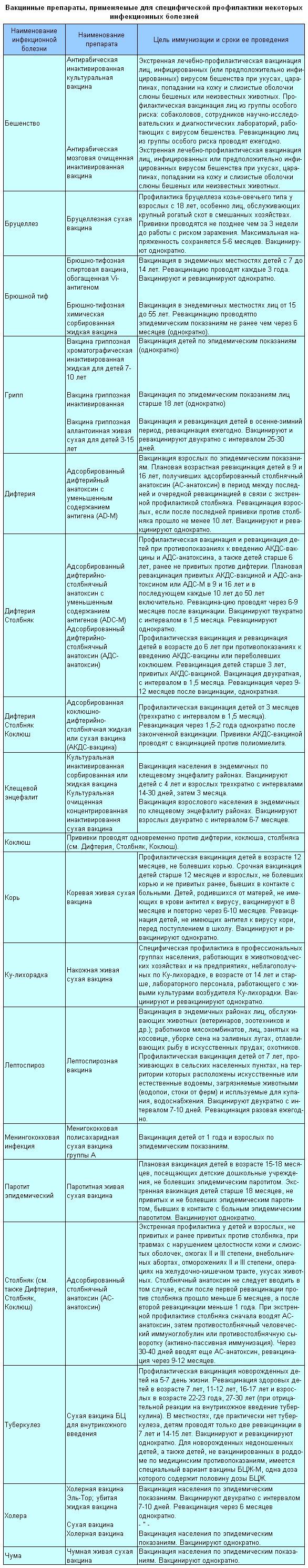
Вакцинные препараты для профилактики инфекционных болезней " />
Вакцинные препараты, применяемые для специфической профилактики некоторых инфекционных болезней.
Иммунизация (синоним: иммунопрофилактика, прививки предохранительные, прививки профилактические) — специфическая иммунологическая профилактика заразных болезней людей и животных.
Классификация. 1. Активная иммунизация — основана на введении вакцины (вакцинация, вакцинопрофилактика) или анатоксина.
2. Пассивная — введение иммунной сыворотки или иммуноглобулинов.
3. Пассивно-активная — вначале вводят иммунную сыворотку, затем вакцину или анатоксины.
Иммунизация вакцинами и анатоксинами в качестве планового профилактического мероприятия более эффективна, чем иммунизация сывороточными препаратами, т.к. обеспечивает защиту на более длительный срок. Иммунизация сыворотками и иммуноглобулинами проводится в первую очередь лицам, которым раньше не вводили вакцину в связи с наличием противопоказания, а также больным, находящимся в тяжелом состоянии. При этом иммунизация проводится в максимально сжатые сроки после общения этих лиц с источником возбудителя инфекции.
Календарь профилактических прививок. Основной объем прививочной работы в настоящее время регламентирован календарем профилактических прививок — инструктивно-методическим документом, утвержденным МЗ СССР 14 января 1980г. В календаре указаны сроки, последовательность, показания и схема применения вакцин; он является основой составления планов прививок. Схема прививок включает первичный курс (вакцинацию) и повторное введение вакцины в отдаленные сроки после первичной вакцинации (ревакцинацию).
В календаре выделены две группы прививок:
1. Иммунизация проводится планово всем детям в определенные сроки после рождения с учетом противопоказаний;
2. Прививки проводят только при наличии эпидемических показаний и лишь лицам с высоким риском заражения той или иной инфекционной болезнью.
Противопоказания. Перечень противопоказаний для разных препаратов зависит от биологических особенностей препарата и специфики физиологического статуса прививаемых лиц. Ряд противопоказаний является общим для всех вакцинных препаратов:
1. Острые инфекционные и неинфекционные заболевания (прививка только через 1 месяц после выздоровления);
2. Обострение хронических заболеваний (прививка не ранее 1 месяца после окончания обострения болезни);
3. Злокачественные заболевания;
4. Иммунодефицитные состояния (после введения иммунодепрессантов или лучевой терапии прививки проводят не ранее, чем через 6 месяцев);
5. Аллергические реакции на компоненты, входящие в состав вакцины.
Детям, которым временно противопоказаны прививки или проведена пассивная иммунизация, очередные профилактические прививки проводят спустя определенное время по индивидуальной схеме.
Поствакцинальные реакции. Частота, интенсивность и клиническая картина поствакцинальных реакций определяются биологическими особенностями отдельных вакцин и состоянием реактивности организма прививаемого. Поствакцинальные реакции бывают местные и общие, характеризуются стереотипным клиническим течением и, главное, относительно быстрым и полным обратным развитием. Они проявляются следующими признаками:
1. повышение температуры тела:
до 37,5°С — слабая общая реакция;
до 37,6°С -38,5°С — средняя;
выше 38,5°С — сильная;
2. озноб, головная боль, недомогание;
3. местное воспаление:
покраснение до 2,5см — слабая местная реакция;
покраснение диаметром 2,5-5см — средняя;
свыше 5см — сильная;
4. лимфангиит.
Поствакцинальные осложнения. Поствакцинальные осложнения развиваются редко, но протекают тяжело.
1. Заболевания аллергической природы встречаются наиболее часто. Проявляется в виде токсидермии (вакцинной сыпи), анафилактического шока.
2. Обострение хронических и присоединение сопутствующих заболеваний в результате временного угнетения иммунитета. Наиболее часто проявляется в виде дисбактериоза (нарушение функции желудочно-кишечного тракта).
3. Менингоэнцефалиты и энцефалиты — наиболее грозные осложнения, могут возникнуть после введения АКДС-вакцины, коревой, паротитной.
Каждый случай заболевания, возникшего после иммунизации, требует тщательного клинического обследования и лечения в стационаре. Местные гнойно-воспалительные осложнения — для их предупреждения требуется неукоснительное соблюдение правил асептики и антисептики.
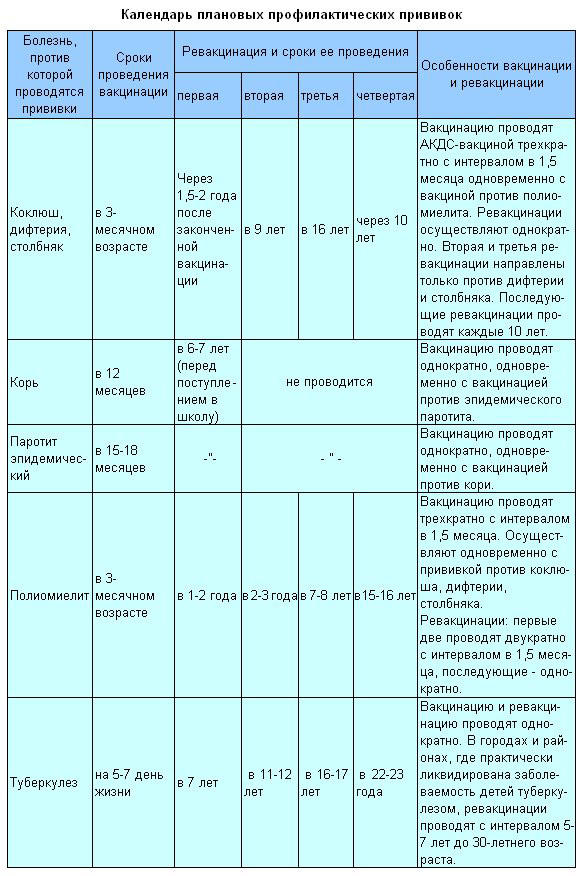
Календарь плановых профилактических прививок " />
Календарь плановых профилактических прививок.

Чтобы ответить на этот вопрос однозначно "Да" или "Нет", необходимо понимать, что представляет собой вакцинация, какова суть процесса и какие изменения при этом происходят в организме человека. Также стоит помнить, что даже однозначный ответ "Да" или "Нет" подразумевает определенные флуктуации, колебания или исключения из правил, которых, как это ни парадоксально, будет большинство. Связано такое положение вещей с тем, что человек не представляет собой простейшую систему, которая работает только на однозначных командах с ограниченными вариантами ответных действий. Каждый организм представляет собой сложную систему, в рамках которой взаимодействует множество локальных и общих подсистем, то есть органов, тканей, клеток и даже молекул. На каждое воздействие или изменение условий существования строго по-своему реагируют все подсистемы, и в итоге складывается общий ответ всего организма. В зависимости от состояния каждой подсистемы и особенностей ее функционирования зависит ответ всего организма. Причем необходимо понимать, что даже на одинаковое раздражение или воздействие организм может ответить по-разному, в зависимости от множества факторов, определяющих функционирование каждой системы органов в данный конкретный момент времени.
Что такое прививка?
Прививкой называется совокупность целых микробов или частей патогенных микроорганизмов в видоизмененной форме, которые вводятся в организм человека с целью формирования невосприимчивости к некоторой определенной инфекции. Данный тип прививок называют предохранительными или профилактическими, поскольку они направлены на активное предупреждение инфекционных заболеваний.
Все прививки, в зависимости от типа неактивного возбудителя и способа их получения, подразделяются на три основных вида:
- Искусственно ослабленный микроорганизм, являющийся непосредственной причиной инфекционного заболевания (например, прививка против полиомиелита).
- Различные ядовитые для организма человека вещества, которые вырабатываются патогенными микробами в процессе собственной жизнедеятельности.
- Сыворотка крови различных животных, которые искусственным путем были сделаны невосприимчивыми к определенной инфекции.
Первое упоминание о прививках содержится индийских врачебных трактатах VIII века, когда индусские доктора из касты брахманов активно интересовались темой предотвращения многочисленных в жарком и влажном климате эпидемий зачастую смертельных инфекций. В этот период в Европе были утрачены знания античного мира, а господство и верховенство религии, пронизанность ею всей жизни человека привели к тому, что любая болезнь полагалась ниспосланной Господом в наказание за неправедные деяния. Такие представления совершенно неудивительны, поскольку еще не были открыты микробы, уровень гигиены был чрезвычайно низок, а научно-технический прогресс просто отсутствовал. В принципе сам процесс научного познания мира был "заморожен", а все происходящие процессы объяснялись с точки зрения религии.
С тех пор минули столетия, были сделаны важные и серьезные открытия, причем одним из самых значимых стали прививки. Не лекарства, не улучшение условий жизни позволили увеличить продолжительность жизни - а именно прививки. Первый прообраз прививки в Европе был использован против черной оспы. Когда ученые и врачи заметили, что доярки, находящиеся в близком контакте со скотом, часто заболевают коровьей оспой, после чего, выздоровев, не подвержены заражению смертельной черной оспой - они пришли к мысли о необходимости проводить профилактику. Профилактика заключалась в следующем: оспенные корочки сдирали со шкуры коров и быков, и втирали в кожу, намеренно вызывая заражение коровьей оспой. А мудрецы востока с присущей им долей жестокости изобрели вариоляцию еще в X веке, которая была широко распространена в Китае, Индии, а позднее в Оттоманской Порте. Вариоляция представляла собой следующий процесс: у больного черной оспой сдирали корочки и, намеренно поранив кожу, втирали их, стремясь, чтобы содержимое корочек всосалось в кровь. То есть, по сути производили намеренное заражение черной оспой. Поскольку заражение происходило не через естественные входные ворота инфекции (оспа передается воздушно-капельным путем), а через кровь, то человек болел в относительно легкой форме. А после выздоровления приобретал невосприимчивость к страшной инфекции на всю оставшуюся жизнь. При проведении подобной вариоляции выживали почти 95% зараженных людей (по данным китайских источников).
Вариоляция распространилась в Европе, нещадно страдавшей от эпидемий инфекционных заболеваний, только к XVIII веку, когда эту идею привезла супруга посла Великобритании в Османской Империи. Супруга посла была поражена результатами вариоляции, проводившейся у османов, поэтому, приехав в Великобританию, добилась права провести клинические испытания на заключенных, осужденных на смерть. Клинические испытания прошли успешно, после чего все аристократическое сословие Соединенного Королевства, включая детей, осуществило процедуру вариоляции. Глядя на представителей своей элиты, простой люд также начал делать прививку, в результате чего эпидемии оспы ушли в прошлое - теперь от этой страшной инфекции умирало только 2% населения, а не 2 %, как было до внедрения вариоляции. Затем вариоляция была отменена, в связи с внедрением более современных методов формирования невосприимчивости к инфекциям. Вариоляция сначала была заменена на европейский аналог этого термина – вакцинация. Современный термин вакцинация образован от латинского наименования коровы – vacca, оспенные корочки которых втирали в кожу, чтобы предотвратить возможное заражение черной оспой.
В итоге к 1980 году удалось добиться полного прекращения циркуляции вируса черной оспы в человеческой популяции, поэтому новорожденным старше этого года не делали прививку против страшной инфекции. Однако относительно недавно Всемирная организация здравоохранения объявила, что вирус черной оспы немного мутировал и перекинулся на человекоподобных обезьян, поэтому теоретически он может вернуться вновь в человеческую популяцию, и привести к эпидемии небывалых масштабов, поскольку на Земле живет множество непривитых с 1980 года людей. Именно этим обстоятельством вызвана дискуссия о необходимости вернуть прививку от оспы.
Нужны ли прививки детям?
Ответ на этот непростой вопрос лежит практически в области философии, поскольку зависит от позиций, с которых смотрят на мир родители ребенка. Если сознание человека проникнуто любой мистической традицией, которая характеризуется слепой верой в чудеса и надеждой на то, что Высшие Силы все сделают сами собой, то, в принципе, прививка совершенно не нужна. Многие люди уповают на помощь неких Высших Сил, которые, при условии соблюдения определенных норм, запретов и правил поведения, должны позаботиться о том, чтобы с таким индивидуумом ничего не случилось, в том числе и заражение инфекционной, потенциально смертельной болезнью. В этом случае характерной чертой человека с сильным мистическим сознанием является готовность принять любой исход, который считается посланным Высшими Силами и т.д. Наиболее яркими примерами обществ с подобным мистическим сознанием являются некоторые популяции людей в Индии, Индокитае, Индонезии, Бирме, народы стран Экваториальной Африки, а также ряд других. В популяциях населения указанных стран и географических регионов очень часто возникают эпидемии всевозможных инфекционных заболеваний, которые приводят к гибели от пятой части до половины заболевших людей. Такая естественная убыль населения компенсируется высокой рождаемостью, причем соотношение примерно таково: из десяти родившихся детей доживают до возраста половой зрелости только двое. Также стоит помнить и учитывать тот факт, что средняя продолжительность жизни населения данных регионов составляет 35–40 лет.
До введения системы здравоохранения, которая охватывает все население, в России продолжительность жизни была такой же. Обычно люди с подобным сознанием считают прививку сильным вредом для организма априори, поэтому любые негативные события, произошедшие после вакцинации ребенка, воспринимаются именно как следствие последней. Даже если ребенка сбила машина, то виновата в этом прививка. Весьма показателен следующий эпизод из истории, характеризующий подобный тип сознания: в Папуа-Новой Гвинее была заживо сожжена двадцатилетняя женщина, поскольку она провела некое лечение ребенку, после которого он поправился, но этого малыша через несколько дней в родной деревне затоптал дикий слон. Это зверское убийство было совершено потому, что необразованные люди посчитали поведение слона карой за проживание среди них ведьмы, вредящей их детям и взрослым. Возвращаясь к вопросу о том, нужны ли прививки детям, ответ на него для родителей с вышеописанным типом сознания - однозначно "Нет". Другие люди, которые получили навыки критического мышления и смотрят на мир с естественно-научных позиций, считают прививки необходимостью. Возможно, прививки не являются самым лучшим средством предотвращения заболевания инфекциями, но пока других методик не изобретено. А на сегодняшнем этапе развития хорошие, очищенные вакцины являются самым оптимальным методом для выработки невосприимчивости к потенциально опасным инфекциям.
Безусловно, прививки не являются идеальными, они имеют противопоказания, при принятии решения о вакцинации следует учитывать довольно большое количество факторов. Иногда прививка вызывает ответную реакцию, а иногда нет. Также, к сожалению, имеется ряд возможных осложнений прививок, правда в настоящее время при соблюдении всех условий производства, хранения и введения вакцин они сведены к минимуму. Однако ничтожное количество этих осложнений не удалось полностью устранить. В итоге можно на одну чашу весов положить несомненную пользу прививок в виде предотвращения заражения опасными инфекционными заболеваниями, а на другую - весьма небольшой риск развития опасных осложнений. Безусловно, при анализе соотношения риска прививок к их пользе, очевидной становится гораздо большая польза вакцинации, чем ее гипотетические осложнения. Именно поэтому прививки необходимы и нужны каждому ребенку. Нужно ли делать прививки детям? Выше была описана героическая история борьбы человечества с опасными инфекциями, которые до эры прививок уносили жизни половины, а иногда и большей части населения. Вспомните о великой чуме в Лондоне, о многочисленных эпидемиях оспы, холеры и множестве других, когда взрослые люди и дети погибали в связи с отсутствием у них иммунитета к этим инфекциям. Сегодня, в эру антибиотиков, даже применение сильнодействующих лекарственных препаратов не гарантирует излечения от опасной инфекции (например, от чумы). Примером этого может служить смерть мужчины в Соединенных Штатах несколько месяцев назад, который заразился бубонной чумой от собственной кошки, и, несмотря на лечение с применением сильных антибиотиков, умер.
Многие люди считают, что сегодня мы живем в гораздо лучших условиях, имеем хорошие гигиенические стандарты, регулярно моемся и выполняем прочие процедуры, которых вполне достаточно для предупреждения инфекционных болезней. А даже если человек заразится, то хорошее питание и качественное лечение помогут ему полностью выздороветь. К сожалению, это мнение ошибочно. Отсутствие возбудителей инфекционных заболеваний в популяции обусловлено именно тем, что большинство людей имеют прививки, то есть невосприимчивость к патогенным микробам. Таким образом, микроб просто не способен никого заразить, ему негде жить. Если мы уйдем от массовой вакцинации, то патогенные микроорганизмы вновь вернутся в нашу популяцию, поскольку смогут легко и свободно заражать людей, не встречая препятствий вроде невосприимчивости, вызванной прививками. Именно поэтому нужно обязательно вакцинировать детей. Не стоит ждать взросления малыша, поскольку дети восприимчивы к инфекциям еще сильнее, чем взрослые. Лучше обеспечить человеку невосприимчивость к инфекционным болезням с самого раннего возраста.
Противники вакцинации аргументируют свою позицию тем, что человек является очень сильным и выносливым существом, а потому способен эффективно сопротивляться опасным инфекциям, если живет "правильно". Под термином "правильно" каждая группа понимает собственные представления: кто-то считает необходимым жить в лоне природы, питаться только натуральными продуктами, без всякой "химии", другие полагают, что собственная иммунная система имеет безграничные возможности, если ее настраивать опять же общением с природой и т.д. Безусловно, стремление правильно питаться, вести здоровый образ жизни, общаться с природой позволит отлично профилактировать множество других опасных болезней (например, атеросклероз, грипп, сахарный диабет II типа и т.д.). Но, увы, в отношении опасных инфекций (чума, холера, черная оспа, сибирская язва, столбняк, коклюш, дифтерия, туберкулез, сифилис и т.д.) эти меры бессильны. Кстати, каких-нибудь 200 лет назад люди жили натуральным хозяйством, то есть в лоне природы, питались только натуральными продуктами, так как консервантов не было и в помине - но эпидемии инфекций были совершенно ужасающими по своим масштабам. А сегодня просто вспомните, ведь почти каждое лето сообщается о вспышках холеры среди отдыхающих на юге. Казалось бы, люди общаются с природой, купаются в водоемах, едят фрукты - но холера все равно не отступает. А если эту инфекцию не лечить при помощи современных антибиотиков, то риск смертельного исхода весьма велик.
На сегодняшний день в России родители могут отказаться прививать своих детей. Вакцинация не является обязательной. Но многие детские учреждения, например, сады и школы, отказываются принимать невакцинированных малышей. Родители часто говорят: "А чего вам бояться? Ваши дети с прививками, поэтому если мой ребенок заболеет - все равно никого не заразит!". Это, конечно, верно. Но не стоит быть такими самонадеянными, не зная эпидемиологии. Когда в популяции людей существует невосприимчивость к какому-либо заболеванию, вызванная прививками, то возбудитель данной инфекции не исчезает - он просто переходит на другие схожие виды. Такое произошло с вирусом оспы, которая теперь циркулирует в популяции обезьян. Микроорганизм в такой ситуации может мутировать, после чего люди вновь станут к нему частично восприимчивыми. В первую очередь заразятся непривитые люди, а затем те, у кого иммунитет ослаб, или они по каким-то причинам оказались восприимчивы к данному изменившемуся микробу, несмотря на вакцинацию. Поэтому небольшой процент непривитых людей может оказать "медвежью услугу" всем остальным. Нужно ли делать прививки детям? Ответ на этот вопрос зависит от взглядов родителей, желания людей думать и, прежде всего, готовности принимать на себя ответственность за свои решения. В целом, это личное дело каждого человека – делать прививку или нет.
Читайте также:


