Послеоперационный период при кишечной инфекции
Цель исследования: изучить теоретические основы острой кишечной непроходимости, роль медицинской сестры в лечении этого заболевания.
Рассмотреть механизм, факторы и причины кишечной непроходимости.
Изучить клинические проявления острой кишечной непроходимости.
Изучить диагностическую базу острой кишечной непроходимости.
Разработать содержание этапов сестринского процесса.
Материалы и методы: Исследование проводилось на базе МУЗ КГК БСМП в хирургическом отделении №1. За год по данным журнала поступления (движения) больных с диагнозом ОКН было госпитализировано 115 человек с различными формами механической ОКН. Больным проводились комплексные клинико-лабораторные и лучевые методы диагностики: ультразвуковые, рентгенологические, контрастное исследование желудочно-кишечного тракта, фиброэндоскопия. Данные диагностики органов брюшной полости позволили верифицировать различные формы ОКН. Спаечная непроходимость была диагностирована у 52%; обтурационная непроходимость - у 40%; странгуляционная непроходимость - у 8%..Оперативное лечение проведено 107 пациентам. Консервативные методы лечения оказались эффективными у 8 больных со спаечной ОКН. Анализ сопутствующей патологии показал, что у 4 пациентов причиной непроходимости были опухоли гениталий, еще у 2 - рецидив опухоли толстой кишки в забрюшиных лимфоузлах. У 1 пациета ранняя послеоперационная кишечная непроходимость, возникла после гастроэктомии. Причиной функциональной ОКН у 50% больных были послеоперационные парезы, в 30% случаях она возникла на фоне хронических заболеваний различных органов и систем, как следствие нарушений основных функций кишечника.
Были изучены 10 историй болезней, пациентов, находящихся в отделении. Из них 7 мужчин и 3 женщин. Возраст пациентов составил в среднем 62 года и колебался от 51 до 78 лет. У 4 больных диагностирована механическая кишечная непроходимость(опухолевая), у 3 больных - острая спаечная кишечная непроходимость, у 2 больных ущемление грыжи с симптомами кишечной непроходимости, у 1 больного ранняя послеоперационная кишечная непроходимость. Для диагностики нозологической формы ОКН и ее уровня использовали комплекс современных методов обследования. Всем больным с симптомами кишечной непроходимости применялась обзорная рентгенография брюшной полости. По ее результатам определяли локализацию препятствия и уровень непроходимости. При подозрении на спаечную ОКН использовали пассаж контрастного вещества по желудочно-кишечному тракту в динамике. Лапароскопия применялась у больных с ишемическими формами ОКН: странгуляционнои и мезентериальном тромбозе. Ультразвуковое (УЗИ) исследование органов брюшной полости проведено всем больным. Оно позволяет дифференцировать тонко- и толстокишечную непроходимость, получать достоверную информацию о локализации и характере патологического процесса, выявлять признаки запущенности ОКН: выпот в брюшной полости и его количество, степень дилатации кишки, метастазы в печень и лимфоузлы.
Этапы сестринского процесса:
1 этап - Сбор анамнеза
Выявление факторов риска: пожилой возраст, болезни, поражающие нервы или мышцы (болезнь Паркинсона и др.), перенесенные операции на органах брюшной полости, последствия инфекции.
2 этап - Выявление проблем пациента
- Настоящие: боль, отсутствие стула, вздутие живота, рвота, выраженные симптомы интоксикации.
- Потенциальные: тромбоэмболия, сепсис, острая сердечно-сосудистая недостаточность.
3 этап - Планирования сестринского вмешательства
- Краткосрочные: профилактика пролежней, купирование болевого синдрома, интенсивная инфузионная терапия.
- Долгосрочные: дыхательная гимнастика, восстановление обмена веществ, восстановление кишечной перистальтики.
4 этап - Сестринское вмешательство
- Независимое: досуг и диета, мониторинг АД, ЧДД, суточного диуреза, термометрия, контроль за соблюдением личной гигиены и санитарно-эпидемиологического режима в палате, беседа с больными и родственниками о характере заболевания, о методах профилактики и возможных осложнениях.
- Зависимое: дача препаратов по назначению врача, зондовое кормление.
- Взаимозависимое: обучение дыхательной гимнастики, перевязки.
5 этап - Оценка эффективности: Уменьшение болей, отсутствие симптомов интоксикации, восстановление кишечной перистальтики.
Благодаря современным методам диагностики, анатомические формы ОКН устанавливаются на ранних стадиях заболевания, что позволяет своевременно начать лечение. Также установлено, что осуществление сестринских вмешательств играет важную роль в процессе лечения пациента. После осуществления сестринских вмешательств была произведена оценка их эффективности. Отмечено улучшение состояния больных, уменьшение жалоб на боль, восстановление водно-электролитного баланса и диуреза, нормализация работы ЖКТ, появление стула. Благодаря своевременному лечению и правильной реализации сестринского процесса, все пациенты выписались в удовлетворительном состоянии.
При изучении послеоперационного периода у 48-ми больных, оперированных по поводу острой спаечной кишечной непроходимости, установлено, что у 43,8 % пациентов возникают острые перфорации тонкой кишки, как правило, сопровождающиеся клиникой послеоперационного перитонита. Патогенетические механизмы их развития в основном связаны с возникновением метаболических и микроциркуляторных нарушений в кишечной стенке на фоне ишемического/реперфузионного синдрома. Хирургическая тактика резекций пораженного участка кишки с отсроченным анастомозированием во время программированных санаций позволяет не только надежно устранить источник перитонита, но и наложить межкишечный анастомоз в условиях купирующегося воспаления в брюшной полости. Дифференцированный подход к использованию первичного или отсроченного межкишечного анастомоза у больных с ПРП позволяет снизить послеоперационную летальность и зафиксировать ее на уровне 19,6 %.
Ключевые слова: спаечная кишечная непроходимость, острые перфорации кишечника, несостоятельность анастомозов, послеоперационный перитонит.
Введение. Несмотря на значительный рост в последние годы хирургических операций на органах брюшной полости с использованием видеоэндоскопических технологий, острая спаечная кишечная непроходимость (ОСКН) по-прежнему является одним из наиболее тяжелых и распространенных заболеваний в абдоминальной хирургии [2, 3, 7]. В настоящее время разработана современная хирургическая тактика при ОСКН, основным компонентом которой, наряду с ликвидацией острой кишечной непроходимости, является интубация тонкой кишки [4], однако летальность при острой кишечной непроходимости неопухолевого генеза продолжает оставаться высокой и колеблется в среднем в пределах от 12 до 20 % [8, 13]. Неблагоприятные исходы оперативного лечения ОСКН, прежде всего, связаны с развитием тяжелых послеоперационных осложнений (острые перфорации кишки, несостоятельность анастомозов, послеоперационный перитонит). Среди непосредственных причин этих осложнений, наряду с тяжестью состояния пациентов, поздним обращением, диагностическими и тактическими ошибками [6], выделяют синдром кишечной недостаточности [10, 11], абдоминальный компартмент-синдром [14], нарушение микроциркуляции в брыжейке и стенке кишечника [5, 9]. Имеются сведения о том, что реперфузия обусловливает более тяжёлые повреждения тканей, чем ишемия, отсроченные повреждения органов через механизмы активации циркулирующих нейтрофильных гранулоцитов, транслокацию, генерацию септического каскада и синдром полиорганной недостаточности [1, 12]. Кроме того, в связи с развитием тяжелых осложнений особое значение придается определению рациональной хирургической тактике, направленной на снижение летальности.
Таким образом, исследование причин и поиск методов хирургического лечения послеоперационных осложнений после операций по поводу ОСКН является актуальным направлением современной хирургии.
Цель исследования: определить причины и хирургическую тактику при осложнениях после операций по поводу ОСКН.
Результаты и их обсуждение. Из 48-ми поступивших больных после операций по поводу ОСКН 5 были пролечены консервативно с использованием инфузионной, антибактериальной терапии, стимуляции моторики, ГБО. У остальных 43-х пациентов при проведении первой релапаротомии в специализированном центре был зафиксирован послеоперационный распространенный перитонит (Мангеймский индекс перитонита 26,7 ± 0,3 баллов). Непосредственные причины его развития были различны (см. табл.).
Осложнения после операций по поводу острой спаечной тонкокишечной непроходимости
| Осложнения | n | % |
|---|---|---|
| Одиночные перфорации тонкой кишки | 11 | 25,6 |
| Множественные перфорации тонкой кишки | 10 | 23,3 |
| Послеоперационный распространенный перитонит | 8 | 18,5 |
| Деструкция и некроз тонкой кишки | 7 | 16,3 |
| Несостоятельность швов межкишечных анастомозов | 6 | 14,0 |
| Несостоятельность энтеростомы | 1 | 2,3 |
| Всего | 43 | 100 |
Одиночные перфорации тонкой кишки были выявлены у 11-ти (25,6 %), множественные перфорации тонкой кишки (от 2-х и более) у 10-ти (23,3 %) больных. Послеоперационный перитонит и ранняя спаечная кишечная непроходимость выявлены у 8-ми (18,5 %) больных, деструкция и некроз тонкой кишки — у 7-ми (16,3 %), несостоятельность швов межкишечных анастомозов — у 6-ти (14,0 %) и несостоятельность энтеростомы — у 1-го (2,3 %) больного. У 15-ти пациентов острые перфорации возникли в раннем послеоперационном периоде сразу после ликвидации кишечной непроходимости на фоне инфузионной терапии и восстановления кровотока в тонкой кишке (рис. 1а, б).
Рис. 1. Программированная санация брюшной полости. Послеоперационный распространенный фибринозно-гнойный перитонит: а, б — острая перфорация тонкой кишки
Во время релапаротомии с помощью интраоперационного дуплексного сканирования верхней брыжеечной артерии (ВБА) и ее мелких ветвей было установлено, что причиной возникновения острых перфораций явился комплекс гемодинамических факторов, включающий наличие реперфузионного синдрома с нарушением микроциркуляции, кровообращения и метаболизма кишечной стенки (рис. 2).
Рис. 2. Интраоперационное дуплексное сканирование ВБА и ветвей ВБА у больного с ПРП (1 релапротомия): а — кровоток на уровне ВБА до кишечной интубации, б — кровоток на уровне ВБА после кишечной интубации (снижение RI (индекса резистентности) и повышение TAMAX (усредненная максимальная скорость кровотока); в — кровоток на уровне ветвей ВБА (ram) до кишечной интубации, г — кровоток на уровне ветвей ВБА (ram) после кишечной интубации (повышене RI и снижение TAMAX)
У 6-ти больных в генезе несостоятельности кишечных швов доминировали факторы, связанные с энтеральной недостаточностью и абдоминальным сепсисом вследствие транслокации микрофлоры и формирования воспалительного инфильтрата стенки тонкой кишки. Количество повторных операций в связи с возникшими осложнениями варьировало от 1-го до 6-ти и в среднем составило 2,02 ± 0,2.
Результаты и обсуждение. Основной операцией у 31-го (72,1 ± 6,8 %) больного явилась резекция свищнесущей петли тонкой кишки (острые перфорации, несостоятельность анастомоза) с наложением нового соустья (p
Государственная лицензия ФГБОУ ВО НГМУ Минздрава России
на образовательную деятельность:
серия ААА № 001052 (регистрационный № 1029) от 29 марта 2011 года,
выдана Федеральной службой по надзору в сфере образования и науки бессрочно
Свидетельство о государственной аккредитации ФГБОУ ВО НГМУ Минздрава России:
серия 90А01 № 0000997 (регистрационный № 935) от 31 марта 2014 года
выдано Федеральной службой по надзору в сфере образования и науки
на срок по 31 марта 2020 года
Адрес редакции: 630091, г. Новосибирск, Красный проспект, д. 52
тел./факс: (383) 229-10-82, адрес электронной почты: mos@ngmu.ru
Средство массовой информации зарегистрировано Федеральной службой по надзору в сфере связи, информационных технологий и массовых коммуникаций (Роскомнадзор) —
Свидетельство о регистрации СМИ: ПИ № ФС77-72398 от 28.02.2018.
 |
|
08.02.2016 11.01.2016 28.12.2015
Существует несколько типов хирургических процедур, используемых для устранения непроходимости кишечника, которая представляет собой частичную или полную закупорку кишечника. Обструкцию кишечника можно лечить хирургической резекцией, стентированием, колостомией, удалением спаек или реваскуляризацией. Обструкция кишечника может быть острой (внезапной и быстрой) или хронической (медленно ухудшающейся) и требует немедленной медицинской помощи, поскольку она может быстро стать опасной для жизни. Показания к применениюОбструкция кишечника возникает в тонкой или толстой кишке, препятствуя прохождению непереваренной пищи и стула. Это может вызвать ряд серьезных осложнений, в том числе непоправимое повреждение кишечника, серьезные нарушения в жидкости и электролитах, а также кровотечение или утечка из кишечника. При отсутствии лечения артериальное давление может снизиться, что приведет к полиорганной недостаточности и смерти.
Наиболее распространенные виды рака, ответственные за обструкцию кишечника, включают рак толстой кишки, рак желудка и рак яичников, хотя любой тип метастатического рака может вызвать обструкцию кишечника в тонкой или толстой кишке. Обструкции кишечника от рака толстой кишки, как правило, возникают в толстой кишке (толстой кишке). Распознавание непроходимости кишечникаСильная боль и дискомфорт в животе являются наиболее узнаваемыми симптомами непроходимости кишечника, хотя могут встречаться и более тонкие признаки, и симптомы.
Предоперационное тестированиеЕсли у Вас есть симптомы непроходимости кишечника, Ваш врач проведет медицинское обследование, чтобы проверить живот и звуки в кишечнике. Диагностическая оценка может включать рентген брюшной полости, компьютерную томографию (УЗИ) или ультразвук. Эти тесты могут включать или не включать клизму с барием, которая включает введение небольшого количества контрастного вещества в прямую кишку, чтобы лучше визуализировать структуры. Если у Вас закупорка, Вам также может потребоваться сигмоидоскопия или колоноскопия, которые представляют собой инвазивные диагностические процедуры, при которых в толстую кишку вставляется камера для визуализации блокировки. Параметры процедурыСуществует несколько вариантов хирургического лечения кишечной непроходимости. Хирургическое вмешательство обычно является неотложным, что означает, что Вы можете пройти хирургическое вмешательство в течение нескольких часов или нескольких дней после того, как у Вас диагностирована непроходимость кишечника. Некоторые лекарства могут помочь при тошноте, но они не предотвращают ухудшение или улучшение кишечной непроходимости. В идеале Вы не должны есть или пить около восьми-десяти часов до операции такого типа, но из-за срочности предоперационное голодание не всегда возможно. Операция по поводу непроходимости кишечника обычно проводится под общим наркозом в операционной. У Вас может быть открытая операция с большим разрезом или минимально инвазивная операция с несколькими небольшими разрезами и камерой для визуализации. Это зависит от местоположения, размера и причины непроходимости кишечника. Большие опухоли или широко распространенные спайки могут потребовать открытой процедуры, в то время как небольшая опухоль или инфекция могут лечиться с помощью минимально инвазивной хирургии. Типы операций по поводу непроходимости кишечника включают в себя:
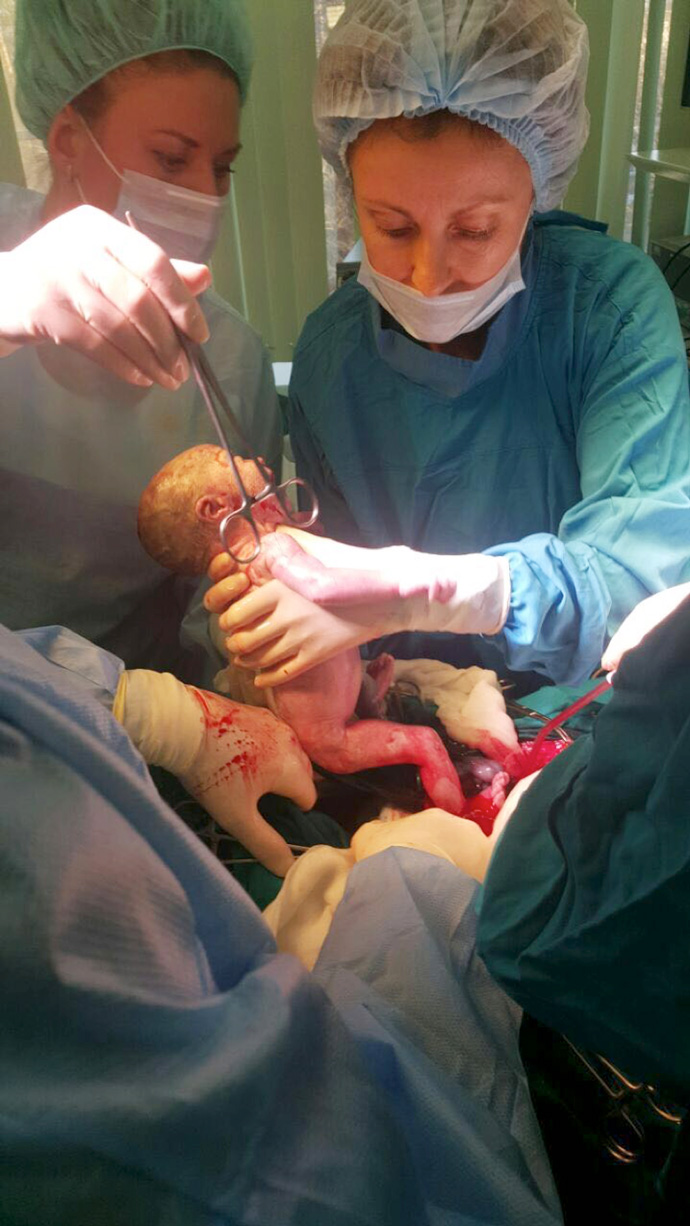
Восстановление после операции на кишечникеПосле операции по поводу непроходимости кишечника вашему желудку и кишечнику потребуется время, чтобы восстановить нормальную активность и выздороветь. Возможно, Вам не разрешат есть сразу. Ваша диета будет постепенной, от жидкости до мягкой и более объемной пищи. Возможно, Вам понадобится обезболивающее в течение первой недели после процедуры. Некоторые лекарства, такие как опиоиды, могут мешать заживлению, вызывая тяжелые запоры и, таким образом, используются с осторожностью. Нестероидные противовоспалительные препараты могут вызывать кровотечение желудка или кишечника. Как правило, обезболивающие препараты тщательно вводятся и контролируются после операции по поводу непроходимости кишечника, а внутривенное введение фентанила, панадола или метадона является одним из распространенных методов обезболивания. По мере того, как Вы меняете свою диету, Вам также может потребоваться рентген живота, чтобы подтвердить, что Вы лечитесь и что не осталось блокировки. В течение всего этого времени Вам понадобятся внутривенные жидкости для поддержания гидратации и питания. По мере изменения диеты у Вас должны начаться небольшие испражнения, и Вы можете ожидать нормальных испражнений, как только начнете есть твердую пищу. Полное восстановление может занять от нескольких недель до нескольких месяцев. Нелегко предсказать, сколько времени Вам понадобится для восстановления, так как это зависит от того, насколько хорошо Вы переносите жидкости и твердые вещества, а не от типа операции. Однако, операция включает удаление большого участка толстой кишки, и может занять занять некоторое время, чтобы оправиться. Осложнения после операции на кишечникеОсложнения операции по непроходимости кишечника могут включать инфекцию, кровотечение, перфорацию (отверстие в кишечнике) и движение стента. При распространенном раке толстой кишки или при воспалительных заболеваниях кишечника обструкции кишечника могут повторяться даже после лечения. Хотим поделиться с коллегами и читателями нашего сайта интересным с нашей точки зрения случаем из совместной практики акушеров и хирургов. Данный клинический случай акцентирует внимание акушеров-гинекологов на масках хирургической патологии у беременных женщин. Пациентки связывают наличие болей в животе с угрозой прерывания беременности и поступают в родильный дом с таким диагнозом. При подозрении на хирургическую патологию органов брюшной полости у беременных преимуществом работы родильного дома в структуре многопрофильного стационара является консультация врача-хирурга по cito. В родильный дом филиала ГКБ №52 бригадой СМП доставлена беременная пациентка с жалобами на тянущие боли внизу живота и в пояснице. В приемном отделении установлен диагноз: Беременность 32-33 недели. Поперечное положение плода. Угроза преждевременных родов. После дообследования принято решение в условиях отделения патологии беременности провести динамическое наблюдение за беременной, состоянием внутриутробного плода и начать терапию, направленную на пролонгирование беременности.
Проведена операция в объеме: 1.Кесарево сечение в нижнем маточном сегменте. 2.Срединная лапаротомия. Обструктивная резекция сигмовидной кишки. Санация и дренирование брюшной полости. В ходе первого этапа операции — кесарева сечения — извлечена живая недоношенная девочка массой 1940 гр, 43 см, с оценкой по шкале Апгар 6-7 баллов. В ходе второго этапа бригада хирургов определила, что имеет место гнойное расплавление воспалительного инфильтрата стенки сигмовидной кишки. Наиболее частой причиной образования подобных инфильтратов является дивертикулез (воспаление патологического выпячивания стенки кишки). Принято решение о необходимости обструктивной резекции сигмовидной кишки (удаление участка кишки) с выведением колостомы на переднюю брюшную стенку для того, чтобы временно выключить из процесса пищеварения разрушенную гнойным расплавлением часть толстой кишки. Послеоперационный период протекал без осложнений. Дренажи из брюшной полости удалены на 4-5 сутки. На 6 сутки пациентка выписана. Женщине предстоит наблюдение хирургом и гинекологом по месту жительства с дальнейшим решением вопроса об операции по восстановлению целостности кишечника (через 2-3 месяца). В ГКБ №52 реконструктивные операции по показаниям выполняются лапароскопически и требуют госпитализации примерно на неделю. При гистологическом исследовании удаленного участки кишки установлено экстрагенитальное эндометриоидное поражение стенки сигмовидной кишки с характерной децидуальной трансформацией, перфорацией и фибринозно-гнойным перитонитом. Новорожденная в течение 2-х суток находилась под наблюдением детских реаниматологов родильного дома, затем была переведена в Детскую городскую клиническую больницу им. Н.Ф.Филатова. После выписки мамы из больницы девочка также выписана домой. Эндометриоз (endometriosis: греч. endo внутри + metra матка +osis патология) — заболевание, при котором в различных органах наблюдается патологический рост ткани, похожей по своему строению и функции на эндометрий (слизистую оболочку тела матки). При экстрагенитальном эндометриозе патологический процесс чаще локализуется в прямой, сигмовидной, слепой кишке и аппендиксе, мочеточниках, мочевом пузыре, реже - в тонкой кишке. Поскольку при беременности защитные силы организма определенным образом ослабевают, клиническая картина воспалительных заболеваний в брюшной полости может носить стертый характер, и типичные симптомы заболевания могут проявляться только при распространенном процессе. Боли в животе могут быть не столь выраженными, при этом на первый план выходят симптомы интоксикации, повышение температуры, тошнота, рвота, вздутие живота, нарушение перистальтики. Важное диагностическое значение имеет картина крови (лейкоцитоз), который позволяет предполагать наличие деструктивного процесса с высокой долей вероятности при четком локальном характере боли. Эндометриоидное поражение кишечника с децидуальными изменениями, с формированием специфических эпителиоидно-клеточных гранулем с изъязвлением и прободением, приведшей к фибринозно-гнойному перитониту – редкий случай в практике хирургов и акушеров-гинекологов.
При всей своей мнимой несложности – трубки для выведения шлаков - кишечник играет важнейшую функцию для обеспечения жизнедеятельности человека. Этот самый длинный орган (в совокупности толстая и тонкая кишка могут достигать длины более 6 метров у взрослого человека) не только помогает транспортировать и выводить остатки еды, но и переваривает пищу, усваивая питательные вещества и снабжая ими человека. Многие не догадываются, что сила нашей иммунной системы, помогающей бороться с инфекциями, также во многом зависит от здоровья кишечника. Кроме того, в нем происходит синтез некоторых важных витаминов и гормонов. Здоровый кишечник – это бодрость, прекрасный внешний вид, чистая кожа, стройная фигура и способность противостоять инфекциям и вредоносным бактериям. Тем не менее, достаточно часто в клинической практике у пациентов, обратившихся к врачу с жалобами на боли и вздутие живота, выявляют кишечную непроходимость – патологию, при которой прекращается или нарушается нормальное движение пищевого комка по кишечной трубке. В зависимости от происхождения, не вдаваясь в медицинские подробности, непроходимость кишечника может быть механической и динамической. По характеру течения заболевания чаще всего выделяют острую и хроническую формы. В редких случаях у новорожденных встречается врожденная форма непроходимости кишечника из-за пороков внутриутробного развития, у некоторых пациентов, перенесших операции – спаечная форма. Симптомы кишечной непроходимости должен знать каждый человек, так как в большинстве случаев эта патология требует быстрого хирургического лечения. Человек, у которого по тем или иным причинам нарушилась перистальтика кишечника и остановилось движение частично переваренной желудком пищевой массы, внезапно чувствует схваткообразные боли разной силы в животе. Боли сопровождаются тошнотой и многократной рвотой. На первых порах может наблюдаться диарея (опорожняются части кишки ниже препятствия), затруднено отхождение газов и стула. Полностью, вплоть до отвращения к пище, отсутствует аппетит. Если вовремя не последовала медицинская помощь, где-то через сутки моторика кишечника (вместе с характерным урчанием) может прекратиться совсем, наблюдается сильное вздутие живота с перенапряжением мышц, снижается артериальное давление, наблюдается учащение сердечного ритма, обложенность налётом и сухость языка, нарушается работа многих органов и систем. Такое состояние крайне опасно и может привести при отсутствии лечения к необратимым последствиям. Признаки хронической непроходимости похожи, но менее интенсивны и выражены: периодически у пациента возникает вздутие живота, запоры, сжимающие боли в области живота небольшой интенсивности. Симптомы проходят при принятии лекарств и соблюдении специальной диеты. Механическая кишечная непроходимость вызывается в организме так называемым заворотом кишок (из которых может даже образоваться узел), вызванным пищевыми перегрузками или тяжелыми физическими нагрузками на мышцы брюшного пресса (особенно сразу после еды). Часто причинной бывает ущемление грыжи в грыжевых воротах или спаечная болезнь – более чем в половине всех случаев. Непроходимость может вызвать и банальная закупорка (пищевыми массами или каловыми камнями, попавшим инородным телом, некоторыми видами паразитов). Еще одна частая причина – обтурация просвета кишки раковой опухолью. Что касается динамической непроходимости, то она является следствием нарушений иннервации стенок кишечника, вызванных заболеваниями других органов и систем человека (при опухолях, травмах головного мозга, параличе, инсультах и других тяжелых нарушениях со стороны центральной нервной системы, при нарушении химического состава и водно-солевого баланса в организме, тяжелых формах отравлений и так далее). Снизиться или вовсе остановиться двигательная функция кишечника может и при недостатке в организме калия (гипокалиемия), который питает мышечные волокна и дает им возможность (в стенках кишечника в том числе) сокращаться и двигаться. Самое главное, что должен запомнить человек, столкнувшийся с подобными симптомами - это сигнал для срочного вызова врача. Признаки непроходимости люди часто принимают за обострение или возникновение других заболеваний желудочно-кишечного тракта и пытаются справиться с ними самостоятельно, чего ни в коем случае нельзя делать. Болеутоляющие лекарства, спазмолитики, отвары лекарственных трав или злоупотребление слабительными средствами для облегчения состояния, при некоторых видах непроходимости могут значительно усугубить состояние пациента. Если в течение нескольких часов улучшения состояния больного не наступило, основная симптоматика осталась, отхождение газов и стула не возобновилось - показана срочная хирургическая операция. Операция помогает быстро и эффективно устранить причину вздутия кишки и проводится под общей анестезией. Сроки восстановления нормальной работы желудочно-кишечного тракта после такого вмешательства - около двух недель. Во время послеоперационного периода, кроме антибиотикотерапии и нормализации нарушенного водно-солевого обмена, назначается особая диета: сначала бульон, кисели и перетертая белковая пища, позже – продукты, показанные для всех людей с заболеваниями желудочно-кишечного тракта. Диета предусматривает максимально щадящий для кишечника режим: частое и дробное питание, отсутствие грубых волокон и крайних температур (слишком горячая или холодная пища), минимум соли и специй, много жидкости, запрет на продукты, способствующие запорам и метеоризму (бобы, грибы, копчености, жирная пища, яблоки, свежая сдоба, некоторые молочные продукты и т.д.) Специфических мер профилактики для исключения вероятности возникновения кишечной непроходимости просто нет – широк спектр причин, которые могут вызвать эту болезнь. Но здоровое чувство меры в питании, в распределении физических нагрузок, отсутствие самолечения и периодическая диспансеризация будут способствовать сохранению проходимости и здоровья кишечника на долгие годы. Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу. Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции
|