Паст инфекция гепатита с что это такое и как передается
Вирусный гепатит С (ГС)
Этиология. Вирус гепатита С (ВГС) - мелкий РНК-содержащий вирус, относящийся к семейству флавивирусов. Геном ВГС кодирует образование структурных и неструктурных белков вируса.
К первым из них относятся: нуклеокапсидный белок С (core protein) и оболочечные (envelope) - Е1 и Е2/ NS1 гликопротеины. В состав неструктурных белков (NS2, NS3 NS4, NS5) входят ферментативноактивные протеины. На все эти белки в организме больного вырабатываются антитела (анти-HCV), которые и определяются иммунохимическими методами. Согласно существующим классификациям выделяют 6, 11 и более генотипов ВГС и более 100 его субтипов. Установлены существенные географические различия в их распространенности. В России чаще всего обнаруживаются генотипы: 1 (а и Ь), 2а и За. С генотипом 1Ь большинство исследователей связывают случаи заболеваний с высоким уровнем виремии и низким ответом на интерферонотерапию.
Эпидемиология. Источники инфекции, механизм и пути передачи во многом соответствуют ГВ. Источники ГС - больные хроническими и острыми формами инфекции. Наибольшее эпидемиологическое значение имеет парентеральный путь передачи. Чаще всего заражение ВГС происходит при переливании крови и ее препаратов. Считают, что возбудитель ГС является одним из основных этиологических факторов посттрансфузионного гепатита. Нередко инфекция встречается у больных гемофилией. Тестирование доноров, консервированной крови и ее дериватов на ВГС является обязательным.
Особое значение ГС имеет у наркоманов, использующих наркотики парентерально. В настоящее время это одна из самых многочисленных и эпидемиологически значимых групп риска инфицирования ВГС. В разных регионах России обнаружение анти-HCV среди внутривенных пользователей наркотиков составляет 75-83%.
Передача возбудителя в быту при гетеро- и гомосексуальных контактах, от инфицированной матери к новорожденному может иметь место, но реализуется значительно реже, чем при ГВ.
Патогенез. После проникновения в организм человека ВГС, обладая гепатотропностью, реплицируется преимущественно в гепатоцитах. Некоторая часть вирусов, по современным представлениям, может реплицироваться, как и при ГВ, в клетках СМФ, в частности, в мононуклеарных клетках периферической крови. Однако ВГС обладает слабой иммуногенностью, что определяет замедленный, неинтенсивный Т-клеточный и гуморальный ответ иммунной системы на инфекцию. Так, в острой стадии ГС сероконверсия возникает на 1-2 мес позже появления признаков цитолиза гепатоцитов (повышения активности АлАТ). Лишь через 2-10 нед от начала заболевания в крови больных начинают определяться антитела к ядерному (core) антигену классов М, затем G. Однако они обладают слабым вируснейтрализующим действием. Антител а же к неструктурным белкам ВГС в острой фазе инфекции обычно не выявляют. Зато в крови в течение острой стадии болезни (и при реактивации - в хронической) определяется присутствие РНК вируса. Устойчивость ВГС к специфическим факторам иммунитета обусловлена его высокой способностью к "ускользанию" из-под иммунологического надзора. Одним из механизмов этого является реплицирование ВГС с высоким уровнем мутаций, что определяет присутствие в организме множества постоянно изменяющихся антигенных вариантов вируса (квазиразновидности). Таким образом, слабость иммунного реагирования и мутационная изменчивость вируса во многом обусловливают высокий хрониогенный потенциал данного заболевания.
Клиника. Инкубационный период от 2 до 26 нед (в среднем - 6-8 нед). В течении ГС выделяют острую и хроническую стадии болезни. Последняя включает две фазы: латентную и реактивации.
Острая стадия ГС чаще всего протекает в бессимптомной (инаппарантный и субклинический варианты) форме. Своевременная диагностика ее значительно затруднена. Диагноз может быть верифицирован путем индикации HCV-RNA методом ПЦР при наличии серьезных эпидемиологических предпосылок. Манифестное течение острой стадии ГС наблюдается лишь в 10-20% случаев.
Для продромального периода характерны диспепсический синдром (снижение аппетита, тошнота), нередко слабость, недомогание. В периоде разгара желтуха часто отсутствует, а если и развивается, то она умеренно выражена, интоксикация незначительная. Острый ГС протекает гораздо легче, чем ГВ и даже ГА, преимущественно в легкой, редко в среднетяжелой форме, с умеренным повышением активности аминотрансфераз (в 5-20 раз). Однако имеются сведения о фульминантном течении инфекции, особенно у хронических носителей HBsAg. Описаны случаи ГС, осложнившиеся апластической анемией.
Острая стадия ГС может закончиться выздоровлением со стабильным исчезновением HCV-RNA. Однако у большинства больных (в 75-80%) развивается хроническая стадия ГС, при которой латентная фаза чаще всего предшествует фазе реактивации. Продолжительность латентной фазы составляет 10-20 лет. В этот период какие-либо объективные признаки хронического гепатита отсутствуют. В крови больных обнаруживают IgG анти-HCVcore, анти-HCV ns^h периодически - HCV-RNA.
Фаза реактивации обусловлена повышением репликативной активности ВГС и клинически соответствует манифестному течению острой стадии болезни. У больных отмечают признаки астено-вегетативного синдрома, нередко субфебрилитет. Определяются гепатоспленомегалия, волнообразное 2-5-кратное повышение активности аминотрансфераз сыворотки крови и в ряде случаев с внепеченочными проявлениями (см. "Хронические вирусные гепатиты"). Течение фазы реактивации характеризуется повторными, умеренно выраженными клинико-биохимическими обострениями. В крови определяются IgM и IgG анти-HCVcore (с преобладанием IgM), анти-HCV NS^ и HCV-RNA. Так же как и ВГВ, вирус С имеет значение в формировании цирроза печени и возникновении гепато-целлюлярной карциномы.
Диагностика основана на обнаружении суммарных антител, IgM и IgG к ВГС (анти-HCV) с использованием ИФА и иммуноблота, а также РНК ВГС (HCV-RNA) методом ПЦР. Окончательная интерпретация результатов исследования проводится после анализа эпидемиологических и клинико-лабораторных данных. При этом критериями острой стадии ГС являются:
1) наличие эпидданных о времени и обстоятельствах заражения (так называемая точка отсчета);
2) наличие клинико-лабораторных признаков острого гепатита (при отсутствии указаний на подобное в прошлом);
3) обнаружение в крови больных IgM, а затем и IgG анти-HCVcore (с нарастанием их титров в динамике);
4) определение HCV-RNA методом ПЦР. Условными критериями выздоровления (паст инфекция) являются:
1) наличие острой стадии ГС в анамнезе;
2) стойкое отсутствие клинико-лабораторных признаков заболевания;
3) раннее исчезновение в сыворотке крови IgM анти-HCVcore;
4) стойкое отсутствие в крови HCV-RNA;
5) присутствие в крови лишь IgG анти-HCVcore.
Критериями хронической стадии, протекающей в латентной фазе, являются:
1) наличие острой стадии ГС в анамнезе;
2) отсутствие клинико-лабораторных признаков заболевания (при наличии сопутствующей патологии - возможно незначительное повышение активности аминотрансфераз);
3) определение в крови IgG анти-HCVcore и анти-HCV к неструктурным белкам (NS3 NS4 NS5);
4) в крови не определяются IgM анти-HCVcore и HCV-RNA.
Критериям и хронической стадии, протекающей в фазе реактивации, являются:
1) наличие острой стадии ГС в анамнезе;
2) наличие клинико-лабораторных признаков хронического гепатита;
3) определение IgG анти-HCV к core и NS;
4) обнаружение в крови IgM анти-HCVcore и HCV-RNA.
Лечение. Базисная и патогенетическая терапия соответствует лечению других вирусных гепатитов. При лечении больных, находящихся в острой стадии ГС, учитывая высокий риск развития хронической стадии, может быть назначена противовирусная и иммуноориентированная терапия (см. табл. 1). Лечение хронической стадии ГС см. ниже.
Профилактика. Мероприятия, направленные на прерывание путей передачи, такие же, как при гепатите В. Доноров, у которых обнаружены анти-ВГС, отстраняют от донорства пожизненно.
Вакцины против ГС не разработаны. Эффективность использования специфического иммуноглобулина изучается.
справочника
Клиника, диагностика, лечение и профилактика инфекционных заболеваний у детей
Вирусный гепатит С - инфекционное заболевание, которое вызвано гепатотропным вирусом со склонностью к длительной персистенции в организме человека и высоким риском развития хронического гепатита.
Вирус гепатита С (HCV) представляет собой мелкий РНК-вирус диаметром 20-60 нм. Он принадлежит к семейству Флавивирусов. Вирус имеет внешнюю оболочку, которая состоит из гликопротеидов (Е – envelope protein 1 и 2), белок сердцевины (С – core protein), комплекса белков-ферментов, которые принимают участие в репликации вируса (NS2, NS3, NS4, NS5) и однонитчатой РНК. Вирус генетически неоднороден. Существует свыше 10 генотипов вируса и свыше 80 субтипов. Для клинических целей выделяют 6 основных генотипов: 1 генотип (1а, 1в, 1с), 2 генотип (2а, 2в, 2с), 3 генотип (3а, 3в), 4а, 5а, 6а. Разные генотипы имеют разную географическую распространенность.
Инкубационный период, в среднем, составляет 6-8 недель. Но, в зависимости от способа передачи, может быть короче (2-4 недели) или продлеваться до 52 недель, а иногда – больше 1 года.
Острый период клинически манифестно проявляется у 20-25% инфицированных. Для HCV-инфекции более типично малосимптомное течение болезни. Выявить эти формы возможно только при систематическом наблюдении и обследовании тех групп детей, которые получали гемотрансфузии или другие препараты крови, трансплантацию органов или тканей, находились на гемодиализе, то есть группы повышенного риска заражения. Это касается и детей, рожденных от матерей, позитивных на анти-HСV антитела.
Острый вирусный гепатит С с клинически выраженной желтушной формой бывает чаще при посттрансфузионном пути заражения. Начальные признаки заболевания в преджелтушном периоде выражены умеренно. Повышение температуры бывает редко. Жалобы имеют астеновегетативный характер: слабость, вялость, утомляемость, снижение аппетита, тяжесть в правом подреберье. Может определяться увеличение печени, легкая ее болезненность, при пальпации печень эластичной консистенции. Преджелтушный период продолжается от 3-5 до 10-14 дней. Картина проясняется с появлением желтухи. Интоксикация при появлении желтухи сохраняется, но преимущественно легкой и средней степени выраженности. В течение
1-2 дней желтуха может усиливаться и потом сохраняется в течение 1-3 недель, иногда возможен холестатический вариант желтушного периода с длительной желтухой до 1-1,5 месяцев. Сохраняется увеличение печени, у трети больных увеличивается селезенка.
По выраженности клинических симптомов острый гепатит С занимает промежуточное место между вирусным гепатитом А и вирусным гепатитом В. Протекает преимущественно в легких и среднетяжелых формах. Тяжелые фульминантные формы с острой печеночной недостаточностью являются исключительно редкими и встречаются преимущественно при сочетании HCV и HBV, то есть, при микст-инфекции.
Базируется на клинико-эпидемиологических данных, в связи с чем, большое значение имеют анамнез о возможности парентерального заражения, а также на лабораторных данных, которые включают биохимические исследования и определение маркеров HCV (антигены, антитела).
Клинические критерии
• Эпиданамнез – наличие парентеральных манипуляций (переливание крови и ее препаратов, посещение стоматолога с экстракцией зубов, сеансы гемодиализа, трансплантация органов или тканей и т.п.), внутривенное употребление наркотических веществ в течение последних 1,5-4 месяцев;
• постепенное незаметное начало болезни;
• невыразительный преджелтушный период, чаще всего, астеновегетативный вариант;
• чаще всего, отсутствующая желтуха;
• незначительное увеличение размеров печени;
• преимущественно легкое, но длительное течение с очень частой хронизацией.
Биохимические методы более доступны и позволяют на ранних этапах выявить признаки острого периода инфекции. Повышение АЛТ в 5-10 раз при безсимптомной и безжелтушной форме может быть единственным признаком заболевания. Меньшее значение имеет уровень АСТ, тимоловая проба.
Самым ранним и достоверным признаком инфицирования является выявление в крови РНК-HCV посредством ПЦР.
Антитела к HCV появляются на 6-8 неделе от начала заболевания. Сначала это анти-HCV-cor-IgМ, потом – анти-HCV-cor-IgG. При благоприятном течении гепатита С с выздоровлением ранние антитела исчезают быстро, а анти-HCV-cor-IgG сохраняются в течение 5-7 лет, изредка – дольше.
Показателем перенесенной инфекции и завершенного острого гепатита С являются антитела к неструктурным белкам вируса анти-HCV-HS4 и анти-HCV-NS5. Присутствие этих антител свидетельствует о паст-инфекции, наряду с исчезновением РНК-HCV.
Исследование сывороток крови на анти-HCV проводится методом иммуноферментного анализа (ИФА) посредством скрининговых тест-систем II и III поколений, позитивные результаты контролируются более чувствительными методами – рекомбинантного иммуноблоттинга (RIBA).
Учитывая то, что вирусный гепатит С характеризуется длительным инкубационным периодом, его основным маркером на ранних этапах диагностики является определение в сыворотке крови антител к HCV (суммарные антитела, которые могут появляться поздно и могут определяться до 5 лет после перенесенной острой фазы инфекции, что затрудняет решение вопроса об активности процесса. Поэтому при постановке диагноза ОВГС учитывают следующие критерии:
1. Позитивный эпидемиологический анамнез на ВГС.
2. Наличие признаков желтухи.
3. Повышение активности АЛТ в 2 раза и более.
4. Преобладание анти-HCV-IgM над анти-HCV-IgG. Анти-HCV-IgM определяется в высоких титрах.
5. Отсутствие антител к неструктурированным белкам вируса С (анти-HCV-NS-4, 5).
6. Высокое содержание в крови HCV РНК в сыворотке крови.
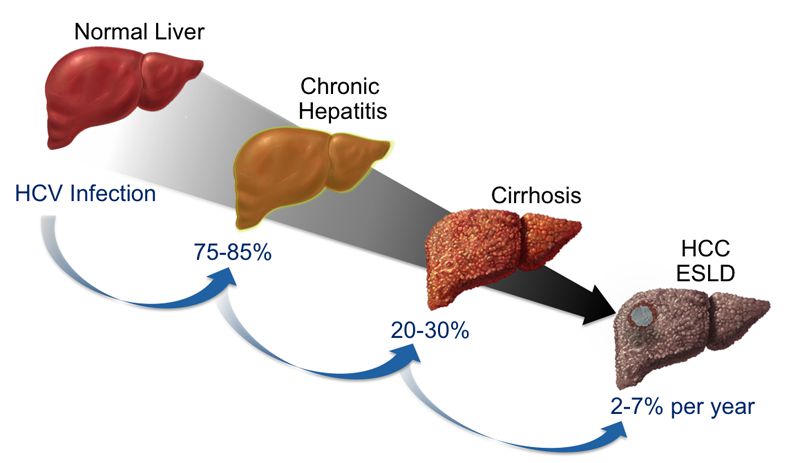
У 10-30% больных, которые перенесли ОВГС, наступает самоизлечение. Хронизация заболевания наступает в 70-90% случаев, из которых в 20-30% случаев развивается цирроз печени и в 3-5% – гепатокарцинома.
Ведущее значение в профилактике острого гепатита С имеет полное и своевременное выявление источника инфекции и проведения мероприятий, направленных на прерывание путей передачи этой инфекции. Основным источником HCV являются больные с острыми и хроническими формами.
Обследованию на анти-HCV подлежат доноры, лица, которые получили гемотрансфузии в последние 6 месяцев и обратились за медицинской помощью за какими-либо показаниями; пациенты онкогематологических отделений (не реже 1 раза в год); контактные с больным хроническим гепатитом С в семье (не реже 1 раза в год).
Принципы лечения вирусных гепатитов у детей основываются на современных представлениях о патогенетических механизмах заболевания, которые предусматривают снижение уровня инфекционного токсикоза, нормализацию метаболических нарушений, ликвидацию холестаза, улучшение кровообращения в печени, уменьшение морфоструктурных изменений, активацию репаративных процессов в гепатоцитах, предупреждение осложнений и формирования хронического гепатита, цирроза печени.
Учитывая то, что вирусный гепатит является многосторонним патологическим процессом, который имеет циклическое течение, с определенной последовательностью возникновения и развития симптомов, на каждом этапе надлежит использовать патогенетически обоснованные и адекватные лекарственные средства. Сохраняется принцип педиатров-инфекционистов: не перегружать больного лекарствами. Отсутствие конкретных показаний к применению того или иного препарата должно расцениваться как противопоказание к его назначению.
Традиционная базисная терапия вирусных гепатитов включает режим, диету, употребление большого количества жидкости.
В остром периоде заболевания необходимо придерживаться диеты. Важное место в лечебном питании должно занимать растительное масло, продукты, которые содержат белок, которые имеют липотропное действие (овсяная каша, творог, нежирные сорта рыбы), легкоусвояемые углеводы (мед, фрукты, компоты, морсы). Употребление жирной, жареной, острой, копченой, пряной пищи, грибов, консервантов, шоколада, чеснока, сырого лука, масляных кремов могут существенно ухудшить течение заболевания. Незаменимой составной частью диеты являются витамины – активные регуляторы обменных процессов, жизнедеятельности клеток печени. Потребность в витаминах при обычном циклическом течении ОВГ увеличивается, страдает их обмен, нарушается их всасывание и образование в печени. При этом достаточно скорректировать питание, добавить в диету свежие соки, фрукты, овощи. К назначению дополнительных витаминных лекарственных препаратов следует относиться осторожно, потому что их избыток может приводить к токсическим и аллергическим реакциям, вызывать их дисбаланс в организме. Витаминные комплексы при ОВГ необходимы только в зимне-весенний сезон, при среднетяжелых и тяжелых формах заболевания, при отсутствии аппетита у больного.
При легких формах заболевания можно ограничиться указанными рекомендациями (базисная терапия). Их выполнения, в большинстве случаев, бывает достаточно для благоприятного течения заболевания. Медикаментозная терапия применяется преимущественно при тяжелых формах острого вирусного гепатита.
Среднетяжелая форма
• Базисная терапия;
• оральная дезинтоксикация в объеме 30-50 мл/кг массы тела (соки, отвары фруктов, зеленый чай, кисломолочные продукты, столовая низкоминерализированная вода с обязательным контролем водного баланса и диуреза;
• энтеросорбенты (Энтеросгель) 1-2 недели (при холестатической форме – до
3 недель);
• желчегонные препараты преимущественно холекинетического действия – только в период реконвалесценции, после мочевого криза (восстановление окраски мочи).
Тяжелая форма (без признаков печеночной недостаточности)
• Базисная терапия;
• дезинтоксикационная терапия – оральная в объеме 40-50 мл/кг массы тела и внутривенная в объеме 30-40 мл/кг массы тела;
• препараты лактулозы – от 15 до 30 мл через рот, дважды в сутки, 10 дней;
• энтеросорбенты (Энтеросгель) – до 3 недель;
• при наличии признаков холестаза – препараты урсодезоксихолиевой кислоты по 10 мг/кг массы тела.
Фульминантная форма
• Режим – строгий постельный;
• диета – с исключением белков животного происхождения, ограничением белков до 40% в сутки;
• катетеризация центральных вен и внутривенная дезинтоксикационная терапия из расчета 50-60 мл в сутки под контролем диуреза, гематокрита (раствор Рингера, Рингера лактат, изотонический раствор натрия хлорида, бикарбонат натрия 2,4%, в зависимости от показателей кислотно-основного состояния крови (КОС));
• преднизолон внутривенно по 3-5 мг/кг массы тела в сутки равными дозами, через 6 часов, в течение 3-7 суток;
• плазмаферез;
• внутривенно ингибиторы протеолиза;
• антагонисты альдостерона, в сочетании с негепатотоксичными салуретиками (фуросемид) под контролем центрального венозного давления, диуреза, КОС;
• ежедневно – сифонная клизма, с последующим введением энтеросорбентов через зонд или в клизмах;
• препараты лактулозы через 3-4 часа после применения энтеросорбентов, в течение 7-10 дней;
• при появлении признаков бактериальных осложнений (пневмония, пиелонефрит, холангит, сепсис) – антибиотики.
Дополнительные методы
• При значительных проявлениях геморрагического синдрома (кровотечения) – дополнительно 12,5% раствор этамзилата натрия, 5% раствор аминокапроновой через рот каждые 6-8 часов, глюконат кальция 10% 1-2 раза в сутки, 5% раствор аскорбиновой кислоты, 1% викасол внутривенно 1 раз в сутки, свежезамороженная плазма в возрастных дозах;
• гипербарическая оксигенация;
• для уменьшения психомоторного возбуждения – 20% оксибутират натрия, сибазон в возрастных дозах.
В этиологии хронических вирусных гепатитов (ХВГ) окончательно доказано роль вирусов В, С, D, G, удельный вес которых составляет более 70% в общем количестве больных этими заболеваниями.
При ХГВ лечение следует начинать не ранее чем через 3-6 месяцев наблюдения за больным, так как возможна самопроизвольная сероконверсия и нормализация уровня АЛТ. В случае высокой вирусной нагрузки и низких или нормальних цифр АЛТ за больным устанавливается наблюдение в течение 3-6 месяцев, и при сохранении исходных показателей на том же уровне, рекомендуется биопсия печени. При наличии высокой активности воспалительного процесса в печени у данного контингента детей, по данням биопсии, необходимо решение вопроса о проведении противовирусной терапии. Это связано с тем, что у больных с нормальними показателями АЛТ возможно формирование цирроза печени.
Около 30% пациентов с ХГС имеют устойчивые нормальные показатели АЛТ. Однако у 20% таких пациентов при проведении биопсии печени выявляется тяжелый фиброз или цирроз. В связи с этим, пациентам с 1 генотипом вируса, с целью определения необходимости проведения противовирусной терапии и определения состояния печеночной ткани, желательно провести пункционную биопсию печени. У пациентов с более выраженным фиброзом, чем портальный фиброз, лечение должно проводиться, независимо от уровня АЛТ. У больных с 2 и 3 генотипом вируса проведение комбинированной терапии при любых показателях АЛТ дает высокий процент устойчивого вирусологического ответа. Поэтому для этой категории пациентов проведение биопсии печени не является обязательным.
В настоящее время для лечения ХГВ у детей рекомендованы препараты интерферона альфа, а также ламивудин. В Консенсусе 1999 г. при ХГВ у детей рекомендованы рекомбинантные интерфероны альфа 2а и альфа 2в в дозе 5-6 млн. МЕ/м 2 3 раза в неделю в течение 6 месяцев. Ламивудин при ХГВ рекомендуется в дозе 3-4 мг/кг один раз в день (не более 100 мг) курсом не менее 12-18 месяцев.
Показания к назначению альфа-интерферона при ХВГ у детей
1. Признаки активной репликации вируса у больного.
2. Высокая биохимическая активность (повышение уровня активности АЛТ в 1,5-2 и более раз) в течение 3-6 месяцев.
3. Гистологическая картина биоптатов печени с характерными для ХВГ признаками активности воспалительного процесса (желательно).
4. Отсутствие противопоказаний.
Противопоказания к назначению интерферонотерапии ХВГ у детей
Абсолютные
1. Наличие признаков декомпенсированного цирроза печени.
2. Клинически значимые сопутствующие заболевания (злокачественные опухоли, тяжелые обструктивные заболевания легких, декомпенсированные заболевания сердца).
3. Неконтролированные аутоиммунные заболевания.
4. Наличие нервно-психических заболеваний, судорог, травм черепа в настоящее время или в анамнезе, депрессия с риском суицида.
5. Выраженные лейкопения, нейтропения, тромбоцитопения, анемия (до лечения гемоглобин должен быть более 120 г/л для мужчин и 110 г/л для женщин, абсолютное число нейтрофилов – 1,5 х 10 9 /л, лейкоцитов – 2,0 х 10 9 /л, тромбоцитов – 70 х 10 9 /л, клиренс креатинина – 50 мл/мин.
6. Беременность.
7. Возраст ребенка до 3 лет.
8. Отказ родителей от лечения, невозможность проводить необходимые обследования.
9. Невозможность самостоятельного введения или организации надлежащего введения препарата.
10. Употребление наркотиков или алкоголя на момент назначения противовирусной терапии.
Относительные
1. Наличие у больного аутоиммунных заболеваний.
2. Наличие в анамнезе тяжелых аллергических реакций.
3. Наличие сердечной, почечной и легочной недостаточности.
4. Тяжелые формы сахарного диабета.
5. Заболевания щитовидной железы.
Противопоказания к назначению рибавирина
1. Гиперчувствительность к рибавирину.
2. Острые заболевания печени и почек.
3. Тиреотоксикоз.
4. Тяжелые заболевания сердца.
5. Гемоглобинопатии (в т.ч. талассемия, серповидно-клеточная анемия).
6. Выраженная депрессия.
7. Цирроз печени.
8. Аутоиммунный гепатит.
9. Беременность, кормление грудью.
Перед началом противовирусной терапии ХВГ у детей, также как и взрослых, рекомендуется обязательное обследование:
1. Медицинский анамнез.
2. Психиатрический анамнез.
3. Обследование на наличие депрессии, приема алкоголя или наркотиков.
4. Биохимические маркеры повреждения печени и оценка функции печени (определение уровня АЛТ, билирубина, альбумина, протромбинового индекса, щелочной фосфатазы).
5. Определение количества тромбоцитов, лейкоцитов, уровня гемоглобина, гематокрита.
6. Определение функции щитовидной железы (уровень тиреотропного гормона (ТТГ), свободного тироксина (Т4)).
7. Определение уровня креатинина, глюкозы крови.
8. Тест на беременность (у детей при подозрении, у женщин детородного возраста).
9. Определение ВИЧ-инфекции (для детей по показаниям).
10. HBs Аg, анти-HBс, анти-НАV-суммарные.
11. HBeАg, антитела к HBeАg, ДНК HBV (при ХГВ).
11. Количественное определение РНК ВГС (при ХГС).
12. Генотип вируса гепатита С (при ХГС).
13. Предшествующая противовирусная терапия и ее эффективность.
14. ЭКГ.
Желательные
1. В случае высокой вирусной нагрузки и сохраняющихся низких или нормальных цифр АЛТ в течение 3-6 месяцев при ХГВ, рекомендуется биопсия печени.
2. В случае высокой вирусной нагрузки и сохраняющихся низких или нормальных цифр АЛТ в течение 6 месяцев при ХГС рекомендуется биопсия печени (особенно при генотипе 1).
3. Исследование глазного дна у пациентов с сахарным диабетом и артериальной гипертензией.
4. Антинуклеарные антитела, железо сыворотки.
Предикторы эффективности интерферонотерапии ХГС у детей
1. Не 1-й генотип вируса.
2. Сравнительно малая (до 3 лет) длительность инфекции.
3. Высокая активность АЛТ перед началом лечения (более 1,5-2 норм).
4. Низкая вирусная нагрузка (менее 2 х 106 копий/мл).
5. Горизонтальный путь передачи.
6. Отсутствие иммуносупрессии.
Коррекция дозы противовирусных препаратов (альфа-интерферон, рибавирин), необходимость продолжения лечения решается, в зависимости от имеющихся клинико-лабораторных показателей.
Оценка эффективности ИФН-терапии
1. Первичная ремиссия (в конце курса лечения – 6-12 месяцев)
Полная:
- снижение уровня ДНК HBV до неопределяемого уровня;
- нормализация уровня АЛТ;
- снижение гистологической активности на 2 и более балла и отсутствие прогрессирования фиброза при повторной биопсии.
Частичная ремиссия:
- снижение вирусной нагрузки;
- нормализация или снижение уровня АЛТ в 2 и более раз;
- улучшение гистологической картины печени.
Стабильная ремиссия:
- сохранение полной ремиссии в течение 6-12 месяцев после отмены лечения.
2. Отсутствие ремиссии (через 6 месяцев от начала лечения):
- сохранение вирусной репликации;
- отсутствие снижения уровня АЛТ;
- отсутствие положительной динамики в гистологической картине печени.
3. Рецидив:
- ранний (возникает в ходе лечения);
- поздний (возникает после прекращения терапии).
Что такое гепатит С? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Вирусный гепатит С — острое или хроническое инфекционное заболевание, вызываемое различными типами вируса гепатита С, которые, поражая в основном клетки печени — гепатоциты, вызывают развитие воспалительного процесса в печени и при сочетании ряда факторов, образа жизни и отсутствии адекватного лечения приводят к цирротической перестройке ткани и раку печени (гепатоцеллюлярной карциноме).
Этиологический агент — вирус гепатита С (ВГС). Вирус был впервые выделен американскими учёными в 1989 г. Таксономическая принадлежность к семейству флавивирусов, роду гепацивирусов. [2] [4]
Имеет определенные тинктуриальные свойства: диаметр вириона — пятьдесят нанометров, под воздействием хлороформа, спирта, хлоргексидина и других дезинфицирующих средств погибает практически мгновенно, инактивируется при температуре 100°С за 2 минуты, при температуре 60°С за 30 минут, при комнатной температуре выживает не более 4 суток, под действием ультрафиолета — за 30 минут. В плазме, эритроцитарной массе и др. может сохраняться до года. [4]
Генетическая структура представляет собой линейную однонитевую молекулу рибонуклеиновой кислоты (РНК). В ней выделяют следующие зоны: шифрующие структурные и неструктурные (функциональные) белки, отвечающие за различные функции в жизни вируса.
Передача вируса осуществляется только через кровь, а вот пути заражения бывают различны:
- употребление наркотиков;
- медицинские манипуляции (в т.ч. пирсинг, тату и др.);
- половой путь;
- от матери к ребёнку;
- бытовой путь (использование общих бритв, ножниц). [4]
Симптомы гепатита С
К симптомам вирусного гепатита С на любой стадии развития могут относиться:
- снижение или отсутствие аппетита;
- общая слабость, ухудшение самочувствия, повышенная утомляемость;
- тошнота;
- тяжесть и дискомфорт в правом подреберье;
- в редких — случаях пожелтение склер глаз, кожи, потемнение мочи.
Патогенез гепатита С
Проникая в организм, ВГС не оставляет никаких следов в месте внедрения, с током крови быстро попадает в гепатоциты печени, где оказывает неярко выраженное прямое разрушающее действие на клетки-мишени и в большей степени вызывает иммуноопосредованное поражение клеток. Главенствующая частота перехода вирусного гепатита С в хроническую форму (до 90%) обусловлена различными особенностями самого вируса, но с обязательным участием (или, вернее, неадекватным участием) иммунной системы:
- наличием внепеченочного размножения вируса (главным образом в моноцитарной системе);
- наличием генотипов и частыми перестановками составляющих генома вируса;
- запуском иммунопатологических реакций;
- участием в патогенезе процессов перекисного окисления липидов.
Вследствие этого происходит ускользание ВГС от иммунного ответа и частый переход острой инфекции в персистирующую хроническую форму. [2] [4]
Скрытый (инкубационный) период может составлять от 2 недель до 6 месяцев. В это время может не быть никаких признаков заражения и развивающегося заболевания. Однако коварство гепатита С в том, что даже по прошествии этого времени может не возникнуть никаких явных симптомов и проявлений, а даже если они и возникают, то зачастую настолько незначительны, что человек абсолютно не придаёт им значения и не обращается за медицинской помощью до развития осложнений.
Классификация и стадии развития гепатита С
Характерной чертой ВГС является выраженная неоднородность его генома. Сравнительный анализ генетических структур при многочисленных исследованиях выявил, что существует по крайне мере 6 основных групп вируса (генотипов) и множество подтипов. В Российской Федерации превалирующее распространение имеют генотипы 1b и За, но частота их выявления может значительно колебаться в зависимости от региона. [4]
После заражения и малосимптомного протекания острой фазы заболевания при отсутствии самоизлечения (в среднем 10%) наступает хронизация инфекции — длительный латентный период (до 20–30 лет, иногда более длительно), в течении которого человек ведёт обычный образ жизни, не испытывает никаких явных признаков заболевания, а незаметно появляющееся чувство усталости вполне логично списывает на интенсивный современный ритм жизни. В зависимости от свойств вируса, реактивности и развития иммунопатологических реакций иммунной системы, образа жизни человека и других факторов рано или поздно наступает переломный момент в системе взаимодействия патогенного микроорганизма и восприимчивого человеческого макроорганизма. Несмотря на широкие регенераторные возможности печени, происходит нарушение её восстановительных сил. Вследствие постоянного некупируемого воспалительного процесса активная функциональная ткань печени замещается соединительной тканью (рубцовой), нарушая нормальное функционирование органа и по механизму обратной связи провоцируя прогрессирующее ухудшение работы печени и жизнедеятельности организма в целом.
В плане лабораторных изменений практически у большинства больных единственным критерием течения гепатита С при рутинном обследовании может являться повышение печеночных ферментов — аланинаминотрансферразы (АЛТ). В более тяжелых стадиях появляются признаки декомпенсации функции органа — повышение АСТ, щелочной фосфатазы, снижение гемоглобина, уровня протромбина, белка, тромбоцитов и др. [2] [4]
Осложнения гепатита С
В хронической фазе болезни наиболее частым осложнением (или, по мнению части исследователей, конечной фазы заболевания) является развитие цирроза печени — замещения функционального долькового строения печеночной ткани грубым соединительнотканным образованием, что приводит к неадекватному функционированию органа. Определенное время печень способна выполнять функцию даже на стадии цирроза, но со временем при воздействии вируса наступает декомпенсация работы. Это состояние характеризуется нарушением кровотока в печени, повышением давления в системе воротной вены, расширением вен пищевода и желудка, увеличением селезеночной вены. Прогрессивно снижается уровень выработки белков, факторов свертывания крови, фильтрационная способность. Появляются отеки, асцит, кровотечения различной интенсивности, ухудшается общее состояние, интеллектуально-мнестические характеристики. В конечном итоге возможен летальный исход из-за массивного кровотечения, полиорганной недостаточности.
Менее значимое осложнение хронической фазы гепатита С — развитие гепатоцеллюлярной карциномы (опухолевое перерождение). Как основная гипотеза — возникает в результате повышенного распада и вслед за этим восстановления клеток печени, что приводит к повышенному числу мутаций. На ранних стадиях принципиальных отличий от течения хронического гепатита нет, в запущенных случаях возникает стремительное ухудшение состояния, нарастание асцита, желтухи, неспецифических желудочно-кишечных симптомов, потери веса, анорексии.
У 10-15% больных с хроническим вирусным гепатитом С возможно развитие аутоиммунных заболеваний, наиболее частыми из которых являются аутоиммунный гепатит (АИГ) и криоглобулинемия. АИГ — это иммуноопосредованное поражение печени, внешне мало отличающееся от проявлений гепатитов другой этиологии, но зачастую имеющее более агрессивное течение и поддающееся терапии только длительными курсами иммуносупрессивных препаратов. Криоглобулинемия — накопление в крови специфических белков, которые накапливаются в малых и средних кровеносных сосудах, вызывая затруднение в них тока крови и приводя к специфическим проявлениям. [4]
Диагностика гепатита С
Обязательно должны быть назначены следующие исследования:
- развернутый клинический анализ крови + СОЭ;
- биохимический анализ крови (аланинаминотрансферраза, аспартатаминотрансферраза, гаммаглутамилтранспептидаза, щелочная фосфатаза, общий билирубин, общий белок, протеинограмма, протромбиновый индекс, креатинин, амилаза, сахар);
- онкомаркеры (альфафетопротеин);
- общий анализ мочи;
- УЗИ органов брюшной полости;
- ФГДС;
- Фиброскан;
- генотип вируса гепатита С;
- маркеры сопутствующих вирусных гепатитов (HbsAg, HbcorAb total, anti-Hbs);
- ВИЧ
При необходимости список исследований может расширяться. Стоит подчеркнуть, что грамотное назначение обследования и его интерпретация возможны исключительно врачом-инфекционистом, который назначит лишь необходимое (тем самым сберегая средства пациента при достаточно затратном в материальном отношении мероприятии) и даст грамотную оценку полученных данных, что чрезвычайно важно в планировании дальнейшего лечения, особенно в свете появления в недавнем времени современных противовирусных средств прямого действия [1] [4] .
Лечение гепатита С
Медикаментозная терапия зависит от фазы развития гепатита, индивидуальных особенностей и возможностей больного. В остром периоде широко применяется инфузионная терапия с привлечением различных дезинтоксикационных и питательных лечебных растворов. Роль специфической противовирусной терапии окончательно не решена и возможна лишь в индивидуальном порядке. При невозможности радикального лечения в хронической фазе вполне приемлема поддерживающая терапия так называемой группой гепатопротекторов (фосфолипиды, аминокислоты, антиоксиданты и др.). Данные средства не имеют чётко доказанной эффективности, однако широко применяются на практике и в некоторых случаях способны несколько задержать прогрессирование заболевания. Хороший эффект даёт нормализация функции ЖКТ, улучшение микрофлоры кишечника.
Попытки воздействия на вирус предпринимались с момента его открытия. Вначале это было изолированное применение препаратов интерферона короткого действия, затем комбинации интерферона короткого действия и рибавирина (препарата общевирусного действия), сменившей их комбинации интерферона пролонгированного действия и рибавирина. К концу интерфероновой эпохи были достигнуты значительные успехи в процессе лечения и избавления человеческого организма от вируса гепатита С, однако терапия была длительной, процент излечения достигал не более 70% в среднем по генотипам, и курс лечения имел серьёзные побочные эффекты, иногда приводя к последствиям намного серьёзнее, чем сам гепатит С. Это обстоятельство дало толчок к разработке принципиально новых лекарственных средств, характеризующихся прямым противовирусным действием, сочетающих высокую эффективность (до 99%), высокий профиль безопасности (минимальные побочные эффекты), простоту и удобство дозирования, небольшую длительность. В основу механизма действия легло подавление ключевых этапов размножения вируса, в первую очередь протеазы и полимеразы вируса гепатита С. Проведенные испытания препаратов показали высокие результаты, и начиная с 2013 года данная группа последних эффективных разработок с успехом применяется во всём мире. В 2016 году Всемирная организация здравоохранения (ВОЗ) объявила гепатит С полностью излечимым заболеванием [1] [4] [5] .
Прогноз. Профилактика
К сожалению, из-за повышенной мутационной способности вируса существует ряд технических сложностей в создании вакцины — на данный момент её не существует. Поэтому меры профилактики распространения вируса гепатита С направлены на разрывы механизмов и путей передачи вируса, санитарное информирование и обучение населения. К таким мероприятиям относят:
- Предупреждение возможности заражения в медицинских учреждениях
- гигиена и обработка рук, инструментария, использование перчаток
- тестирование донорской крови, плазмы и компонентов
- тестирование донорских органов
- надлежащее проведение медицинских инъекций
- обучение медицинского персонала
- обследование доноров, беременных, госпитализированных
2. Предупреждение полового пути заражения
- обучение правильному и своевременному использованию презервативов
- тестирование перед вступлением в брак
3. Выдача стерильного инструментария потребителям инъекционных наркотиков (не во всех странах)
4. Проведение противовирусной терапии (в идеале при выявлении заболевания) [6] .
Читайте также:


