Особо опасные инфекции в узбекистане
Заведующий лабораторией чумы Республиканского центра профилактики чумы, карантинных и особо опасных инфекций Минздрава Узбекистана Маруфжон Мадаминов рассказал, какие меры предпринимаются в республике для предотвращения серьезных заболеваний.
ТАШКЕНТ, 9 дек — Sputnik. Возможность циркуляции возбудителя чумы на сегодняшний день есть примерно на 40 процентах территории Узбекистана, сообщил заведующий лабораторией чумы Республиканского центра профилактики чумы, карантинных и особо опасных инфекций Минздрава РУз Маруфжон Мадаминов. При этом он подчеркнул, что вспышки нет.

"Очаги исторически существуют. Основными природными резервуарами являются дикие грызуны: песчанки, суслики, сурки и так далее, — рассказал Мадаминов Sputnik Узбекистан. — Однако это природа, и каждая тварь Божья имеет право на существование. Раньше предпринимались попытки ликвидировать очаги — например, ученые предлагали истребить грызунов. Но это вмешательство в естественные природные процессы без просчета последствий: неизвестно, что могут преподнести другие варианты возбудителя. Поэтому мы должны считаться с тем, что такие очаги имеют место быть, и наша задача — чтобы циркуляция опасных микробов среды дикого мира не затрагивала людей".
В этом деле помогают специальные мобильные лаборатории, одну из таких Минздрав Узбекистана на днях получил от Роспотребнадзора.
"Такие мобильные лабораторные комплексы позволяют нам оперативно определить степень риска и организовать мероприятия для устранения угрозы на очень больших территориях — например, на месте бывшей акватории Аральского моря. По предварительным оценкам, наши возможности увеличиваются в два-четыре раза", — сказал Маруфжон Мадаминов.
Он отметил, что Узбекистан никуда не передает выделенные из объектов внешней среды возбудители, в стране они хранятся только в одном месте — это Республиканский центр профилактики чумы, карантинных и особо опасных инфекций Минздрава.
"Все под контролем. Узбекистан выполняет свои обязательства в рамках Конвенции о запрещении разработки, производства и накопления запасов бактериологического (биологического) и токсинного оружия и об их уничтожении", — заявил заведующий лабораторией.

"Актуальность этого вопроса увеличивается с каждым днем: появляются новые инфекции, о которых мы раньше не знали. В течение последних пятидесяти лет было выявлено более пятидесяти новых инфекций. По сравнению с известными они имеют более высокий эпидемический потенциал. Явный пример — вспышка лихорадки Эбола. Кроме того — новые варианты гриппа. Также есть возвращающиеся инфекции — например, корь, краснуха, малярия, связанные с тем, что растет число людей, настроенных против прививок, из-за чего нарушаются выработанные годами схемы. Еще одна серьезная проблема — антибиотикоустойчивость, возникающая из-за непродуманного применения этих лекарственных средств", — рассказал Мадаминов.
Он отметил: если раньше была почва для сомнений относительно качества вакцин, то сегодня ее нет.
"В Узбекистане вакцинные препараты закупаются через ЮНИСЕФ (Детский фонд ООН — ред.), они очень высокого качества. Он сам отбирает производителей, имеющих высокий авторитет, — пояснил завлабораторией. — Проблема в том, что многие люди знают эту тему очень поверхностно. Нужно постоянно и целенаправленно работать с населением, особенно перед началом прививочных кампаний, проводить разъяснительную работу с использованием доказательной базы".

"Эти лаборатории оснащены таким образом, что не позволяют разрабатывать, накапливать и применять оружие массового поражения, в частности, бактериологическое, поскольку не имеют оборудования двойного назначения, которое можно использовать в мирных и военных целях. Оно предназначено для рутинной повседневной работы — для диагностики возбудителей опасных карантинных инфекций из объектов внешней среды", — сказал Маруфжон Мадаминов.
Он отметил, что потенциал, созданный в рамках сотрудничества с США, усиливается благодаря помощи российских партнеров. Цель всего этого — обеспечение эпидемического благополучия населения.
Существует множество инфекций, поражающих человека, но лишь сравнительно небольшое их количество способно распространяться чрезвычайно широко в короткие промежутки времени, приводя к заболеванию и смерти миллионов людей во всем мире. Такие глобальные вспышки инфекций носят название пандемий. Развитие современной микроскопии позволило узнать возбудителей этих заболеваний "в лицо". С основными из них МедНовости знакомят своих читателей.
На окрашенных электронных микрофотографиях различного масштаба представлены отдельные микробы и их колонии.
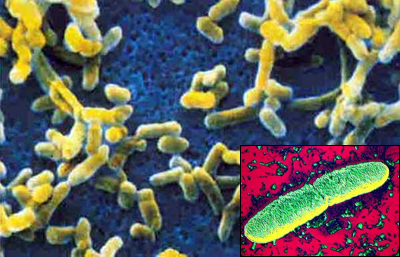
Чумная палочка (Yersinia pestis) - бактерия-возбудитель чумы. Человек заражается этим заболеванием при укусах блох, паразитирующих на грызунах - природном резервуаре инфекции, или при контакте с больным человеком. Первая зарегистрированная эпидемия - "Юстинианова чума" - продолжалась с 541 по 750 год. На пике заболеваемости она уносила до 10 тысяч жизней в день. После этого пандемии чумы периодически наблюдались повсеместно, убивая в некоторых регионах до половины населения. Наиболее известная и масштабная из них - "Черная смерть" - за период с 1347 по 1351 год сократила население Земли с 450 миллионов до примерно 350 миллионов человек. С появлением антибиотиков чума стала излечимым заболеванием, однако в ряде местностей продолжают возникать небольшие вспышки инфекции.
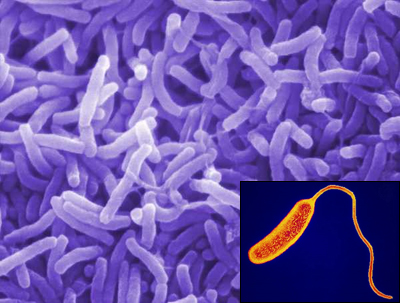
Холерный вибрион (Vibrio cholerae) - бактерия, вызывающая холеру. Первая пандемия холеры, начавшаяся в Индии, датируется 1816-1826 годами. Распространившись на Россию, Китай и Индонезию, она унесла десятки миллионов жизней. С тех пор зафиксировано еще шесть пандемий этой инфекции (последняя из них, начавшаяся в 1962 году в Индонезии, в 1966 году достигла СССР). В настоящее время холера, поддающаяся лечению антибиотиками, перестала быть глобальной проблемой - ее вспышки периодически регистрируются в развивающихся странах Африки и Азии, где распространению инфекции способствуют низкий уровень гигиены, недостаток очищенной питьевой воды и отсутствие канализации, поскольку вибрион попадает в организм человека при употреблении зараженной воды.
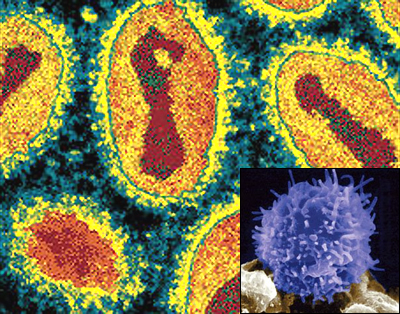
Вирус натуральной оспы (Variola major) из семейства ортопоксвирусов. Натуральная (черная) оспа - высокозаразное заболевание, передающееся контактным путем и приводящее к смерти в 40-90 процентах случаев. В конце XVIII века от него ежегодно умирало, по оценкам, до 400 тысяч европейцев. В XX веке оспа стала причиной от 300 до 500 миллионов смертей. Однако успешная всемирная прививочная кампания, начавшаяся в XIX веке, привела к полной победе над этим заболеванием в 1979 году. На сегодняшний день оспа считается единственной искорененной инфекцией.
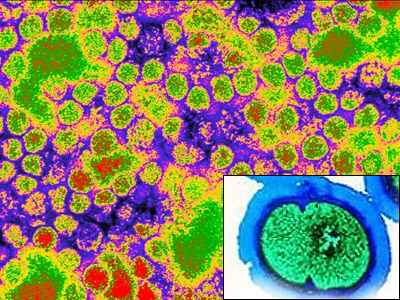
Вирус желтой лихорадки из семейства флавивирусов (Flaviviridae). Из-за своей способности быстро поражать большое число людей (болезнь разносится комарами) и высоких показателей смертности геморрагическая желтая лихорадка наряду с чумой, холерой и натуральной оспой причислена Всемирной организацией здравоохранения к карантинным инфекциям международного значения. Начиная с первых документированных случаев в XVII веке, желтая лихорадка неоднократно становилась причиной эпидемий в Америке, Африке и Европе (в колониальные времена благодаря ей и малярии Западная Африка получила зловещее прозвище "могила белого человека"). После разработки эффективной вакцины заболевание практически не встречается в развитых странах, однако продолжает ежегодно поражать около 200 тысяч и приводить к смерти примерно 30 тысяч непривитых человек, в основном из Африки и Южной Америки.
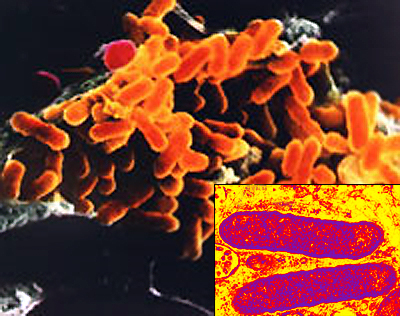
Риккетсия Провачека (Rickettsia prowazekii) - внутриклеточный паразит-протеобактерия, вызывающая сыпной тиф. Эта инфекция известна с XV века. Поскольку она переносится вшами, ее жертвами чаще всего становились группы людей, пребывающие в ограниченном пространстве в плохих гигиенических условиях, например, узники тюрем и солдаты в казармах (отсюда неофициальное название болезни "тюремная лихорадка"). Во время войн начала XX века армии солдат и толпы беженцев создали идеальные условия для распространения сыпного тифа. По оценкам, только в течение гражданской войны 1918-22 годов в России от него умерло три миллиона человек. После широкого применения дезинсектанта ДДТ для борьбы с вшами и открытия антибиотиков регистрируются лишь небольшие вспышки инфекции. Интересно, что риккетсии по строению весьма близки к одним из органелл живых клеток - митохондриям.
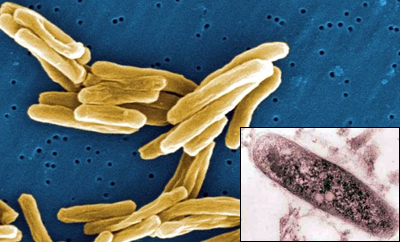
Микобактерия туберкулеза (Mycobacterium tuberculosis, палочка Коха) - возбудитель одноименного заболевания. Считается, что этой инфекцией человека в глубокой древности заразили одомашненные животные. С тех пор туберкулез является одной из наиболее значительных угроз здоровью и жизни людей. Палочкой Коха инфицирована примерно треть населения Земли, у каждого десятого инфекция спонтанно переходит в активную форму. По статистике, в мире ежегодно восемь миллионов человек заболевают туберкулезом, и два миллиона - умирают от него. Для России болезнь имеет большое социальное значение: по данным Роспотребнадзора, в нашей стране туберкулезом ежегодно заболевает 117-120 тысяч человек, из них 10 процентов – лекарственно-устойчивыми формами заболевания. 25 тысяч россиян ежегодно умирает от туберкулеза.
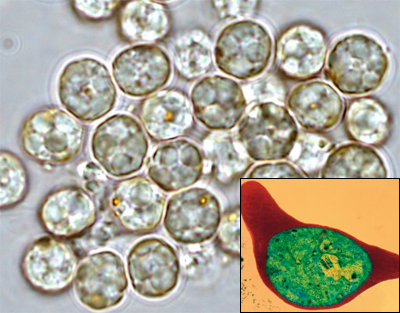
Малярийный плазмодий (Plasmodium falciparum) - паразитическое простейшее, вызывающее малярию. Эта инфекция, переносимая комарами, широко распространена в тропических и субтропических климатических поясах. Ежегодно ей заражается от 350 до 500 миллионов человек, от 1 до 3 миллионов из которых умирают. Около 90 процентов случаев заболевания происходят в странах Африки, расположенных южнее Сахары. В последнее время все чаще встречаются плазмодии, устойчивые к лекарственным препаратам, что несет угрозу расширения географии инфекции.
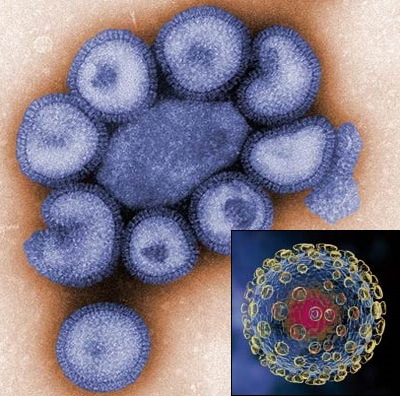
Вирус гриппа A из семейства ортомиксовирусов (Orthomyxoviridae). Сезонные эпидемии гриппа происходят ежегодно, унося жизни сотен тысяч людей. Из-за высокой изменчивости вируса и его способности поражать различные виды животных периодически возникают высоковирулентные штаммы, приводящие к пандемическому распространению заболевания. В XX веке произошло три таких пандемии, самая масштабная из которых - "испанка" - с 1918 по 1920 год унесла жизни от 50 до 100 миллионов людей. В настоящее время наблюдается первая в XXI столетии пандемия гриппа, вызванная новым штаммом вируса A/H1N1.
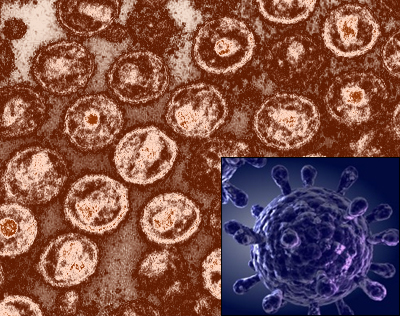
Вирус иммунодефицита человека (ВИЧ, HIV) - лентивирус из семейства ретровирусов (Retroviridae), открытый в 1984 году (за это открытие французские ученые Люк Монтанье и Франсуаза Барр-Синуси удостоились Нобелевской премии по медицине 2008 года). С начала регистрации заболевания в 1981 году от ВИЧ-инфекции и ее осложнений умерли более 25 миллионов человек. В настоящее время пандемией вируса поражено примерно 0,6 процента населения Земли, или более 33 миллионов человек; большая их часть проживает в Африке. Ежегодно более 2,5 миллионов человек заражается ВИЧ, преимущественно во время незащищенных половых контактов и внутривенного введения наркотиков нестерильными иглами. Комбинация противовирусных препаратов, известная как высокоактивная антиретровирусная терапия (HAART), продлевает жизнь инфицированных на десятки лет, однако доступ к ней имеют менее 10 процентов носителей вируса. Вакцина удовлетворительной эффективности, несмотря на коллективные усилия ученых всего мира, пока не разработана.
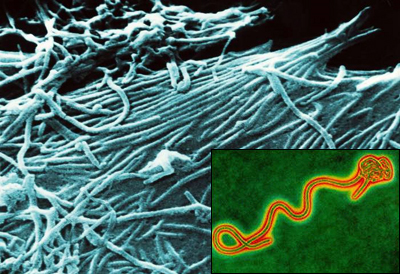
Эболавирус из семейства филовирусов (Filoviridae), вызывающий одну из наиболее опасных геморрагических лихорадок - лихорадку Эбола. Первая вспышка этой инфекции была зафиксирована в Заире в 1976 году. С тех пор вспышки заболевания возникали в различных странах, смертность при них достигала 80 процентов и более. Наряду с другими геморрагическими лихорадками (Марбург, Денге и ряд других) Эбола считается одной из основных угроз будущих пандемий. Эффективного лечения инфекции не разработано.
. врачебную специальность – эпи демиология карантинных и особо опасных инфекци й. В соответствии с требованиями специальности эпидемиология. . Нормативно-правовые акты Правительства Республики Узбекистан. Действующие приказы Министерства здравоохранения Республики Узбекистан: - №96.
. на врачебную специальность – бактериология карантинных и особо опасных инфекций . В соответствии с требованиями специальности бактериология. . Нормативно- правовые акты Министерства здравоохранения РУз. в форме приказов, положений, правил и инструкций, определяющие деятельность.
. Europe, Дания), Richard Pebody (Health Protection Agency, Соединенное Королевство). Особую благодарность мы выражаем сотрудникам Европейского регионального бюро ВОЗ (WH. . Ерамова, Срджан Матич и Моник Мюнз Ирина Ерамова, Срджан Матич и Моник Мюнз Программа по инфекциям, передаваемым половым путем/ВИЧ/СПИДу Европейское региональное бюро ВОЗ. . . вакцины против вируса ветряной оспы/опоясывающего лишая и желтой лихорадки) могут быть опасны для ВИЧ-инфицированных пациентов, поэтому их назначают только после оценки соотношени.
. здравоохранения и ГУЗ г.Ташкента Временное руководство по клинике и лечению больных с инфекцией, вызванной вирусом гриппа свиней типа А(H1N1) Случаи заболевания людей инфекцие. . давления показана люмбальная пункция, производить которую нужно крайне осторожно ввиду опасности вклинения мозжечка или продолговатого мозга в большое затылочное отверсти. . обладающие антиоксидантными и сосудоукрепляющими свойствами. Лечение тяжелых форм гриппа. Особому вниманию подлежат дети с тяжелыми формами болезни, быстрым прогрессирование.
Приложение № 10 к Приказу Миндрава РУз № 600 от 29 декабря 2007 г. Инструкция по. . инструкции по вирусным гепатитам. При камерной дезинфекции в случае особо опасных инфекций дезинфектор должен одеть 1 тип противочумного костюма.
САНИТАРНЫЕ ПРАВИЛА И НОРМЫ, ГИГИЕНИЧЕСКИЕ НОРМАТИВЫ РЕСПУБЛИКИ УЗБЕКИСТАН ПРОФИЛАКТИКА ВНУТРИБОЛЬНИЧНЫХ ИНФЕКЦИЙ Санитарно-эпидемиологические правила СанПиН № 0304-12 Издание официальное Ташкент 2012 г. СОСТАВИТЕЛИ: Аллаберганова. . повышения уровня знаний медицинского персонала по профилактике внутрибольничных инфекций путём внедрения и проработки действующих приказов Министерства здравоохранения Республики Узбекистан, нормативных актов и методических указаний. Занимается охраной здоровья.
Приказ министра здравоохранения №402 от 29 октября 2013 года о мерах по повышению эффективности взаимодействия службы по борьбе. . противотуберкулезной службы; возложить на главных фтизиатров и инфекционистов регионов координацию мероприятий по сочетанной инфекции ВИЧ/ТБ на региональном уровне для осуществления регулярного мониторинга и оценки мероприятий; с целью улучшения диагностики.
. экстренной помощи в Центральных районных и городских больницах, а также экстренные посты в сельских и городских врачебных пунктах. Особое место в ней занимает служба скорой медицинской помощи, состоящая из 200 станций и отделений скорой медицинской помощи. . помогли. 2.4. Привести штатное расписание центров, станций и отделений экстренной медицинской помощи в соответствие с данным приказом и в пределах установленных параметров финансирования. 2.5. Провести углубленный анализ состояния и эффективности.
Приказ министра здравоохранения №200 от 12 июня 2014 года об утверждении. . расширения масштабов противодействия ВИЧ-инфекции, сфокусированного на особо уязвимых слоях населения и укрепление системы и потенциала. . здравоохранения ДКТ - Добровольное консультирование и тестирование ИППП - Инфекции, передающиеся половым путем ИФА - Иммуноферментный анализ. . биологических образцов, их хранения и тестирования до утилизации опасных биологических отходов – чтобы минимизировать профессиональный.
Учреждение-разработчик: НИИ СГПЗ МЗ РУз, ГУСЭН МЗ РУз, РесЦГСЭН Составители: Шарипова Н.В.- Рахимов Б.Б.- Ахунджанов Б.А. – Элинская О.Л. – Байкулов А.А. – Маткаримова Р.М. ИсмаиловА.Д.– Шоумаров С.Б. – Шукуров А.Н. – Главный специалист санитарного отдела ГУСЭН МЗ РУз. Главный специалист санитарного отдела ГУСЭН МЗ РУз. зам. Главного врача РесЦГСЭН зав. лаб. гигиены питания НИИСГПЗМЗ РУз, к.м.н., с.н.с; зав. отд. гигиены питания РесЦГСЭН, к.м.н.;.
. руководствуется действующим законодательством Республики Узбекистан, приказами и инструкциями Министерства здравоохранения Республики. . внеочередных донесений при подозрении (выявлении) на карантинные и особо опасные инфекции, других групповых инфекционных заболеваний и пищевых отравлений.
. 1.1. Проанализировать эпидемиологическую ситуацию по заболеваемости респираторными инфекциями и внебольничными пневмониями на курируемой территории, обратив особое внимание на возможные случаи завоза, в первую очередь с территорий Мексики . . изоляцию, госпитализацию, забор материала и его доставку в НИИ Вирусологии по схемам особо опасных инфекций, принять меры по медицинскому наблюдению лиц, подвергшихся риску заражени.
. Нормативно-правовые акты Министерства здравоохранения РУз в форме приказов, положений, правил и инструкций, определяющих деятельность. . закономерности инфекционного процесса при вирусных, бактериальных и др. инфекциях; 5. Принципы борьбы и профилактики инфекционных заболеваний. . особенности их при антропонозах, зоонозах и сапрнозах (в том числе при особо опасных и карантинных инфекциях); 6. Теоретические основы иммунологии.
Приложение №1 к приказу Минздрава РУз. № 595 от 29 декабря 2007 г. Этиология и. . дезинфицирующих средств и при высокой температуре. Источниками возбудителя инфекции являются больные дизентерией, реконвалесцент или транзиторный. . R-плазмид микробов, обеспечивающих эти признаки. Эпидемиологическая опасность бессимптомного носительства сальмонелл человеком, особенно. . длительно (6-7 недель, а в некоторых случаях до 9-12 месяцев). Особую опасность бактериовыделители представляют, если они работают.
Отсортировано по релевантности | Сортировать по дате
В последнее время туристов нашей страны все больше привлекают экзотические страны - Таиланд, Шри-Ланка, Конго, Вьетнам, Индия, острова Индонезии, ЮАР и многие другие страны. Эти края манят путешественников своей необычной культурой, загадочностью, интересной кухней. Но следует помнить, что помимо красивых фотографий и массы ярких впечатлений из экзотических стран можно привезти и различные заболевания.
Это не значит, что не стоит ехать отдыхать за границу, просто перед тем, как отправиться в путешествие, обязательно поинтересуйтесь об эпидемиологической ситуации в стране, куда предстоит Ваш выезд.
Данную информацию можно получить в туристической фирме, которая организует поездку, или на официальном сайте посольства страны, куда Вы собираетесь.
Находясь в странах, неблагополучных по тем или иным особо опасным инфекциям помимо соблюдений правил личной гигиены, соблюдений мероприятий по защите от насекомых и других методов неспецифической профилактики, желательно сделать профилактические прививки против распространенных в данной стране инфекций.
Существует обязательный перечень прививок, без которых въезд в ряд стран невозможен (это относится к странам неблагополучным по желтой лихорадке). Для въезда в такие страны Вам необходимо сделать профилактическую прививку и получить международное свидетельство о вакцинации против желтой лихорадки.
Также существует перечень стран, где прививки являются необязательными, но их наличие желательно в связи с неблагоприятной инфекционной обстановкой. Вакцинацию против таких болезней как брюшной тиф, столбняк, вирусные гепатиты, менингококковая инфекция, Вы можете сделать в коммерческих медицинских Центрах или в Центральных прививочных пунктах.
Во время самой поездки необходимо быть максимально внимательным и соблюдать правила личной гигиены.
Если вы обнаружите у себя какие-либо признаки заболевания, необходимо не откладывая посетить больницу, так как мы, славяне, подобные заболевания переносим гораздо тяжелее, чем коренные жители экзотических стран.
Самые распространенные заболевания, которыми можно заразится во время поездки и пребывания в экзотических странах, являются:
- малярия;
- различные лихорадки;
- брюшной тиф;
- гепатит А;
- холера
- чума.
Малярия – паразитарная тропическая болезнь, характеризующаяся приступами лихорадки, анемией и увеличением селезенки.
Существует 4 вида малярии:
- тропическая,
- трехдневная,
- четырехдневная
- и овале-малярия.
Наиболее тяжелая - тропическая.
Малярия передается от больного человека здоровому при кровососании самок комаров. Существует и еще два пути заражения - при переливании зараженной крови и внутриутробный, когда больная малярией женщина заражает своего будущего ребенка. Попавшие, в организм человека во время укуса малярийных комаров паразиты, циркулируют в крови, а затем заносятся в печень, в клетках которой и развиваются.
Инкубационный (скрытый) период развития паразитов колеблется от семи дней до трех лет. Такая амплитуда зависит от вида малярии, при тропической малярии инкубационный период короткий.
Болезнь начинается с симптомов общей интоксикации (слабость, разбитость, сильная головная боль, познабливание). Затем наступают повторяющиеся приступы лихорадки, температура тела поднимается до 40 градусов и выше, держится несколько часов и сопровождается ознобом и сильным потоотделением в конце приступа.
Если отмечается четкое повторение таких приступов через определенное время – ежедневно (через день или через два дня), следует подумать о возможном заболевании малярией и незамедлительно обратиться за медицинской помощью.
Тропическая малярия - наиболее тяжелая форма малярии.
Инкубационный период колеблется от 8 до 16 дней. За 3-4 дня до развития клинических симптомов могут отмечаться головная боль, утомляемость, тошнота, снижение аппетита. Начальные проявления характеризуются выраженным ознобом, чувством жара, сильной головной болью. В ряде случаев приступы малярии наступают без озноба.
Летальность при тропической малярии колеблется от 10 до 40% в зависимости от времени начала лечения, правильного подбора противомалярийных препаратов и оснащенности клиники. Дети, беременные женщины и не иммунные взрослые более подвержены развитию тяжелой тропической малярии.
Церебральная малярия - наиболее частое осложнение тропической малярии, при этом характерны судороги, ригидность, кровоизлияния в сетчатку.
Паразиты малярии находятся в крови больного человека и могут быть обнаружены только при исследовании крови под микроскопом. Лечение этой опасной болезни осуществляется с учетом вида возбудителя и его чувствительности к химиопрепаратам.
С целью профилактики малярии необходимо заблаговременно до выезда в эндемичные по малярии страны Африки, Юго- Восточной Азии, Южной Америки начать прием противомалярийных препаратов.
Желтая лихорадка – встречается в двух видах – джунглевая (лесная) и городская.
Желтая лихорадка - это острое вирусное заболевание, передающееся комарами и характеризующееся тяжелыми изменениями со стороны крови, высокой температурой тела, поражением печени и почек.
Эндемичными по желтой лихорадке являются территории 32 стран Африки и 12 стран Южной Америки (Ангола, Бенин, Буркина-Фасо, Бурунди, Габон, Гамбия, Гана, Гвинея, Гвинея-Бисау, Демократическая республика Конго, Камерун, Кения, Конго, Кот-д’Ивуар, Либерия, Мавритания, Мали, Нигер, Нигерия, Руанда, Сан-Томе и Принсипи, Сенегал, Сомали, Судан, Сьерра-Леоне, Танзания, Того, Уганда, Центрально-Африканская республика, Чад, Экваториальная Гвинея и Эфиопия; Боливия, Бразилия, Венесуэла, Гайана, Гвиана Французская, Колумбия, Панама, Перу, Сент-Винсент и Гренадины, Суринам, Тринидад и Тобаго, и Эквадор.
Возбудитель инфекции – вирус рода Fflaviviridae. Вирус погибает при нагревании до 60 °C, под воздействием ультрафиолетовых лучей, эфира, хлорсодержащих препаратов и при воздействии обычных дезинфекционных средств.
- В джунглях резервуаром вируса являются обезьяны, между которыми циркулирует вирус и от которых может комарами (рода Aedes – в Африке и Haemagosus в Южной Америке) передаваться человеку.
- В городских условиях комары передают вирус от человека человеку.
Клиническая картина заболевания:
Инкубационный период продолжается от 3 до 7 дней.
Течение болезни может быть легким и тяжелым.
Легкие случаи обычно протекают от 1 до 3 дней. Течение таких случаев практически бессимптомно. Отмечается желтуха, которая прогрессирует по мере развития болезни.
В тяжелых и среднетяжелых случаях отмечается острое начало, лихорадка до 39-41оС, головная боль, боль в спине, слабость, тошнота, рвота. Начало желтой лихорадки напоминает лихорадку Денге. По мере прогрессирования болезни резко нарастает слабость, развивается почечная и печеночная недостаточность. Возможно развитие геморрагического синдрома: носовые кровотечения, рвота с кровью. Эти формы заболевания длятся от 1 до 2 недель.
При молниеносно протекающем течении болезни больной умирает через 3—4 дня.
У перенесших заболевание людей возникает пожизненный иммунитет.
Осложнения желтой лихорадки:
· гангрена конечностей, мягких тканей;
· сепсис (в случае присоединения вторичной инфекции).
На сегодняшний день единственная вакцина, которая рекомендована Международными правилами здравоохранения (International Health Regulations) – это вакцина от желтой лихорадки. Проводить вакцинацию необходимо всем въезжающим в регионы, где имеется риск распространения желтой лихорадки, и выезжающим из них.
Вакцина содержит ослабленный вирус, считается одной из самых безопасных и высокоэффективных вакцин.
Вакцинация проводится за 10 дней до въезда в эндемический очаг. Длительность поствакцинального иммунитета не более 10 лет. Соответственно, ревакцинацию проводят каждые 10 лет.
· детям в возрасте до 9 месяцев при регулярной иммунизации (или до 6 месяцев во время эпидемии);
· лицам с тяжёлой аллергией на яичный белок;
· лицам с тяжёлым иммунодефицитом в результате симптоматических ВИЧ/СПИДа или других причин, или при наличии заболеваний вилочковой железы.
Больной является источником заражения даже при лёгких формах заболевания и должен быть абсолютно защищен от укусов комаров. С этой целью вокруг постели больного устанавливают противомоскитные сетки, металлические или марлевые. Изоляция больного необходима на протяжении первых 4 дней, так как позже этого срока он уже не является источником заражения комаров.
ЛИХОРАДКИ ЭБОЛА, ЛАССА, МАРБУРГ
Лихорадка Эбола регистрировалась в Уганде, Габоне и Республике Конго, Южном Судане, Демократической республике Конго.
Лихорадка Марбург регистрировалась в Демократической республике Конго, Анголе, Уганде.
Лихорадка Ласса в Сьерра-Леоне.
Источниками возбудителей заболевания являются животные и грызуны, а также больные люди.
Данные лихорадки относятся к тяжелым вирусным заболеваниям с почти одинаковой клинической картиной, характеризующейся высокой температурой, геморрагической сыпью, кровотечениями из носа, десен, появлением крови в стуле и рвотных массах, головными болями, общей слабостью, болями в грудной клетке и желудке.
Инкубационный период при всех лихорадках составляет от 3 до 17 дней.
Брюшной тиф - поражает в первую очередь кишечник, а после распространяется на селезенку, желчный пузырь и печень. Инфекция передается через воду и еду, в которых содержатся возбудители.
В первую неделю заболевания пациент чувствует сильную головную боль, температура тела повышается, появляется кашель и озноб, боли в животе, запоры и слабость, пропадает аппетит.
На второй и третьей неделе заболевания отмечается высокая температура, понос, резкое снижение веса, сыпь в районе живота и груди, а живот увеличивается в размере.
Если брюшной тиф не начать лечить вовремя, он может привести к внутреннему кровотечению, пневмонии, перитониту, почечной недостаточности, прободению стенки кишки. Чтобы не заболеть брюшным тифом во время путешествия, необходимо все продукты тщательно мыть, а воду употреблять только бутилированную.
Рекомендуется провести вакцинацию против брюшного тифа за 2 недели перед поездкой в Индию, Таиланд, Таджикистан, Узбекистан и другие страны Средней и Юго-Восточной Азии. Невосприимчивость к инфекции сохраняется в течение трех лет.
Гепатит А – это острая инфекционная болезнь, при которой единственным источником вируса является больной гепатитом А.
Продолжительность инкубационного периода колеблется от 7 до 50 дней, чаще составляя 35 дней.
Передача гепатита А осуществляется преимущественно водным, пищевым и контактным путями. Болезнь проявляется в типичных случаях общим недомоганием, повышенной утомляемостью, отсутствием аппетита, тошнотой, рвотой, желтушностью склер и кожных покровов, темной мочой, обесцвеченным стулом.
Наиболее эффективной мерой профилактики гепатита А является вакцинация. К мерам неспецифической относят соблюдение правил личной гигиены, употребление безопасных в эпидемическом отношении пищевых продуктов и воды.
Холера - возбудителем холеры является холерный вибрион (открытый немецким учёным Р. Кохом в 1884 году), имеет форму изогнутой подвижной палочки (запятой).
Случаи заболеваний холерой регистрируются ежегодно в странах Азии и Юго-Восточной Азии: в Индии, Иране, Китае, Малайзии, Вьетнаме, Сингапуре и Филиппинах.
В странах Европы, США, Австралии и Океании регистрируются завозные случаи холеры.
В Африке больные холерой регистрируются ежегодно в Бенине, Бурунди, Гане, Демократической республике Конго, Камеруне, Либерии, Малави, Мозамбике, Нигере, Нигерии, Танзании, Того, Уганде.
Ежегодно, во всем мире происходит от 1,3 до 4 миллионов случаев заражения холерой.
Единственный источник инфекции человек, больной холерой. Во время болезни он выделяет с испражнениями и рвотными массами, а также иногда с мочой возбудитель холеры, во внешнюю среду. З
аражение происходит только через рот при употреблении воды и пищевых продуктов, загрязнённых выделениями, содержащими вибрионы, в том числе при употреблении овощей, которые выращиваются на полях и огородах, удобряемых необеззараженными сточными водами.
Реки, пруды могут быть заражены водами канализационных стоков. Колодцы инфицируются при попадании в них дождевой воды, смывающей испражнения с почвы. Из водоёмов возбудители холеры попадают в организм человека с питьевой водой, при заглатывании воды во время купания, через посуду, вымытую сырой водой.
Пищевые продукты могут быть заражены вибрионами холеры при использовании уже инфицированного сырья или, когда в приготовлении пищи участвуют больные лёгкими формами холеры или вибриононосители.
Особенно легко происходит заражение через продукты, которые не подвергались тепловой обработке, салаты, фрукты, молоко. Заражение возможно и через загрязнённые предметы, особенно бельё и предметы обихода больного, а также грязные руки. В загрязнении пищевых продуктов холерными вибрионами большую роль играют мухи, переносящие их с выделений больного.
Стул частый (до нескольких десятков раз в сутки) приобретает вид рисового отвара или мясных помоев. При бактериологическом исследовании испражнений в них обнаруживают слущивающиеся со стенок кишечника клетки и огромное количество холерных вибрионов.
В связи с резким обезвоживанием организма больной холерой имеет характерный вид: черты лица заостряются, глаза вваливаются, кожа приобретает синюшный оттенок, покрывается липким потом, и теряет эластичность. В таком состоянии больной находится несколько суток, после чего начинается выздоровление. Понос и рвота ослабевают и исчезают, стул приобретает нормальный вид, появляется аппетит и т.д.
Особую опасность для окружающих представляют больные стёртой формой холеры, у которых заболевание может диагностироваться с большим опозданием или не диагностироваться вообще.
Такой человек, также, как и здоровый носитель, может длительное время распространять вокруг себя инфекцию, и выявить его бывает крайне сложно.
Так, если кто-то рядом заболел, а вы связываете свой жидкий стул и плохое самочувствие со съеденным вчера несвежим творогом, остерегайтесь – может быть, ваше недомогание есть признак холеры?
Ведь по статистике, фактически 30% носителей холеры болеют ею в форме лёгкой диареи. Перенесённое заболевание холерой оставляет иммунитет.
Особое значение среди мер профилактики заражения холерой имеют личная гигиена и обеззараживание воды и обработки пищевых продуктов, что может быть достигнуто кипячением воды и хорошей проваркой пищевых продуктов. Во внешней среде возбудитель холеры малоустойчив, но в некоторых средах может оставаться живым длительное время.
Так, например, если в молоке и молочных продуктах он остаётся жизнеспособным до 14 дней, то в открытых водоёмах, загрязнённых сточными водами, до нескольких месяцев, а во льду может даже перезимовать.
Поэтому помимо тщательного мытья рук с мылом перед едой, а также овощей и фруктов, рекомендуется перед употреблением опускать их в кипячёную воду, слегка подкисленную уксусом или лимонной кислотой.
Чума – природно-очаговая инфекция, которой болеют люди и животные, переносчиками являются блохи, паразитирующие на грызунах и других животных.
Заболевания людей чумой регистрировались в 25 странах мира. Наиболее пораженными странами Африки являются Демократическая республика Конго, Индия, Мадагаскар, Мозамбик, Уганда и Танзания.
В Центральной Азии – Казахстан, Туркменистан, Узбекистан и Монголия. В Китае очаги чумы распространены в 19 провинциях.
На Американском континенте постоянно действующие природные очаги чумы существуют в Бразилии, Боливии, Перу, Эквадоре и Соединенных Штатах Америки.
Заражение чумой происходит при укусах инфицированными блохами, контакте с больными животными и грызунами, а также воздушно-капельным путем при общении с больным легочной чумой.
Время, которое проходит с момента попадания возбудителя чумы в организм человека до появления первых симптомов заболевания, составляет от нескольких часов до 6 дней.
Заболевание начинается с высокой температуры, сильного озноба, головной боли, увеличения лимфоузлов и кашля с кровью.
При появлении указанных признаков заболевания необходимо немедленно обратиться к врачу.
· Соблюдать правила личной гигиены: тщательно мыть руки перед приемом и раздачей пищи, после посещения туалета, улицы
· Следить за чистотой рук у детей, научить их соблюдать правила личной гигиены
· Употреблять для питья кипяченую или бутилированную воду, не пользоваться льдом для напитков
· Выбирать продукты с соблюдением сроков годности и условиями хранения
· Следить за сроками годности продуктов
· Тщательно мыть овощи и фрукты перед употреблением под проточной, а для детей - кипяченой водой
· Проводить тщательную термическую обработку продуктов
· Употреблять пищу желательно сразу после её приготовления
· Готовые продукты хранить на холоде, оберегая их от мух. Не оставлять готовые продукты при комнатной температуре более чем на 2 часа
· Используйте репелленты находясь в тропической местности
· Правильно хранить продукты в холодильнике: не допускать контакта между сырыми и готовыми продуктами (хранить в разной посуде)
· Содержать кухню в чистоте
· Не скапливать мусор
· Выезжая на отдых, необходимо брать с собой запас чистой питьевой воды. Не употреблять воду из открытых источников
· Купаться только в специально отведенных для этой цели местах. При купании в водоемах и бассейнах не допускать попадания воды в рот.
Читайте также:


