Особо опасные инфекции в поезде презентация

Особо опасные инфекции (ООИ) или инфекционные заболевания — болезни, которым свойственна высокая степень заражаемости. Они внезапно появляются и быстро распространяются, отличаются тяжелой клинической картиной и высокой степенью летальности.
К особо опасным инфекциям относят условную группу острых заразных болезней человека, которые соответствуют двум характеристикам:
- могут появиться внезапно, быстро и массово распространиться;
- тяжело протекают и предполагают высокую летальность.
Список ООИ впервые был представлен на 22-й сессии Всемирной Организации Здравоохранения (ВОЗ) 26 июля 1969 года. Помимо перечня, ассамблея также установила Международные медико-санитарные правила (ММСП). Они были обновлены в 2005 году на 58-й сессии ВОЗ. Согласно новым поправкам, ассамблея имеет права делать выводы о состоянии с теми или иными болезнями в стране и по официальным отчетам государства, и по сообщениям из СМИ.

ВОЗ получила значительные полномочия по медицинскому регулированию инфекционной заболеваемости, спровоцированной ООИ.
Перечень ООИ
Всемирной Организацией Здравоохранения был составлен целый список из более ста болезней, способных быстро и массово распространяться среди населения. Изначально, по данным на 1969 год, в этот список входило всего 3 заболевания:
Однако позднее список был значительно расширен и все патологии, которые в него вошли, условно были разделены на 2 группы:
1. Заболевания, которые носят необычный характер и могут повлиять на здоровье населения. К ним относят:
- оспу;
- грипп человека;
- полиомиелит;
- тяжелый острый респираторный синдром.
2. Заболевания, любое проявление которых оценивается как угроза, поскольку эти инфекции способны оказывать серьезное влияние на здоровье населения и быстро распространиться в международных масштабах. Сюда же относят заболевания, которые представляют региональную или национальную проблему. К ним относят:
- холеру;
- легочную форму чумы;
- желтую лихорадку;
- геморрагические лихорадки (Ласса, Марбург, Эбола, лихорадка Западного Нила);
- лихорадку денге;
- лихорадку Рифт-Валли;
- менингококковую инфекцию.
В России к этим болезням добавлены еще две инфекции — сибирская язва и туляремия.
Все эти патологии характеризуются тяжелым протеканием, высоким риском смертности и, как правило, составляют базу для биологического оружия массового поражения.
Классификация особо опасных инфекций
Все ООИ классифицируют на три типа:
- Конвенционные заболевания. На такие инфекции распространяются международные санитарные правила. Это:
- бактериальные патологии (чума и холера);
- вирусные заболевания (оспа обезьян, геморрагические вирусные лихорадки).
- Инфекции, которые требуют международного надзора, но не подлежат проведению совместных мероприятий:
- бактериальные (сыпной и возвратный тифы, ботулизм, столбняк);
- вирусные (ВИЧ, полиомиелит, грипп, бешенство, ящур);
- протозойные (малярия).
- Не подлежат надзору ВОЗ, находятся под регионарным контролем:
- сибирская язва;
- туляремия;
- бруцеллез.
Самые распространенные ООИ
Наиболее часто встречаемые опасные инфекции:
Чума
Острое особо опасное заболевание, которое относится к зоонозным инфекциям. Источником и распространителем инфекции являются грызуны (в основном, крысы и мыши), а возбудителем — чумная палочка, устойчивая к условиям внешней среды. Чума передается преимущественно трансмиссивным путем через укусы блох. Уже с начала проявления болезни она протекает в острой форме и сопровождается общей интоксикацией организма.
К отличительным симптомам можно отнести:
- сильный жар (температура может подниматься до 40°С);
- невыносимая головная боль;
- язык покрывается белым налетом;
- гиперемия лица;
- бред (в запущенных случаях, когда болезнь не лечится правильным образом);
- выражение страдания и ужаса на лице;
- геморрагические высыпания.
Лечится чума антибиотиками (стрептомицином, террамицином). Легочная форма всегда заканчивается летальным исходом, так как возникает острая дыхательная недостаточность — больной погибает в течение 3-4 часов.
Холера
Острая кишечная инфекция с тяжелой клинической картиной, высоким процентом летальности и повышенной степенью распространяемости. Возбудитель — холерный вибрион. Заражение происходит в основном через зараженную воду.
- внезапный обильный понос;
- обильная рвота;
- уменьшение мочевыделения вследствие обезвоживания;
- сухость языка и слизистой оболочки рта;
- понижение температуры тела.
Успех терапии во многом зависит от своевременности поставленного диагноза. Лечение подразумевает прием антибиотиков (тетрациклина) и внутривенное обильное введение специальных растворов, чтобы восполнить дефицит воды и солей в организме больного.
Черная оспа
Одна из самых высоко заразных инфекций на планете. Относится к антропонозным инфекциям, болеют ею исключительно люди. Механизм передачи — воздушно-капельный. Источником вируса натуральной оспы считается зараженный человек. Инфекция передается и от зараженной матери плоду.
С 1977 года не зарегистрировано ни одного случая заражения оспой! Однако вирусы черной оспы до сих пор хранятся в бактериологических лабораториях США и России.
- внезапное повышение температуры тела;
- резкие боли в области поясницы и крестца;
- сыпь на внутренней поверхности бедер, нижней части живота.
Лечение оспы начинается с немедленной изоляции больного, основа терапии — гамма-глобулин.
Желтая лихорадка
Острая геморрагическая трансмиссивная инфекция. Источник — обезьяны, грызуны. Переносчиками являются комары. Распространена в странах Африки и Южной Америки.
Симптомы протекания болезни:
- покраснение кожи лица и шеи на первой стадии болезни;
- отек век и губ;
- утолщение языка;
- слезотечение;
- боль в печени и селезенке, увеличение размеров этих органов;
- покраснение сменяется желтушностью кожи и слизистых.
Если несвоевременно поставлен диагноз, самочувствие больного ухудшается с каждым днем, отмечается кровоточивость из носа, десен и желудка. Возможен летальный исход от полиорганной недостаточности. Заболевание легче предотвратить, чем лечить, поэтому проводится вакцинация населения в районах, где часты случаи патологии.
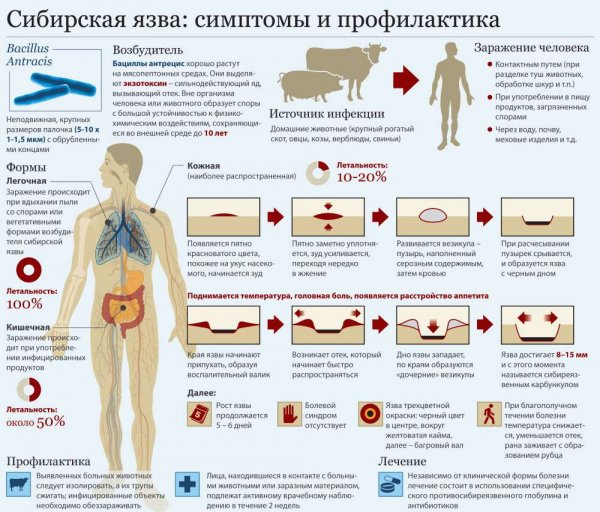
Сибирская язва
Инфекция зоонозного характера, рассматривается как оружие массового поражения. Возбудитель — неподвижная палочка-бацилла, которая обитает в почве, откуда и заражаются животные. Основным переносчиком болезни считается крупный рогатый скот. Пути заражения человека — воздушно-капельный и алиментарный. Выделяют 3 вида заболевания, отчего и будет зависеть симптоматика:
- Кожный. У больного образуется на коже пятно, которое со временем превращается в язву. Болезнь носит тяжелый характер, возможен летальный исход.
- Желудочно-кишечный. Отмечаются такие признаки: внезапное повышение температуры тела, кровавая рвота, боли в животе, кровавый понос. Как правило, данная форма носит летальный характер.
- Легочный.Протекает самым тяжелым образом. Отмечается высокая температура, кровавый кашель, нарушения в функционировании сердечно-сосудистой системы. Через несколько дней больной умирает.
Лечение заключается в приеме антибиотиков, но важнее — введение вакцины, которая препятствует заражению.
Туляремия
Бактериальная зоонозная инфекция. Источник — грызуны, крупный рогатый скот, овцы. Возбудитель — грамотрицательная палочка. Механизм проникновения в организм человека — контактный, алиментарный, аэрозольный, трансмиссивный.
- высокая температура;
- общее недомогание;
- боли в пояснице и икроножных мышцах;
- гиперемия кожи;
- поражение лимфоузлов;
- пятнистая или петехиальная сыпь.
По сравнению с другими ООИ, туляремия поддается лечению в 99% случаев.
Грипп
К перечню ООИ относят птичий грипп — тяжелую инфекцию вирусного характера. Источник инфекции — перелетные водоплавающие птицы. Человек может заболеть при неправильном уходе за зараженными птицами или при употреблении мяса зараженной птицы в пищу.
- высокая температура (может держаться до нескольких недель);
- катаральный синдром;
- вирусная пневмония, от которой и погибает больной в 80% случаев.
Карантинные инфекции
Это условная группа инфекционных заболеваний, при которой накладывают карантин той или иной степени. Она не равнозначна с ООИ, но в обе группы попадают многие инфекции, которые требуют накладывания строго государственного карантина с привлечением военных сил, чтобы ограничить передвижения потенциально зараженных людей, оградить очаги поражения и т. п. К таковым инфекциям относятся, например, оспа и легочная чума.
Стоит отметить, что в последнее время ВОЗ сделала несколько заявлений о том, что нецелесообразно накладывать строгий карантин при возникновении в той или иной стране холеры.
Методы диагностики ООИ
Выделяют следующие методы диагностики ООИ:
- Классические:
- микроскопия — изучение микроскопических объектов под микроскопом;
- полимеразная цепная реакция (ПЦР);
- реакция агглютинации (РА);
- реакция иммунофлюоресценции (РИФ, метод Кунса);
- проба с бактериофагом;
- биопроба на подопытном животном, иммунитет которого снижен искусственно.
- Ускоренные:
- индикация возбудителя;
- антигены возбудителя (АГ);
- реакция обратной пассивной гемагглютинации (РОПГА);
- реакция коагглютинации (РКА);
- иммуноферментный анализ (ИФА).

Профилактика
Профилактика ООИ проводится на самом высоком уровне, чтобы предотвратить распространение заболеваний по территории государства. В комплекс первичных профилактических мероприятий входит:
- временная изоляция зараженного с дальнейшей госпитализацией;
- постановка диагноза, созыв консилиума;
- сбор анамнеза;
- оказание больному первой помощи;
- забор материала для лабораторного исследования;
- выявление контактных лиц, их регистрация;
- временная изоляция контактных лиц до момента исключения их заражения;
- проведение текущей и заключительной дезинфекции.
В зависимости от типа инфекции, профилактические мероприятия могут различаться:
- Чума. В природных очагах распространения проводятся наблюдения за численностью грызунов, их обследование и дератизация. В прилегающих районах проводится вакцинация населения сухой живой вакциной подкожно или накожно.
- Холера. Профилактика включает в себя также работу с очагами распространения инфекции. Проводится выявление больных, их изоляция, а также изоляция всех лиц, контактирующих с зараженным. Осуществляется госпитализация всех подозрительных больных с кишечными инфекциями, проводится дезинфекция. К тому же требуется контроль на данной территории за качеством воды и продуктов питания. Если существует реальная угроза, вводится карантин. При угрозе распространения проводится иммунизация населения.
- Сибирская язва. Осуществляется выявление больных животных с назначением карантина, дезинфекция меховой одежды при подозрении на заражение, проведение иммунизации по эпидемическим показателям.
- Оспа. Методы профилактики заключаются в вакцинации всех детей, начиная с 2-х лет, с последующей ревакцинацией. Эта мера практически исключает возникновение оспы.
- Желтая лихорадка. Также осуществляется вакцинация населения. Детям показано введение вакцины с 9-месячного возраста.
Итак, особо опасные инфекции — это смертельные инфекции, которые обладают высокой степенью заразности. За кратчайшие сроки они способны поразить большую часть населению, поэтому крайне важно соблюдать все меры предосторожности в работе с зараженными животными и птицами, а также своевременно проводить вакцинацию.
- выявление, изоляцию и госпитализацию инфекционных больных в близлежащие больницы, расположенные на путях эвакуации;
- санитарный надзор за пунктами питания, обеспечением доброкачественной питьевой водой;
Каждый поезд, морские и воздушные суда должны иметь медицинский персонал, назначенный территориальными органами здравоохранения в местах отправки и выполняющий одновременно функции санитарного надзора (врач, фельдшер, медсестра, помощник эпидемиолога, дезинфектор - в зависимости от количества эвакуируемых).
В случае эвакуации пострадавшего населения на пассажирских поездах медицинский персонал:
- осуществляет периодический обход всех вагонов;
- выявляет больных и оказывает им медицинскую помощь;
- извещает органы здравоохранения об имеющихся случаях инфекционных заболеваний;
- изолирует инфекционными больных;
- эвакуирует больных в стационарные учреждения здравоохранения;
- контролирует санитарное состояние вагонов;
- ведет санитарный дневник.
Ориентировочно число медицинских работников, сопровождающих поезд с пострадавшим населением, определяется из расчета:
до 300 чел. - фельдшер и медицинская сестра;
от 300 до 500 чел. - врач и медсестра;
от 500 до 1000 чел. - врач и 2 медсестры.
В каждом вагоне из числа пассажиров назначается особое лицо для санитарного надзора - санитарный уполномоченный.
Указанные нормы медицинского персонала должны быть увеличены при эвакуации детских групп и больных.
В каждом поезде выделяются отдельные купе и (или) вагоны для временного размещения больных. Медицинский персонал поезда обязан иметь медицинскую укладку с аптечкой и перевязочным материалом, антибиотики для экстренной профилактики, дезинфицирующие средства.
Для матерей с детьми выделяются отдельные вагоны или купе с добавочным детским оборудованием. Все рестораны и буфеты при железнодорожных станциях должны снабжать эвакуируемых горячей водой и пищей, а детей - молоком.
При обнаружении в пути больных и подозрительных на особо опасные инфекции снимают с поезда на ближайшей станции, имеющей ЛПУ или изоляционный пропускной пункт. Больницы обязаны по телеграфному уведомлению подготовиться к приему инфекционных больных.
Все ЛПУ и санитарно - эпидемиологические учреждения железнодорожного, водного и воздушного транспорта должны быть готовы к оказанию необходимой помощи эвакуируемым и усилению для этой цели санитарно - эпидемиологического надзора.
При появлении в поезде 20 и более инфекционных больных или в случае особо опасного инфекционного заболевания эвакуируемые и поездная бригада подвергаются карантинизации, проводится весь комплекс противоэпидемических мероприятий для скорейшей ликвидации эпидемической вспышки. При этом необходимо провести:
- тщательный медицинский осмотр всех эвакуируемых для выявления, изоляции и отправки в лечебные учреждения всех больных и подозрительных на инфекцию;
- экстренную общую, а при установлении диагноза – специальную профилактику;
- тщательную санитарную обработку эвакуируемых, дезинфекцию их вещей и вагонов (по необходимости).
В случае эвакуации автотранспортом по шоссейным и грунтовым дорогам территориальные органы здравоохранения организуют медицинские, а санитарно - эпидемиологические учреждения (центры) - санитарно - противоэпидемические мероприятия в группах эвакуируемых, исходя из наличия сил, средств и условий.
На путях продвижения организованных и неорганизованных контингентов организуются санитарно-контрольные пункты которые оборудуют на ж/д узлах, при портах и аэродромах, в составе эпидемиологов, бактериологов, инфекционистов, лаборантов, дезинфекторов. Они организуют выявление, изоляцию и госпитализацию инфекционных больных, проводят дезинфекционные мероприятия, микробиологическое обследование лиц, подвергшихся риску заражения, а также их экстренную профилактику и санитарную обработку по эпидемиологическим показателям.
Санитарно-гигиенические и противоэпидемические мероприятия в местах временного размещения.
Разрушения, большое количество пострадавших, осуществление в полном объеме эвакуационных мероприятий при чрезвычайных ситуациях приводит к скоплению больших масс населения в загородных зонах. В местах рассредоточения рабочих и служащих предприятий и размещения эвакуированного городского населения складываются неблагоприятные санитарно-бытовые условия, вследствии чего создаются предпосылки для возникновения желудочно-кишечных и других инфекционных заболеваний среди населения, особенно в летнее время.
Основные мероприятия по обеспечению санитарного и эпидемического благополучия в этих условиях проводят специальные учреждения Роспотребнадзора. Они осуществляют гигиеническую оценку санитарной обстановки и дают рекомендации по оптимальному поведению населения, участвуют в проведении мероприятий по защите и предотвращению распространения инфекционных заболеваний.
Для проведения санитарно-гигиенических и противоэпидемических мероприятий используются также:
- инфекционные больницы (отделения);
- медицинские работники санитарно-гигиенического и противоэпидемического профиля, работающие в медицинских и других учреждениях;
- дезинфекционные (стационарные и передвижные) камеры и санитарные пропускники независимо от ведомственной принадлежности, бани, прачечные и другие коммунальные учреждения;
- гидрометерологические станции, ветеринарные агрохимические лаборатории.
В местах временного размещения эвакуируемых санитарно - эпидемиологическая служба:
- подбирает территорию и населенные пункты области, благополучные по экологии и инфекционной заболеваемости, в том числе природно - очаговой, для размещения эвакуированных;
- участвует в развертывании и устройстве приемников - распределителей для временного размещения (палаточные городки, землянки и др.);
- при наличии эпидемических показаний проводит санитарную обработку прибывших людей и дезинфекцию их вещей;
- развертывает временные инфекционные стационары с привлечением бригад инфекционного профиля;
- осуществляет общий санитарный надзор в местах длительного расселения.
Санитарно - эпидемиологическая служба, на территорию которой прибывают эвакуированные, ведет точный учет вышеперечисленных мероприятий и представляет отчетные данные по подчиненности.
Создание условий для проживания эвакуированного населения обеспечивается с учетом удовлетворения его первоочередных потребностей по установленным нормативам в ЧС и СанПиН 2.1.2/3041-96:
- жильем, водой и продуктами питания, предметами первой необходимости;
- медицинским, санитарно - эпидемиологическим, информационным, транспортным и коммунально - бытовым обеспечением.
Санитарно-гигиеническое обеспечение эвакуированных, осуществляемое медицинской службой включают весь спектр перечисленных выше проводимых и контролируемых ею мероприятий:
При организации противоэпидемических мероприятий среди населения особое внимание уделяется следующим вопросам:
- проведению непрерывной противоэпидемической разведки с целью обнаружения в возможно ранние сроки инфекционных больных;
- организации выборочного бактериологического контроля за водой и продуктами, поступающими на снабжение населения;
- активному выявлению и изоляции (госпитализации) инфекционных больных подозрительных на эти заболевания лиц;
- организации и проведении профилактической и текущей дезинфекции, а также дезинфекции в эпидемических очагах с привлечением к этой работе личного состава санитарных дружин и населения.
Презентация была опубликована 4 года назад пользователемАндрей Шулаков
Презентация на тему: " Особо опасные инфекции Выполнили:Таласов А. Шулаков А." — Транскрипт:
1 Особо опасные инфекции Выполнили:Таласов А. Шулаков А.
2 Особо-опасные инфекции – это группа инфекционных заболеваний, представляют собой значительную эпидемиологическую опасность в плане быстрого распространения и заражения большого количества людей, а также тяжелого течения болезни. Причиной могут быть и вирусы, и бактерии.
4 Бактериальная инфекция Бактериальная инфекция, возбудителем которой является палочковидная бактерия – йерсиния
5 Инкубационный период чумы составляет от 72 до 150 часов
6 Пути передачи : 1) трансмиссивный путь 2) контактный путь 3) алиментарный путь 4) воздушно капельный и воздушно-пылевой путь
10 Формы заболевания: а) кожную, бубонную, кожно-бубонную-(70- 80%) б) первично-септическую, вторично- септическую- (15-20%) в) первично-легочную, вторично-легочную- (5- 10%).
13 Кожная и бубонная формы чумы
16 Правила снятия костюма 1)Бак с дез. раствором – 5 % раствор карболовой кислоты для обеззараживания халата, полотенца, косынки 2)тазик с 5% раствором карболовой кислоты для мытья рук и перчаток 3)банка с 5% раствором карболовой кислоты для замачивания перчаток 4)банка с 70% раствором спирта для замачивания очков После снятия каждой части костюма руки в перчатках промываются дез. раствором
17 Правила снятия костюма 1) снять полотенце в бак 1 2)фартук свернуть наружной стороной внутрь в бак 1 3)нарукавники в дез. раствор 1 4)2 руками оттянуть вперед и снять очки и положить в 70 % спирт 5)респиратор или марлевую маску не касаясь лица отправить в банку с дез. Раствором или в банку для автоклавирования 6)перчатки опустить освобождая завязки рукавов 7)халат завернуть внутрь отправить в дез.раствор или в бикс 8)косынку в дез раствор 9)перчатки проверить на целостность и дез.раствор 10)обмыть сапоги в баке с дез. Раствором снять в пред. Заразной комнате 11)После снятия помыть руки с мылом, одеть халат и шапочку
18 Неотложная помощь 1)Сообщить руководству об ООИ 2)Эпид. Анамнез 3)Получить укладку 4)Сбор анализов (материал, ФИО, дата ) 5)Ждем приезда бригады консультантов (инфекционист, лаборант, эпидемиолог) 6)Обеспечиваем венозный доступ 7)Письменное, экстренное извещение в СЭС
19 Неотложная помощь 1) мг преднизолона. За сутки количество введенного преднизолона может составить 510 мг), затем последовательно внутривенно мг/кг раствора типа "Трисоль" или "Кватрасоль" мл Кортикостероиды отменяют после выведения больного из шока и стойкой стабилизации гемодинамических показателей. При гипертермии назначают холод на голову, пузыри со льдом над магистральными сосудами, обтирание тела холодной водой, 70% спиртом, жаропонижающие средства (0,5 г ацетилсалициловой кислоты внутрь). При ДВС синдроме антикоагулянты – гепарин, варфарин 5000 ЕД антиферментные препараты (контрикал, гордокс) по ЕД 3-4 раза в сутки, 2-4 мл 10% раствора При отсутствии периферического пульса и АД перфузию солевых растворов вначале проводят струйно с последующим переходом (при появлении пульса и АД) на капельное введение. Количество и скорость введения растворов, корригируют по характеру пульса и уровню АД. Антибиотики назначают, не дожидаясь подтверждения диагноза, как можно раньше, для лечения больных чумой применяют 1)стрептомицин по 0,75 г 2 раза в сутки в течение 5-7 дней, 2)тетрациклин - по 0,5 г 4-6 раз в сутки, 3) левомицетин - по 1 г 3 раза в сутки.
20 Сибирская язва Инкубационный период для всех форм составляет от 1 до 6 дней.
21 Капсула патогенного штамма сибирской язвы Bacillus anthracis. Метод окрашивания и метод флуоресценции.
22 Проникновение бациллы сибирской язвы в нейтрофильный гранулоцит (цифровая микроскопия)
24 Формы заболевания 1)Кожная-(карбункулёзная форма)- (95%) 2) Лёгочная форма- (5%) 3) Кишечная- (
26 Менингеальная сибирская язва Когда сибирская язва поражает ткани, окружающие мозг, то это приводит к развитию массивного кровотечения. Ту картину, которую вы видите на фото, называют красный чепец или шапочка кардинала.
27 Ротоглоточная форма Сибирская язва ротоглотки характеризуется болью в горле и трудностями при глотании. Внешне, поражение в ротоглотке напоминают язвы кожной формы.
28 Клиника Высокая температура Тяжелая одышка Тахипноэ Цианоз Обильное потоотделение Кровавая рвота Боль в груди (она может сымитировать острый инфаркт миокарда)
29 Легкие человека, пораженные сибирской язвой
30 Кишечная форма очень редкая
31 Неотложная помощь 1) мг преднизолона. За сутки количество введенного преднизолона может составить 510 мг), затем последовательно внутривенно мг/кг раствора типа "Трисоль" или "Кватрасоль" мл Кортикостероиды отменяют после выведения больного из шока и стойкой стабилизации гемодинамических показателей. При гипертермии назначают холод на голову, пузыри со льдом над магистральными сосудами, обтирание тела холодной водой, 70% спиртом, жаропонижающие средства (0,5 г ацетилсалициловой кислоты внутрь). При ДВС синдроме антикоагулянты – гепарин, варфарин 5000 ЕД антиферментные препараты (контрикал, гордокс) по ЕД 3-4 раза в сутки, 2-4 мл 10% раствора При отсутствии периферического пульса и АД перфузию солевых растворов вначале проводят струйно с последующим переходом (при появлении пульса и АД) на капельное введение. Количество и скорость введения растворов, корригируют по характеру пульса и уровню АД. Антибиотики назначают хинолинового ряда Доксициклин -в дозе 200 мг в/в от 12 до 72 часов. В тяжелых случаях доза в 200 мг назначается в течение каждых 12 часов в течение всего срока терапии. Для лечения легочной и менингеальной форм сибирской язвы применяют пенициллин-1,2 млн ед.
32 КРИТЕРИИ ОСОБО ОПАСНЫХ (КАРАНТИННЫХ) ИНФЕКЦИЙ (в соответствии с международной конвенцией 1926 г.) Склонность к быстрому распространению с возникновением эпидемии и пандемии. Высокая летальность.
33 ОСОБО ОПАСНЫЕ ИНФЕКЦИИ (КАРАНТИННЫЕ, КОНВЕНЦИОННЫЕ) Холера (Cholera) Чума (Pestis) Контагиозные геморрагические лихорадки (Febres haemorrhagicae) Желтая лихорадка ( Febris flava) Натуральная оспа (Variola vera)
34 Холера – острая, особо опасная, кишечная инфекция, которая вызывается холерным вибрионом и характеризуется поражением тонкой кишки с поносом, рвотой, обезвоживанием организма.
35 Эпидемиология холеры Источник возбудителя – больной, реконвалесцент, вибриононоситель (1:100) Механизм передачи – фекально-оральный Типы эпидемий – водный (наиболее частый) ; пищевой; контактно-бытовой (смешанный) Сезонность – лето-осень Восприимчивость – высокая
37 КЛИНИКА ХОЛЕРЫ Инкубационный период – несколько часов – 2-5 суток Начало острое Понос ( испражнения водянистые, в виде рисового отвара ), без болей в животе, без повышения температуры тела Рвота фонтаном, без тошноты Обезвоживание
39 ХОЛЕРА Холера, IV степень обезвоживания. Кожа легко берется в складку, которая не расправляется
40 ЛАБОРАТОРНАЯ ДИАГНОСТИКА ХОЛЕРЫ Выявление возбудителя в испражнениях, рвотных массах экспресс-методы ( микроскопия висячей капли – форма, подвижность; реакция иммобилизации; реакция агглютинации противохолерной О-сывороткой; реакция иммунофлуоресценции посев на 1 % пептонную воду с дальнейшим пересевом на среду Ресслера Определение титра вибриоцидных антител (ретроспективно) Признаки сгущения крови : увеличение количества эритроцитов, лейкоцитов, гемоглобина; повышение гематокрита, относительной плотности плазмы; гипокалиемия
41 Лечение Регидратация Обезвоживание III-IV ст Первичная необходимо пунктировать 3-4 сосуда; больного помещают на холерную кровать и тщательно учитывают все продолжающиеся потери немедленное в/в введение стандартных солевых растворов (трисоль, квартасоль, ацесоль, хлосоль, лактасоль и др.) в объеме 10 % массы тела в течение 1,5-2 час ( под контролем содержания калия, натрия и кислотно- щелочного равновесия крови); Компенсаторная восстановление продолжающихся потерь Обезвоживании І и ІІ ст пероральная регидратация стандартными солевыми растворами – оргалит, регидрон ( при І – 30 мл/кг, при ІІ - 60–70 мл/кг ) 1. Патогенетическая терапия
43 РЕГИДРАТАЦИЯ ПРИ ХОЛЕРЕ
44 Лечение Антибиотики Левомицетин мг 4 раза в сутки Доксициклин
45 СПИД Синдром приобретенного иммунодефицита (СПИД, AIDS по- английски), вызываемый вирусом иммунодефицита человека (ВИЧ), является смертельной болезнью, средств для лечения которой в настоящее время не существует. Необходимо подчеркнуть, что ВИЧ и СПИД не синонимы. СПИД – понятие более широкое и означает дефицит иммунитета. Такое состояние может возникнуть в результате самых различных причин: при хронических истощающих заболеваниях, воздействии лучевой энергии, у детей с дефектами иммунной системы и у больных старческого возраста с инволюцией иммунной защиты, некоторых медикаментозных и гормональных препаратов. В настоящее время название СПИД применяется для обозначения только одной из стадий ВИЧ-инфекции, а именно манифестной ее стадии.
46 ВИЧ-инфекция прогрессирующее антропонозное инфекционное заболевание, с кровью контактным механизмом заражения, характеризующееся специфическим поражением иммунной системы с развитием тяжелого иммунодефицита, который проявляется вторичными инфекциями, злокачественными новообразованиями и аутоиммунными процессами.
49 Механизмы передачи 1) Половой (0,1% инфицирования при однократном вагинальном контакте и 1% - при анальном, однако если имеется регулярный контакт, то процент инфицирования существенно возрастает). Существенный риск инфицирования оказывает раскованное сексуальное поведение без применения барьерных средств защиты (презервативы). 2) Парентеральные (внутривенные, внутримышечные) инъекции и переливание инфицированной крови (риск инфицирования при внутривенном потреблении наркотических веществ около 30%, при переливании инфицированной крови – до 90%) 3) Трансплацентарный (от матери плоду), при котором риск инфицировать ребенка достигает до 30%. Также возможно передать ВИЧ в родах и при грудном вскармливании.
50 Клиническая классификация: Стадия инкубации (стадия 1): С момента заражения до клинических проявлений острой инфекции и/или выработки антител (в среднем от 3 недель до 3 месяцев).
53 Терминальная стадия (стадия 5): Поражение органов и систем носят необратимое течение. Даже адекватно проводимые противовирусная терапия и лечение оппортунистических заболеваний не эффективны, и больной погибает в течение нескольких месяцев
54 Оппортунистические заболевания, характерные для СПИД: 1) Кандидоз пищевода, трахеи, бронхов, легких (вызывается грибами рода Candida – представителями нормальной флоры слизистых оболочек, но приобретающими при СПИД агрессивное течение) 2) Криптококкоз внелегочной (вызывается дрожжеподобными капсульными грибами криптококками, не способными поражать здорового человека, а при СПИД – наблюдаются тяжелые формы поражений нервной системы, кожи, легких). 3) Криптоспоридиоз (протозойное заболевание с поражением пищеварительного тракта и развитием тяжелой диареи). 4) Цитомегаловирусная инфекция с поражением печени, селезенки, лимфатической системы, центральной нервной системы (герпесвирус 4 типа в иммнологически крепком организме вызывает латентную форму – бессимптомную; при СПИД – изменения носят агрессивный генерализованный характер). 5) Герпетическая инфекция, вызванная вирусом простого герпеса в виде распространенной формы и поражением внутренних органов (бронхит, пневмония, эзовагит).
55 6) Саркома Капоши (системная злокачественная опухоль, вызываемая герпесвирусом 8 типа, появляющаяся на коже и внутренних органах – костная ткань, желудочно-кишечный тракт, нерсная система и другие). 7) Первичная лимфома головного мозга 8) Лимфоидная интерстициальная пневмония 9) Микобактериозы (в том числе и туберкулез), приобретающие характер диссеминированных или распространенных форм с поражением внутренних органов (легкие, кожа, лимфатическая система, костная ткань) 10) Пневмоцистная пневмония (вызывается пневмоцистами и характеризуется тяжелым поражением легких с упорным течением) 11) Токсоплазмоз центральной нервной системы (токсоплазмы – внутриклеточные микроорганизмы – у здоровых вызывают латентные или бессимптомные формы; при СПИДе это поражение центральной нервной системы с развитием менингоэнцефалитов и других проявлений). 12) Прогрессирующая многоочаговая лейкоэнцефалопатия
56 1)Кандидоз полости рта 2)Пневмоцистная пневмония 3)Саркома Капоши
57 Неинфекционные проявления СПИДа 1) Истощение или кахексия больных (критическое снижение массы тела более чем на 10-15% от исходного). Обычно снижение массы тела сопровождается хроническим нарушением стула до 2-3 х и более раз в сутки. Причина истощения – постоянные оппортунистические инфекции, вызывающие потерю аппетита и нарушение всасывания в кишечнике.
58 2) Периферическая полинейропатия 3) Деменция Развивается в 10-15% случаев. 4) Кардиомиопатия 5) Миелопатия проявляется спастическим парапарезом конечностей,, возможно нарушение функции мочеиспускания. 6) Неходжинская лимфома
59 Лечение 1) Антиретровирусную терапию –азидотимидин, зидовудин, зальцитабин, и многие другие. Показание для АРВТ – снижение CD4 лимфоцитов ниже 350 клеток в мкл. При приближении их числа к 50 кл/мкл терапия проводится непрерывно. 2) Химиопрофилактика вторичных оппортунистических болезней При кандидозах и криптококкозе назначаются противогрибковые препараты (нистатин, флюконазол, амфотерицин В, изоконазол, кетоконазол). При токсоплазмозе назначается комбинированная схема пириметамина, сульфадимезина и фолината кальция. При герпетической инфекции применяются противовирусные препараты (ацикловир, фамцикловир, валацикловир). Цитомегаловирусная инфекция при СПИД требует назначения парентеральной формы ганцикловира – цимевена или фоскарнета при наличие противопоказаний к ганцикловиру. Возникновение саркомы Капоши требует подключения в схему терапии специфических препаратов (проспидин, винкристин, винбластин, этопозид). При туберкулезе к АРВТ подключаются препараты их стандартной схемы лечения данного заболевания (изониозид и другие). При пневмоцистозе назначаются бисептол, бактрим. 3) Посиндромальная терапия (в зависимости от тяжести и проявлений синдромов заболеваний)
Читайте также:


