Необходимый объем воды для промывания желудка при пищевых токсикоинфекциях
Промывание желудка — это лечебный приём, основанный на принципе сообщающихся сосудов. Производится для удаления из желудка недоброкачественной пищи, ядов. Эта процедура особенно важна на догоспитальном этапе.
- Широкий (диаметр 10–12 мм, 28-36F) желудочный зонд длиной 1–1,5 м. Желудочный зонд должен соответствовать физическим данным пациента. Самый удобный ориентир — диаметр носового хода. Всё, что входит в нос, спокойно пройдёт в пищевод.
- Воронка ёмкостью около 1 л и просветом трубчатой части не менее 8 мм для надевания на желудочный зонд;
- Ковш (кружка) для наливания воды в воронку.
- Ведро с водопроводной водой комнатной температуры.
- Таз для сливы промывных вод.
- Клеёнчатый фартук (2 шт.), полотенце, перчатки.
Все принадлежности для промывания желудка (трубка, воронка, наконечник) хранятся в запаянном целлофановом пакете с датой о сроках стерилизации.
Промывание желудка технически нетрудно, но, как и любая медицинская манипуляция, требует внимания и навыка. Промывание желудка относится к сестринским манипуляциям, однако во время выполнения процедуры необходимо участие врача либо постоянный контроль с его стороны. Кроме того, промывание желудка удобнее делать вдвоём.
Больной садится на стул 1 , расставив ноги, чтобы между ног можно было поставить таз. Зубные протезы удаляют. Грудь больного закрывают клеёнчатым фартуком. Больной не должен сдавливать просвет зонда зубами.
Конец желудочного зонда перед началом процедуры следует смазать вазелиновым маслом (при его отсутствии — смочить водой), а на противоположный конец надеть воронку. При повышенном глоточном рефлексе полезно введение атропина.
Сестра, также одев фартук, стоит справа и несколько сзади от больного, который должен широко раскрыть рот. Быстрым движением ввести зонд за корень языка. Далее больного просят дышать носом и делать глотательные движения, во время которых зонд осторожно продвигают по пищеводу. Зонд вводят на длину, равную расстоянию от пупка до резцов больного плюс 5–10 см.
При введении зонда до первой метки 2 на нём (45-46 см от конца) опускают воронку. Воронку следует держать широкой стороной кверху, а не книзу. Если зонд в желудке, то в воронку поступает желудочное содержимое. В противном случае зонд продвигают дальше. Первую порцию нужно собрать для анализа в отдельную бутылочку. После этого начинают собственно промывание желудка.
Когда воронка опустеет, её вновь плавно опускают над тазом до высоты колен больного, держа воронку широкой стороной кверху (а не книзу, как это часто изображают на рисунках), куда выливается содержимое желудка.
Как только жидкость перестанет вытекать из воронки, её вновь наполняют раствором. Процедуру повторяют до чистой промывной воды. В среднем на промывание желудка расходуют 10-20 л воды.
После промывания желудка рекомендуется для сорбции оставшегося в желудке яда через зонд ввести энтеросорбент (активированный уголь, 1 г/кг) и слабительное (предпочтение следует отдавать вазелиновому маслу). Эффективность часто предлагаемых в качестве слабительных солей магния (например, сульфат магния 25-30 г) вызывает сомнения, т. к. они действуют недостаточно быстро (через 5-6 часов), кроме того соли магния противопоказаны при почечной недостаточности. Вазелиновое масло (100-150 мл) не всасывается в кишечнике и активно связывает жирорастворимые токсические вещества (например, дихлорэтан). Введение слабительных противопоказано при отравлении прижигающими жидкостями.
По окончании промывания желудка отсоединяют воронку, быстрым, но плавным движением извлекают зонд через полотенце, поднесённое ко рту больного. Всё (включая промывные воды) дезинфицируют. Желудочный зонд после дезинфекции стерилизуют (если зонд используется многократно) или утилизируют (если используется зонд однократного применения).
- В воронку поступает меньше жидкости, чем было влито в желудок. Значит, часть жидкости успела перейти из желудка в кишечник или осталась в желудке в результате того, что желудочный зон был введён на недостаточную глубину, либо, наоборот, на излишнюю длину, так что он загнулся кверху. В таком случае надо ввести желудочный зонд несколько глубже или слегка вытянуть его, после чего снова опустить воронку для контроля.
- Прекращается ток жидкости в воронку. Вероятно, образовалась закупорка желудочного зонда в нижних его отверстиях сгустками слизи, крови, пищевыми комками. Следует прекратить промывание желудка, удалить желудочный зонд, чтобы прочистить его.
- введение зонда в трахею с повреждением голосовых связок (при попадании зонда в гортань больной начинает кашлять, задыхаться, синеть);
- аспирация промывной жидкости, что может вести к острой дыхательной недостаточности и смерти;
- разрывы слизистой оболочки глотки, пищевода, желудка или травма языка, осложнённые кровотечением и аспирацией крови.
- Стенозы глотки и пищевода.
- Судороги или судорожная готовность.
- Недостаточность кровообращения и дыхания в стадии декомпенсации (промывание желудка откладывается до момента улучшения ситуации).
- Сопорозное или бессознательное состояние пациента при невозможности интубации трахеи (промывание желудка откладывается до стационара).
- Сопротивление больного (недопустимо насильственное введение зонда сопротивляющемуся и возбуждённому больному).
Наличие крови в промывных водах не является противопоказанием для продолжения процедуры!
 |
файл
Промывание желудка
П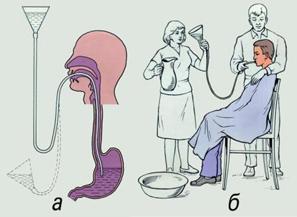
ромывание желудка может проводиться двумя способами: через зонд и без зонда.
Промывание желудка через зонд (выполняется медицинским персоналом).
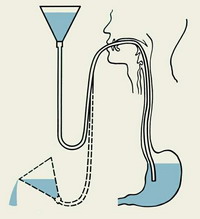
При этом способе промывания желудка, специальный резиновый или пластиковый желудочный зонд вводят через рот или нос сначала в пищевод, а затем в желудок (см. рисунок). Через воронку, вставленную в свободный конец зонда, заливают определенную порцию воды.
Рис. а — схема промывания; б — техника промывания
Также через эту же воронку промывные воды выливаются в сборную емкость. При острых отравлениях, пищевых токсикоинфекциях желудочное содержимое собирают для химического или бактериологического исследования.
Промывание желудка через зонд является эффективным методом, позволяющим полностью очистить желудок. Тем не менее, будучи несложной, эта процедура относится к числу медицинских, выполняемых только медработником (врачом, фельдшером или медицинской сестрой), так как при неправильном ее проведении возможны различные осложнения — попадание зонда в трахею, травма зондом глотки, пищевода и др.
Промывание желудка без зонда.
В домашних условиях, в случае необходимости, промывание желудка проводится без зонда и заключается в приеме 4—5 стаканов воды одномоментно. Ребенку дают выпить воду в соответствии с объемом разового кормления по возрасту с последующим раздражением корня языка, путем надавливания на него. В ряде случаев рвота возникает самостоятельно вследствие растяжения стенок желудка выпитой водой.
Если этого не происходит, в полость рта вводят обернутый чистой салфеткой, марлей, бинтом черенок ложки. При отсутствии подходящего для этой цели предмета можно ввести в полость рта два-три пальца руки, стараясь достать до корня языка и несколько раз нажать на него. При этом нужно соблюдать осторожность, чтобы не травмировать мягкие ткани, слизистую оболочку языка, глотки.
Больного необходимо посадить, наклонив тело и голову его вперед, чтобы рвотные массы могли свободно выливаться из полости рта.
Описанные действия повторяют несколько раз до исчезновения в промывных водах видимых частиц пищи. Следует заметить, что при таком способе промывания полного удаления токсичных веществ из желудка, как правило, не происходит, и по прибытии медицинской помощи обязательно необходимо провести промывание через зонд.
Как правило, для промывания желудка используется обычная вода комнатной температуры. В ряде случаев допускается промывание 1—2% раствором пищевой соды (при отравлении метиловым спиртом, тормозной жидкостью), либо слабым розовым раствором марганцовокислого калия (при пищевых отравлениях, токсикоинфекциях). Эффективно добавление в воду активированного угля (порошок или размельченные таблетки) в количестве 50—100 г (взрослому) на весь объем промывания в виде водной взвеси.
6. Набор для оказания помощи при отравлениях.
Перечень вложений наборов определён в результате практических испытаний на нескольких станциях СМП и утверждён на комиссии Минздрава РФ как оптимальный для данного профиля.
Д
остоинства:
• удобная конструкция сумки (укладки);
• оптимальный состав вложений;
• красивый внешний вид.
В комплект входят:
• зонд желудочный - 5 шт.;
• воронка пластмассовая - 2 шт.;
• роторасширитель винтовой- 1 шт.;
• языкодержатель - 1 шт.;
• загубник полимерный- 1 шт.;
• фиксатор рук пациента - 1 шт.;
• шприц Жане одноразовый стерильный - 1 шт.;
• шприц 20 мл. одноразовый стерильный (для отбора пробы) - 1 шт.;
• перчатки хирургические нестерильные - 5 пар;
• фартук полиэтиленовый одноразовый - 5 шт.;
• салфетка для обработки рук - 6 шт.
• пакет полиэтиленовый - 5 шт.
Набор выпускаются в двух вариантах исполнения:
• в сумке медицинской универсальной СМУ;
• в пластиковой укладке УМСП-01-П (440х252х330 мм).
В домашнюю аптечку:
Формируя домашнюю аптечку, обратите внимание, есть ли в ней лекарства, которые помогут вам справиться с отравлением, если нет, приобретите их.
В Вашей аптечке должны быть следующие лекарства:
• Фильтрум или активированный уголь;
• Имодиум (индестопан) – поможет справиться с диареей;
• Бактисубтил и хилак – прекрасно нормализуют кишечную флору.
Фильтрум-СТИ - продукт переработки натурального сырья. Не токсичен, хорошо и полностью эвакуируется из кишечника (в отличие от активированного угля). Не травмирует слизистые оболочки желудочно-кишечного тракта. Не выводит полезные микроорганизмы.
Фильтрум-СТИ принимают в следующих случаях:
• Отравления - пищевые, алкогольные, лекарственные, химические интоксикации;
• Аллергические заболевания - пищевая и лекарственная аллергия;
• Для выведения радиоактивных элементов, солей тяжелых металлов, нитратов и нитритов;
I
процедура удаления из желудка его содержимого, применяемая с лечебной целью или для диагностического исследования получаемых промывных вод.
Показанием к лечебному П. ж. являются отравления различными ядами, принятыми внутрь, пищевые отравления, гастриты с обильным образованием слизи, реже — уремия (при значительном выделении азотсодержащих соединений через слизистую оболочку желудка), острый некроз желудка и др. В случае острых отравлений (Отравления)П. ж. нередко необходимо производить в порядке оказания неотложной помощи на догоспитальном этапе, поэтому техникой П. ж. должны владеть практически все медики, в т.ч. участковые врачи и медсестры. Диагностическое П. ж. применяют при заболеваниях желудка (главным образом для цитологического исследования промывных вод), а также для идентификации яда при отравлениях и для выделения возбудителя при бронхолегочных воспалениях (в случае заглатывания больным мокроты) и инфекционных поражениях желудка.
Противопоказания к П. ж. (зондовым методом): крупные дивертикулы и значительное сужение пищевода, отдаленные сроки (более 6—8 ч) после тяжелого отравления крепкими кислотами и щелочами (возможна перфорация стенки пищевода). Относительные противопоказания: острый инфаркт миокарда, острая фаза инсульта, эпилепсия с частыми судорожными припадками (в связи с возможностью перекусывания зонда).
Методика и техника выполнения. Для П. ж. обычно используют толстый желудочный зонд и воронку. Промывание осуществляют по принципу сифона, когда по наполненной жидкостью трубке, соединяющей два сосуда, происходит движение жидкости в сосуд, расположенный ниже. Один сосуд — воронка с водой, другой — желудок. При подъеме воронки жидкость поступает в желудок, при опускании — из желудка в воронку.
Больной садится на стул, плотно прислонившись к его спинке, слегка наклонив вперед голову и раздвинув колени, чтобы между ногами можно было поставить ведро или таз. Перед П. ж. на больного надевают клеенчатый фартук; если у него имеются съемные зуб протезы, их вынимают. При отравлении прижигающими ядами (кроме фосфорсодержащих), больному перед промыванием желудка предлагают выпить 50 мл растительного масла.
Врач (сестра) стоит с правой стороны от больного и правой рукой вводит смоченный водой толстый желудочный зонд до корня языка, вслед за этим больного просят сделать несколько глотательных движений, в результате чего зонд легко проникает через пищевод в желудок. Продвижение зонда у некоторых больных может вызвать рвотный рефлекс; в этих случаях больному предлагают дышать глубоко и часто, а врач быстро вводит зонд до метки 50 см.
Промывание желудка состоит из двух этапов. На первом этапе воронку, расположенную на уровне колен больного несколько наклоняют (чтобы не ввести воздух в желудок), начинают поднимать выше уровня рта больного (рис., а) постепенно наполняя ее промывной жидкостью (например, 2% раствором гидрокарбоната натрия или 0,02—0,1% раствором перманганата калия комнатной температуры). Жидкость быстро проходит в желудок. Нельзя допускать полного перехода всей жидкости из воронки в желудок, т.к. после жидкости насасывается воздух, что затрудняет удаление желудочного содержимого. На втором этапе воронку, уровень воды в которой достигает узкой части, опускают вниз до уровня колен больного и ждут, пока она наполнится содержимым желудка (рис., б), после чего опрокидывают над тазом. Как только жидкость перестанет вытекать из воронки, ее вновь наполняют раствором и повторяют процедуру до тех пор, пока вода не станет чистой. Обычно для лечебного П. ж. используют от 10 до 20 л воды или промывной жидкости. При некоторых видах острых отравлений (например, фосфорорганическими соединениями) может расходоваться до 30—60 л. Первую и последнюю порции промывных вод доставляют в лабораторию для исследования.
Больным, находящимся в коматозном состоянии, П. ж. производят в положении лежа на животе. При массовых отравлениях или в тех случаях, когда больной не может проглотить зонд, П. ж. осуществляют по упрощенному способу: больной выпивает 5—6 стаканов теплой воды или слабого раствора гидрокарбоната натрия, после чего, раздражая пальцем корень языка, вызывает рвоту. Такую процедуру повторяют несколько раз с последующим приемом солевого слабительного. В отдельных случаях для П. ж. используют тонкий полихлорвиниловый зонд, который вводят через нос. См. также Зондирование желудка.
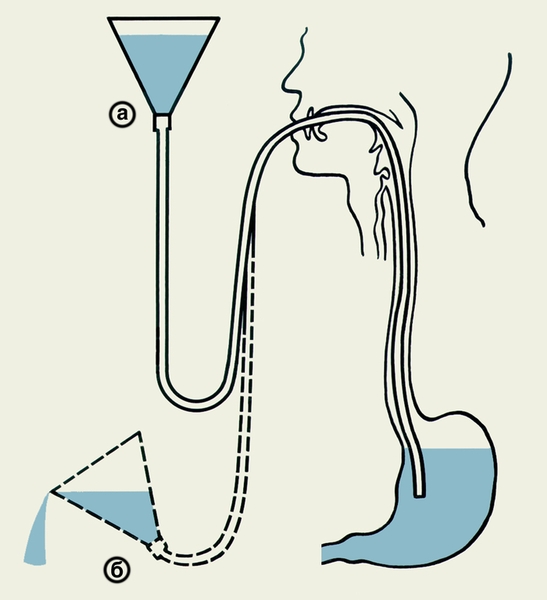
Схема промывания желудка: а — первый этап (воронку поднимают выше уровня рта больного, постепенно наполняя ее промывной жидкостью); б — второй этап (воронку опускают ниже уровня желудка и, когда воронка наполнится его содержимым, воронку опорожняют).
II
проводится с целью удаления из него различных отравляющих веществ, съеденной недоброкачественной пищи, ядовитых растений, грибов для предотвращения или лечения острых отравлений, пищевых токсикоинфекций, а также для удаления пищевых масс при нарушениях функции желудочно-кишечного тракта, сопровождающихся задержкой своевременной эвакуации содержимого желудка. П. ж. может проводиться двумя способами: через зонд и без зонда. При первом способе П. ж. специальный резиновый или пластиковый желудочный зонд вводят через рот или нос сначала в пищевод, а затем в желудок (рис.). Через воронку, вставленную в свободный конец зонда, заливают определенную порцию воды. Также через воронку промывные воды выливаются в сборную емкость. При острых отравлениях, пищевых токсикоинфекциях желудочное содержимое собирают для химического или бактериологического исследования. П. ж. через зонд является эффективным методом, позволяющим полностью очистить желудок. Будучи несложной, эта процедура, тем не менее, относится к медицинским, выполняемым обязательно медработником (врачом, фельдшером или медицинской сестрой), поскольку при неправильном ее проведении возможны различные осложнения — попадание зонда в трахею, травмы зондом глотки, пищевода и др.
В домашних условиях до прибытия медицинской помощи или при невозможности получения ее (места, значительно удаленные от населенных пунктов) П. ж. проводится без зонда и заключается в приеме 4—5 стаканов воды одномоментно. Ребенку дают выпить воду в соответствии с объемом разового кормления по возрасту с последующим раздражением корня языка путем надавливания на него. В ряде случаев рвота возникает самостоятельно вследствие растяжения стенок желудка выпитой водой. Если этого не происходит, в полость рта вводят обернутый чистой салфеткой, марлей, бинтом черенок ложки, вилки. При отсутствии подходящего для этой цели предмета можно ввести в полость рта два-три пальца руки, стараясь достать до корня языка и несколько раз нажать на него. Конечно, это следует делать чисто вымытыми руками, обернув пальцы салфеткой, бинтом, чистым носовым платком. При этом нужно соблюдать осторожность, чтобы не травмировать мягкие ткани, слизистую оболочку языка, глотки, больного необходимо посадить, наклонив тело и голову его вперед, чтобы рвотные массы могли свободно выливаться из полости рта. Описанные действия повторяют несколько раз до исчезновения в промывных водах видимых частиц пищи. Следует заметить, однако, что при таком способе промывания полного удаления токсичных веществ из желудка, как правило, не происходит, и по прибытии медицинской помощи обязательно необходимо провести промывание через зонд. Обычно для П. ж. используется обычная водопроводная вода комнатной температуры. Необходимость ее предварительного кипячения может диктоваться только качеством и безопасностью употребления сырой питьевой воды в данной местности. В ряде случаев допускается промывание 1—2% раствором пищевой соды (при отравлении метиловым спиртом, тормозной жидкостью) либо слабо-розовым раствором марганцовокислого калия (при пищевых отравлениях, токсикоинфекциях). Эффективно добавление в воду активированного угля (порошок или размельченные таблетки) в количестве 50—100 г (взрослому) на весь объем промывания в виде водной взвеси.
При всей простоте и доступности П. ж. без зонда имеет серьезные противопоказания. Категорически не рекомендуется эта процедура в случаях, когда отравление сопровождается потерей сознания, судорогами из-за опасности попадания воды или рвотных масс в дыхательные пути и развития удушья, а также при отравлении кислотами, щелочами, нефтепродуктами, поскольку при попадании их в дыхательные пути развивается химический ожог, представляющий иногда большую опасность для больного, нежели отравление само по себе.
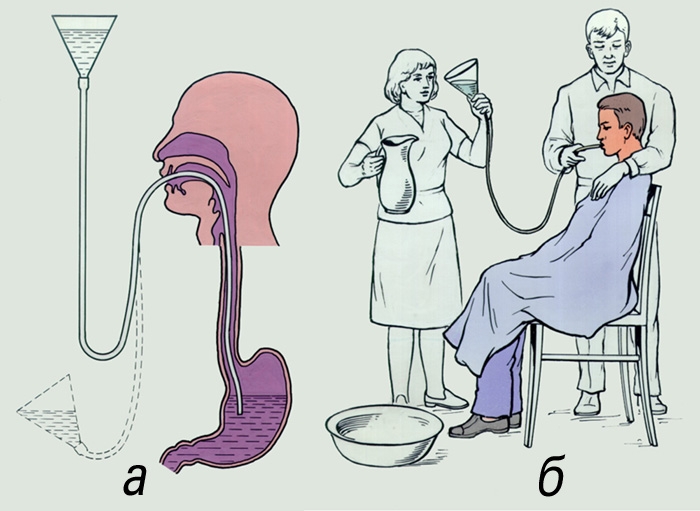
Промывание желудка с помощью зонда: а — схема промывания; б — техника промывания.
Для того чтобы полностью заполнить объем желудка, требуются 3–4 л жидкости. Самый большой объем желудка у мужчин, у женщин он чуть меньше (самый маленький соответственно у детей). При максимальном заполнении желудок несколько растягивается и раствор соды проникает даже в складки.
Небольшую часть желудочного содержимого следует сохранить для последующего исследования в лечебном учреждении. Нередко это позволяет существенно облегчить постановку диагноза, особенно если речь идет о химических отравлениях и пищевых токсикоинфекциях.
Медицинские работники промывают желудок с помощью резинового желудочного зонда диаметром 10–12 мм. Диаметр зонда при подборе проще определить по диаметру носовых ходов пациента. Понадобятся воронка (емкостью не менее литра и с просветом около 8 мм) и ковш для наливания воды в нее, таз для сбора промывных вод, клеенчатые фартуки (для пациента и медработника), перчатки и полотенце. Зонд, воронка и перчатки должны быть стерильными. Следует заранее приготовить достаточное количество кипяченой воды комнатной температуры. Необходимо помнить, что правильное введение зонда в желудок через пищевод может осуществить только медицинский работник, представляющий себе технику данной манипуляции и обладающий определенными знаниями в области человеческой анатомии. Нужно учитывать, что слизистая пищевода при отравлении химическими веществами может быть повреждена вследствие химического ожога!
Если есть основания подозревать, что часть токсических веществ уже миновала желудок (прошло более 2 ч с момента перорального отравления), промывание желудка следует сочетать с очистительной клизмой для более полного очищения желудочно-кишечного тракта.
Хотя промывание желудка относится к сестринским манипуляциям, рекомендуется выполнять его под контролем врача. Перед очищением желудка требуется удалить съемные зубные протезы (при наличии таковых). Если больной находится в коматозном состоянии, то ему во избежание попадания содержимого желудка в дыхательные пути следует предварительно ввести в трахею дыхательную трубку, уложить его на правый бок. Пациента в сознании нужно предупредить, чтобы он не сдавливал зонд зубами. Конец желудочного зонда, вводимый в пищевод, необходимо предварительно смазать вазелином или (при отсутствии вазелина) смочить водой. Если глоточный рефлекс у пострадавшего повышен, целесообразно предварительно ввести ему подкожно 0,25—1 мл 0,1 %-ного раствора атропина сульфата. Медицинская сестра располагается справа и немного сзади от пациента и быстрым уверенным движением вводит ему зонд в рот и далее за корень языка. Пострадавший должен при этом дышать носом и делать глотательные движения, во время которых зонд продвигают по пищеводу. Затем к зонду подсоединяют воронку, опускают ее вниз и она наполняется содержимым желудка, которое сливают в таз. Потом воронку поднимают выше уровня тела пострадавшего и наполняют водой, которая проходит в желудок. Нужно следить за тем, чтобы она поступала в желудок медленно. После чего воронку снова опускают вниз и промывные воды через нее сливают в таз. Действия повторяют до появления чистых промывных вод. Как правило, на одно промывание желудка требуются 10–20 л воды.
Также рекомендуется в завершение промывания желудка введение через зонд энтеросорбента (активированного угля) и слабительного средства (чаще используют вазелиновое масло или натрия сульфат). Применение слабительных средств допустимо не во всех случаях – оно противопоказано при отравлении прижигающими жидкостями.
После окончания процедуры желудочный зонд и прочие вспомогательные инструменты утилизируют или дезинфицируют и стерилизуют. Промывные воды также подлежат дезинфекции.
Возможными осложнениями промывания желудка через зонд являются повреждения голосовых связок (пациент начинает синеть и кашлять) и попадание промывных вод в дыхательные пути – это может привести к развитию острой дыхательной недостаточности и смертельному исходу. При введении дыхательной трубки в трахею не исключены также травмы языка, глотки или пищевода, что способно стать причиной попадания в дыхательные пути собственной крови.
Промывание желудка противопоказано при стенозах пищевода и глотки, судорогах, недостаточности дыхания и (или) кровообращения в стадии декомпенсации, отсутствии сознания, а также возбужденном состоянии пострадавшего, при котором он активно сопротивляется (насильственное введение зонда приведет только к травмам).
Данный текст является ознакомительным фрагментом.
◊ Порошок для приготовления суспензии для приема внутрь легкий, белый или белый с голубоватым оттенком, без запаха; при взбалтывании с водой образует взвесь.
| 1 пакетик | |
| кремния диоксид коллоидный | 3 г |
Пакетики одноразового использования.
Пакетики одноразового использования (10) - пачки картонные.
◊ Порошок для приготовления суспензии для приема внутрь легкий, белый или белый с голубоватым оттенком, без запаха; при взбалтывании с водой образует взвесь.
| 1 банка | |
| кремния диоксид коллоидный | 12 г |
| -"- | 25 г |
| -"- | 50 г |
Клинико-фармакологическая группа Энтеросорбенты, Энтеросорбенты Фармако-терапевтическая группа Энтеросорбент Показания
— острые и хронические интоксикации различной этиологии у детей и взрослых;
— острые кишечные инфекции различной этиологии, включая пищевые токсикоинфекции, а также диарейный синдром неинфекционного происхождения, дисбактериоз (в составе комплексной терапии);
— гнойно-септические заболевания, сопровождающиеся выраженной интоксикацией;
— острые отравления сильнодействующими и ядовитыми веществами, в т.ч. лекарственными препаратами и алкоголем, алкалоидами, солями тяжелых металлов;
— пищевая и лекарственная аллергия;
— гипербилирубинемия (вирусный гепатит и другие желтухи) и гиперазотемия (хроническая почечная недостаточность);
— жителям экологически неблагоприятных регионов и работникам вредных производств с целью профилактики.
Полисорб МП принимают внутрь только в виде водной суспензии. Для получения суспензии необходимое количество препарата тщательно размешивают в 1/4-1/2 стакана воды. Рекомендуется готовить свежую суспензию перед каждым приемом препарата и выпивать ее за 1 ч до еды или приема других препаратов.
Взрослым препарат Полисорб МП назначают в средней суточной дозе 0.1-0.2 г/кг массы тела (6-12 г). Кратность приема - 3-4 раза/сут. Максимальная суточная доза у взрослых составляет 0.33 г/кг массы тела (20 г).
Суточная доза Полисорба МП для детей зависит от массы тела (см.таблицу).
Таблица рекомендуемых доз Полисорба МП.
| Масса тела пациента | Доза | Объем воды |
| до 10 кг | 0.5-1.5 чайной ложки/сут | 30-50 мл |
| 11-20 кг | 1 чайная ложка "без горки" на 1 прием | 30-50 мл |
| 21-30 кг | 1 чайная ложка "с горкой" на 1 прием | 50-70 мл |
| 31-40 кг | 2 чайные ложки "с горкой" на 1 прием | 70-100 мл |
| 41-60 кг | 1 столовая ложка "с горкой" на 1 прием | 100 мл |
| более 60 кг | 1-2 столовые ложки "с горкой" на 1 прием | 100-150 мл |
1 чайная ложка "с горкой" = 1 г препарата.
1 столовая ложка "с горкой" = 2.5-3 г препарата.
При пищевой аллергии препарат следует принимать непосредственно перед приемом пищи. Суточную дозу делят на 3 приема в течение дня.
Длительность лечения зависит от диагноза и тяжести заболевания. Курс лечения при острых интоксикациях составляет 3-5 дней; при аллергических заболеваниях и хронических интоксикациях - до 10-14 дней. Через 2-3 недели возможно повторение курса лечения.
Особенности применения Полисорба МП при различных заболеваниях и состояниях
При пищевой токсикоинфекции и острых отравлениях терапию рекомендуют начать с промывания желудка 0.5-1% взвесью Полисорба МП. При тяжелых отравлениях в первые сутки промывание желудка проводят через зонд каждые 4-6 ч, наряду с этим препарат дают и внутрь. Разовая доза у взрослых составляет 0.1-0.15 г/кг массы тела больного 2-3 раза/сут.
При острых кишечных инфекциях лечение Полисорбом МП рекомендуют начинать в первые часы или сутки заболевания в составе комплексной терапии. В первые сутки суточную дозу препарата принимают в течение 5 ч с интервалом между приемами в 1 ч. Во вторые сутки кратность приема препарата - 4 раза/сут. Продолжительность лечения - 3-5 дней.
При лечении вирусного гепатита Полисорб МП используют как детоксикационное средство в средней суточной дозе в течение первых 7-10 дней болезни.
При острых аллергических реакциях (лекарственных или пищевых) рекомендуют предварительное промывание желудка и кишечника 0.5-1% взвесью Полисорба МП. Далее препарат назначают в обычных дозах до наступления клинического эффекта.
При хронической пищевой аллергии рекомендуют курсы терапии Полисорба МП продолжительностью 7-10-15 дней. Препарат принимают непосредственно перед едой. Аналогичные курсы назначают при острой рецидивирующей крапивнице, отеке Квинке, эозинофилии, поллинозах и других атопических заболеваниях .
При хронической почечной недостаточности используют курсы лечения препаратом Полисорб МП в дозе 0.1-0.2 г/кг/сут в течение 25-30 дней с перерывом 2-3 недели.
Редко: аллергические реакции, запор.
Противопоказания к применению
— язвенная болезнь желудка и двенадцатиперстной кишки в фазе обострения;
— индивидуальная непереносимость препарата.
При длительном приеме препарата Полисорб МП (более 14 дней) возможно нарушение всасывания витаминов и кальция, в связи с чем рекомендуется профилактический прием поливитаминных препаратов и препаратов, содержащих кальций.
Наружно порошок Полисорба МП можно использовать при комплексном лечении гнойных ран, трофических язв и ожогов.
В настоящее время данных о передозировке препарата Полисорб МП не имеется.
При одновременном применении препарата Полисорб МП с другими лекарственными средствами возможно снижение терапевтического эффекта последних.
Условия отпуска из аптек
Препарат разрешен к применению в качестве средства безрецептурного отпуска.
Условия и сроки хранения
Препарат следует хранить в недоступном для детей месте при температуре не выше 25 ° С. Срок годности – 5 лет.
После вскрытия упаковки препарат следует хранить в плотно закрывающейся емкости. Срок хранения суспензии - не более 48 ч.
Читайте также:
- Инфекции мочевыводящих путей и аппендицит
- Цитомегаловирусная инфекция и грудное вскармливание
- Заговоры сибирской целительницы от инфекций
- Хроническая герпетическая инфекция при беременности у кого было
- Медицинские термины инфекционных заболеваний
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

