Научные статьи по цитомегаловирусной инфекции у детей

Врожденная цитомегаловирусная инфекция (ВЦМВИ) является одной из самых распространенных в структуре внутриутробных инфекций и встречается у 0,4–3,5 % новорожденных в мире [1, 6, 7, 9, 10]. Заболевание может протекать как бессимптомно, так и в тяжелой форме с 10–30 % летальностью [1, 7, 11, 13]. Наиболее частыми последствиями у выживших являются умственная отсталость, судороги, детский церебральный паралич, задержка психомоторного развития и речи, трудности в обучении, атрофия зрительного нерва [1, 2, 3, 8, 10].
Субклинические формы также не проходят бесследно, спустя годы у 10–25 % инфицированных детей формируются отсроченные неврологические последствия в виде нейросенсорной тугоухости, нарушения зрения и интеллектуального дефицита [7, 11, 13].
Вирус цитомегалии обладает высоким тератогенным потенциалом [9, 11], вызывая структурные изменения в коре головного мозга и задержку миелинизации белого вещества [4, 5]. Корковые пороки характеризуются развитием шизэнцефалии, лисэнцефалии, пахигирии, полимикрогирии, корковой дисплазии и гетеротопии. Изменения в белом веществе подвергаются морфологическим изменениям в течение первых двух лет жизни, приводя к атрофии мозга [4].
Существуют исследования о формировании при ВЦМВИ и других аномалий развития – пороков сердца, почек, костно-суставной системы и желудочно-кишечного тракта [9, 12].
Цель исследования: характеристика пороков развития у детей с врожденной цитомегаловирусной инфекцией.
Материалы и методы исследования
Основу работы составил ретроспективный анализ результатов наблюдения 127 детей раннего возраста с клинически манифестными формами врожденной цитомегаловирусной инфекции, диагностированными в Ставропольском крае за период с 1992 по 2012 гг.
Результаты исследования и их обсуждение
По данным архивного материала ГБУЗ СК ДККБ и ГБУЗ ККИБ г. Ставрополя в период с 1992 по 2012 г. врожденная цитомегаловирусная инфекция (ЦМВИ) диагностирована у 308 детей. Пороки развития верифицированы у 41,2 % (127) детей, которые и были включены в настоящее исследование. В 80,3 % (102) случаев аномалии развития диагностированы в возрасте 0–3 месяца, в 19,7 % (25) – к концу 1-го года жизни.
У 81,1 % (103) детей отмечалась генерализованная форма инфекции, у 18,9 % (24) детей – церебральная.
26,0 % детей родились недоношенными, 22,8 % – с задержкой внутриутробного развития плода. Количество преждевременных родов при генерализованной форме составило 30,1 %, при церебральной – 12,5 %. У 70,1 % детей состояние расценивалось как тяжелое с первых часов или дней жизни. У 29,9 % заболевание манифестировало со 2-4 недели жизни.
У детей с церебральной формой ВЦМВИ поражение ЦНС с рождения характеризовалось неспецифической клинической симптоматикой – угнетением ЦНС (58,3 %), признаками гипертензионно-гидроцефального (54,2 %) и судорожного (20,8 %) синдромов. К 1,5–2 месяцам отмечалось нарастание патологических неврологических симптомов – учащение судорог (37,5 %), пирамидных расстройств (66,7 %), очаговой симптоматики в виде нистагма (16,7 %), асимметрии мимической мускулатуры (16,7 %), косоглазия (20,8 %), псевдобульбарного синдрома (8,3 %). Развитие менингоэнцефалита с формированием менингеального синдрома отмечалось у 12,5 % детей.
У 33,3 % энцефалит приобрел волнообразное течение с периодами обострения в 4–6 (16,7 %) и 7–12 месяцев (20,8 %). Наблюдалось постепенное нарастание симптомов интоксикации, различные нарушения уровня сознания – от заторможенности до сопора. Через 10–14 дней после начала обострения выявлялась очаговая симптоматика в виде пароксизмов горизонтального нистагма, нарушений со стороны глазодвигательного нерва, появления симптома Грефе.
При проведении люмбальной пункции ликвор вытекал под давлением, при лабораторном исследовании выявлялся нормальный или невысокий цитоз до 16–20 клеток в 1 мкл лимфоцитарного характера, умеренное повышение белка до 0,52 г/л.
При ультразвуковом исследовании к 3–6 месяцам жизни выявлялись кистовидные структуры (37,5 %), расположенные перивентрикулярно, атрофические изменения (20,8 %), преимущественно в лобно-теменной области, признаки расширения желудочковой системы мозга, петрификаты (79,2 %).
У детей с генерализованной формой ЦМВИ в дебюте заболевания преобладающей являлась общемозговая симптоматика. У 26,2 % детей развивались судороги, у 68,0 % – угнетение ЦНС, у 57,3 % – явления гипертензионно-гидроцефального синдрома, у 5,8 % – вегето-висцеральных нарушений. В возрасте 1–3 месяцев окклюзионная внутренняя гидроцефалия диагностирована у 5,8 % детей, наружная и внутренняя – у 8,7 % детей.
В 32,0 % случаев подтверждался текущий энцефалит с длительными очаговыми и двигательными нарушениями. Очаговые изменения характеризовались стволовыми расстройствами в виде нистагма (19,4 %), сходящегося косоглазия (9,7 %), асимметрии мимической мускулатуры (8,7 %), псевдобульбарных нарушений (6,8 %), легкой девиации языка (4,9 %). Пирамидные нарушения выявлялись у 15,5 % детей, экстрапирамидные – у 2,9 %. В 3,9 % случаев у крайне тяжелых детей имели место расстройства глотания, сосания, дыхательные нарушения.
Геморрагические проявления в виде кровоизлияний в склеру, точечных петехий на лице, туловище, конечностях имели место у 13,6 % детей. Показатели тромбоцитов снижались до 50–100∙109/л.
Специфическое поражение органов дыхания с развитием цитомегаловирусной пневмонии отмечено у 48,8 % детей. В значительном проценте случаев отмечалось быстрое развитие пневмонического процесса с нарастанием одышки, появлением апноэ, прогрессирующей дыхательной недостаточности. При рентгенографическом исследовании обнаруживалось двустороннее поражение в виде сегментарных затемнений и выраженный отечно-интерстициальный компонент.
В 19,7 % случаев у детей диагностирован кардит, в 19,4 % – токсическая кардиопатия. Клинические признаки нефрита регистрировались в 13,4 % случаев. В моче определялось увеличение белка свыше 0,33 г/л, цилиндрурия.
Специфический гепатит диагностирован у 26,0 % детей с ВЦМВИ. Цитолитический синдром характеризовался умеренной гипертрансфераземией (в 2–3 раза выше нормы). Гепатомегалия отмечена у 56,7 % детей, спленомегалия – у 14,2 %.
Явления энтероколита наблюдались в 16,5 % случаев. Дефицит веса регистрировался у 18,1 % детей, в том числе гипотрофия первой (3,1 %), второй (7,1 %) и третьей (6,3 %) степени.
Наиболее распространенными в структуре ВПР оказались пороки развития центральной нервной системы – 52,0 %, p Примечание. *– p
Posted December 26th, 2013 by kaznmu & filed under Неврология.
УДК 616.83-091:618.33-022.1:616.98:578.825.12
Ж.Р. Идрисова, А.А. Сейтказыкызы, С.Г. Сафина, Р.С. Идрисова
В данной статье дана клиника, диагностика и терапия перинатальных поражений ЦНС (в форме ДЦП) у детей с персистиррующей ЦМВ инфекцией.
Ключевые статьи: дети, ЦНС, внутриутробные инфекции, перинатальные поражения, терапия.
Распространенность перинатальной и постнатальной ЦМВ инфекции варьирует в различных популяциях и ее роль в патологии детей раннего возраста велика. По данным российских и зарубежных авторов первичная ЦМВ-инфекция во время беременности когда беременная впервые инфицируется ЦМВ и происходит сероконверсия, встречается достаточно редко — в 0,7-4,1% случаев. Однако эта ситуация наиболее опасна в плане внутриутробной передачи инфекции плоду. Еще около 13-14% серопозитивных женщин подвержены во время беременности вторичной инфекции, которая может представлять собой как активацию латентной инфекции (рецидив), так и реинфекцию новым штаммом вируса [1]. По данным ГетияE.Г, 2008, инфекционно активный цитомегаловирус выявляется у пациентов отделений реанимации и интенсивной терапии новорожденных в 16,5% случаев.[2] Также в Москве по данным Кудашова Н.И., 2008, с 1988-1993 в сравнении с 2000-2002 антитела класса IgG у матерей и их новорождённых больных детей стали выявлялись в 2 раза чаще (40–50 % и 90-95 % случаев соответственно). [3]
В целом суммируя литературные данные необходимо резюмировать, что общее число инфицированных и/или реактивировавших цитомегаловирусную инфекцию во время данной беременности составляет от 15 до 18 % всех беременных (таблицы 1 и 2).
В большинстве случаев (>90%) клинические проявления заболевания у инфицированных или реактивировавших ЦМВ в данную беременность отсутствуют. У некоторых беременных (особенно при первичном инфицирование) возможно появление симптомов, характерных для инфекционного мононуклеоза (субфебрильная температура, слабость, головная боль, миалгия, кашель, боли в горле, тошнота, диарея, лимфаденопатия, редко гепатоспленомегалия и сыпь). При лабораторном обследовании крови отмечают незначительное повышение уровня печеночныхтрансаминаз, лимфопению или лимфоцитоз с атипичными лимфоцитами в мазке периферической крови, тромбоцитопению. Длительность проявлений составляет от 1-2 нед при легком и до 6 нед при тяжелом течении заболевания.
Таблица 1 — Распространенность (в %) ЦМВ-инфекции среди женщин и новорожденных (А.П.Никонов, О.Р.Асцатурова, 2007)
| Регионы мира | Общая популяция | Беременные | Пути передачи ЦМВ-инфекции новорожденномц | Частота инфицирования новорожденного, % |
| Азия | 85-90 | 80-100 | Антенатально |
Интра- и постнатально
Таблица 2 — Частота ЦМВ-инфекции у беременных и риск внутриутробного инфицирования (в %) (А.П.Никонов, О.Р.Асцатурова, 2007)
| Тип материнской инфекции | Частота у беременных | Риск внутриутробного инфицирования |
| Первичная | 0,7-4,1 | 30-40 |
| Вторичная | 13-14 | 1-2 |
При этом (таблица 2) несмотря на низкий процент первичной ЦМВ-инфекции во время беременности (максимально до 4 %), риск ее передачи в этом случае плоду максимален, каждый третий ребенок даст манифестную тяжелую инфекцию. Частота обострения уже существовавшей ЦМВ-инфекции значительно выше (до 14 %), но роль ее в патологии новорожденного минимальна, а тяжесть достоверно ниже.
Следующим типом клинического поражения является острая манифестация инфекции, возникающая как правило, в конце периода новорожденности (после 20 дня) и до 3 месяцев жизни, часто в форме острого энцефалита, а иногда первично-хронического гепатита[4]. Энцефалит ЦМВ-этиологии характеризуется очагами перифентрикулярнойлейкомаляции, а также поражение подкорковых ганглиев, реже мозжечка. Некротические очаги в сером веществе полушарий не характерны (в отличии от инфекции вируса простого герпеса ) [2]. Третий вариант манифестации ЦМВ-инфекции характеризуется подострым течением, инфицирование происходит главным образом во время родов или сразу после них, хотя возможно и антенатальное заражение. Клинически инфекция может проявляться желтухой с гепатитом или коъюгационной желтухой, в сочетании с поражением ЦНС. При этом зафиксировать именно острый, энцефалитический период поражения ЦНС зафиксировать не удается.
Скрининговое УЗИ-исследование и последующая магнитно-резонансная томография в большинстве случаев доказанной перинатальной инфекции ЦМВ доказывают, что наиболее частыми изменениями в ЦНС являются периветрикулярные очаги лейкомаляции, уменьшение объема передних отделов мозга (лобная и височная доли), кортикальные дисплазии, некрупные перивентрикулярные кисты, очаги глиоза в подкорковых областях и редко гипоплазии мозжечка и мозолистого тела [7].
В отдаленном периоде (в 3-4 года жизни) у детей при маломанифестной ЦМВ-инфекции, в отличие от детей не имевших в перинатальный период маркеров ЦМВ, в 15-30 % выявляется отставание в психомоторном развитии разной степени выраженности, а также снижение слуха и нарушения зрения [9].
В этой связи нами была поставлена цель изучить роль текущей ЦМВ инфекции в развитии поражения ЦНС перинатального генеза (имевших рабочий диагноз детский церебральный паралич), а также отработать противовирусную терапию данной группе пациентов.
В связи с высоким уровнем персистерующей ЦМВ-инфекции у детей раннего возраста с диагнозом детский церебральный паралич, мы провели собственное клиническое исследование роли ЦМВ в перинатальной патологии ЦНС. В ходе скринингового исследования методом иммуно-ферментного анализа (ИФА) было выявлено, что среди 325 детей с диагнозом ДЦП в возрасте от 3 мес до 1,5 лет (с 2009-2011 гг) у 95 (29,2 %) имелись маркеры ЦМВ-инфекции (суммарные IgG).
Целью нашего исследования было установить роль текущей ЦМВ-инфекции в патологии ЦНС перинатального генеза, особенно при ДЦП, а также разработать доступное, безопасное лечение этой инфекции у данного контингента больных.
Противовирусную терапию проводили всем детям, 32 ребенка (80 %) получили рекомбинантный интерферон альфа-2b человеческий (Виферон) в суппозиториях в дозе 25-30 ЕД на килограмм веса в течении 45 дней. После курса терапии у 21 детей (65,6 %) ПЦР ЦМВ было отрицательной. Семь детей получили еще и гипериммунный иммуноглобулин к ЦМВ (5 из них с вифероном, а 2 ребенка без).
Таблица 3 — Вирусологические данные в исследуемых группах до лечения.
- КЛЮЧЕВЫЕ СЛОВА: беременность, новорожденный, инфекции, иммуноглобулин, интерферон
Цитомегаловирусная инфекция и иммунная система
Проблема цитомегаловирусной инфекции (ЦМВИ) сохраняет актуальность в настоящее время. Необходимость изучения ЦМВИ обусловлена ее широким распространением и тем, что ЦМВ способен вызывать различные нарушения у новорожденных и детей, матери которых перенесли ЦМВИ во время беременности.
Возбудителем ЦМВИ является условно-патогенный агент, типичный антропоноз, относящийся к семейству Herpesviridae, подсемейству Betaherpesvirinae – Human herpesvirus 5 (официальное название). Общепринятое название – Cytomegalovirus. ЦМВ отличается:
- способностью инфицировать практически все клетки организма человека, что обусловливает многообразие клинических проявлений;
- низкой тканевой избирательностью;
- медленной репликацией;
- относительно низкой вирулентностью;
- высокой степенью зависимости от состояния иммунитета и способностью подавления клеточного иммунитета;
- пожизненной персистенцией в организме хозяина;
- периодической реактивацией;
- неопределенностью момента и путей инфицирования.
Цитомегалия кодируется по МКБ-10 как:
- В25. Цитомегаловирусная болезнь;
- В25.0. Цитомегаловирусная пневмония;
- В25.1. Цитомегаловирусный гепатит;
- В25.2. Цитомегаловирусный панкреатит;
- В25.8. Другие цитомегаловирусные болезни;
- В25.9. Неуточненная цитомегаловирусная болезнь;
- О35.3. Поражение плода (предполагаемое) в результате вирусного заболевания матери, требующее предоставления медицинской помощи матери.
Важную роль в патогенезе ЦМВИ играет иммунная система. Первая противовирусная защитная граница организма – это врожденный иммунитет. Однако в отличие от приобретенного иммунитета он не дает продолжительной и надежной защиты хозяину. При первичном взаимодействии вирусам противостоят защитные барьеры (эпителий кожи и слизистые оболочки). Важным врожденным способом защиты организма против вирусов является РНК-интерференция [1, 2]. Система приобретенного иммунитета, сталкиваясь с вирусом, образует специфические антитела, которые присоединяются к вирусу и часто делают его безвредным. Наиболее важными являются два типа антител. Первый – иммуноглобулин (Ig) класса M обладает высокой эффективностью в нейтрализации вирусов, но образуется клетками иммунной системы лишь в течение нескольких недель. Синтез второго – IgG продолжается неопределенно долго. Присутствие IgM в крови свидетельствует об острой инфекции, IgG – об инфекции, перенесенной в прошлом [3–6].
Второй защитный противовирусный механизм – клеточный иммунитет, включающий в себя иммунные клетки – T-лимфоциты. Важной защитной реакцией является также продукция интерферона, который образуется в организме в ответ на присутствие вируса. Интерфероны подавляют внутриклеточные этапы репродукции вирусов в зараженных клетках, обеспечивают невосприимчивость к вирусам окружающих здоровых клеток, предотвращают диссеминацию вирусов в организме, прекращают образование новых вирусов пораженными клетками, убивая их [2, 7, 8].
Заболеваемость ЦМВИ эндемична и не подвержена сезонным колебаниям. В Европе ЦМВИ занимает ведущее место среди врожденных вирусных инфекций. Распространенность антител к ЦМВ среди женщин детородного возраста колеблется в регионах мира от 40 до 100% [3, 9–11]. В Российской Федерации, по данным различных авторов, частота выявления маркеров ЦМВИ у женщин достигает 90%. Среди женщин старше 30 лет инфицированы 98%. Частота серопозитивного ответа среди беременных в Японии составляет 95%, в Китае – 92%, в Израиле – 84%, в Австралии – 71%, во Франции – 50% [3, 4, 7, 11].
В Западной Европе на 1000 родов приходится три – пять случаев врожденной ЦМВИ [1, 12]. Частота трансплацентарного инфицирования новорожденных в разных странах, по данным литературы, колеблется от 0,2 до 14%. Особо следует отметить, что у 0,2–2,2% новорожденных диагностируют внутриутробное заражение ЦМВИ с развитием в последующие годы тяжелых психомоторных и соматических нарушений [3, 13]. При первичной инфекции во время беременности заражение плода наступает в 30–40% случаев, а по некоторым данным, может достигать 75% [2, 10, 13].
Частота ЦМВИ выше в развивающихся странах среди населения с низким социально-экономическим уровнем [1, 4, 7, 9].
К группам повышенного риска по заражению ЦМВ относятся:
- беременные;
- недоношенные дети;
- новорожденные;
- дети раннего возраста;
- реципиенты крови и органов;
- онкологические больные;
- гематологические больные;
- больные СПИДом и ВИЧ-инфицированные;
- пациенты с иммунодефицитами различной этиологии;
- гомосексуалисты;
- медицинские работники.
Патогенетические механизмы развития ЦМВИ зависят от дозы вируса, путей заражения, возраста пациента, генетических особенностей.
ЦМВ присутствует в крови у большинства людей. Источником вируса могут служить моча, секрет из носоглотки, цервикальная слизь и влагалищный секрет, сперма, грудное молоко, слезы, слюна, кровь. Иначе говоря, ЦМВ может передаваться при кормлении, трансфузии крови и ее препаратов, контактах с секретами и экскретами, оседающими на игрушках и предметах обихода, через все биологические жидкости и выделения организма (слюна, моча и др.), при кашле (контактно-бытовой путь заражения), также возможен сексуально-трансмиссивный путь инфицирования [12, 14].
Как правило, при ЦМВИ нет клинических проявлений или имеется скудная неспецифическая симптоматика. Инкубационный период составляет 30–40 дней, минимальный инкубационный период равен двум неделям, максимальный – трем месяцам. При клинически выраженной ЦМВИ развиваются температурная реакция (38–40 °С), которая может длиться две-три недели, гепатомегалия, спленомегалия, аденопатия. Значительно реже у больных возникают интерстициальная пневмония, миокардит, перикардит, полирадикулоневрит, миелит, менингоэнцефалит, гемолитическая анемия, тромбоцитопения.
В 1989 г. сотрудниками Института вирусологии им. Д.И. Ивановского была разработана классификация проявлений ЦМВИ в зависимости от пути инфицирования, наиболее приемлемая для практической работы.
1. Проявления при перинатальном инфицировании:
- выкидыши, мертворождения;
- пороки развития;
- врожденная ЦМВИ.
2. Проявления при интра- и постнатальном инфицировании:
- острое инфекционное заболевание;
- латентное носительство, инаппарантные, субклинические формы хронической инфекции;
- реактивация инфекции.
3. Проявления при инфицировании через кровь, слюну, мочу, при сексуальном контакте:
- острое инфекционное заболевание;
- латентное носительство, инаппарантные, субклинические формы;
- реактивация инфекции.
Цитомегаловирусная инфекция и беременность. Последствия трансплацентарного инфицирования
Физиологическое течение беременности сопровождается супрессорной перестройкой иммунной системы, цель которой формирование и поддержка иммунологической толерантности к аллоантигенам плода. Вирусные инфекции вызывают развитие воспалительных процессов, влияют на межклеточные взаимодействия и приводят к изменениям синтеза регуляторных белков клетками иммунной системы [1, 3, 9, 11]. В связи с особенностями иммунной защиты при беременности огромное значение имеют состояние иммунитета в момент заражения, характер взаимодействия между иммунным ответом хозяина и вирусной репликацией, а также состояние системы клеточного иммунитета беременной [1, 3, 7, 15].
У женщин с привычным невынашиванием беременности достоверно чаще, чем у других беременных, диагностируется персистирующая форма ЦМВИ (41,9%, р

Дата публикации: 19.05.2015 2015-05-19
Статья просмотрена: 782 раза
Проанализированы истории болезней 100 детей, находившихся на стационарном лечении в 2012–2013 году в ДГКИБ г. Алматы, из них 52 больных с цитомегаловирусной инфекцией (ЦМВИ) в активной фазе. Диагноз ЦМВИ у обследованных детей верифицированы методами иммуноферментного анализа. Последующее наблюдение за ними осуществлялось до марта 2014года. Изучены особенности анамнестических данных, клинического течения и дальнейшего развития ребенка.
Перинатальными факторами риска развития ЦМВИ являются: отягощенный акушерский анамнез (35 %), осложненное угрозой прерывания (19 %), преждевременные роды (19 %).
Ключевые слова: внутриутробная инфекция, цитомегаловирусная инфекция, поражения центральной нервной системы, врожденные пороки развития, задержка психомоторного развития.
Analyzed 100 medical records of children who were on hospital treatment in 2012–2013 СНID in Almaty, 52 of them were with the active phase of cytomegalovirus infection (CMVI).
Diagnosis of CMVI of examined children were verified by enzyme immunoassay. Next observation carried out until March 2014. Also studied features of anamnesis, clinical course and further development of the child. Perinatal risk factors for CMV infection were: burdened obstetrical history (35 %), threat of termination of pregnancy (19 %), miscarriage (19 %).
Keywords:intrauterine infection, cytomegalovirus infection, central nervous system, congenital malformations, jaundice, deafness, delayed psychomotorical development.
В последние годы участились случаи внутриутробных инфекций (ВУИ) у новорожденных, в частности цитомегаловирусной инфекций (ЦМВИ). В республике Казахстан, среди причин смертности в раннем неонатальном периоде, ВУИ составляют 6–8 %, среди них ЦМВИ является причиной многих тяжелых заболеваний, которые могут привести к серьезным последствиям, а нередко и к летальному исходу. ЦМВИ вызывается цитомегаловирусом человека, который относится к семейству Herpesviridae и является типичным представителем рода Cytomegalovirus.
По данным экспертов ВОЗ:
- 1,5 % новорожденных инфицированы ЦМВ;
- 0,3 % вирусом простого герпеса.
В период беременности вероятность первичного инфицирования повышается и составляет около 54 %. Почти 41 % новорожденных от таких матерей страдают ЦМВИ.
Среди всех новорожденных приблизительно 1–2 % инфицированы ЦМВ в период внутриутробного развития. 6–60 % детей заражаются в первые 6 месяцев жизни при прохождении через родовые пути и через грудное молоко.
Высокая распространенность цитомегаловирусной инфекции (ЦМВИ), рост ее удельного веса среди этиологических факторов перинатальной патологии [7], а также сложности диагностики, сходство клинических проявлений различных внутриутробных инфекций и малодоступность современных методов диагностики [3] определяет актуальность проблемы ЦМВИ.
Целью нашей работы является оценка состояния здоровья детей перенесших цитомегаловирусную инфекцию.
1. Изучить клинические особенности ЦМВИ
2. Катамнестическое наблюдение в 6–12–24 месяцев.
Материалы и методы:
Мы проанализировали 100 истории болезни детей, находившихся на стационарном лечении в 2012–2013 году в ДГКИБ г. Алматы, из них 52 больных с ЦМВИ в активной фазе.
Последующее наблюдение за ними осуществлялось до марта 2014 года.
Точки исследования: Т0 — при рождении (по истории болезни); Т1- 6 месяцев; Т2–1 год; Т3- 2 года.
Диагноз у всех 52 больных ЦМВИ подтвержден серологическим методом (ИФА): Anti — CMV — IgM+++ у 76 % (40), Anti — CMV — IgG+++92,3 % (44), ИФА матери Anti — CMV — IgG+++81 % (42) и полимеразной цепной реакцией (ПЦР):Моча, слюна +++ 61,5 % (32).
Результаты исследования:
В возрастном аспекте и по полу обследованные дети распредилялись следующим образом:
По возрасту: с 26 недель до 1,5 месяцев — 20, до 3 месяцев — 12, с 3 до 10 месяцев — 20 пациентов.
По полу: мальчики — 32, девочки — 20.
Среди этих детей недоношенных было 6, с весом от 1800 до 3400г, с гестационным сроком 32–34 (2) недель.
Обследование матерей в период нахождения их с больными ЦМВИ детьми, дало положительный результат на цитомегаловирус у всех женщин, что свидетельствует о внутриутробном инфицировании их детей.
У 29 % женщин было физиологическое течение беременности, у 35 % отягощенный акушерский анамнез, у 21 % патологическое течение беременности и родов, так же у 15 % женщин были выявлены экстрагенитальные заболевания.
В активный период ЦМВИ у значительной части больных отмечалось тяжелое состояние (33,8 %) и полисистемность поражения (66,2 %):
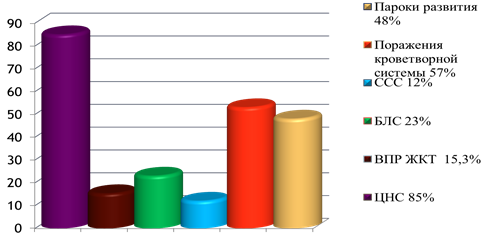
В раннем неонатальном периоде у инфицированных детей на первый план выступали выраженные нарушения со стороны ЦНС. Ведущими признаками являлись: гипертензионно-гидроцефальный синдром (14 %), судорожный синдром (24 %), синдром угнетения (16 %), синдром высокой нервно рефлекторной возбудимости (20 %), синдром двигательных нарушении (10 %), ГИП ЦНС (16 %).
Из других клинических проявлений наиболее часто встречались:
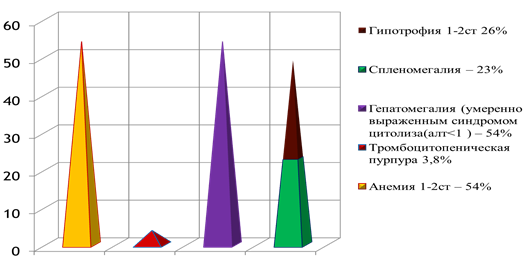
В позднем неонатальном периоде у детей были выявлены тяжелые органические поражения ЦНС в виде врожденных пороков развития головного мозга: атрофия головного мозга, атрофия зрительного нерва, нейросенсорная тугоухость, симптоматическая эпилепсия, гидроцефалия, менингоэнцефалит.
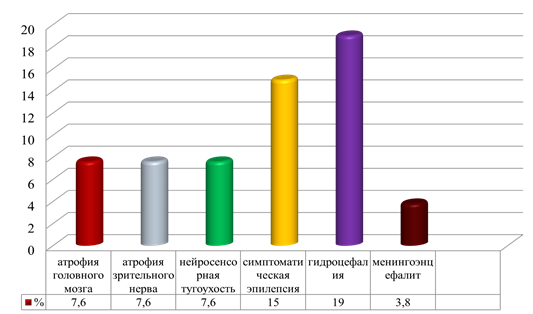
Кроме этого, у инфицированных детей на первом месяце жизни диагностировались: длительная желтуха (12 %), гипотрофия 1–2 степени (32 %), дисбактериоз (11,5 %), ИМВП (15,3 %).
Отмечалась гипербилирубинемия у 46,1 % детей. За счет прямого билирубина у 30,7 % больных (44,8+-100мкмоль/л). За счет непрямого билирубина у 15 % (30+-96мкмоль/л).
Наблюдение в катамнезе показало, что в 6-месячном возрасте у большинства больных (76,9 %) ЦМВИ была в неактивном периоде. Это сопровождалось обратным развитием клинических симптомов, отсутствием специфических анти-ЦМВ Ig. Лишь у 12 (23 %) сохранялись клинические симптомы активного периода при отсутствии IgМ анти-ЦМВ.
В возрасте 1 года у четверых детей наблюдался рецидив ЦМВИ с положительным подтверждением на ИФА IgМ анти-ЦМВ. В клинической картине у одного ребенка был двусторонний гнойный отит, у второго ребенка отмечалась слабость, повышение температуры до 38,5, снижение аппетита, явления атопического дерматита.
Через 1 год установлено значительное отставание в физическом развитии у 16 детей (31 %).
В годовалом возрасте у детей с ЦМВИ были достоверно ниже показателей нормы масса тела и рост.
студент медицинского института БФУ им. И. Канта
РФ, г. Калининград
студент медицинского института БФУ им. И. Канта
РФ, г. Калининград
студент медицинского института БФУ им. И. Канта
РФ, г. Калининград

В разных странах Европы и Америке были проведены различные серологические исследования. В ходе этих исследований выяснилось, что маркеры ЦМВИ выявляются у 40-60 % детей в возрасте до 5 лет. Более шокирующие данные показывают то, что в некоторых странах число серопозитивных лиц среди взрослого населения достигает 100 %. Такие сведения позволяют сделать вывод, что и Россию эта инфекция не обошла стороной и встречается так же часто, как и в других странах. Это позволяет считать герпесвирусные инфекции чрезвычайно важной медико-социальной проблемой [2]. По некоторым данным, в США у 0,2-2,0 % новорожденных детей выявляется врожденная цитомегаловирусная инфекция, а из этого справедлив вывод, что в стране ежегодно рождается 30-40 тысяч детей, которые инфицированы цитомегаловирусом [5].
Эпидемиология
Источником ЦМВИ является человек, который заражен цитомегаловирусом. После первичной инфекции экскреция вируса продолжается обычно несколько месяцев, а затем переходит в латентную форму. У инфицированного человека вирус может находиться в слюне, моче, грудном молоке, влагалищном секрете, сперме, слезах, крови и во многих внутренних органах [3]. Для плода наиболее высок риск быть инфицированным возникает в тех случаях, когда беременная женщина перенесла первичную цитомегаловирусную инфекцию. Однако частота первичной цитомегаловирусной инфекции у женщин во время беременности не превышает 1 %. Но, все же, внутриутробное инфицирование плода ЦМВ у женщин с первичной ЦМВИ достигает 40-50 %. При этом, у 5- 18 % инфицированных детей развивается тяжелая, манифестная форма заболевания с неблагоприятным прогнозом [6].
В случае вторичной инфекции во время беременности, факторы специфического иммунитета матери такие как анти ЦМВ-антитела, анти-ЦМВ Т (СД 8)-лимфоциты обеспечивают надежную защиту плода от инфицирования и развития тяжелых форм болезни. В результате риск возникновения внутриутробного инфицирования ЦМВ в таком случае не превышает 2 % [6].
Приблизительно у 50 % детей с врожденной цитомегаловирусной инфекцией наблюдаются антенатальные и постнатальные признаки заболевания такие как: внутриутробная задержка развития, микроцефалия, гепатоспленомегалия, петехиальная экзантема, желтуха, хориоретинит, тромбоцитопения, анемия. К сожалению, около 30 % таких детей погибают в первые годы жизни (три четверти погибают в возрасте до 12 месяцев). Гибель возникает на фоне нарастающей диссеминированной коагулопатии, печеночной недостаточности (из-за первичного цирроза), а также, вторичных бактериальных осложнений [6].
Сообщения о цитомегаловирусе в России впервые появились в 1961 году. Они принадлежали Ф.И. Ершову, который сообщил о том, что выделил вирус из мочи, слюны и молока кормящей матери. Через 6 лет, в 1967 году ЦМВИ была включена в Международную номенклатуру ВОЗ в качестве отдельной нозологической единицы [5].
Цитомегаловирус относится к семейству герпесвирусов и является герпесвирусом 5-ого типа. Всего выделено 6 штаммов ЦМВ, и они обладают свойствами, общими для всех герпесвирусов. Но существуют их различия в антигенной структуре [4]. Весьма сложна морфология вируса. По форме вирус овальный или округлый, а диаметр его примерно равен 150-250 нм. Геном представлен двумя нитями ДНК, которые ковалентно связанны между собой. Геном находится в окружении белкового капсида, который состоит из 162 капсомеров. Также, вирус имеет суперкапсид из липопротеидной оболочки с гликопротеиновыми шипиками на поверхности [5].
Цитомегаловирус относят к группе условно-патогенных возбудителей. Соответственно, для того, чтобы развилось вызываемое им заболевание, организм должен находиться в состояние иммунодефицита. Иммунодефицит может быть вызван различными эндогенными и экзогенными причинами и факторами. К экзогенным причинам относят: плохие социально-экономические условия жизни, неблагоприятная экологическая обстановка, различные ятрогенные воздействия. Среди эндогенных факторов на первом месте по частоте встречаемости выступает физиологическая иммуносупрессия, сопровождающая беременность [5].
Пути проникновения цитомегаловируса в организм могут быть различными, но независимо от их локализации, начальная репродукция вируса происходит в месте входных ворот. После этого возбудитель попадает в региональные лимфатические узлы, где имеются условия для его длительного персистирования. Затем вирус с током крови может распространиться из лимфоузлов по всему организму и вызвать множественные поражения внутренних органов. Клетки, которые подверглись воздействия вируса превращаются в цитомегалы. Однако, несмотря на то, что вирус активно размножается в клетке, макромолекулярный синтез при этом не нарушается. Это дает возможность клетке продолжать синтез клеточных белков и жизненно важных элементов. Это лежит в основе того, что пораженные вирусом клетки не погибают. В свою очередь это является одной из причин того, что цитомегаловирусная инфекция может носить затяжной характер [5].
Существует два основных механизма заражения ЦМВ. Это контактный и воздушно-капельный. Контактный механизм реализуется естественными и искусственными путями. Несомненно, превалирую естественные пути передачи возбудителя. Заражение восприимчивого человека происходит при непосредственном контакте с источником инфекции, например при поцелуях, или половым путем. Либо, возможен опосредованный вариант – через контаминированную вирусом посуду, зубные щетки, игрушки. Концентрация вируса в выделениях низкая и вирус лабилен, поэтому для передачи инфекции необходим длительный и близкий контакт. Что качается плода, его заражение происходит при трансплацентарной передаче от матери к плоду. К сожалению это возможно в течение всей беременности.
При антенатальном инфицировании плода в подавляющем большинстве случаев имеет место трансплацентарный путь передачи ЦМВ. При интранатальном инфицировавании вирус поступает в организм за счет аспирации, то есть путем заглатывания инфицированных околоплодных вод или секретов родовых путей матери. При интранатальном заражение первые клинические проявления заболевания новорожденного могут проявиться уже после 20 суток жизни и вплоть до 6 месяцев. Также, новорожденный может быть заражен ЦМВ через инфицированное молоко. Это имеет особое значение для детей с экстремально низкой массой тела при рождении. [6].
Клиническая картина
Врожденная ЦМВИ проявляется в течение первых 2 недель жизни ребенка. При появлении симптомов болезни после 2 недель жизни, следует думать о приобретенной ЦМВИ у новорожденного [4]. Она может протекать в манифестной форме и субклинической.
Клиника острой манифестной формы врожденной ЦМВИ может проявляться следующими вариантами:
- Триада симптомов – желтуха (напоминает физиологическую гипербилирубинемию новорожденных с медленным волнообразным снижением в течение 2-3 месяцев); гепатоспленомегалия; геморрагический синдром (появление петехий, экхимозов, носовых и пупочные кровотечения, мелена и др. и как следствие тромбоцитопении и коагулопатии)
- Энцефалит со слабовыраженной клинической симптоматикой: сонливость, судороги, нарушение сознания, глотания, иногда гипорефлексия, гипотония, сменяемая гипертонией; либо микроцефалия, гидроцефалия и другие поражения ЦНС в сочетании с глазной симптоматикой – хориоретинит, катаракта, атрофия зрительного нерва, косоглазие, нистагм, сохраняющиеся на всю жизнь.
- Генерализованная форма ЦМВИ с поражением висцеральных органов. Она характеризуется высокой летальностью в первые 10-12 недель жизни [4].
Что касается первичной постнатальной инфекции в детском возрасте, то она обычно протекает незаметно, и выздоровление наступает, как правило, через несколько недель [3]. Хотя могут быть такие проявления, как ОРЗ, пневмонит, сиалоаденит у детей уже на первых месяцах жизни. А у подростков и взрослых могут быть мононулеозоподобный синдром с легким гепатитом. Если речь идет о первичных и приобретенных иммунодефицитных состояниях, в частности таких как ВИЧ-инфекция, то ЦМВ может легко активироваться и приводить к тяжелым поражениям легких, глаз, печени, ЖКТ (колит) и головного мозга [6].
Диагностика
К сожалению, многие внутриутробные инфекции в период новорожденности не имеют специфической клинической картины. А диагностика TORCH-инфекций только по клиническим проявлениям (т.е. без использования специфических микробиологических исследований) приводит к диагностическим ошибкам в 90–95 % случаев.
Диагноз внутриутробной инфекции ставят на основании совокупности данных: анамнестических, клинических и лабораторных. Обязательному обследования подлежат новорожденные, которые находятся в группе высокого риска по развитию внутриутробной инфекции. Со стороны матери факторами риска развития инфекции инфекций являются отягощенный акушерский анамнез. Это выкидыши, мертворождения, невынашивание предыдущих беременностей, рождение детей с множественными пороками развития или умерших в раннем возрасте. Также, аномалии течения настоящей беременности и родов: угроза прерывания беременности, многоводие, преждевременное отхождение вод, преждевременные роды, приращение плаценты, преждевременная отслойка плаценты.
Не маловажное значение играют перенесенные матерью во время беременности инфекционные процессы, в том числе и такие, как ОРВИ. Также, в группе риска находятся дети с признаками ЗВУР, ВПР, с наличием острой неонатальной гидроцефалии, кожными экзантемами при рождении, желтухи неясного генеза, неврологической симптоматики [6].
Лечение
Лечение новорожденных, у которых отмечается манифестная форма острой врожденной ЦМВИ, проводится в стационарных условиях. Ребенок обязательно должен быть переведен в отделение патологии новорожденных. Это должно быть сделано в максимально возможные ранние сроки. На амбулаторном этапе лечение проводится специалистами поликлиники: педиатром, инфекционистом – обязательно, другими специалистами – в случае наличия показаний [6].
В качестве основного препарата при установлении у новорожденных и детей раннего возраста активной ЦМВИ (т. е. при обнаружение ДНК ЦМВ в крови) применяется антицитомегаловирусный иммуноглобулин для в/в введения – Неоцитотект. Этот препарат характеризуется высокой активностью и наличием в своем составе высоких титров нейтрализующих противовирусных антител. Их больше в 10 раз по сравнению со стандартным иммуноглобулинами для в/в введения [4].
При врожденной ЦМВИ в манифестной форме применяют Валганцикловир с продолжительностью лечения до 6 месяцев. Также применяют Неоцитотект курсом в 10 введений. При врожденной ЦМВИ в её субклинической форме применяют Неоцитотект курсом всего в 6 введений. Для определения эффективности лечения определяют ПЦР через месяц после окончания лечения. Должны быть определены отрицательные результаты [6].
Данные, свидетельствующие о том, что заболеваемость ЦМВИ увеличилась в 5-9 раз, а также и увеличение летальности от них, являются тревожным знаком. ЦМВИ является важнейшей и актуальнейшей медико-социальной проблемой здравоохранения. Возбудитель распространен крайне широко и люди страдают повсеместно, и инфекция характеризуется склонностью к длительному и бессимптомному течению. А у людей с иммунодефицитом приобретенного (например, в результате иммуносупрессивной терапии) или физиологического характера (у беременных женщин и новорожденных) инфекция может протекать в очень тяжелых формах с непредсказуемым исходом.
Особенно хочется отметить то, что очень велико поражение детей, а здоровье детей определяет здоровье нации и здоровье будущих поколений. Поэтому так важно знать о том, как предупредить заражение или вовремя заподозрить наличие ЦМВИ, чтобы корректно провести терапию ребенка.
Список литературы:
- Краснов А. П., Обрядина В. В., Клинико-лабораторная характеристика ЦМВИ у детей // Практическая медицина – 2012. - № 7. – с. 137-139.
- Максимова С. М., Самойленко И. Г., Никонец Л. Д. ЦМВИ. Особенности клинического течения у детей раннего возраста // Здоровье ребенка - 2010. - № 6 – с. 94-96.
- Мангушева Я. Р., Хаертынова И. М., Мальцева Л. И. Цитомегаловирусная инфекция у детей // Практическая медицина – 2014. - № 7 –с. 11-16.
- Смирнова А. И., Россихина Е. В. Цитомегаловирус возбудитель оппортунистических инфекций // Вятский медицинский вестник –2011. – с. 1-11.
- Хунафина Д. Х., Галиева А. Т., Агадуллина Э. Я. Цитомегаловирусная инфекция // Медицинский вестник Башкортостана – 2011. – с. 128-130.
Читайте также:


