Мероприятия в очаге инфекции при коклюше

Что такое коклюш?
Несмотря на широкое использование вакцинации, уровень заболеваемости коклюшем очень высок и в мире, и в России.
Были проведены исследования, в результате которых было установлено, что 40% детей и подростков кашляют именно из-за коклюша. Также, коклюш является причиной хронического кашля у взрослых. Взрослые, являясь резервуаром инфекции, передают ее младенцам не привитым или не достигшим возраста, когда проводится вакцинация против этого заболевания, либо детям, не привитым по тем или иным причинам.
Заболеваемость у взрослых в настоящее время составляет около 25% случаев.
Первое описание этой болезни было дано французским врачом Гийеном де Байоном во время парижской эпидемии коклюша в 1538г.
Коклюш крайне заразен.
Источником заражения может быть только человек (больной типичными или атипичными формами коклюша или здоровые бактерионосители).
Путь передачи инфекции – воздушно-капельный. Обильное выделение возбудителя происходит при чихании и кашле.
Инкубационный период при коклюше длится от двух дней до двух, максимум трех недель. Особенно опасны больные с 1 по 25 день заболевания.
Люди обладают очень высокой восприимчивостью к коклюшу.
Как проявляется коклюш.
После того как прошел инкубационный период у больного появляется насморк, чихание, общее недомогание, отсутствие аппетита, легкий кашель, который не уменьшается от противокашлевых средств. Этот период называется катаральный и длится он как обычная простуда 1-2 недели. Постепенно к 3 неделе кашель усиливается, особенно в ночное время. Так начинается новый период лающего кашля. После глубокого свистящего вдоха следует серия коротких кашлевых толчков, напоминающих лай собаки.
Во время приступа кашля лицо больного краснеет или синеет, возможны носовые кровотечения или кровоизлияния в глаза. Кашель заканчивается выделением вязкой мокроты, иногда рвотой. В сутки таких приступов может быть 10-15. Этот период длится от недели до месяца, иногда дольше.

Процесс выздоровления затягивается на несколько месяцев. Постепенно улучшаются сон и аппетит.
Осложнения коклюша наиболее часто наблюдаются у детей младше 1 года, с повышенным риском тяжелого течения у недоношенных младенцев.
Очень часто детям требуется госпитализация.
Чаще всего коклюш вызывает осложнения, связанные с развитием вторичной бактериальной инфекции.
• Бактериальная пневмония - наиболее частое осложнение коклюша (является наиболее распространенной причиной смерти от коклюша)
• Бронхит, плеврит, эмфизема, коллапс легкого
• У детей раннего возраста коклюш может способствовать развитию бронхоэктатической болезни
• Синусит, отит, разрыв барабанных перепонок
• Кровотечение из носа
• Грыжи, разрыв мышц брюшной стенки
• Заболевания головного мозга
• Отставание в развитии
Коклюш у взрослых проходит довольно тяжело и может стать причиной серьезных осложнений, таких как судороги и энецфалопатия. У пациентов в возрасте старше 30 лет в 5-9 % случаев возникает пневмония. У женщин старше 50 лет в 34% случаев выявляется недержание мочи, связанное с коклюшем. Кроме того регистрируются такие осложнения, как переломы ребер, паховая грыжа, удушье, грыжа поясничного диска, обмороки.
Симптомы коклюша у взрослых:
• Общее недомогание и снижение аппетита
• Незначительное увеличение температуры тела, которое сопровождается насморком и небольшим кашлем, симптомы начинают быстро усиливаться
• Симптомы у взрослых напоминают симптомы бронхита, поэтому заболевание сразу выявить не очень просто.
• У некоторых болезнь проходит незаметно, что ведет к массовому инфицированию контактных лиц.
Коклюш и беременность
Любое инфекционное заболевание во время беременности может негативно влиять на развитие плода и вызывать у него различные врожденные пороки, например, глухоту, катаракту, поражение сердца, скелета. Так же коклюш может провоцировать выкидыш и рождение мертвого ребенка.
Дети младшего возраста наиболее подвержены развитию осложнений коклюша и поэтому их зачастую госпитализируют.
При лечении коклюша назначают антибиотики, так же антигистаминные препараты.
• Обильное питье для предотвращения обезвоживания
• Частые приемы пищи малыми порциями для того чтобы во время рвоты уменьшить потерю жидкости
• В комнате больного должен быть прохладный воздух
• Не допускать наличие в воздухе раздражителей, которые могут спровоцировать приступы кашля (пыль, дым, вещества с резким запахом)
Так как обычно приступы происходят в теплом и душном помещении вечером, больным рекомендуется спать с открытым окном.
Изоляция больного на 25 дней от начала заболевания. Карантин на контактных детей (возраст до 7 лет) на 14 дней.
Для детей следует придерживаться графика прививок для АКДС (дифтерия, столбняк, коклюш).
Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, утвержденным Приказом Министерства здравоохранения РФ от 2 марта 2014г № 125н.
Согласно Национальному календарю профилактических прививок вакцинация проводится с 3 месяцев жизни трехкратно с интервалом в 1.5 месяца. Ревакцинация через 1.5 года.

Для детей и взрослых, чье состояние не требует госпитализации есть несколько советов, которые позволяют облегчить течение болезни, снизят риск заражения окружающих и ускорят выздоровление:
• Изоляция больного, пока не пройден курс антибиотиков в течение 5 дней.
• Те, кто вступает в контакт с больными, должен носить хирургические маски.
• Хорошая профилактика – мытье рук.
• В очаге инфекции производится тщательная дезинфекция
• Детям до года и непривиым лицам, контактировавшим с больным, проводят экстренную профилактику.
- раннее выявление больных
для раннего выявление больных проводится медицинское наблюдение в течение 3 дней за больными ангиной с патологическими наложениями на миндалинах (включая паратонзилярные абсцессы) с обязательным бактериологическим обследованием в течение первых 24 ч после обращения за медицинской помощью.
- медицинское наблюдение в течение 7 дней с ежедневным осмотром зева и термометрией устанавливается также за лицами, общавшимися с источником инфекции. Этим лицам проводиться бактериологическое обследование в течение 48 ч с момента изоляции источника. При первом появлении симптомов дифтерии этим лицам следует ввести противодифтерийную антитоксическую сыворотку.
Лица, находившиеся в предыдущие 7 дней в тесном контакте с больным дифтерией (до его выявления), вызванной токсигенными штаммами C. diphtheriae, составляют группу риска заражения дифтерией.
К лицам, находившимся в тесном контакте с пациентом, относятся:
● друзья, родственники и персонал, регулярно посещающий место проживания больного;
● половые партнеры или лица, имевшие интимные контакты с больным;
● контакты в школе;
● лица, работающие с больным в одном помещении;
● медицинские работники, контактировавшие с выделениями из ротоглотки больного.
- изоляции (госпитализации) подлежат в первый день обращения:
● все пациенты с подозрением на дифтерию;
● носители токсигенных C. diphtheriae.
Больные ангинами, паратонзилярными абсцессами, стенозирующими ларинготрахеитами из учреждений с круглосуточным пребыванием, общежитий и проживающие в социально неблагополучных условиях.
- выписка больного дифтерией проводится после полного клинического выздоровления и 2-кратного бактериологического обследования на наличие возбудителя дифтерии с отрицательным результатом. Больного обследуют с интервалом 1–2 дня и не ранее 3 дней после отмены антибиотиков.
Если бактерионоситель продолжает выделять возбудителя дифтерии, несмотря на проведение 2 курсов санации антибиотиками, его допускают в коллектив. При этом в коллективе все лица, не привитые против дифтерии, должны срочно получить прививки, согласно действующей схеме иммунизации. В этот коллектив вновь принимают только привитых против дифтерии лиц.
Мероприятия, направленные на прерывание путей передачи.
После госпитализации больного в очаге проводят заключительную дезинфекцию, которая предусматривает кипячение белья, посуды, игрушек, которыми пользовались больные, а также влажную уборку с применением дезинфицирующих средств. В домашних очагах эти мероприятия проводятся силами населения под контролем медицинского персонала лечебно-профилактического учреждения.
Мероприятия, направленные на восприимчивый организм.
В очаге инфекции профилактическим прививкам подлежат:
● непривитые против дифтерии лица;
● дети и подростки, у которых наступил срок очередной вакцинации или ревакцинации;
● взрослые лица, у которых согласно медицинской документации от последней прививки прошло 10 и более лет;
● лица, у которых при серологическом обследовании не обнаружены защитные титры дифтерийных антител (1 : 20 и более).
Определение. Коклюш — острая антропонозная инфекция, вызываемая бактериями коклюша (Bordetella pertussis), сопровождаемая катаральными явлениями в верхних дыхательных путях и приступообразным спазматическим кашлем.
Стандартное определение случая заболевания (
Клиническое определение случая — кашлевое заболевание, длящееся минимум 2 нед., сопровождающееся одним из следующих признаков: приступы кашля, шумный вдох в конце приступа, рвота после кашля.
Лабораторные критерии — выделение Bordetella pertussis из клинических проб или секвенирование генома в ПЦР или положительные парные сыворотки в серологических исследованиях.
● вероятный — отвечает клиническому определению случая, не подтвержден лабораторно и не имеет эпидемиологической связи с лабораторно подтвержденным случаем;
● подтвержденный — клинически похожее заболевание, лабораторно подтверждено и (или) имеет эпидемиологическую связь с лабораторно подтвержденным случаем.
Этиология. Возбудитель коклюша — палочка Bordetella pertussis, относящаяся по современной классификации к роду Bordetella, включающему в себя B. pertussis, B. раrаpertussis и некоторых других представителей рода Bordetella. Для бактерий этого рода характерен тканевой тропизм к цилиарному эпителию респираторного тракта соответствующего хозяина. Паразитами для человека являются B. pertussis и B. раrаpertussis (возбудитель паракоклюша).
Популяции коклюшных бактерий характеризуются гетерогенностью. Различают IV серологические фазы, от больных возбудители выделяются в вирулентной форме (I фаза), но на простых питательных средах быстро трансформируются, теряя поэтапно вирулентность (II–IV фазы).
Наиболее важный признак бордетелл с точки зрения идентификации возбудителя, патогенеза инфекции и формирования иммунитета — содержание фимбриальных видоспецифических агглютиногенов. В настоящее время выделяют 4 разновидности (серотипа) коклюшного микроба: 1.2.3; 1.2.0; 1.0.3 и 1.0.0. Указанные разновидности выделяются повсеместно, но их соотношения различны на разных территориях и на одной территории в разное время (рис. 13.14).
Р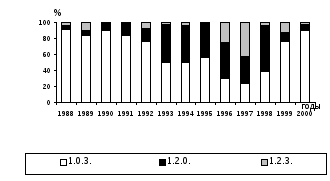
ис. 13.14. Удельный вес различных серотипов возбудителя коклюша в Кировском районе Санкт-Петербурга
В многолетней динамике наблюдается смена ведущих антигенных вариантов возбудителя. Имеются данные, что наиболее вирулентна разновидность, содержащая антиген 2, особенно вариант 1.2.0. Вирулентность циркулирующих штаммов подвергается постоянному изменению. В настоящее время под воздействием увеличения охвата иммунизацией детей преобладают культуры со сниженной вирулентностью, хотя у непривитых и сейчас могут развиться тяжелые формы болезни и выделяться вирулентные культуры.
Качественно новым этапом в развитии представлений о коклюше стало появление концепции о доминирующей роли экзотоксина коклюшного микроба в патогенезе инфекции и формировании иммунитета. Коклюшный токсин — основной фактор патогенности коклюшного микроба. В организме хозяина он вызывает лимфоцитоз, сенсибилизацию к гистамину, большинство системных поражений и одновременно обладает высокой иммуногенностью.
B. pertussis продуцирует несколько биологически активных субстанций, которые играют определенную роль в развитии болезни и формировании защиты от нее — это филаментозный гемагглютинин, пертактин, трахеальный токсин, а также аденилатциклаза, которая подавляет вместе с токсином антибактериальные антитоксические функции нейтрофилов, моноцитов и естественных киллеров.
Возбудитель паракоклюша, по-видимому, также имеет значение в патологии, вызывая заболевания клинически сходные с коклюшем, однако в последние годы заболеваемость паракоклюшем значительно снизилась. Существует мнение, что B. Раrаpertussis — это нетоксигенный вариант коклюшной палочки. Коклюшные микробы очень чувствительны к внешним воздействиям, и устойчивость их во внешней среде крайне незначительна. Быстро разрушается под действием дезинфектантов, антисептиков и других факторов. Чувствительны к ультрафиолетовому излучению. При 50–55 °С погибают за 30 мин, при кипячении — мгновенно.
Резервуар и источник инфекции. Источник инфекции — больные клинически выраженными формами инфекции, больные стертыми формами и бактерионосители. Коклюш характеризуется цикличностью течения. Выделяют инкубационный период, катаральный период — от 3 до 14 дней (в среднем 7–10 дней), период спазматического или судорожного кашля — от 2–3 до 6–8 нед. и более и период реконвалесценции — 2–4 нед. до 6 мес.
В катаральный период больной представляет наибольшую опасность для окружающих. В стадию судорожного кашля больной еще заразен, но чаще всего не более 2 нед. Общая заразительность больного длится 4 нед., причем в конце этого срока опасность, исходящая от больного уже невелика.
Поиск, Вид и Навигация




Счётчик посещений нашего сайта:
3. Настоящее постановление вступает в силу с 19 июля 2012 г.
1. Настоящие Санитарные нормы и правила устанавливают санитарно-эпидемиологические требования к организации и проведению профилактических, санитарно-противоэпидемических и иных мероприятий, направленных на предупреждение возникновения и распространения коклюша.
2. Настоящие Санитарные нормы и правила обязательны для соблюдения государственными органами, иными организациями, физическими лицами, в том числе индивидуальными предпринимателями.
3. Для целей настоящих Санитарных норм и правил:
3.2. классифицируют следующие случаи заболеваний коклюшем:
клинический случай – это случай заболевания коклюшем, характеризующийся кашлем продолжительностью не менее двух недель, при наличии одного или нескольких следующих симптомов: приступообразный кашель; свистящий вдох после ряда кашлевых толчков; посткашлевая рвота (рвота сразу после приступа кашля) без другой видимой причины;
лабораторно подтвержденный случай – это случай заболевания коклюшем, который соответствует определению клинического случая и подтвержден лабораторно;
эпидемиологически подтвержденный случай – это случай заболевания коклюшем, который не подтвержден лабораторно, но соответствует определению клинического случая и эпидемиологически связан с лабораторно подтвержденным случаем.
4. В организациях здравоохранения подлежат учету в соответствии с Международной классификацией болезней и проблем, связанных со здоровьем, 10-го пересмотра, все случаи заболевания коклюшем .
САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ТРЕБОВАНИЯ К ПОРЯДКУ ВЫЯВЛЕНИЯ И РЕГИСТРАЦИИ СЛУЧАЕВ ЗАБОЛЕВАНИЯ КОКЛЮШЕМ, ОРГАНИЗАЦИИ И ПРОВЕДЕНИЮ САНИТАРНО-ПРОТИВОЭПИДЕМИЧЕСКИХ МЕРОПРИЯТИЙ
6. Выявление и регистрация случаев заболевания коклюшем проводятся в соответствии с нормативными правовыми актами Министерства здравоохранения Республики Беларусь.
8. Госпитализация пациентов проводится по клиническим и эпидемическим показаниям.
Клиническими показаниями к госпитализации являются:
возраст – в отношении детей первого года жизни;
тяжелые и среднетяжелые формы коклюша;
легкие формы коклюша при частоте приступов 10 и более раз в сутки для взрослых и детей школьного возраста, 5 и более раз в сутки – для детей дошкольного возраста;
сочетание заболевания коклюшем с другими острыми заболеваниями;
наличие сопутствующих хронических заболеваний дыхательных путей, а также гипертонии, эпилепсии, судорожного синдрома.
Эпидемическими показаниями к госпитализации являются:
нахождение детей в учреждениях с круглосуточным режимом пребывания;
наличие в семье детей, не иммунизированных или не получивших полный курс профилактических прививок против коклюша.
11. Основанием для выписки из инфекционного стационара государственной организации здравоохранения и допуска в учреждения образования и в учреждения с круглосуточным режимом пребывания детей является клиническое выздоровление, но не ранее 25 календарных дней от начала заболевания. Бактериологическое обследование после лечения не проводится, за исключением детей и взрослых из учреждений с круглосуточным режимом пребыванием.
13. В очаге коклюшной инфекции заключительная дезинфекция не проводится. Помещения в очаге коклюшной инфекции, где находится пациент, хорошо проветриваются, проводится их влажная уборка не реже двух раз в день.
15. В группе учреждения дошкольного образования, где выявлен пациент с заболеванием коклюшем, в течение 14 календарных дней после его изоляции прекращается допуск новых и временно отсутствовавших детей, не переносивших заболевание коклюшем и не вакцинированных либо получивших менее трех профилактических прививок против коклюша. Не допускается общение детей указанной группы с детьми из других групп учреждения дошкольного образования. Запрещается перевод детей и работников учреждения дошкольного образования из данной группы в другие группы.
САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ТРЕБОВАНИЯ К ПРОВЕДЕНИЮ ПРОФИЛАКТИЧЕСКИХ МЕРОПРИЯТИЙ
18. Основным методом профилактики заболевания коклюшем является иммунизация, которая проводится в соответствии с Национальным календарем профилактических прививок Республики Беларусь, утвержденного Министерством здравоохранения Республики Беларусь, и другими актами законодательства Республики Беларусь о здравоохранении.
19. Состояние популяционного иммунитета к заболеванию коклюшем оценивается по результатам выборочного серологического обследования населения Республики Беларусь с целью определения групп повышенного риска и решения вопроса о целесообразности внесения дополнений в тактику иммунизации против коклюша.
21. С целью профилактики коклюша медицинскими работниками проводится информационно-просветительская работа среди населения Республики Беларусь, в том числе с использованием средств массовой информации.
САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ТРЕБОВАНИЯ К ПРОВЕДЕНИЮ ЭПИДЕМИОЛОГИЧЕСКОГО АНАЛИЗА
22. Для проведения оценки санитарно-эпидемиологической обстановки по коклюшу, своевременного проведения профилактических и санитарно-противоэпидемических и иных мероприятий в органах и учреждениях, осуществляющих государственный санитарный надзор, подвергается эпидемиологическому анализу информация, характеризующая:
заболеваемость коклюшем (по годам, месяцам, территориям, возрастным, социальным и иным группам населения Республики Беларусь, клиническим формам, степени тяжести);
вспышечную заболеваемость коклюшем (по годам, месяцам, территориям, очаговости, возрастным, социальным и иным группам населения Республики Беларусь);
охват вакцинацией лиц соответствующей возрастной группы по административно-территориальным единицам;
количество медицинских противопоказаний к проведению профилактических прививок населения Республики Беларусь и их причины;
состояние противококлюшного иммунитета;
циркуляцию возбудителя коклюша и его свойства;
оценку эффективности проводимых мероприятий.
23. По результатам эпидемиологического анализа информации, указанной в пункте 22 настоящих Санитарных норм и правил, органами и учреждениями, осуществляющими государственный санитарный надзор, проводится оценка санитарно-эпидемиологической обстановки по коклюшу .
Неблагоприятными прогностическими признаками являются:
преобладающее число тяжелых и среднетяжелых форм коклюша и наличие очагов коклюша с повторными случаями заболевания;
увеличение циркуляции возбудителя коклюша и рост его выделения по сравнению с предыдущим годом;
низкий уровень охвата вакцинацией (менее 95%) детей, подлежащих профилактическим прививкам против коклюша;
увеличение регистрации тяжелых форм коклюша из числа иммунизированных детей.
24. Лабораторными критериями, подтверждающими коклюш, являются:
выделение Bordetella pertussis из слизи дыхательных путей;
обнаружение в слизи из дыхательных путей последовательностей генома Bordetella pertussis методом полимеразной цепной реакции;
положительная серологическая реакция в парных сыворотках.
25. Областные центры, гигиены, эпидемиологии и общественного здоровья, Минский городской центр гигиены и эпидемиологии, а также ЦГЭ в течение 10 календарных дней с момента выделения возбудителя коклюша направляют в РНПЦ эпидемиологии и микробиологии штаммы Bordetella pertussis для проведения дальнейших лабораторных исследований.
26. По результатам эпидемиологического анализа с учетом лабораторных исследований проводится окончательная классификация каждого случая заболевания коклюшем.
Многие считают, что коклюш — детская инфекция, редко встречающаяся и легко протекающая. В действительности и коклюш, и паракоклюш становятся все более серьезной проблемой в мире из-за тяжелого течения и наличия атипичных, или стертых, форм. В этой статье мы расскажем, как вовремя распознать это непростое заболевание.
Коклюш — острое инфекционное заболевание, поражающее преимущественно детский организм и сопровождающееся спазматическим кашлем. Инфекция передается воздушно-капельным путем: при кашле, чихании и даже во время разговора.
Коклюш вызывает бактерия Bordetella pertussis, которая попадает в дыхательные пути и прикрепляется к клеткам эпителия. В результате микроскопические реснички, помогающие выводить мокроту и очищать бронхи, повреждаются. Бактерия начинает размножаться и выделять несколько видов токсинов, которые и приводят к появлению симптомов.
Первый симптом коклюша — ночной кашель. Постепенно он усиливается и появляется днем. Так может продолжаться до двух недель. Со временем состояние ухудшается, кашель становится спастическим, или спазматическим. Во время приступа человек с трудом может вдохнуть, напрягается, лицо становится красным или даже синеватым, появляется ощущение нехватки воздуха. Приступ такого мучительного кашля иногда заканчивается рвотой или выделением очень густой стекловидной мокроты.
Проблема своевременной диагностики заключается в том, что патология начинается с незначительных симптомов. Сухое покашливание ночью или перед сном напоминает кашель при ОРВИ. Температура тела больного может как незначительно повыситься на несколько дней, так и остаться нормальной. Общее самочувствие инфицированного почти не страдает. И только когда появляются более серьезные симптомы, врачи начинают задумываться о полноценной лабораторной диагностике коклюша.
Еще в начале прошлого столетия коклюш считался одной из самых опасных инфекций, он ежегодно становился причиной смерти тысяч детей. Но даже на современном уровне развития медицины коклюш может протекать очень тяжело.
Исследования, проведенные в 2000-е годы, указывают на значительное увеличение за последнее десятилетие доли тяжелых и среднетяжелых случаев коклюша. Если в 1990-х годах регистрировалось только 18,6% тяжелых форм болезни, то в 2000-е — уже 43,2%.
Токсины, которые выделяет возбудитель коклюша, поражают дыхательный центр в головном мозге. Из-за этого возникает нарушение дыхания, в крови становится меньше кислорода, увеличивается содержание углекислого газа. Возникает гипоксия — кислородное голодание. Поражаются сосуды, развивается повреждение головного мозга (энцефалопатия). В крови увеличивается количество лимфоцитов и лейкоцитов.
К осложнениям коклюшной инфекции относят ателектаз легкого (сближение и сжатие стенок легкого, сопровождающееся выходом воздуха с данного участка), кровоизлияния на коже и в конъюнктиву глаза, поражение сосудов, энцефалопатию, легочное сердце. Из-за снижения иммунитета часто присоединяется вторичная инфекция, развивается бронхит или пневмония.
Паракоклюш — острое инфекционное заболевание, вызываемое бактерией Bordetella parapertussis. Она очень похожа по своему строению на возбудитель коклюша и поэтому вызывает практически такие же симптомы.
Раньше считалось, что паракоклюш — более легкое заболевание. Но последние исследования доказали, что он тоже может привести к тяжелому судорожному кашлю, рвоте и нарушению дыхания. Единственное клиническое отличие этого заболевания от коклюша — отсутствие повышения уровня лейкоцитов в крови.
Особо тяжелые последствия наблюдаются при заражении взрослых и подростков. По данным серологических исследований, проведенных в США, 12–21% взрослых с кашлем более 2 недель могут болеть коклюшем. В России ситуация примерно такая же. Согласно исследованиям ФБУН МНИИЭМ им. Г.Н. Габричевского, проведенным в очагах коклюша, после контакта с зараженным заболело 23,7% взрослых.
Существуют бактериологические, серологические и ПЦР-методы диагностики коклюша и паракоклюша. Биологический метод (посев материала из носоглотки и культивирование его на питательной среде) информативен на раннем этапе. В первые дни болезни он дает достоверный результат в 86–98% случаев. Но со временем показатели точности снижаются до 15–20%. Особенно если ребенок начинает принимать антибиотики.
Каждый из анализов на коклюш имеет свои особенности, показания, принципы интерпретации результатов. Давайте разберем их все.
Этот анализ проводят в катаральном периоде заболевания, то есть в первые дни появления кашля. Исследование назначают после контакта с больным коклюшем, особенно если у ребенка нет прививок или нет данных об их проведении.
Чувствительность теста колеблется в зависимости от качества и сроков исследования от 20 до 90%. При этом анализ выявляет и коклюш, и паракоклюш. В более поздний период заболевания и при приеме антибиотиков его результативность сильно снижается. Исследование проводится натощак, через 2–3 часа после питья или еды. Материал забирают в среднем на 5–7 день заболевания двукратно: два дня подряд или через день. Мазок берется с поверхности ротоглотки.
Биоматериал помещают в специальную емкость и направляют в лабораторию. Там проводится посев материала на питательную среду. Через несколько дней проводится микроскопическое исследование выросших колоний бактерий. Предварительный результат обычно можно получить на 3–5 день, окончательный — на 5–7 день.
Наличие Bordetella в организме говорит или о заболевании коклюшем (паракоклюшем), или о бессимптомном носительстве. Лечение необходимо в любом из этих случаев.
Исследование проводят при подозрении на инфекционное заболевание, при кашле, повышении температуры и практически при любых заболеваниях. Анализ может дать информацию о наличии воспаления в организме, но что послужило причиной, на его основании сказать нельзя.
Кровь забирают натощак и отвозят в лабораторию. Само исследование проводится или на специальном гемоанализаторе, или с помощью ручного подсчета клеток крови.
Результаты анализа крови при коклюше у детей нельзя анализировать без учета клинической картины и данных других методов исследования. При заражении коклюшной инфекцией значительно повышается количество лейкоцитов и лимфоцитов, при этом скорость оседания эритроцитов (СОЭ) остается в пределах нормы. При паракоклюше повышения лейкоцитов не наблюдается.
При проведении анализа на антитела к коклюшу выявляют три вида иммуноглобулинов — IgA, IgG и IgM.
ИФА назначают при подозрении на коклюш, часто на поздних стадиях болезни, когда бактериологическое исследование уже неэффективно. То есть начиная со 2-3 недели заболевания. Диагностическая чувствительность этого метода — 66,6%, специфичность — 100%.
Забор крови проводится натощак, не раньше чем через 4 часа после последнего приема пищи. После этого из крови выделяют сыворотку, которая и является материалом для исследования. Собранный материал отправляется в лабораторию, где проводится серологический анализ на коклюш методом ИФА.
Исследование можно проводить в течение первых 4-х недель заболевания. Чувствительность этого теста превосходит бактериологическое исследование во много раз. Специфичность метода —100%.
Мазок берется из носа или из ротоглотки. Забор материала желательно проводить натощак или через 2-3 часа после питья и еды. Предварительно полоскать рот не нужно.
В лаборатории в забранном материале определяются специфические участки ДНК бактерии, которая вызывает коклюш. Положительный результат говорит о заболевании коклюшем или о бактерионосительстве.
Не стоит самостоятельно выбирать тип анализа на коклюш, необходимо проконсультироваться со специалистом. И помните, на результат исследования влияет качество подготовки и проведения: техника взятия материала, условия транспортировки, состояние питательных сред.
В среднем определение каждого типа иммуноглобулинов обойдется в 700–850 рублей. Бактериологический анализ на коклюш будет стоить уже дороже — от 850 до 1400 рублей. Ценовая разница при ПЦР-тестировании составляет от 300 до 800 рублей.
При этом стоит учесть расходы на взятие анализа крови (100–150 рублей) или мазка (200–250 рублей). Дополнительно клинический анализ крови с определением СОЭ будет стоить примерно 400–460 рублей.
Читайте также:


