Читайте также:
- I. ОБЩИЕ ПОЛОЖЕНИЯ
- I. Общие правила
- I. Общие правила
- I. Общие требования
- I. Общие.
- II ОБЩИЕ НАЧАЛА ПУБЛИЧНО-ПРАВОВОГО ПОРЯДКА
- II. Организм как целостная система. Возрастная периодизация развития. Общие закономерности роста и развития организма. Физическое развитие……………………………………………………………………………….с. 2
- II.5.2) Порядок образования и общие черты магистратуры.
- III.3.1) Цель наказания и общие принципы ответственности.
- III.4.1) Общие особенности вменения ответственности.
|
Гнойная раневая инфекция встречается наиболее часто. Возбудителем в настоящее время является стафилококк, который в 60—70 % случаев высеивается в составе ассоциаций с другими микроорганизмами.
К гнойной инфекции относят: осложненное течение ран разных видов, гнойные затеки, флегмоны, абсцессы (в том числе — постинъекционные), лимфадениты, тромбофлебиты, остеомиелиты и т.д.
При рассмотрении гнойных осложнений целесообразно вьщелить две их разновидности — ранние осложнения, возникшие в ближайшее время (через сутки — трое) после травмы, и поздние осложнения.
Ранние осложнения имеют ряд признаков, позволяющих вовремя поставить диагноз. Отмечают как общие признаки интоксикации (повышение температуры тела, общее недомогание, диспепсические расстройства и др.), так и местные симптомы (дергающие и стреляющие постоянные боли, увеличение отека, локальная гиперемия и гипертермия).
При наличии этих признаков должны быть предприняты меры, направленные на обнаружение очага воспаления и его дренирование (инцизия или распускание швов).
При глубоком воспалении (например, нагноении межмышечной гематомы) обнаружение очага может вызвать затруднение. В этих случаях в предполагаемой зоне гнойника проводят диагностическую пункцию.
После купирования местного воспалительного процесса при небольшом дефекте кожи могут быть наложены вторичные (ранние или поздние) швы, а при значительном дефекте выполняют кожную пластику.
Поздние осложнения. В большинстве случаев сопровождаются не только местными проявлениями, связанными с нагноением раны, но и общими изменениями (интоксикация, снижение иммунитета, нарушения белкового и водно-электролитного баланса), требующими обязательной коррекции.
Гнойно-резорбтивная лихорадка (синонимы: токсико-резорбтивная лихорадка, раневая интоксикация, нагноительная лихорадка) — синдром, обусловленный всасыванием токсических продуктов распада тканей при гнойном воспалении.
Гнойно-резорбтивная лихорадка сопровождает большинство видов гнойного воспаления. Очагами всасывания наряду с зоной поражения являются гнойные затеки и карманы; наличие в зоне воспаления тканевых секвестров — размозжённых мышц, сухожилий, фасций, осколков костей и инородных тел способствует развитию Гнойно-резорбтивная лихорадка. В этих случаях наиболее выражен процесс резорбции, так как значительное распространение и скопление гноя в тканевых пространствах не успевает отграничиться грануляционным валом, препятствующим всасыванию. Резорбция происходит лимфогенным и гематогенным путями.
В развитии Гнойно-резорбтивная лихорадка основную роль играет всасывание белковых продуктов тканевого распада и токсинов бактерий.
Одновременно со всасыванием токсических продуктов при Гнойно-резорбтивная лихорадка нередко происходит большая потеря с гноем белков, ферментов, электролитов, что ведёт к развитию травматического истощения (смотри полный свод знаний) и усугубляет состояние больных.
Степень тяжести Гнойно-резорбтивная лихорадка соответствует выраженности и распространению нагноительного процесса. С ликвидацией гнойного очага, если в организме не произошли необратимые изменения, ликвидируются и симптомы Гнойно-резорбтивная лихорадка. Этим Гнойно-резорбтивная лихорадка отличается от сепсиса — общего заболевания, проявления которого сравнительно мало зависят от первичного очага и, несмотря на его ликвидацию, сохраняются. При сепсисе (смотри полный свод знаний) выраженность общих симптомов и температурной реакции может не соответствовать степени изменений в очаге гнойного воспаления. Кроме того, в отличие от сепсиса, Гнойно-резорбтивная лихорадка — процесс не такой тяжёлый и не сопровождается высокой летальностью.
Основным клинический. проявлением Гнойно-резорбтивная лихорадка является температурная реакция, характер и степень выраженности которой различны и не отличаются специфичностью. При длительном (недели и месяцы) течении Гнойно-резорбтивная лихорадка наблюдаются изменения со стороны внутренних органов, развивается травматическое истощение, кахексия (смотри полный свод знаний). Изменения внутренних органов выражаются интерстициальным гепатитом, колитом, вплоть до язвенно-некротического, спленомегалией, развивается атрофия желёз внутренней секреции — надпочечников, щитовидной железы. В почках развиваются явления интерстициального нефрита, в лёгких — нередко пневмония, инфаркты, абсцессы.
Затяжные формы раневого сепсиса нередко переходят в травматическое (гнойно-раневое) истощение (И. В. Давыдовский). Последнее характеризуется ареактивностыо больного и его истощением, достигающим крайних степеней. Это состояние развивается в результате длительного (в течение 2—3 месяцев и более) всасывания токсических продуктов из гноящейся раны, потери организмом белков и нарушения процессов обмена, что приводит к нарастающей и по существу необратимой атрофии всех органов человеческого организма. При раневом истощении температура тела обычно остается субфебрильной или нормальной, даже при возникновении пневмоний, после оперативных вмешательств и пр. Часто наблюдаются отеки тела, понос, пролежни. Больные адинамичны и безразличны к окружающей обстановке, аппетит у них отсутствует. В ране прогрессируют явления дистрофии, некробиоза и некроза. Прогноз в этих случаях неблагоприятный.
МЕСТНОЕ ЛЕЧЕНИЕ ВОСПАЛЕНИЯ В стадии гидратации существует 4 способа лечения: 1) механический (иссечение очага или его рассечение); 2) физический (использование дренирования с гипертоническим р-ром NaCl на законах осмоса для удаления К и медиаторов); 3) химический - применение антисептиков; 4) биологический) (антибиотики, бактериофаги, энзимы).
В стадии дегидратации применяется 3 способа: 1) окончательное очищение раны от некроза (в том числе с применением ферментов);
2) стимуляция роста соединительной ткани (мазевые повязки, аэрозоли)
3) стимуляция эпителизации кожи (возможны ранние и вторичные швы, кожная пластика при дефекте кожи свыше 6 см в диаметре).
ОБЩЕЕ ЛЕЧЕНИЕ РАНЕНОГО С ГНОЙНЫМИ ОСЛОЖНЕНИЯМИ.
1. Применение антибиотиков. Начинать с простых, менять через 5-7 дней на более сложные под контролем посева. Учитывать тропность к тканям организма. Можно применять 2 антибиотика с учетом синергизма. Сочетание с сульфаниламидами синергистами - сульфален, нитрофураны. Помнить, что антибиотики являются сильнейшими иммунодепрессантами, поэтому требуют длительного восстановления иммунной системы. 2. Применение активной (стафилококковый анатоксин) и пассивной иммунизации (стафилококковый гаммаглобулин, переливание
геспериммунной плазмы, крови переболевших больных). 3. Биоактивные препараты, стимулирующие иммунную систему (тактивин,
протегеозин, метилурацил, алоэ, стекловидное тело, дибазол и др.). 4. Хорошее питание, парентеральное питание. Для усвоения белков давать
анаболические гормоны, углеводов - инсулин. 5. Для улучшения микроциркуляции назначать реополиглюкин, гемодез. 6. Витамины в повышенных дозировках (при тяжелых септических состояних-
в 10-кратной). 7. При недостаточном лечении местное осложнение может перейти в токсико-резорбтивную лихорадку и сепсис.
Дата добавления: 2015-01-19 ; просмотров: 48 ; Нарушение авторских прав
Общая Хирургическая Инфекция
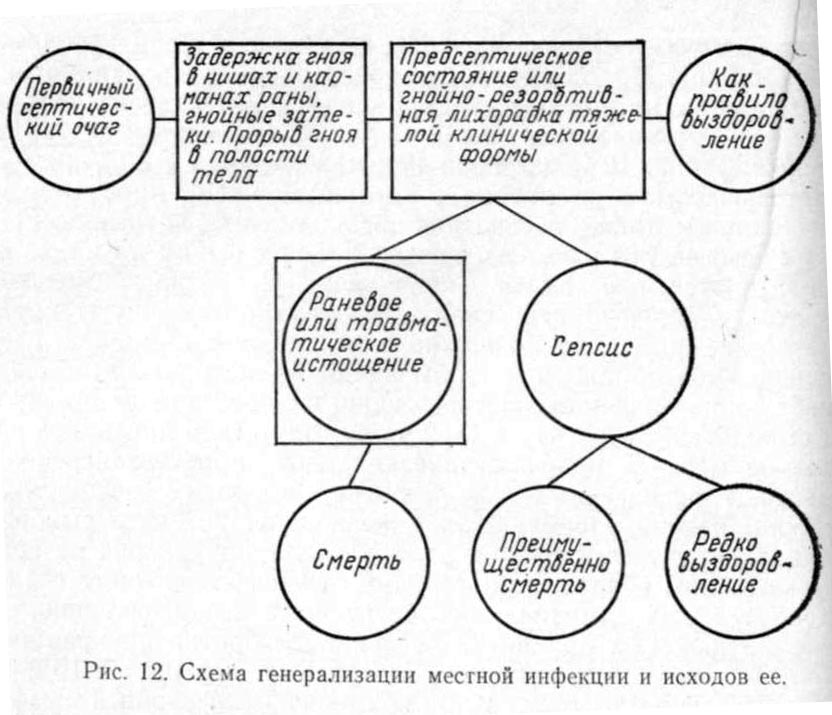
Общая хирургическая инфекция проявляется в виде сепсиса (рис. 12). Однако возникновению его предшествует местная инфекция, сопровождающаяся более или менее выраженной гнойно-резорбтивной лихорадкой.
Гнойно-резорбтивная лихорадка возникает вследствие резорбции (всасывания) из ран, замкнутых гнойных полостей, гнилостных и анаэробных очагов продуктов -тканевого распада, токсинов и ферментов микробов при выраженной потере белков с гноем. Учение о гнойно-резорбтивной лихорадке выдвинул И. В. Давыдовский в 1941 - 1945 гг.
Оно получило широкое признание и подтверждено клинической практикой. Гнойно-резорбтивную лихорадку следует отличать от травматического токсикоза или резорбтивно-токсической лихорадки, которая возникает при закрытых механических повреждениях, протекающих асептически. При этом всасываются только продукты разрушенных тканей, превращенные в жидкое состояние в результате их гистолиза. Всасывание большого количества токсических продуктов тканевого распада из зоны травмы сопровождается повышением общей температуры, снижением аппетита, угнетением общего состояния животного; нарушением нервнорефлекторной, трофической и эндокринной функций, а также состояния внутренних органов и другими признаками общего заболевания.
Клинические признаки. Гнойно-резорбтивная лихорадка является не только следствием травматического повреждения тканей, но и результатом развития местной инфекции. Ее тяжесть зависит как от степени разрушения тканей, так и от тяжести инфекции, стадии развития и степени генерализации инфекционного процесса. Проявление гнойно-резорбтивной лихорадки может быть различной степени: слабой (недомогание и незначительное повышение общей температуры тела); средней и тяжелой (высокая температура, значительные функциональные нарушения многих органов и систем). Тяжелая степень гнойно-резорбтивной лихорадки очень похожа по клиническим признакам на сепсис, вместе с этим она имеет и существенные отличия от него.
Степень гнойно-резорбтивной лихорадки целиком зависит от наличия и тяжести инфекционного очага. Тщательное дренирование его путем устранения ниш и карманов, а также удаление мертвых тканей и подавление микробного фактора улучшают течение гнойно-резорбтивной лихорадки; полная ликвидация инфицированного очага (например, ампутация пальца при гнойном поражении копытно-венечного сустава) приводит к затуханию всех признаков заболевания. При этом прекращается интоксикация, снимается перераздражение нервных центров и улучшается функциональное состояние всех органов и систем; приходит в норму температура тела, постепенно нормализуется общее состояние и наступает выздоровление животного.
При остро протекающей гнойно-резорбтивной лихорадке, как правило, не возникает необратимых нарушений общерегулиру-ющей и трофической функций в центральной нервной системе и морфологических изменений в паренхиматозных органах, как это наблюдается при сепсисе и раневом истощении, развивающемся при хроническом течении гнойно-резорбтивной лихорадки.
Остро протекающая гнойно-резорбтивная лихорадка средней и особенно тяжелой степени может обусловить развитие сепсиса или перейти в хронический процесс. В последнем случае наступает раневое истощение, характеризующееся постепенно нарастающей атрофией мускулатуры, но особенно желудочно-кишечного тракта, печени, где развертываются дистрофические процессы, чего не наблюдается при сепсисе.
Предсептическое состояние, или острая гнойно-резорбтивная лихорадка тяжелой формы, является предстадией сепсиса.
Патогенез и клинические признаки. Предсептическое состояние чаще всего наблюдается при прогрессирующих гнойно-некротических и гангренозных процессах в ранах, язвах, а также при карбункулах, флегмонах, маститах, гнойных и гнилостных поражениях суставов, сухожильных влагалищ, копыт, при остеомиелитах, перитонитах, метритах и других местных инфекционных процессах.
Основными предвестниками развивающегося предсептического состояния являются: прогрессирующие отеки флегмонозного характера; большое количество мертвых тканей, ниш, карманов, замедленное образование грануляционного барьера, отсутствие его в местах некротического распада тканей; обильное гное- или ихорообразование, недостаточный сток экссудата и бурно протекающая воспалительная реакция. Несмотря на тяжелое течение местного инфекционного очага при предсептическом состоянии, организм сдерживает генерализацию инфекции, выраженной воспалительной реакцией, местным и общим иммунитетом.
Накапливающиеся токсические продукты, всасывающиеся в кровь и лимфу, а также потоки сильных раздражений, идущие из инфицированного очага, все более перераздражают и сенсибилизируют подкорковые центры и кору головного мозга. В результате этого снижается их влияние на течение патологического процесса, ухудшается трофика и развертываются нервнодистрофические явления как в инфицированном очаге, так и в других частях тела. Одновременно возникают функциональные нарушения со стороны желез внутренней секреции, кроветворных органов и физиологической системы соединительной ткани. В результате этого появляется возможность проникновения возбудителя в кровь, лимфатические пути и генерализация его в организме. Общее состояние животного резко ухудшается: оно угнетено, аппетит снижен, время от времени наблюдается дрожь, у лошадей отмечается потение отдельных частей тела (область шеи, ушей, пахов), довольно стойко удерживается высокая температура тела; пульс обычно частый, ровный.
Более или менее удовлетворительного наполнения. У лошадей мо жет быть несколько повышено кровяное давление, количество эритроцитов незначительно уменьшено. Показатели гемоглобина немного ниже нормы, в гемограмме компенсированный сдвиг влево до юных, эозинофилы и моноциты не исчезают, токсическая зернистость отсутствует. В крови отмечается компенсированный ацидоз.
Диагноз. Изменение пульса и отсутствие органических нарушений сердечно-сосудистой системы, так же как и показатели крови, являются важными клиническими признаками, по которым можно дифференцировать гнойно-резорбтивную лихорадку от сепсиса, особенно если учесть улучшение клинического состояния после соответствующих лечебных мер.
По течению предсептическое состояние может быть кратковременным, продолжающимся всего несколько дней (2-3 дня), или длительным (до 10 и более дней), после чего наступает сепсис или, при соответствующем лечении, выздоровление.
![]()
Лечение комплексное с учетом вида инфекции. Раны, язвы, свищи, флегмонозные полости подвергают хирургической обработке. Обеспечивают свободный выход экссудата во внешнюю среду, иссекают мертвые ткани (при необходимости делают ампутацию); применяют средства осмотерапии и другое местное лечение(см. лечение инфицированных ран). Обязательно осуществляют комплекс противосептической терапии (см. лечение сепсиса).
Сепсис - трудно обратимый инфекционно-токсический процесс, сопровождающийся глубокими нервнодистрофическими сдвигами и резким ухудшением всех функций организма, возникших вследствие интоксикации и генерализации возбудителя из первичного инфекционного очага.
До настоящего времени нельзя считать сепсис вполне изученным заболеванием, особенно у продуктивных животных. В связи сх этим нет единых взглядов на этиологию, патогенез сепсиса и лечение у сельскохозяйственных животных. Установлено, что сепсис является очень тяжелым острым, подострым и даже молниеносным инфекционно-токсическим заболеванием животных. При соответствующем и своевременном лечении местной хирургической инфекции сепсис - сравнительно редкая форма ее генерализации.
Этиология. Специфического возбудителя сепсиса не установлено. При сепсисе обнаруживают гемолитический, анаэробный, негемолитические стрептококки, золотистый и другие стафилококки, кишечную палочку, бациллы газовой гангрены и некоторые другие микробы. До недавнего времени важным симптомом сепсиса считали бактериемию. Однако установлено, что бактериемия может наблюдаться и при местных гнойных процессах, но не вызывать сепсис, в то же время при выраженном сепсисе довольно часто бактериемия отсутствует. Это дало основание ряду современных авторов считать сепсис токсическим общеинфекционным заболеванием. Дело в том, что проникшие в кровь микробы частично погибают под влиянием ее бактерицидного действия, сохранившие¬ ся заносятся в различные органы. При выраженном общем иммунитете, фагоцитарной активности физиологической системы соединительной ткани эти микробы уничтожаются, а при пониженной защитной реакции и сенсибилизации организма они оседают в органах и вызывают развитие метастатических абсцессов. Из этих абсцессов микробы периодически поступают в кровь. Обнаружение одного и того же микроба в крови при ряде исследований подтверждает сепсис, отрицательные же результаты не дают основания к его исключению.
Иногда сепсис может возникать неожиданно, без клинического выявления местного инфекционного очага. Такой сепсис называется криптогенным. Он, как правило, бывает следствием вспышки дремлющей инфекции (кариесный зуб, зарубцевавшиеся раны, вживший ранящий предмет и пр.). Таким образом, для возникновения сепсиса не обязательно наличие остро протекающего первичного септического очага, но совершенно необходимо проникновение в организм животного через кожу или слизистые оболочки патогенных микробов. Однако решающим в его возникновении или невозникновении оказывается состояние организма животного. Перегревание, переохлаждение, истощение организма, снижение его иммунобиологических реакций, активности физиологической системы соединительной ткани, антитоксической функции печени, болевые и другие перераздражения вегетативных центров и корковой структуры служат благоприятным фоном для возникновения сепсиса.
Развитие сепсиса не находится в прямой зависимости от степени повреждения тканей и тяжести первичного септического процесса. Первичный септический очаг и вирулентность микробов играют главным образом роль пускового механизма. Наряду с первичным очагом в организме затем образуется несколько вторичных очагов в виде метастазов либо весь организм превращается в общий септический очаг. Именно поэтому, если при гнойно-резорбтивной лихорадке тщательная хирургическая обработка пер вичного септического очага приводит к улучшению и последующему выздоровлению, при сепсисе даже полное оперативное удаление первичного септического очага из организма не улучшает его течения. Необходимо учитывать, что тяжесть местного септического очага усугубляет септический процесс и, наоборот, септический процесс усиливает течение местного септического очага, поэтому при сепсисе целесообразно применять не только общее, но и местное лечение, подавляющее активность микробного фактора в септическом очаге и улучшающее крово- и лимфообращение, дренирование.
Патогенез. По представлению А. Д. Сперанского и А. В. Вишневского, сепсис является сложным нервнодистрофическим комплексом, первично возникающим в результате сильнейших бактериально-токсических раздражений нервной системы со стороны первичного и последующих септических очагов. Первично возникший нервнодистрофический процесс под влиянием бактериальнотоксических факторов септического очага поддерживается и усиливается ими, вследствие чего септический процесс все более и более углубляется. С другой стороны, нервнодистрофический процесс способствует усилению бактериально-токсических явлений и дальнейшему развитию сепсиса. В организме возникает порочный круг патологического влияния нервной системы на функции организма и обратного влияния на нее со стороны функционально-морфологических нарушений, возникших в органах и тканях. В результате этого прогрессируют дистрофические, гнойно-некротические и другие разрушительные процессы.
На фоне нервнодистрофических расстройств и интоксикации организма происходят резкие сдвиги межуточного обмена; нарушается кислотно-щелочное равновесие, развивается декомпенсированный ацидоз. Значительные изменения происходят в белковом обмене, возникает гипопротеинемия, характеризующаяся увеличением грубодисперсных фракций белков при одновременном уменьшении гамма-глобулинов. Сдвиг в углеводном обмене вызывает обеднение печени гликогеном. Нарушается витаминный баланс, резко уменьшается количество всех витаминов, особенно тиамина И аскорбиновой кислоты. Недостаток их вызывает токсический авитаминоз, нарушение углеводного и водно-минерального обмена. Это проявляется дегидратационными процессами в организме. Под влиянием утраты гликогена и аскорбиновой кислоты резко снижается антитоксическая функция печени. В ней происходят морфологические изменения, приводящие к атрофии и перерождениям ее паренхимы.
Снижение антитоксической функции печени неблагоприятно сказывается на состоянии почек. Последним приходится в значительно большем количестве выводить с мочой микробы и их токсины, вредно влияющие на почки. В связи с этим в паренхиме почек возникают аллергические и дегенеративные изменения, резко понижается их концентрационная функция, плотность мочи становится ниже нормы. В результате токсического нарушения кроветворного аппарата наблюдается прогрессирующая гипохромная или гипорегенеративная анемия. Токсическое воздействие на сердечную мышцу и сосуды периферии значительно ухудшает гемодинамику. Вследствие повышенной проницаемости сосудов сильно расстраивается периферическое кровообращение. Это влечет за собой падение кровяного давления. Вместе с этим нарушаются секреторная и моторная функции желудочно-кишечного тракта, выделительная функция поджелудочной и слюнных желез. Пищеварение ухудшается, в кишечнике развиваются гнилостные процессы.
Под влиянием продуктов белкового распада и особенно чужеродного белка, образующегося в результате массовой гибели микробов в крови и ретикулоэндотелиальной системе, возникает сенсибилизация организма; в органах животного повышается проницаемость капилляров, развиваются отеки и очаги серозного воспаления и некроза; происходит фибриноидное набухание стенок сосудов, артерии и вены обтурируются тромбами.
Наряду с этим спорадически возникает септическое, чаще капиллярное, кровотечение. Отмечаются трофические расстройства в коже, мышцах и внутренних органах. Клинически это проявляется в виде пролежней, атрофии мышц и функциональных расстройств паренхиматозных органов.
Классификация сепсиса. По характеру возбудителя различают стрептококковый, стафилококковый, анаэробный и смешанный сепсис. По этиологическому признаку сепсис подразделяют на раневой; воспалительный, или гнойно-некротический; послеоперационный, гинекологический и криптогенный. По локализации первичного септического очага сепсис может быть одонтогенный (при заболевании зубов), миогенный, артрогенный, унгулярный (копытный), послеродовой и др. Большинство авторов выделяют хирургический сепсис. Он включает перечисленные виды сепсиса, так как развивается в результате генерализации местной хирургической инфекции при ранениях, ожогах, отморожениях и др. При этом в комплекс его лечения обязательно входит хирургическая обработка септических очагов. Еще Н. И. Пирогов подразделил хирургический сепсис на пиэмию, или бактериальную форму сепсиса, при которой в крови имеются микробы, а в органах и тканях - метастатические гнойники; септицемию, или гнилокровие, т. е. инфекционно-токсическую форму сепсиса, где ведущее значение имеет интоксикация микробного и тканевого происхождения, и септикопиэмию (гное-гнилокровие), т. е. смешанную форму сепсиса, при которой наряду с образованием метастазов резко выражена интоксикация организма.
Для удобства и большей терминологической ясности большинство современных клиницистов пиэмию называют общей гнойной инфекцией с метастазами, а септицемию - общей гнойной (анаэробной) инфекцией без метастазов. Так и другая форма сепсиса может быть молниеносной, острой и подострой. Некоторые авторы различают хрониосепсис. По существу это гнойно-резорбтивная лихорадка с более или менее выраженными признаками раневого или травматического истощения. Молниеносный сепсис длится от нескольких часов до двух-трех дней при явлениях резко выраженной интоксикации и обычно заканчивается смертью; острый сепсис длится две - четыре недели, а подострый - 6-12 недель. Исходы последних двух форм зависят от тяжести процесса и своевременного применения комплексного лечения.
Гнойная инфекция - наиболее распространенный вид осложнений в хирургической практике, включающий раневую, внутри- или забрюшинную инфекцию, инфекции мочевыводящих путей, легочных осложнений, гнойный тромбофлебит и другие. Ее частота варьирует в зависимости от характера операции и способа профилактики. За счет относительной герметичности брюшной полости и снижения травматичности вмешательства в эндоскопической хирургии инфицирование ран встречается относительно редко. Однако полностью избежать подобных осложнений невозможно. В зависимости от потенциальной вероятности инфицирования раны принята следующая классификация оперативных вмешательств:
1. Чистые (асептичные) - операции при отсутствии воспаления и без вмешательства на желудочно-кишечном тракте, дыхательных и мочевыводящих путях. Рану при этом не дренируют, накладывают первичные швы.
2. Условно-инфицированные - операции на дыхательном или желудочно-кишечном трактах без загрязнения раны их содержимым, вмешательства на влагалище, моче- и желчевыводящих путях, не сопровождающиеся воспалением, аппендэктомия с минимальными нарушениями правил асептики.
3. Инфицированные - вмешательства, при которых имеет место значительное нарушение правил асептики с массивным истечением кишечного содержимого в рану, и операции, сопровождающиеся травмой или вскрытием мочевого пузыря или желчных протоков с инфицированным содержимым.
4. Гнойные - вмешательства, которые сопряжены с острым воспалением (даже если нет гноя), перфорацией внутренних органов, травматические раны с некрозом тканей, присутствием инородных тел, кишечного содержимого, а также случаи, когда лечение воспалительного заболевания было начато поздно.
Патогенные микроорганизмы, вызывающие инфекцию, обычно проникают в рану интраоперационно. Возбудителями могут быть бактерии самого пациента и/или штаммы, находящиеся в окружающей среде.
Для профилактики гнойных осложнений рекомендуется:
1. Дооперационная санация местных очагов инфекции.
2. Сокращение периода пребывания пациента в стационаре перед операцией (профилактика госпитальной инфекции).
3. Подготовку операционного поля следует проводить с минимальной травматизацией наружного слоя эпителия (электрической бритвой или методом химической эпиляции).
4. Тщательно контролировать полноту гемостаза.
5. При катетеризации мочевого пузыря использовать закрытые дренажные системы. Продолжительность дренирования, в зависимости от ситуации, следует сократить до минимума.
6. Разумная и обоснованная антибиотикотерапия.
7. Профилактическая антибиотикотерапия. Профилактическая антибиотикотерапия рекомендуется при следующих эндохирургических (лапароскопических) вмешательствах:
- холецистэктомия при остром холецистите или эмпиеме желчного пузыря;
- холецистэктомия, сопровождающаяся вскрытием просвета желчного пузыря по ходу вмешательства;
- аппендэктомия при остром аппендиците;
- операции на толстой кишке;
- гнойно-воспалительные заболевания брюшной полости ("second-look" в лечении перитонита, ушивание перфоративной язвы, покрытие внутрибрюшных абсцессов и др.);
- гнойно-воспалительные заболевания придатков матки;
- цистэктомия, сопровождающаяся вскрытием дермоидной или любой инфицированной кисты придатков матки;
Профилактическую антибиотикотерапию также следует проводить, если предполагаемая продолжительность операции составляет более 2 часов и в случаях, когда снижена способность организма противостоять инфекции:
- при исходной анемии,
- при гипопротеинемии,
- при снижении иммунитета вследствие длительной болезни,
- при локальных травмах тканей с образованием гематомы, некроза.
Профилактическая антибиотикотерапия направлена на предупреждение развития инфекции в зоне операции. Для ее проведения, как правило, используют препараты широкого спектра действия: цефалоспорины I или II поколения, тиенам и др. С профилактической целью антибиотики назначают строго по показаниям, в адекватной дозировке и на короткий промежуток времени: первую и, чаще всего, единственную дозу антибиотика вводят во время вводного наркоза (при вмешательствах, продолжительность которых превышает 2-3 часа, по ходу операции может быть введена вторая доза). При инфицированных операционных вмешательствах (например, на толстой и прямой кишке) целесообразно введение дополнительных доз антибиотиков после окончания операции. Профилактическая антибиотикотерапия позволяет создать максимальную концентрацию препарата в момент возможного инфицирования операционного поля (по ходу вмешательства), что выгодно отличает ее от лечения уже развившихся гнойных осложнений в послеоперационном периоде.
Известно, что профилактическое использование антибиотиков сокращает в послеоперационном периоде:
- в 2 раза - количество больных с лихорадкой,
- в 3 раза - частоту гнойных осложнений.
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции