Лихорадка и боль в эпигастрии

Неспецифический симптом, возникающий как при обычном запоре, так и при смертельно опасных патологиях. Если острая боль в животе возникла внезапно, особенно в ночное время, — нужно срочно обратиться к врачу.
Болевые ощущения в области живота занимают отдельное положение в клинике различных патологий. С одной стороны это неспецифический симптом, возникающий даже при обычном запоре. С другой стороны – в 10% случаев выраженные боли в животе могут свидетельствовать о наличии серьёзной хирургической патологии, требующей экстренной госпитализации и оперативного лечения. Цена ошибки – здоровье или жизнь больного. По этой причине все случаи острых болей в животе требуют консультации и осмотра врача. Это особенно важно, если пациент – ребёнок или пожилой человек.
Классификация болей в животе
Общепринято делить боль в животе на острую и хроническую (рецидивирующую). Острая боль возникает внезапно, на фоне полного здоровья. Хроническими называют болезненные ощущения в животе, отмечаемые постоянно или периодически на протяжении более 3 месяцев.
Кроме того, боли можно разделить на функциональные и органические:
- Функциональными называют боли в проекции живота, длящиеся более 6 месяцев, возникающие в ответ на стрессы, депрессию, психологические проблемы, нервное напряжение, но не связанные с каким-либо заболеванием;
- Органические боли всегда имеют под собой основание в виде той или иной патологии.
Существует множество различных вариантов болей в животе, отличающихся друг от друга по характеру, интенсивности, началу, иррадиации в другие части тела, факторам, провоцирующим и облегчающим болевые ощущения. Знание особенностей болевого синдрома при том или ином заболевании позволяет установить предварительный диагноз с точностью 80%.
- Характер боли:
- Режущая, резкая (кинжальная)
- Схваткообразная
- Распирающая
- Тянущая
- Ноющая
- Колющая
- Жгущая
- Скручивающая
- Начало болей:
- Внезапное
- Постепенно прогрессирующее
- Интенсивность болей:
- Умеренная
- Выраженная
- Интенсивная, непереносимая
- Характеристика боли по времени:
- Постоянная
- Приступообразная, периодически изменяющаяся во времени от минимума к максимуму
- Миграция болей:
- Без перемещения, в одном месте живота
- Мигрирующая боль, начинающаяся в одной точке, и достигающая максимальной интенсивности в другой
- Иррадиация болей:
- В правое плечо, шею
- В промежность, в крестец, в бедро
- В область сердца и поясницу
- Факторы, провоцирующие или облегчающие боль:
- Приём пищи
- Голодание
- Положение тела
- Рвота
- Дефекация
- Мочеиспускание
- Приём лекарственных препаратов
- Сопутствующие симптомы:
- Тошнота, рвота
- Желтуха
- Повышение температуры тела, лихорадка
- Диарея, запоры
- Дегтеобразный стул
- Учащённое мочеиспускание
- Кровь в моче, в стуле
- Вздутие живота
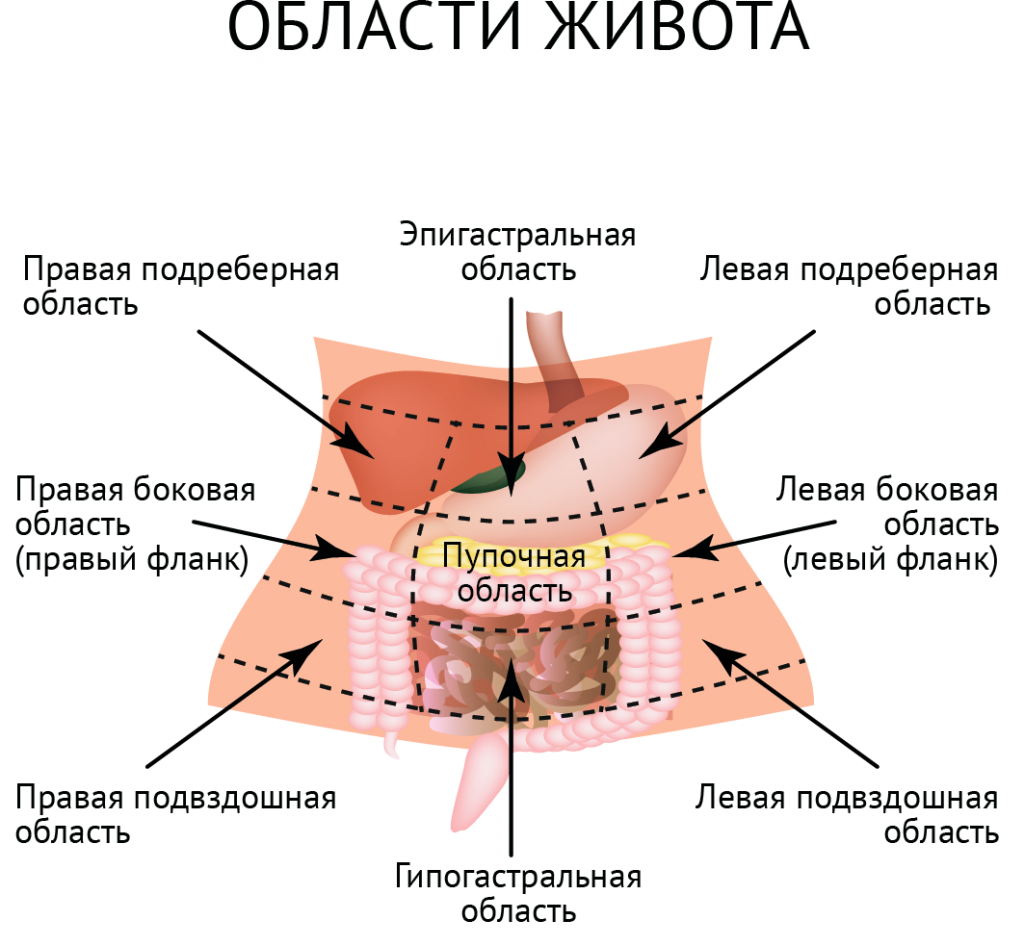
Локализация абдоминальных болей
Различают соматические и висцеральные боли. Соматическая боль является следствием воспаления пристеночной брюшины, ограничивающей стенки полости живота (части пристеночной брюшины у корня брызжейки кишечника, на поверхности диафрагмы, на передней и боковой поверхностях брюшной полости). Боли острые, интенсивные, локализуются в одном месте.
Висцеральная боль возникает при раздражении нервов автономной нервной системы, из-за чего сопровождается тошнотой, рвотой, изменениями частоты сердечных сокращений, холодным потом. Локализуется глубоко в брюшной полости, не имеет четкой локализации и распространяется на весь живот (разлитая боль).
Кроме того, используется топографическая система определения локализации абдоминальных болей:
- Боли в верхней трети живота (боли, вызванные желудочными заболеваниями, а также патологиями аорты, пищевода, поджелудочной железы, двенадцатиперстной кишки, печени, желчного пузыря, селезёнки, поперечной части толстой кишки);
- Боли в средней трети живота (возможные источники – тонкий отдел кишечника, восходящая и нисходящая часть толстой кишки, сосуды брыжейки, почки, брюшная аорта);
- Боли внизу живота (возможные источники – слепая кишка, прямая кишка, мочевой пузырь, матка и её придатки).
Из-за того, что нервная система в организме человека составляет одно целое, существуют отражённые боли, субъективно ощущаемые как боли в проекции живота. Однако в действительности источником болевых ощущений может быть патологический процесс в грудной полости (инфаркт миокарда, воспаление плевры, обширная нижнедолевая пневмония, тромбоз легочной артерии). По этой причине обследование больного с подозрением на хирургическую патологию обязательно включает в себя электрокардиографию (позволяет исключить острый инфаркт миокарда), рентгенографию грудной клетки и тщательное физикальное обследование пациента.
Тревожные симптомы при болях в животе
- Боли в животе при беременности
- Повышение температуры при болях в животе
- Напряжение мышц брюшного пресса, доскообразный живот
- Неукротимая рвота или профузный понос, не приносящий облегчение болей
- Рвота кровью
- Потеря сознания
- Необъяснимая потеря веса, отвращение к пище
- Падение артериального давления
- Бледность кожи, проливной холодный пот, тахикардия – признаки шока
- Вынужденное положение – любое движение провоцирует боли
- Боли, от которых пациент “лезет на стенку”
- Чёрный дегтеобразный стул
- Кровь в кале (особенно у детей до 3 лет)
- Отсутствие урчания и других звуков при прослушивании живота – “немой” живот
Диагностика боли в животе
Острые боли в животе, особенно возникшие внезапно в ночное время – показание для обращения к врачу. Задача врача-хирурга – исключить острую хирургическую патологию брюшной полости. Для этого применяют физикальное обследование (осмотр и пальпация живота), лабораторные и инструментальные методы диагностики. Больного с подозрением на “катастрофу в животе” госпитализируют, наблюдая его состояние в динамике. Если диагноз подтверждается, проводится экстренное оперативное вмешательство.
Острая боль в брюшной полости – минимальный объём диагностики
- Общий анализ крови с лейкоформулой;
- Анализ крови на амилазу (диагностика острого панкреатита);
- Анализ крови на свёртываемость (коагулограмма);
- Анализ крови на ВИЧ, RW, вирусные гепатиты С и В;
- Биохимия крови (билирубин, ферменты печени, креатинин, мочевина и т.д.);
- Общий анализ мочи;
- УЗИ брюшной полости, почек и мочевыводящих путей;
- Обзорная рентгенография живота;
- Эзофагогастродуоденоскопия;
- При возможности – МСКТ или МРТ живота.
Боли в животе у детей и пожилых людей
Наибольшую трудность представляет диагностика причин боли в животе у детей грудного и младшего возраста, а также у пожилых людей. В отличие от взрослых, дети в возрасте до 2-3 лет не имеют возможности подробно описать локализацию и характер болей. У пациентов старше 65 лет симптоматика может отсутствовать, особенно у больных с сахарным диабетом. Малейшее подозрение на острый живот у детей и пожилых – показание к госпитализации для уточнения диагноза.
Распространённые болезни, сопровождающиеся болевыми ощущениями в животе (патология + код по МКБ)
- Язва желудка К25;
- Гастродуоденит К29;
- Язва двенадцатиперстной кишки R26;
- Острый аппендицит К35;
- Болезнь Крона К50;
- Гастроэнтероколит К52;
- Тромбоз мезентериальных артерий К55;
- Синдром раздражённой кишки К58;
- Перитонит К65;
- Холецистит К81;
- Острый панкреатит К85;
- Желчнокаменная болезнь К80;
- Рак желудка С16;
- Рак тонкого кишечника С17;
- Рак толстого кишечника С18;
- Рак прямой кишки С20;
- Рак поджелудочной железы С25;
- Внематочная беременность O00;
- Спонтанное прерывание беременности О03;
- Мочекаменная болезнь N20;
- Эндометриоз N80.
Лечение болей в животе
Для лечения боли в животе необходима терапия основного заболевания. При хронических болезнях желудочно-кишечного тракта, не требующих оперативного вмешательства, необходимо обратиться за консультацией к врачу-гастроэнтерологу. Однако основную сложность составляет лечение острых хирургических патологий, представляющих угрозу для жизни больного.
Шансы на выживание у больного с острым животом зависят от времени, прошедшего с начала болей до операции, и возраста больного. Например, при язвенной болезни желудка возможна перфорация или прободение язвы. Через сквозное отверстие в стенке органа в брюшную полость попадает желудочный сок, содержащий соляную кислоту и вызывающий воспаление брюшины (химический перитонит). В результате, внезапно, на фоне полного здоровья, возникают сильнейшие боли, описываемые больными как удар кинжалом в живот. Попадание микрофлоры из просвета желудочно-кишечного тракта в брюшную полость ускоряет воспалительный процесс.
У пациентов старше 65 лет смертность от перитонита может достигать 40%. Вне зависимости от возраста и проведенного оперативного лечения, если с момента начала болей прошло 24 часа и более, летальный исход возможен у 20% больных. У некоторых групп пациентов смертность достигает 70% (возраст старше 65 лет, поздняя диагностика и обращение, шоковое состояние). Отношение к болям в животе хорошо описывает высказывание “Periculum in mora”, что переводится с латинского как “Промедление смерти подобно”.

Праздники позади, осталась только боль и тяжесть в животе. Кто-то, просто переел оливье, а кто-то мог заработать что-то посерьезнее. Вы из какой части аудитории?
Боль в животе это не только дискомфорт, но и возможный сигнал того, что вам пора к врачу. Насколько срочно, вам поможет разобраться наш краткий справочник болей в брюшной полости, который нам помогли составить профессиональные врачи:
- Людмила Гордиенко, гастроэнтеролог
- Виктория Форосенко, терапевт-кардиолог
Проверьте себя, ведь очень часто, быстрая реакция помогает избежать неприятных последовательностей.
Выберите тип боли в животе, который вас беспокоит:
1. Распирающая режущая или колющая интенсивная боль в центре живота
Это признак того, что в кишечнике скопились газы (из-за газировки, разговоров во время еды, недостаточного пережевывания пищи и т. д.).
Облегчить состояние поможет теплая грелка или препарат на основе симетиконта (симикол, эспумизан, алмакол).
2. Сжимающая боль в желудке с ощущением онемения или холодка внутри, может сопровождаться головной болью, тошнотой
Так проявляется отравление (пищевое или алкогольное). Ждать, пока полегчает, не стоит — токсины быстро попадают в кровь и разносятся по всему организму, провоцируя слабость, головную боль и повышение температуры.
Промойте желудок соленой водой (1 ст. л. на литр воды)
и примите сорбент (активированный уголь, атоксил, белый уголь).
3. Сжимающая боль в правом подреберье, горький привкус во рту или рвота с желчью
Это признак сбоя в работе желчного пузыря. Возможно, причиной стало переедание жирной жареной пищи или кислых продуктов (соленья, фреши и т. д.).
Примите спазмолитик (но-шпа, дротаверин, папаверин) и средство с пищеварительным ферментом (мезим, панкреатин, фестал). Если такая боль возникает трижды в месяц и чаще, обратитесь к гастроэнтерологу и сделайте УЗИ органов ЖКТ.
4. Опоясывающая боль в верхней части живота, отдающая в поясницу, с сопутствующей сухостью во рту, диареей или рвотой
Так дает о себе знать поджелудочная железа. Возможно, имеет место острый панкреатит.
В таком случае принимать средства самостоятельно нельзя — некоторые лекарства еще больше нагружают поджелудочную, что чревато ухудшением состояния. Лучше вызвать неотложку и не отказываться от госпитализации.
5. Схваткообразная боль в области пупка с сильной слабостью и похолоданием конечностей
Имеет место кишечная колика — спазмы мышц кишечника после переедания, избытка кофеина или стресса.
Примите спазмолитик (дротаверин, папаверин, но-шпа) и полежите на животе, поджав колени. Если лечь не получается, посидите на корточках, прижав колени к животу. В таких позах спазмы проходят быстрее.
6. Внезапная интенсивная рвущая боль на уровне пупка слева или справа, отдающая в поясницу или низ живота
Такими симптомами характеризуется движение камня из почки по мочеточнику.
Унять боль поможет спазмолитик. Но даже когда боль утихнет, нужно обратиться к урологу и сделать УЗИ — крупные камни могут заблокировать мочеточник или травмировать его.
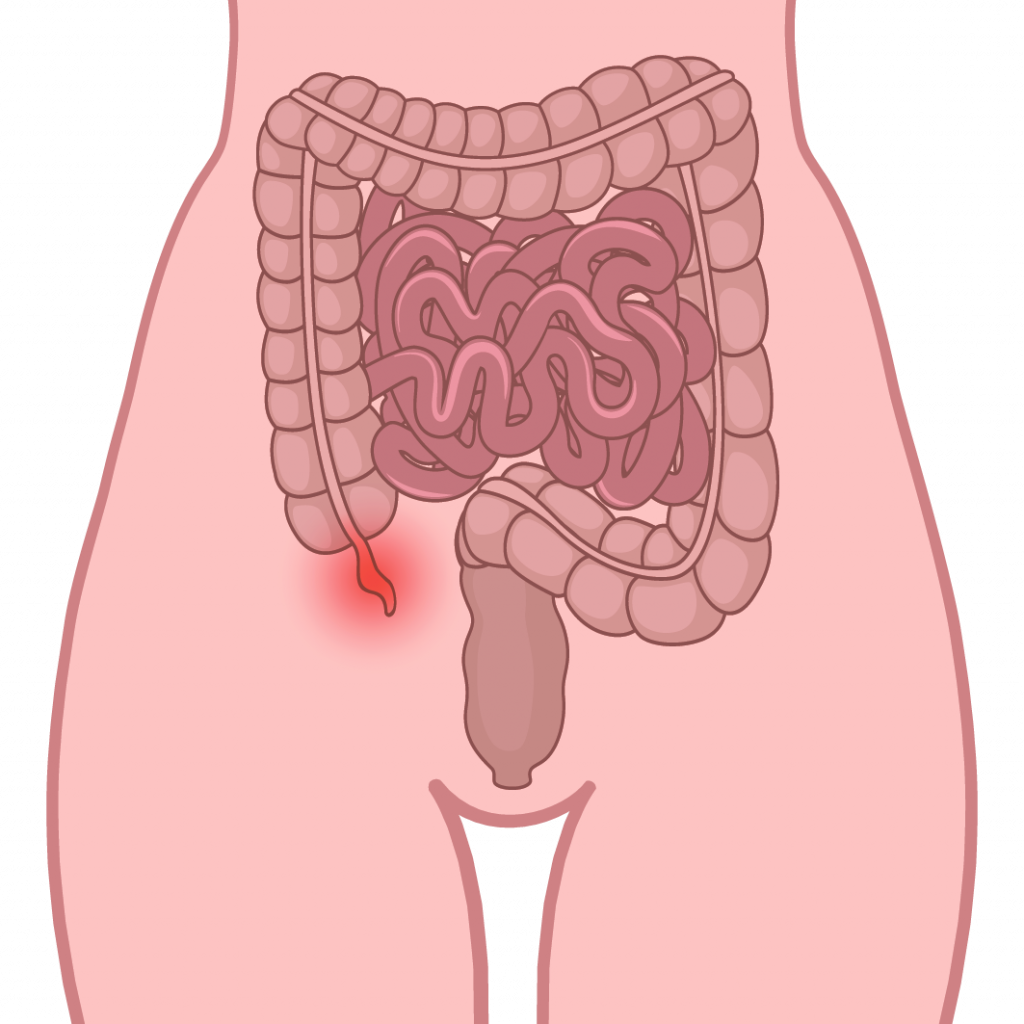
7. Нарастающая боль в подложечной зоне, плавно перемещающаяся в правую нижнюю область живота к уровню тазобедренной кости, озноб или тошнота
Эта боль часто свидетельствует о воспалении аппендикса.
Принимать обезболивающие нельзя — боль притупится, а воспаление не пройдет и аппендикс лопнет. Вызовите скорую и полежите до прибытия медиков.
8. Постоянная или возникающая приступами (раз в час) тянущая боль внизу живота по центру, отдающая в поясницу
Так заявляют о себе гинекологические заболевания или воспаления в мочеполовой системе.
Такая боль зачастую терпима, поэтому принимать обезболивающее не стоит. Но сходить к урологу/гинекологу надо, чтобы не довести причину боли до хронической формы.
9. Резкая рвущая боль над лобком у женщины, сопровождаемая сильной слабостью, головокружением, потерей сознания
Это признак разрыва кисты яичника или внематочной беременности.
До прибытия неотложки самостоятельно принимать ничего нельзя. Примите позу, в которой боль притупляется, и старайтесь не вставать.
10. Тупая интенсивная боль вверху по центру живота, сопровождается одышкой, головокружением и приступом паники
Такой симптом может предупреждать о начинающемся приступе инфаркта миокарды.
Вызовите скорую, положите под язык таблетку нитроглицерина и лягте так, чтобы грудная клетка и голова были на возвышенности.
Наши эксперты:
- Людмила Гордиенко, гастроэнтеролог
- Виктория Форосенко, терапевт-кардиолог
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологических образований.
Неинвазивный высокочувствительный и высокоспецифичный тест, рекомендуемый для использования в целях диагностики и подтверждения эрадикации инфекции Helicobacter pylori. Helicobacter pylori (H. pylori) – мелкие спиралевидные бактерии, которые инфицируют желудок человек.
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Фермент, участвующий в расщеплении углеводов. Амилаза — гидролитический фермент, разлагает крахмал и гликоген до мальтозы. Амилаза образуется преимущественно в слюнных железах и поджелудочной железе, поступает затем соответственно в полость рта или просвет двенадцатиперстной кишки и уч.
Исследование, позволяющее оценить состояние и диагностировать патологию поджелудочной железы.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Включает в себя определение общей концентрации лейкоцитов крови и процентного соотношения основных субпопуляций лейкоцитов. В результате автоматизированного подсчёта лейкоцитарной формулы гематологический анализатор выделяет 5 субпопуляций лейкоцитов: нейтрофилы, лимфоциты, моноциты, эозинофилы и б.
Боли в области всего живота и справа ниже пупка – только скорая помощь.
Боли около пупка
Если причина таких болей – кишечная колика, то вначале назначают спазмолитики, которые ослабляют или устраняют спазмы гладкой мускулатуры внутренних органов, внутримышечно и/или внутривенно. Затем проводят лечение основного заболевания, вызвавшего колику (колика – не диагноз, а симптом!), вплоть до хирургического вмешательства, если колика сопровождает непроходимость кишечника. Если причина болей – пищевое отравление, могут назначить внутривенную инфузионную терапию, чтобы возместить потерю жидкости с рвотой или поносом, иногда антибиотики, кишечные антисептики.
Боли в эпигастральной области
Если причина боли – хеликобактерный гастрит, как основной фактор риска развития рака желудка, или язвенная болезнь, вызванная Helicobacter pylori, врач-гастроэнтеролог назначает лекарственные препараты для борьбы с микроорганизмом.
Боли в правом подреберье
Для лечения дискинезии желчевыводящих путей врач может назначить спазмолитики и желчегонные средства (только при отсутствии камней в желчном пузыре). Желчнокаменная болезнь служит показанием к удалению желчного пузыря.
Боли в области всего живота
Для лечения острого панкреатита необходима тщательно подобранная врачом многокомпонентная терапия, постоянное наблюдение за пациентом, иногда – в стационаре.
Боли справа, ниже пупка
При остром аппендиците требуется удаление воспаленного червеобразного отростка – аппендэктомия.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Причиной возникновения острой боли в животе чаще всего являются воспалительные заболевания органов брюшной полости, в том числе:
-острый аппендицит-воспаление червеобразного отростка слепой кишки,
-острый холецистит-воспаление желчного пузыря,
-острый панкреатит- воспаление поджелудочной железы,
-язва желудка и 12-ти перстной кишки.
Аппендицит представляет собой воспаление аппендикса, червеобразного отростка слепой кишки - участка толстого кишечника.
Аппендицит требует неотложной медицинской помощи, заключающейся в оперативном удалении воспалённого отростка. При отсутствии своевременного лечения, воспалённый отросток может разорваться, что приведёт к излиянию гнойных масс в брюшную полость.
Каковы симптомы аппендицита?
Тупая боль около пупка или в верхней части живота, которая при движении становится острой в нижней части живота справа. Как правило, это первый признак. Потеря аппетита,
Тошнота и / или рвота вскоре после появления болей в животе
Повышение температуры тела до 37 - 38 градусов
До приезда врача не принимайте пищу, питьё. Запрещено использовать любые болеутоляющие средства, слабительные средства, а также согревание болезненного участка, которое может повлечь обострение воспаления, угрожающее разрывом воспалённого отростка. Можно использовать пузырь со льдом или холодной водой.
Острый холецистит — воспаление желчного пузыря, характеризующееся внезапно возникающим нарушением движения желчи в результате блокады ее оттока. В подавляющем большинстве случаев (85-95%) развитие острого холецистита сочетано с конкрементами (камнями). При многократном повторении острых приступов воспаления желчного пузыря говорят о хроническом холецистите. Суть желчнокаменной болезни состоит в том, что в желчном пузыре в результате застоя желчи образуются камни, которые нарушают нормальное опорожнение желчных путей. Обычно заболевание проявляется периодическими обострениями. Боль возникает после приема пищи, особенно жирной и острой, иногда начинается ночью во время сна, а также после тряской езды или при переносе тяжестей.
Признаки острого холецистита
Основным симптомом острого холецистита является желчная колика – острая выраженная боль в правом подреберье, верхней части живота, возможно иррадиирующая в спину (под правую лопатку). Реже иррадиация происходит в левую половину тела. Предшествовать возникновению желчной колики может прием алкоголя, острой, жирной пищи, сильный стресс. Помимо болевого синдрома, острый холецистит может сопровождаться тошнотой (вплоть до рвоты с желчью), субфебрильной температурой.
Если у вас появилась сильная боль в животе или груди, и вы не знаете, какова причина боли, немедленно вызывайте врача. Симптомы желчнокаменной болезни могут быть похожи на боли в груди, возникающие при сердечном приступе. Также эти симптомы могут быть вызваны другими серьёзными проблемами
Больному необходимо обеспечить постельный режим, полное воздержание от приема пищи. Необходимо вызвать неотложную помощь.
Профилактика острого холецистита
Профилактика такого заболевания, как острый холецистит, в первую очередь, заключается в соблюдении норм здорового питания, ограничение употребления алкоголя, больших количеств острой, жирной пищи. Так же приветствуется физическая активность – гиподинамия является одним из факторов, способствующих застою желчи и формированию конкрементов.
Прием пищи лучше осуществлять согласно режиму, не реже, чем каждые 4 часа. Обязательно употреблять достаточное количество жидкости (от полутора литров), не переедать на ночь.
Также запрещены к употреблению яичные желтки, сырые овощи и фрукты, изделия из сдобного теста, масляные и сливочные кремы, орехи, мороженое. При обострении рекомендованы свежеприготовленные на пару или вареные продукты в теплом виде. Овощи и фрукты, разрешенные больным в период вне обострения: курага, морковь, арбуз и дыня, изюм, чернослив. Эти продукты нормализуют моторику желчного пузыря и избавляют от запоров.
Поджелудочная железа представляет собой довольно крупную железу, расположенную ниже и немного позади желудка, рядом с двенадцатиперстной кишкой. У поджелудочной железы имеется две основные функции:
1. Образует выделяемые в тонкую кишку пищеварительные ферменты, способствующие перевариванию углеводов, белков и жиров.
2. Образует и выделяет в кровь инсулин и глюкагон - гормоны, участвующие в метаболизме глюкозы.
Острый панкреатит определяется как воспаление, возникшее внезапно или развившееся в течение короткого промежутка времени. В большинстве случаев острый панкреатит вызван закупоркой желчных путей камнем, или является следствием неумеренного употребления алкоголя. Поджелудочная железа особенно чувствительна к его пагубному воздействию. Чрезмерные алкогольные нагрузки могут привести к тяжелой форме панкреатита - панкреонекрозу.
Тяжесть течения острого панкреатита может варьироваться от лёгких форм, сопровождающихся лишь незначительным дискомфортом в животе, до чрезвычайно тяжёлых форм, опасных для жизни.
Признаки острого панкреатита.
Сильные ноющие, острые боли в эпигастрии (верхней части живота), опоясывающего характера, отдающие в поясницу и лопатку, распространяющиеся по всему животу, сопровождаются очень тяжелым состоянием, появляется тошнота и рвота, синюшность губ, учащается пульс, температура немного повышена или остается нормальной. Живот становится болезненным, несколько напряженным, а затем вздутым. При обострении хронического панкреатита боли могут возникнуть после переедания, особенно жирной пищи, употребления спиртных напитков и при других нарушениях диеты. Характер и интенсивность болей, как при остром панкреатите
Больной с острым панкреатитом подлежит немедленному направлению в больницу, где ему назначат лечение с применением лекарственных средств (консервативное) или операцию в зависимости от изменений в поджелудочной железе. До прибытия врача больного надо уложить, не рекомендуется давать ему есть и пить.
Язвенная болезнь желудка и двенадцатиперстной кишки
Основными симптомами язвенной болезни являются:
Чувство жжения, ноющая боль – или болевые ощущения , напоминающие чувство острого голода – между пупком и грудиной. Иногда боль отдает в спину.
Боль в животе, длительностью от нескольких минут до нескольких часов. Исчезает после применения антацидов (деактивируют соляную кислоту) или препаратов снижающих кислотность.
Болевые ощущения длительностью в одну- две недели, которые сменяются периодами без боли.
Снижение аппетита и потеря веса.
Вздутие живота или тошнота после еды.
Менее характерные, но более серьезные симптомы язвенной болезни и ее осложнений:
Рвота после еды
Симптомы язв желудка и ДПК идентичны, различаются проявления болезни по времени возникновения.
Боль при язвах ДПК проявляется через несколько часов после еды (когда желудок пуст) и может усиливаться после приема пищи. Часто больные жалуются на боль в животе ночью.
Болевые ощущения при язвах желудка возникают сразу после еды (когда еда попадает в желудок).
. Язва желудка и 12-ти перстной кишки может давать ряд осложнений. Одним наиболее опасным из них является прободение, т.е. разрыв стенки желудка в месте язвы. Возникают внезапные резкие боли в поджелудочной области, напоминающие по остроте удар кинжалом (кинжальные боли) Больной бледный, покрыт холодным потом, отсутствует движение брюшной стенки при дыхании, стенка живота напряжена и плотна, как доска. Больной лежит на боку, прижимая согнутые в коленях ноги к животу. Малейшее движение обычно усиливает боли.
Первая помощь.При всяком подозрении на прободение не разрешается давать больному кущать и пить, нельзя принимать никаких лекарственных средств. При прободении язвы необходимо немедленно отправить больного в хирургическое отделение. Транспортировка должна быть произведена наиболее быстрым и щадящим видом транспорта. Недопустимо отправлять больного в поликлинику или в стационар самостоятельно. Немедленно вызвать скорую помощь.
Чего нельзя делать при болях в животе!
- Пытаться снимать боли самостоятельно- давать больному обезболивающие средства или алкоголь. Это затруднит правильную диагностику.
- Проводить больному различные очищающие процедуры (клизмы, питье с вызовом рвоты).
- Помещать в горячую ванну и использовать грелки.
- Давать больному слабительное и антибиотики
ПРИ ОСТРЫХ БОЛЯХ В ЖИВОТЕ
ГЛАВНОЕ СВОЕВРЕМЕННО ОБРАТИТЬСЯ ЗА МЕДИЦИНСКОЙ ПОМОЩЬЮ
Патомеханизм и причины
Боль в животе является неспецифическим симптомом многих заболеваний.
1. Острая боль в животе : внезапная сильная боль соматического характера (раздражение болевых рецепторов париетальной брюшины и стенки живота), интенсивность которой может возрастать в течение нескольких дней. Хорошо ограниченная, усиливающаяся при движении, кашле, глубоком дыхании, изменении положения тела, сильней всего чувствуется в болезненно изменённом участке тела, ей может сопутствовать усиление напряжения мышц брюшной полости (т. н. мышечная защита) и другие перитонеальные симптомы, вызванные воспалением париетальной брюшины. Обычно является симптомом болезней с острым течением, которые могут быть опасными для здоровья или жизни и требуют быстрых врачебных действий, в том числе часто и экстренного хирургического лечения (т. н. острый живот →см. ниже). Причины:
1) болезни желудка и кишечника — перфорация пептической язвы, аппендицит, перфорация кишечника, непроходимость кишечника, острый гастрит и энтероколит, воспаление или перфорация дивертикулов толстого кишечника, воспаление дивертикула Меккеля;
2) болезни печени и жёлчных путей — жёлчная колика, острый холецистит, острый холангит, острая гиперемия печени (тромбоз печёночных вен, сердечная недостаточность);
3) острый панкреатит;
4) разрыв селезёнки;
5) болезни мочеполовой системы — мочекаменная болезнь, острый пиелонефрит, острый цистит, внематочная беременность, перекрут или киста придатков, острое воспаление придатков;
6) метаболические болезни — кетоацидоз при сахарном диабете, порфирия, уремия;
7) болезни сосудов — тромбоэмболия брыжеечной артерии, тромбоз висцеральных вен, расслоение брюшного отдела аорты, системные васкулиты (напр., васкулит, связанный с антителами класса IgA [прежнее название — болезнь Шенлейна-Геноха]);
8) заболевания органов грудной клетки — коронарная болезнь (особенно инфаркт нижней стенки сердца), миокардит и перикардит, пневмония и плеврит, тромбоэмболия легочной артерии;
9) заболевания желёз внутренней секреции — тиреотоксический криз, диабетическая энтеропатия, надпочечный криз, гиперкальциемический криз;
10) аллергические заболевания — пищевая гиперчувствительность, ангионевротический отек;
11) отравление экзогенными токсинами — олово, мышьяк, ртуть, грибы.
Острая боль в животе — это один из симптомов т. н. острого живота →разд. 4.29, являющегося болезнью органов брюшной полости, которая внезапно появляется, быстро развивается и обычно представляет угрозу для жизни.
2. Хроническая боль в животе: обычно висцерального характера (раздражение болевых рецепторов внутренних органов и висцеральной брюшины), длится месяцами или годами. Боль имеет тупой характер, слабо локализованная, может постепенно усиливаться и уменьшаться (коликоподобная боль), ей часто сопутствуют вегетативные реакции (тошнота, рвота, потливость) или дискомфорт, который часто локализирован симметрично с обеих сторон от серединной линии тела, может усиливаться в состоянии покоя. Причины:
1) функциональные нарушения — синдром раздражённой кишки, функциональная диспепсия, хроническая функциональная боль в животе;
2) болезни желудка и кишечника — хронический гастрит и дуоденит, язвенная болезнь желудка и двенадцатиперстной кишки, рефлюксная болезнь пищевода, болезнь Крона, неспецифический язвенный колит, ишемический и пострадиационный колит, колиты, связанные с коллагенозами, инфекционные и паразитарные болезни кишечника (туберкулёз, актиномикоз, гиардиоз, тениоз, аскаридоз, трихинеллёз, шистосомоз, болезнь Уиппла), дивертикулит, целиакия;
3) холецистолитиаз и холедохолитиаз;
4) хронический панкреатит;
5) опухоли органов брюшной полости;
6) болезни нервной системы — рассеянный склероз, опоясывающий герпес, невралгия.
3. Проецируемая боль ощущается поверхностно, в коже или мышцах, на участке, отдалённом от повреждённого внутреннего органа. Пример: боль в области спины и правой лопатки сопутствует заболеваниям жёлчных путей.
Следует определить следующие признаки боли: локализация, вид (острая, хроническая), характер (прободная, жгучая, тупая, давящая, коликоподобная, спастическая), интенсивность, провоцирующие или модифицирующие боль факторы (особенно приём пищи и питья, рвота, дефекация, положение тела). Самые частые причины боли в зависимости от её локализации →табл. 1.5-1 и →разд. 4.29. Во время объективного обследования следует оценить общий вид пациента, параметры жизнедеятельности (дыхание, пульс, артериальное давление), цвет кожи, наличие грыж, асцита, вздутия живота, шрамов, венозных коллатералей, место наибольшей пальпационной болезненности, наличие опухолей, мышечной защиты и других перитонеальных симптомов, наличие и характер перистальтических кишечных шумов, наличие печеночной тупости. Необходимо исключить наличие угрожающих симптомов , указывающих на органическое заболевание, требующее неотложной диагностики или хирургического лечения:
1) острая боль в животе с рвотой или острой задержкой стула — указывает на непроходимость пищеварительного тракта;
2) острая боль в животе с кровотечением из пищеварительного тракта — может свидетельствовать о язве желудка или двенадцатиперстной кишки, острой геморрагической гастропатии, ишемии кишечника или кровотечении в просвет кишечника (напр. разрыв аневризмы брюшной аорты);
3) острая боль в животе с быстрым ухудшением состояния больного (гипотензия, нарушение сознания, нарушение дыхания) — может свидетельствовать о внутрибрюшном кровотечении, перфорации пищеварительного тракта, остром панкреатите, острой печёночной недостаточности;
4) хроническая боль в животе и наличие крови в стуле или уменьшение массы тела — может быть симптомом онкологического заболевания или неспецифического воспаления кишечника;
5) боль в животе и обнаружение патологических признаков при объективном обследовании (напр. желтуха, опухоль в животе);
6) боль в животе в ночное время (будит больного).


