Кто является источником инфекции при малярии является
Можно задать вопрос на интересующую Вас тему.


Малярия – это опасно!
Малярия – это острое инфекционное заболевание человека, вызываемое простейшими организмами – плазмодиями, которые паразитируют в крови. Заболевание характеризуется лихорадочными приступами, поражением печени и селезёнки, анемией и рецидивирующим течением. Перенесенное заболевание не оставляет стойкого иммунитета даже к тому виду паразита, который вызвал заболевание.
В настоящее время известны 4 вида плазмодий – возбудителей болезни человека, которые вызывают 4 формы малярии.
Плазмодии имеют сложный цикл развития со сменой двух хозяев – комара и человека.
По данным Всемирной Организации Здравоохранения малярия распространена более чем в 100 странах мира, где проживают и находятся под риском заражения более 2 миллиардов человек. Ежегодно малярией болеют более 200 миллионов человек, и из них более 500 тысяч умирают. Большую смертность даёт самая опасная форма заболевания – тропическая малярия.
Основной завоз малярии в Россию происходит из стран ближнего и дальнего зарубежья и стран СНГ. В России за последние 10 лет зарегистрировано 4000 случаев завозной малярии.
Кто является источником инфекции при малярии и как происходит заражение?
Источником инфекции является больной малярией или паразитоноситель.
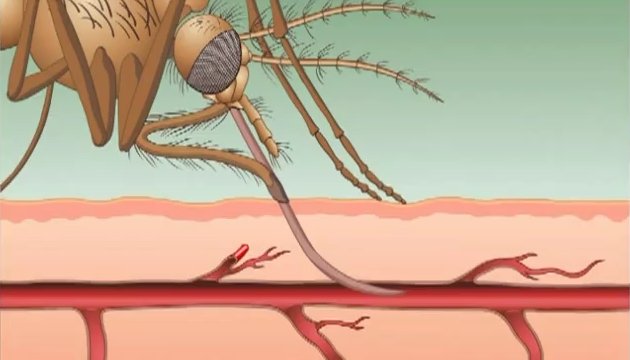
От человека к человеку инфекция передаётся через укусы комаров рода Анофелес. Это единственные переносчики малярии человека.
Жизнь комаров протекает в двух средах: яйца, личинки и куколки развиваются в воде, взрослые окрылённые комары обитают в воздушной среде. Местами личинки комаров являются заросшие водорослями водоёмы, заболоченности, рисовые чеки и др. Вылетевшие из водоёмов окрылённые комары обитают в жилых и нежилых помещениях.
При укусе комаром больного человека в организм комара попадают паразиты малярии и проходят сложный цикл развития, по окончании которого комар становится заразным. Во время очередного кровососания со слюной комара возбудители попадают в кровь человека.
Возможно также заражение через инфицированную плазмодиями кровь при переливании крови или использовании инфицированных игл и шприцев, а также может произойти заражение плода от больной матери (внутриутробно или при родах).
Как идёт развитие паразита в организме человека?
Попав в кровь человека, плазмодии проникают и размножаются вначале в клетках печени. Затем клетки печени разрушаются, и множество паразитов попадает в кровь. Дальнейшее развитие паразитов проходит внутри красных кровяных телец – эритроцитов крови. Поражённые эритроциты разрушаются, и молодые паразиты вновь внедряются в здоровые эритроциты. Каждый выход паразитов в кровь проявляется малярийным приступом.
Цикл развития малярийного плазмодия:
1 — Зигота, 2 — Формирование цист в слюнных железах комара, 3 — Выход плазмодиев в слюнные железы, 4 — Клетка печени, 5 — Выход плазмодиев из клетки, 6 — Эритроциты, 7 — Разрыв эритроцитов, 8 — Женские гаметы, 9 — Мужские гаметы
Как быстро проявляются симптомы после заражения и есть ли какие-либо характерные признаки малярии?
Инкубационный период (от момента заражения до появления клинических симптомов) может длиться от 9-21 дня до 8-12 месяцев, в зависимости от формы малярии.
Основным характерным признаком клиники является малярийный приступ, в котором различают три последовательных периода: озноб, жар, обильное потоотделение. В типичных случаях приступ начинается сотрясающим ознобом, головной болью, ломотой во всём теле. Больной бледен, губы синюшные. Отмечается учащение сердцебиения и дыхания. Затем наступает период жара. Температура тела быстро повышается до 40-41С, усиливается головная боль, жажда, могут быть рвота, судороги, нарушение сознания. Лицо больного краснеет, кожа становится сухой, горячей, сердцебиение учащается. Спустя 6-8 часов появляется обильный пот. Температура тела резко падает до нормальных цифр и ниже. Больной испытывает слабость и часто засыпает. Общая продолжительность приступа обычно длится 8-12 часов.
Как чувствует себя больной в межприступный период и как часто повторяются приступы?
В межприступный период больной чувствует себя удовлетворительно. С первыми приступами часто появляется герпетическая сыпь на лице. К концу первой недели болезни увеличивается печень и селезёнка, развивается анемия.
Такие приступы повторяются через день или два, в зависимости от формы малярии. При тропической малярии приступы могут быть каждый день.
Бывают ли какие-либо осложнения при малярии и с чем это связано?
Заболевание может давать тяжёлые осложнения. Наиболее тяжёлым осложнением является малярийная кома при тропической малярии, которая без срочной интенсивной специфической терапии приводит к смертельному исходу.
К сожалению, зачастую причинами тяжёлого течения болезни и осложнений является не правильные действия самих больных. Больные малярией не всегда своевременно обращаются за медицинской помощью, занимаются самолечением, скрывают факты выезда в неблагополучные по малярии местности, перед выездом в жаркие страны не консультируются с врачом или паразитологом.
Для проведения своевременного лечения, недопущения клинических осложнений, а также предупреждения распространения инфекции, большое значение имеет раннее обращение больного за медицинской помощью. При своевременном обращении за медицинской помощью малярия полностью излечивается.
Что же надо делать для предупреждения заражения и заболевания?
Пребывание в неблагополучной по малярии стране, особенно в сельской местности, в течение даже очень короткого времени приводит к заражению малярией.
Для предупреждения заболевания необходимо проводить химиопрофилактику, то есть принимать противомалярийные препараты.
Начинать химиопрофилактику следует за несколько дней до прибытия в местность, где возможно заражение малярией. Заканчивать следует не ранее чем через 2 недели после выезда из малярийной местности. Нерегулярно проводимая химиопрофилактика не может предупредить заболевание малярией. Причем болезнь в таких случаях протекает нетипично, что затрудняет постановку правильного диагноза и не позволяет своевременно начать л ечение.
Необходимо также применять меры защиты от укусов комаров. Они нападают на человека, как правило, в вечернее и ночное время. В этот период желательно носить одежду, прикрывающую большую часть тела, а открытые части тела смазывать репеллентами – отпугивающими комаров веществами. Окна и двери должны быть засетчены. Спать следует под сетчатым пологом, края которого тщательно заправлены под матрац.
Человек, перенесший малярию, должен иметь справку с указанием времени заболевания, обнаруженного вида паразита и лекарства, которым проводилось лечение. Диспансерное наблюдение за состоянием здоровья устанавливается в течение 2 лет после возвращения из эндемичной страны.
В Красноярском крае с 2004 по 2011годы ежегодно регистрировались случаи
(1-6 случаев) завоза малярии из стран дальнего и ближнего зарубежья без формирования очагов с местной передачей на территории края.
В 2012-2013 годах случаи завоза малярии в край не регистрировались. В 2014 году вКрасноярском крае было зарегистрировано 2 завозных случая заболевания малярией, в том числе 1 завозной случай тропической малярией из Африка (Кения), 1 завозной случай трехдневной малярии их Индии (Гоа). В 2015 году 1 завозной случай тропической малярии из Африки (Судан).
По данным Всемирной Организации Здравоохранения малярия распространена более чем в 100 странах мира, где проживают и находятся под риском заражения более 2 миллиардов человек. Ежегодно малярией болеют более 200 миллионов человек, и из них более 500 тысяч умирают. Большую смертность даёт самая опасная форма заболевания – тропическая малярия.
Основной завоз малярии в Россию происходит из стран ближнего и дальнего зарубежья и стран СНГ, неблагополучных по малярии, вызывая местные заболевания и локальные вспышки трехдневной малярии. В России за последние 10 лет зарегистрировано 4000 случаев завозной малярии.
Что такое малярия?
Малярия – это острое инфекционное заболевание человека, вызываемое простейшими организмами – плазмодиями, которые паразитируют в крови. Заболевание характеризуется лихорадочными приступами, поражением печени и селезёнки, анемией и рецидивирующим течением. Перенесенное заболевание не оставляет стойкого иммунитета даже к тому виду паразита, который вызвал заболевание.
В настоящее время известны 4 вида плазмодий – возбудителей болезни человека, которые вызывают 4 формы малярии.
Плазмодии имеют сложный цикл развития со сменой двух хозяев – комара и человека.
Кто является источником инфекции при малярии и как происходит заражение?
Источником инфекции является больной малярией или паразитоноситель.
От человека к человеку инфекция передаётся через укусы комаров рода Анофелес. Это единственные переносчики малярии человека.
Жизнь комаров протекает в двух средах: яйца, личинки и куколки развиваются в воде, взрослые окрылённые комары обитают в воздушной среде. Местами выплода комаров являются заросшие водорослями водоёмы, заболоченности, рисовые чеки и др. Вылетевшие из водоёмов окрылённые комары обитают в жилых и нежилых помещениях.
При укусе комаром больного человека в организм комара попадают паразиты малярии и проходят сложный цикл развития, по окончании которого комар становится заразным. Во время очередного кровососания со слюной комара возбудители попадают в кровь человека.
Как идёт развитие паразита в организме человека?
Попав в кровь человека, плазмодии проникают и размножаются вначале в клетках печени. Затем клетки печени разрушаются, и множество паразитов попадает в кровь. Дальнейшее развитие паразитов проходит внутри красных кровяных телец – эритроцитов крови. Поражённые эритроциты разрушаются, и молодые паразиты вновь внедряются в здоровые эритроциты. Каждый выход паразитов в кровь проявляется малярийным приступом.
Как быстро проявляются симптомы после заражения и есть ли какие-либо характерные признаки малярии?
Инкубационный период (от момента заражения до появления клинических симптомов) может длиться от 9-21 дня до 8-12 месяцев, в зависимости от формы малярии.
Основным характерным признаком клиники является малярийный приступ, который сопровождается озноб, жар, обильное потоотделение, головной болью, ломотой во всём теле.Отмечается учащение сердцебиения и дыхания. Температура тела быстро повышается до 40-41С, могут быть рвота, судороги, нарушение сознания. Больной испытывает слабость и часто засыпает. Общая продолжительность приступа обычно длится 8-12 часов.
Как чувствует себя больной в межприступный период и как часто повторяются приступы?
В межприступный период больной чувствует себя удовлетворительно. С первыми приступами часто появляется герпетическая сыпь на лице. К концу первой недели болезни увеличивается печень и селезёнка, развивается анемия.
Такие приступы повторяются через день или два, в зависимости от формы малярии. При тропической малярии приступы могут быть каждый день.
Бывают ли какие-либо осложнения при малярии и с чем это связано?
Заболевание может давать тяжёлые осложнения. Наиболее тяжёлым осложнением является малярийная кома при тропической малярии, которая без срочной интенсивной специфической терапии приводит к смертельному исходу.
К сожалению, зачастую причинами тяжёлого течения болезни и осложнений является не правильные действия самих больных. Больные малярией не всегда своевременно обращаются за медицинской помощью, занимаются самолечением, скрывают факты выезда в неблагополучные по малярии местности, перед выездом в жаркие страны не консультируются с врачом или паразитологом.
Для проведения своевременного лечения, недопущения клинических осложнений, а также предупреждения распространения инфекции, большое значение имеет раннее обращение больного за медицинской помощью. При своевременном обращении за медицинской помощью малярия полностью излечивается.
Что же надо делать для предупреждения заражения и заболевания?
Пребывание в неблагополучной по малярии стране, особенно в сельской местности, в течение даже очень короткого времени приводит к заражению малярией.
Для предупреждения заболевания необходимо проводитьхимиопрофилактику, то есть принимать противомалярийные препараты. В период пребывания на эндемичной по малярии территории следует принимать противомалярийный препарат, применяемый и действующий на возбудителей малярии конкретно этой территории.
Начинать химиопрофилактику следует за несколько дней до прибытия в местность, где возможно заражение малярией. Заканчивать следует не ранее чем через 2 недели после выезда из малярийной местности. Нерегулярно проводимаяхимиопрофилактика не может предупредить заболевание малярией. Причем болезнь в таких случаях протекает нетипично, что затрудняет постановку правильного диагноза и не позволяет своевременно начать лечение.
Необходимо также применять меры защиты от укусов комаров. Они нападают на человека, как правило, в вечернее и ночное время. В этот период желательно носить одежду, прикрывающую большую часть тела, а открытые части тела смазывать репеллентами – отпугивающими комаров веществами. Окна и двери должны быть засечены. Спать следует под сетчатым пологом, края которого тщательно заправлены под матрац.
Человек, перенесший малярию, должен иметь справку с указанием времени заболевания, обнаруженного вида паразита и лекарства, которым проводилось лечение. Диспансерное наблюдение за состоянием здоровья устанавливается в течение 2 лет после возвращения из эндемичной страны.
Помощник врача – эпидемиолога Кольцова И.П.

Вызов с городского телефона 03

Вызов через номер 112

ГОРЯЧАЯ ЛИНИЯ 8(4752) 72-20-38 по всем интересующим вопросам, в том числе по профилактике и лечению респираторных заболеваний.

ГОРЯЧАЯ ЛИНИЯ:
8(4752) 72-20-38 по всем интересующим вопросам, в том числе по профилактики и лечению респираторных заболеваний.
8(4752) 73-73-29 по вопросам обеспечения отдельных категорий граждан, имеющий право на льготное лекарственное обеспечение.
8(4752) 45-45-86 по вопросам получения обезболивающей терапии хронического болевого синдрома.
8(499) 578-06-67 по вопросам назначения, выписки и обеспечения обезболивающими и другими лекарственными препаратами.


Эпидемиология Малярии.

Источником инфекции является больной малярией человек или паразитоноситель. Для распространения малярии необходимо также наличие переносчиков — комаров Anopheles (см. Комары). В редких случаях заражение возможно при переливании крови от больного малярией или паразитоносителя, а также внутриутробно. Комары Anopheles наиболее широко распространены в странах с теплым и влажным климатом, встречаются и в северных широтах (Карелия, Якутия). В передаче инфекции большое значение имеет температура внешней среды, так как спорогония в теле комара совершается при температуре не ниже 16—18°. Заражение комаров плазмодиями наступает, когда в крови больных появляются зрелые гаметоциты: при трехдневной и четырехдневной малярии — после второго-третьего приступа, при тропической — через 7—10 дней от начала заболевания. При отсутствии комаров больной малярией для окружающих не опасен. До настоящего времени малярия широко распространена в ряде слаборазвитых стран Африки и Юго-Восточной Азии, что связано с низким уровнем жизни населения, плохими санитарно-гигиеническими условиями. В 1955 г. Восьмая сессия Всемирной Ассамблеи ВОЗ приняла резолюцию о ликвидации малярии во всем мире. В результате проводившихся мероприятий заболеваемость малярией на земном шаре значительно снизилась — с 250 млн. в 1955 г. до 115 млн. в 1964 г. Тем не менее малярия остается одним из самых распространенных заболеваний на земном шаре. Наиболее крупным и стойким очагом малярии в мире является африканский континент, особенно тропическая Африка.
Малярией могут болеть все люди, но вследствие индивидуальных особенностей клинические проявления болезни у разных лиц различны. Для малярии характерен нестерильный иммунитет (см.), обусловленный постоянным наличием в крови небольшого числа плазмодиев. Постинфекционный иммунитет при малярии кратковременен и нестоек.
Длительность течения тропической малярии обычно не более одного гола, трехдневной малярии и малярии, вызванной Plasmodium ovale,— до 2 лет, четырехдневной — до 4 лет. Носительство паразитов при четырехдневной малярии может достигать 10 лет и более.
Эпидемиология . Единственным источником инфекции при малярии является человек, зараженный плазмодиями,— больной или паразитоноситель. В организме человека малярийные паразиты сохраняются в промежутке между эпидемическими сезонами. Время, на протяжении которого больной может быть источником инфекции, определяется общей продолжительностью заболевания, сроками и частотой возникающих рецидивов. Максимальная продолжительность трехдневной малярии —2,5 года (считая от момента заражения), тропической — 1 год, четырехдневной — 4 года (в отдельных случаях значительно дольше) и малярии трехдневного типа при заражении Р. ovale — менее одного года. Период передачи заболеваний (эпидемический сезон) ограничен сроком от 1 —1,5 до 4—6 мес.
Заражение комаров Anopheles плазмодиями может наступить при наличии в 1 мм 3 крови больного не менее 1—2 гаметоцитов (макро- и микрогаметоцитов). Поэтому сроки появления гаметоцитов, их количество на разных этапах инфекции во многом определяют ход эпидемического процесса.
Больные различными формами малярии становятся источниками инфекции в разные периоды болезни. Так, при первичном проявлении трехдневной малярии с короткой инкубацией заболевший может стать источником инфекции уже через 15 дней после инфицирования. При первичном проявлении трехдневной малярии с длительной инкубацией заболевший становится источником инфекции только через 9—11 мес. после заражения. При тропической малярии полноценные гаметоциты, способные заражать переносчика, появляются в крови заболевших не раньше 24—25-го дня после инфицирования. При четырехдневной малярии инфицированный может стать источником распространения заболевания не ранее 40—45-го дня после заражения.
Каких-либо изменений инвазивности гаметоцитов при 3-дневной малярии на протяжении болезни не отмечается. Возбудитель трехдневной малярии распространен в различных широтах. Северный подвид возбудителя трехдневной малярии (P. vivax hibernans), вызывающий заболевание после длительной инкубации, в эпидемический сезон может проделать спорогонию один раз в год, так как каждый вновь заразившийся заболевает и становится источником инфекции только на следующий год. Второй подвид (Р. vivax vivax), вызывающий заболевание после короткой инкубации, включает три типа штаммов.
1. Штамм С. Элизабет (наиболее северный), описанный в США. После первичного проявления заболевания, создающего возможность распространения инфекции в том же сезоне, когда заразился и сам заболевший, наступает латентный период (7—9 мес.), вслед за которым почти во всех случаях наблюдаются отдаленные рецидивы, создающие возможность распространения инфекции в следующем году.
2. Штамм Джеймса (мадагаскарский) после первичного проявления часто вызывает ранние рецидивы (на протяжении первых 2—3 мес. болезни), затем наступает латентный период (4—6 мес.), вслед за которым следуют отдаленные рецидивы, обеспечивающие передачу инфекции в следующем году. Подобные штаммы были распространены и в южных областях СССР.
3. Штамм Chesson приспособлен к условиям распространения в течение круглого года. Для него характерны ранние рецидивы, следующие один за другим после коротких интервалов, они ограничиваются у большего числа больных первыми 4—6 мес. болезни; латентный период не наблюдается.
При тропической малярии большое число гаметоцитов у больных наблюдается на протяжении первых 4—6 мес. болезни (до 40 000 в 1 мм 3 крови). Через 8—10 мес. после заражения, т. е. к началу следующего сезона, остается лишь немного больных (или паразитоносителей), которые могут явиться источником инфекции. Это обстоятельство объясняет то, что в умеренных широтах и в субтропиках кривая сезонного подъема заболеваемости тропической формой малярии неизменно отставала от трехдневной малярии примерно на один месяц — срок, необходимый для первого оборота инфекции (человек — комар — человек).
Для четырехдневной малярии характерна скудная продукция гаметоцитов. Продолжительность болезни — часто до 3 лет.
Типичным экваториальным видом малярийного паразита человека является Р. ovale, ареал которого ограничен странами тропического пояса Африки; динамика его распространения аналогична возбудителю тропической малярии.
Известно более 300 видов и подвидов Anopheles (см. Комары). Однако далеко не все виды (подвиды) имеют эпидемиологическое значение. Многие из них совершенно лишены какой-либо роли в передаче малярии. Значение отдельных видов переносчика определяется способностью заражаться отдельными видами (и штаммами) паразитов, численностью во время эпидемического сезона, степенью их связи с человеком и его жилищем, продолжительностью жизни и многими другими экологическими особенностями. Весьма характерна для малярии выраженная очаговость, обусловленная неравномерным распределением мест выплода переносчика. В пределах даже одного района население отдельных пунктов может резко отличаться по степени пораженности малярией.
Для передачи инфекции особое значение имеет температурный режим, влияющий на развитие плазмодиев в переносчике (таблица 2).
Таблица 2. Продолжительность спорогонии (в сутках) у малярийных паразитов при различных температурных условиях (по Б. П. Николаеву)
В слюнных железах самок Anopheles спорозоиты сохраняют инвазивность не дольше 40—50 дней, но нередко уже через 3—4 недели по окончании спорогонии комары перестают обеспечивать передачу инфекции.
Восприимчивость населения к малярии всеобщая. Только в последние годы появились заслуживающие внимания данные об устойчивости населения некоторых гиперэндемичных по малярии районов к возбудителю трехдневной и тропической малярии.
При первом заражении человека паразитом малярии во всех случаях наблюдается продолжительный (не менее 2—З недель) острый лихорадочный период. При отсутствии лечения он неизменно заканчивается длительной паразитемией, на протяжении которой больной остается источником инфекции. При повторных заражениях постепенно приобретается относительный иммунитет, который выражается в том, что в организме человека число размножающихся паразитов ограничивается некоторым уровнем, а наряду с этим приобретается устойчивость к патогенному действию паразита. При дальнейшем развитии иммунитета паразиты в крови становятся все более редкими и, наконец, могут вовсе не обнаруживаться.
В гиперэндемичных местностях часто наблюдается картина как бы полного иммунитета, поддерживаемого частыми повторными инокуляциями спорозоитов. В этих местностях только дети, особенно младшего возраста, являются источником инфекции, поддерживающим распространение малярии.
О пораженности малярией, помимо данных о заболеваемости, судят по результатам массовых обследований населения на малярию. При этом определяют так называемые малярийные индексы: паразитарный, селезеночный, эндемический, ооцистный, спорозоитный. В практике борьбы с малярией и ее ликвидации в основном используют паразитарный индекс — процент лиц с паразитами в крови среди обследованных.

Источником инфекции при малярии является человек, в крови которого присутствуют половые формы малярийных плазмодиев. В очагах малярии дети в качестве источника инфекции представляют большую опасность, чем взрослые. Это обусловлено отсутствием иммунитета или низкой его напряженностью, что приводит к увеличению интенсивности проникания возбудителя болезни.
Возбудитель проникает в эритроциты, при этом увеличивается количество образующихся гаметоцитов (половых клеток) и продолжительность их носительства. При заражении тропической малярией человек становится источником инфекции через 10- 12 дней и остается им в течение 1-2 недель, пока бесполые паразиты не исчезнут естественным путем или в результате лечения. При других формах малярии человек опасен для окружающих с момента появления бесполых форм до времени их исчезновения.
Передача инфекции от человека к человеку возможна только самками комара рода Анофелес. Возможна передача инфекции от матери к плоду, если мать не болела малярией и не имеет иммунитета. В редких случаях инфекция передается внутривенно при прямом переливании крови от донора-паразитоносителя. При этом вероятность заражения зависит от количества паразитов в донорской крови и способности возбудителя к выживаемости в консервантах. Передача инфекции может быть осуществлена при многоразовом использовании недостаточно обработанных игл, шприцов, систем для переливания крови.
Восприимчивость к малярии высокая. В очаговых районах болеют в основном дети, которые не имеют иммунитета. Сезонность имеет летне-осеннюю направленность. Спад заболеваемости в холодное время года обусловлен уходом комаров в состояние диапаузы на зимовку. В это время возбудитель сохраняется в организме человека, который является носителем малярийного плазмодия для заражения новой популяции комаров с наступлением теплого времени года.
Начальный период болезни (т. е. инкубационный период) в основном зависит от вида возбудителя, но на его продолжительность могут повлиять напряженность иммунитета, климатические условия (в южных районах инкубационный период укорачивается), применение химиопрепаратов в профилактических целях. При тропической малярии начальный период болезни относительно короткий и составляет от 7 до 15 дней. При трехдневной малярии этот период может быть коротким (2-3 недели) или длинным (до 1 года и более). Продолжительность начального периода болезни при четырехдневной малярии от 2 до 5 недель, а при овалемалярии - 2-5 недель.
Период, предшествующий заболеванию, часто отсутствует, но иногда больные жалуются на:
- общую слабость;
- недомогание;
- головную боль;
- познабливание.
Температура тела при этом может держаться на средних цифрах. Чаще всего заболевание начинается остро, с потрясающего озноба. Больной не может согреться. Кожные покровы бледные, холодные на ощупь, появляется умеренная синюшность кожи конечностей.
Отмечаются симптомы интоксикации:
- сильная головная боль;
- одышка;
- рвота;
- мышечные боли.
Озноб в течение нескольких минут (в некоторых случаях в течение 1-2 ч) сменяется чувством жара. Температура тела больного в данный период повышается до 40-41 °С. Кожа сухая, горячая, лицо краснеет. Характерно выраженное возбуждение вплоть до бредовых состояний, потери сознания и развития судорог. Со стороны сердечно-сосудистой системы отмечается падение артериального давления, пульс аритмичный, частый, слабого наполнения и напряжения.
Печень и селезенка увеличены и болезненны при прощупывании. Продолжительность приступа варьируется от 1 ч до 10-15 ч. Окончание приступа сопровождается резким падением температуры тела. Больной предъявляет жалобы на резкую слабость и головокружение. Состояние достаточно быстро нормализуется, и пациент чувствует себя удовлетворительно.
Длительное и тяжелое течение малярии сопровождается развитием гемолитической анемии, стойким увеличением размеров печени и селезенки. Возможна слабо выраженная желтушность кожи и оболочек глаз. Окраска мочи и кала при этом не изменена. На высоте приступа содержание лейкоцитов в крови уменьшается, а в периодах спада температуры отмечаются снижение количества лейкоцитов (лейкопения), повышение СОЭ.
Течение малярии зависит от многих показателей:
- видовая принадлежность возбудителя;
- возраст и иммунологическая реактивность пациента;
- климатические условия и т. д.
Тропическая малярия отличается тяжестью клинических проявлений и нередко сопровождается осложнениями, имеет молниеносный (злокачественный) характер течения и часто заканчивается смертью. При благоприятном исходе длительность заболевания около года, иногда больше. Трехдневная малярия по тяжести течения занимает промежуточное положение. Приступы развиваются через день или ежедневно в строго определенные часы (обычно в первой половине дня). Продолжительность болезни составляет 1,5-2 года.
Четырехдневная малярия характеризуется длительным, но в большинстве случаев доброкачественным течением. Приступы повторяются через два дня, могут быть достаточно продолжительными. При естественном течении больной страдает в течение 3-4 лет (иногда десятилетиями), но проявления заболевания с годами становятся менее выраженными.
Для овале-малярии характерно наиболее легкое течение. Приступы развиваются в вечерние часы или ночью. Иммунитет формируется быстро. Продолжительность заболевания редко превышает 2 года.
Тяжелое течение заболевания может сопровождаться осложнениями:
- малярийной комой;
- малярийным алгидом;
- острой почечной недостаточностью;
- отеком мозга;
- психическими расстройствами.
Малярийная кома обычно развивается при тропической малярии. Проявления обусловлены тяжелыми нарушениями кровообращения в головном мозге.
- менингеальные симптомы;
- оглушенность;
- потеря сознания.
Кожные и сухожильные рефлексы сначала вялые, а в дальнейшем не вызываются. Прогрессивно нарастают сердечно-сосудистая и дыхательная недостаточность, страдает функция почек. При отсутствии адекватной терапии нередко наступает смерть.
Малярийный алгид - редкое осложнение тропической малярии, которое характеризуется острым развитием коллаптоидного состояния. Сознание больного сохранено. Кожные покровы бледные, с общей синюшностью, покрыты холодным липким потом. Пульс нитевидный или не прощупывается. Артериальное давление низкое. Температура тела субнормальная. Может быть жидкий стул, развивается острое обезвоживание организма.
Причиной развития острой почечной недостаточности при малярии является интенсивное разрушение эритроцитов. Характерны глубокое нарушение почечной микроциркуляции, появление в моче гемоглобина, белков и другие признаки. Уменьшение выделяемого объема мочи быстро сменяется анурией (его отсутствием) и уремией (появлением мочевины в крови).
Отек мозга возникает при молниеносной форме трехдневной малярии. Развивается чаще у детей в весенний период. На высоте приступа внезапно появляются сильнейшая головная боль, потеря сознания, судороги. Смерть наступает в связи с остановкой сердечной деятельности и дыхания, что обусловлено вклиниванием продолговатого мозга в большое затылочное отверстие и нарушением деятельности дыхательного и сосудодвигательного центров.
Психические расстройства сопровождаются:
- нарушением сознания;
- двигательным возбуждением;
- галлюцинациями.
Данное осложнение характерно для тропической малярии на высоте подъема температуры тела, особенно в детском воз я заболевания прекращаются после одного-двух приступов. Отсутствие адекватной терапии сопровождается неоднократным повторением приступов (до 10 раз и более), а затем они могут самопроизвольно прекращаться - наступает период видимого благополучия.
В течение данного периода у больного могут возникать рецидивы заболевания - клинические и паразитарные. Клинические рецидивы диагностируют в том случае, когда у больного на фоне удовлетворительного состояния отмечается повторное (иногда неоднократное) повышение температуры тела до высоких цифр. Паразитарные рецидивы характеризуются обнаружением в крови паразитов на фоне полного клинического благополучия. Рецидивы, возникающие в течение первых двух месяцев после окончания первых проявлений заболевания, считаются ранними. Поздние рецидивы развиваются не раньше двух месяцев после клинического выздоровления пациента.
Диагностика и дифдиагностика
Диагноз при типичном течении малярии ставят на основании данных опроса и результатов объективного обследования пациента. Подтверждают диагноз результатами лабораторных методов исследования. Для обнаружения паразитов в крови исследуют толстую каплю крови, окрашенную по Романовскому-Гимзе. Кровь для исследования рекомендуется брать на высоте приступа малярии. При микроскопии выявляют плазмодии в эритроцитах. Для серологической диагностики используют реакцию иммунофлюоресценции, реакцию непрямой гемагглютинации.
На ранних этапах болезни малярию чаще всего приходится различать с:
- гриппом;
- пневмонией;
- пищевой токсикоинфекцией;
- менингоэнцефалитом.
Правильной постановке диагноза в этой ситуации помогает тщательно собранный эпиданамнез и лабораторные методы диагностики.
На поздних этапах болезни при наличии выраженного гепатолиенального синдрома, анемии и (возможно) желтухи малярию следует отличать от:
- сепсиса;
- вирусного гепатита;
- лептоспироза;
- лейкоза;
- брюшного тифа;
- желтой лихорадки;
- бруцеллеза;
- туберкулеза.
Больные малярией должны быть госпитализированы и находиться под постоянным наблюдением:
- измерение температуры тела;
- измерение артериального давления;
- подсчет пульса;
- определение числа эритроцитов;
- содержание гемоглобина;
- количество паразитов в 1 мкл крови (ежедневно);
- цвет и состав мочи;
- объем мочеотделения.
Для специфической терапии используют препараты, действующие на бесполые эритроцитарные формы плазмодиев, на половые формы в крови и тканевые формы в клетках печени.
Наиболее широко применяют хингамин (хлорохин, делагил), назначая его внутрь в течение 3 дней: в первый день суточная доза препарата делится на два приема с интервалом в 6-8 ч, а в остальные дни препарат дается однократно. При наличии значительного количества паразитов в организме курс удлиняется до 5 дней.
Бесполые паразиты исчезают из крови через 48 ч. При назначении хингамина в межприступный период он не предотвращает наступление очередного приступа.
Лечение осложненной тропической малярии должно проводиться экстренно без лабораторного подтверждения (при яркой клинической картине у лиц, вернувшихся из очаговых по малярии регионов) по вышеуказанной схеме. Параллельно со специфической терапией проводят симптоматическое лечение, учитывая характер осложнений. Наличие осложнений требует госпитализации больного в отделение интенсивной терапии.
При тяжелом течении хингамин вводят внутривенно или внутримышечно. Детям раннего возраста внутривенное введение противопоказано, а внутримышечное производится только по жизненным показаниям. Суточная доза при внутривенном введении не должна превышать 8-10 мг дифосфата (5-6 мг основания хлорохина) на 1 кг массы тела больного.
Суточную дозу вводят в 2-3 приема с интервалом 6-8 ч. При внутривенном введении разовую дозу разводят в 20 мл изотонического раствора хлорида натрия и вводят очень медленно через тонкую иглу в течение 10-15 мин (лучше капельно). Быстрое введение препарата может вызвать резкое падение артериального давления и смертельный исход.
При поражении центральной нервной системы рекомендовано внутривенное введение хинина (сульфат хинина, хиноформ, хинимакс) в возрастной дозировке. Для предупреждения рецидивов при трехдневной малярии и малярии овале наряду с обычной схемой назначают примахин (детям до 4-х лет он противопоказан).
Читайте также:


