Кишечные инфекции в узбекистане
Покупая маринованные грибочки у бабушек около метро, питаясь просроченными консервами, отправляясь в путешествие или просто забывая помыть перед едой руки и фрукты-овощи, мы рискуем подцепить кишечную инфекцию. В лучшем случае, это грозит многочасовым просиживанием в уборной. В худшем — инфекционной больницей и даже смертью.
Заражение происходит при попадании возбудителя инфекции через рот, как правило, при употреблении зараженных пищевых продуктов и воды. Всего таких заболеваний более 30. Из них самое безобидное — так называемое пищевое отравление, а самые опасные — холера, брюшной тиф, ботулизм и т.д.
Причины
Возбудителями кишечных инфекций могут быть: бактерии (сальмонеллез, брюшной тиф, холера), их токсины (ботулизм), а также вирусы (энтеровирус, ротавирус) и т.д.
От больных и носителей инфекции микробы выделяются во внешнюю среду с испражнениями, рвотными массами, иногда с мочой. Практически все возбудители кишечных инфекций чрезвычайно живучи. Они способы подолгу существовать в почве, воде и даже на различных предметах. Например, на ложках, тарелках, дверных ручках и мебели. Кишечные микробы не боятся холода, однако все же предпочитают жить там, где тепло и влажно. Особенно быстро они размножаются в молочных продуктах, мясном фарше, студне, киселе, а также в воде (особенно в летнее время).
В организм здорового человека возбудители кишечной инфекции попадают через рот: вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться, если попить парное (некипяченое) молоко или поесть сделанную из него простоквашу, творог или сметану. Кишечную палочку можно съесть вместе с некачественным кефиром или йогуртом. Стафилококковая инфекция комфортно себя чувствует в испорченных тортах с кремом. Возбудители сальмонеллеза (а их известно около 400 видов) попадают к человеку через любые зараженные продукты: куриное мясо и яйца, вареную колбасу, сосиски, плохо промытые или вымытые грязной водой овощи и зелень.
Что происходит?
Изо рта микробы попадают в желудок, а затем в кишечник, где начинают усиленно размножаться. После попадания микробов в организм наступает бессимптомный инкубационный период, продолжающийся, в большинстве случаев, 6-48 часов.
Симптомы заболевания вызывают как сами микробы, так и выделяемые ими токсины. Кишечные инфекции могут протекать в виде острого гастрита (с рвотой и болями под ложечкой), энтерита (с поносом), гастроэнтерита (с рвотой и поносом), колита (с кровью в экскрементах и нарушением стула), энтероколита (с поражением всего кишечника).
Одно из самых неприятных последствий, возникающих при кишечных инфекциях — обезвоживание организма вследствие рвоты и/или поноса. Особенно тяжело эти болезни протекают в раннем детском возрасте и у пожилых людей. Результатом резкого обезвоживания могут стать почечная недостаточность и другие тяжелые осложнения, в частности, дегидратационный (связанный с потерей жидкости) шок.
Как проявляются?
Кишечные инфекции, как и все остальные инфекционные заболевания, всегда случаются неожиданно. В самом начале заболевания человека беспокоит слабость, вялость, снижение аппетита, головная боль, повышение температуры — симптомы, напоминающие обычное ОРЗ. Однако через некоторое время возникает тошнота и рвота, появляются схваткообразные боли в животе, понос с примесью слизи, гноя или крови (например, при дизентерии). Может беспокоить жажда и озноб.
Для инфекций этой группы характерны следующие симптомы (по отдельности или в сочетании друг с другом):
- повышенная температура;
- тошнота, рвота;
- боль в животе;
- понос;
- избыточное газообразование в кишечнике (метеоризм).
Иногда кишечные инфекции не имеют видимых симптомов, но сопровождаются выделением возбудителей. В плане распространения инфекции такое носительство особенно опасно — ничего не подозревающий человек становится постоянным источником микробов, заражая окружающих.
Диагностика и лечение
Очень важно отличить кишечную инфекцию от других заболеваний со сходными симптомами: небактериального пищевого отравления (например, лекарствами), острого аппендицита, инфаркта миокарда, пневмонии, внематочной беременности и т.д.
При появлении симптомов, напоминающих острую кишечную инфекцию, необходимо обратиться к инфекционисту. Для того, чтобы правильно поставить диагноз, врач назначит бактериологическое исследование кала или рвотных масс. Дополнительно могут применяться серологические методы диагностики (для выявления антител к возбудителям инфекции).
Лечение кишечных инфекций является комплексным и включает в себя: борьбу с микробными ядами, самими микробами, а также с обезвоживанием организма. Кроме того, больные должны соблюдать правильную диету и с помощью специальных препаратов восстанавливать нормальную микрофлору кишечника.
Профилактика
Чтобы уберечься от острых кишечных инфекций, достаточно соблюдать следующие несложные правила: пить воду и молоко только в кипяченом виде, мыть овощи и фрукты горячей водой с мылом, соблюдать правила и сроки хранения пищевых продуктов, мыть руки перед едой и не грызть ногти.
Все любят и ждут лето! Но именно летом отмечается значительный рост острых кишечных инфекций
Все любят и ждут лето! Лето это не только сезон отпусков, но и время пополнения энергии, восстановления иммунитета, можно забыть о простудах, гиповитаминозе, вдоволь поесть свежих фруктов и овощей. Но именно летом отмечается значительный рост острых кишечных инфекций.

Что такое кишечная инфекция?
Кишечные инфекции представляют собой большую группу заразных заболеваний, которые повреждают желудочно-кишечный тракт. Причиной инфекции могут стать вирусы, бактерии, а также продукты их жизнедеятельности (токсины).
Почему летом?
На основе статистики кишечные инфекции можно отнести к настоящим сезонным заболеваниям, пик которых приходится на летний период. Причин такой сезонности несколько:
• летом мы чаще пьем некипяченую воду из-под крана и из родников;
• летом мы чаще употребляем свежие овощи и фрукты, которые не всегда тщательно вымыты и обеззаражены;
• летом пищевые продукты (особенно мясо, молоко, рыба) портятся быстрее, хотя признаки порчи могут быть практически незаметны;
• летом появляется большое количество насекомых - переносчиков инфекции. Доказано, например, что на теле одной мухи перемещается до 10 миллионов бактерий! Остается только гадать, сколько из них болезнетворных;
• летом мы пьем больше воды, которая разбавляет желудочный сок, ослабляя его защитное действие.
Неприятные симптомы
Симптомы проявляются с общей вялости, слабости, плохого аппетита, возможно чувство тяжести в желудке, головные боли, усталость в глазах. Чуть позже наступает рвота, диарея, боли в животе, возможно - высокая температура, озноб. В среднем, с момента попадания микробов в организм, неприятные симптомы проявляются в течение 6-48 часов. Существуют некоторые отличия в проявлении наиболее опасных заболеваний.
При дизентерии понос имеет характер очень частого стула, который характеризуется обилием слизи, болезненными частыми позывами к опорожнению кишечника, не приводящими к желаемому результату. Помимо слизи в стуле может присутствовать кровь и гной. Температура во многих случаях бывает высокой.
При сальмонеллезе поносу часто предшествует рвота, стул не такой частый, но зато обильный. Температуры в легких случаях может не быть.
Холера - редкое, но очень опасное заболевание. Опасна она тем, что человек за счет неукротимой рвоты и поноса теряет смертельно опасное количество жидкости. К счастью заразиться холерой в настоящее время непросто, хотя отдельные случаи и бывают.
Энтеровирусная и ротавирусная инфекции характеризуются частым стулом, температурой, иногда может быть сыпь на коже. Нередко им предшествует насморк и другие симптомы простуды (это получило ошибочное название "грипп с кишечными проявлениями", хотя к гриппу никакого отношения и не имеет). Их лечение не требует применения антибиотиков.
Чем опасны кишечные инфекции?
Конечно, частые позывы к стулу и его нарушение уже сами по себе неприятны. Однако основная опасность кишечных инфекций заключается в быстром обезвоживании организма. Дело в том, что с рвотой и жидкими испражнениями мы теряем очень много влаги, а нарушенный баланс ионов натрия и калия мешает быстрому восстановлению водных ресурсов.
Лечение
Лечение кишечных инфекций осуществляется в нескольких направлениях: это нейтрализация токсинов, восстановление водного баланса, а также уничтожение патогенных микробов.
На сегодняшний день становится все более популярным прием препаратов, которые активизируют, восстанавливают полезную микрофлору кишечника и помогают победить патогенные бактерии.
- В составе Лацидофила специально отобранные учеными Института Розель живые лактобактерии, которые действуют с первого дня приема антибиотиков.
- В каждой капсуле Лацидофила содержится 2 миллиарда лактобактерий, только такая дозировка является эффективным при приеме вместе с антибиотиком.
- В составе Лацидофила нет условно-патогенных бактерий, что обеспечивает безопасность применения препарата.
- Высокая резистентность к воздействию желудочного сока и желчных кислот.
После 30- минутного нахождения в кислой среде желудка выживало свыше 80 процентов обоих микроорганизмов.
- Содержащиеся в Лацидофиле-WM бактерии обладают способностью прикрепляться к рецепторам кишечной стенки и сохраняться в живом виде до 7- 15 дней.
- Бактерии Лацидофила попадая в кишечник создают условия для восстановления собственной полезной микрофлоры, усиливают защиту от болезнетворных микроорганизмов и их токсинов, укрепляют физический барьер и повышают местный иммунитет.
- Лактобактерии продуцируют молочную кислоту, лизоцим, обладают антимикробным действием против E.coli , Salmonella, Shigella
- Лацидофил можно принимать с первого дня жизни, детям, взрослым, беременным женщинам.
- Лацидофил - соответствует всем строгим требованиям Всемирной организации здравоохранения в качестве и эффективности пробиотиков.
Способ применения препарата Лацидофил:
Для восстановление и нормализация микрофлоры кишечника, улучшение пищеварения:
- детям 6-12 месяцев по 1 капсуле 1 раз в день,
- детям от 1-3 года по 1 капсуле 2 раза в день,
- детям старше 3-х лет по 1 капсуле 3 раза в день,
- взрослым по 1-2 капсуле 3 раза в день до исчезновения симптомов.
Затем может использоваться режим поддержки нормальной микрофлоры кишечника.

Дата публикации: 10.01.2017 2017-01-10
Статья просмотрена: 283 раза
Факультативность признаков многих инфекционных заболеваний, обязывает представителей различных клинических направлений, быть информированным в вопросах их диагностики и профилактики. С другой стороны, больной с инфекционной патологией страдающий каким-либо хроническим заболеванием неинфекционной природы, должен получить полноценную специфическую помощь от инфектолога. В этом направлении предстоит решать целый ряд научно-прикладных проблем с участием различных медицинских специалистов.
Ключевые слова: острые кишечные инфекции, заболеваемость, этиологическая структура, возрастная структура, ретроспективный анализ.
Optionality of symptoms of many infectious diseases, obliges representatives of various clinical directions, to be informed in questions of their diagnostics and prophylaxis. From other party sick with infectious pathology having any chronic disease of the noninfectious nature, has to receive the full specific help from an infektolog. In this direction it is necessary to solve a number of scientific and applied problems with participation of various medical experts.
Keywords: acute intestinal infections, diseases, etiological structure, age structure, retrospective analysis.
Вопросы охраны здоровья населения Узбекистана, его благосостояние, является приоритетным направлением Правительства РУз и Президента республики Мирзиёева Ш. М. Достигнутые успехи в борьбе с инфекционными и паразитарными заболеваниями, во многом, являются результатом мероприятий проводимых в последние годы. Интеграционные и инновационные тенденции, охватившие все сферы нашей жизнедеятельности, в немалой степени, касаются здравоохранения в частности, эпидемиологии и инфектологии. Благодаря совместным усилиям эпидемиологов, бактериологов, инфекционистов, гигиенистов и представителей клинических направлений, не допускается завоз и распространение особо опасных инфекций на территорию нашей Республики [2, 4].
Общеизвестно, что острые диарейные заболевания занимают одно из ведущих мест в детской патологии, в том числе в условиях Узбекистана, природно-климатические особенности которого способствуют широкому распространению кишечных инфекций, в том числе, шигеллезов, особенно среди детей до 14 лет.
Острые кишечные инфекции (ОКИ) по эпидемиологической значимости, социально-экономическому ущербу занимают одно из первых мест в Республике Узбекистан. Развитие и распространение ОКИ обусловлено такими факторами передачи как качество и количество питьевой воды, характер и условия водопользования, социально-экономическое состояние, санитарно-гигиеническое воспитание населения [1, 3].
Материалы иметоды исследования
Изучены эпидемиологические особенности ОКИ и шигеллезов среди населения за 2008–2013 годы по материалам ЦГСЭН Ташкентской области Республики Узбекистан. Ташкентская область относится к одной из административных территорий республики, суммарные показатели заболеваемости ОКИ и шигеллезов которой в изучаемый период превышали средне республиканский уровень.
Результаты иобсуждение
Ретроспективный анализ материалов заболеваемости ОКИ и шигеллезами по Ташкентской области выявил тенденцию к стабилизации заболеваемости ОКИ за 2008–2012 годы и тенденцию к снижению заболеваемости шигеллезами, доля которой уменьшалась от 22,5 до 13,9 % (2013 г). В 2013 году заболеваемость ОКИ и шигеллезами по сравнению со среднемноголетними уровнями (2008–2012 гг.) существенно снизилась (t >2) соответственно на 18,9 и 27,8 %.
Результаты оценки уровней заболеваемости ОКИ и шигеллезами по территории показали существенные различия уровня и динамики заболеваемости ОКИ и шигеллезов в городах и районах. Сельское население болело шигеллезами чаще городского (52,9 % и 47,1 %, соответственно.) Это связано как с инфраструктурой, особенностями быта и поведения населения, так и качеством и эффективностью проводимого за ОКИ и шигеллезами эпидемиологического надзора. Одной из причин такого положения может быть состояние диагностической работы. Очаговость ОКИ и шигеллезов характеризовалась в основном единичными случаями как по месту жительства, так и с организованных коллективах. Своевременное выявление этиологической структуры острых диарейных заболеваний позволяет целенаправленно организовать и провести профилактические и противоэпидемические мероприятия по борьбе с этими инфекциями.Расшифровка этиологической структуры ОКИ за указанный период составляла в среднем 9,3 % при колебаниях с 11,5 до 6,5 %, а шигеллезами — 61,0 % при колебаниях от 70,2–52,2 % в отдельные годы.
В 2013 году % расшифровки этиологической структуры ОКИ уменьшился с 11,5 до 6,5 %, а дизентерии — с 70,0 % до 52 %. Сложности в определении этиологической структуры могут быть связаны со слабой материально-технической базой баклабораторий ЦГСЭН районов, городов и области, с недостаточной обеспеченностью диагностиками, питательными средами, реактивами, а также нарушением правил забора, доставки, материала для лабораторного исследования и квалификацией бактериологов. Доминировала в этиологии ОКИ условно патогенная микрофлора: цитробактер (27,7 %), протеи (19,8 %), энтеробактерии (14,8), ЭПКП (10,8 %), а также стафилококки (10,4 %). Значительно реже выделялись клебсиеллы, серрации, ротовирусы, иерсинии. Среди выделенных культур шигеллезов преобладали культуры вида Флекснер (в среднем 87 %) и Зонне (4,2 %), при этом уровни заболеваемости шигеллеза Флекснер превышали уровни заболеваемости шигеллезом Зонне.
Анализ годовой динамики заболеваемости позволяет заключить, что как для ОКИ, так и для шигеллезов был характерен летне-осенний период подъёма (5–6 месяцев). На месяцы сезонного подъема ОКИ приходилось 71,8 %, шигеллезов — 66 % годовой заболеваемости. Удельный вес заболеваемости ОКИ в период сезонного подъема, обусловленных действием сезонных факторов, равнялся 51,5 %, шигеллезов — 47,3 %. Наиболее высокая заболеваемость регистрировалась в июле и августе. При применении оценки достоверности разности показателей методом средних ошибок не были выявлены статистически достоверные различия в показателях сезонности ОКИ и бактериальной дизентерии (t 2) исамая поражаемая ОКИ и шигеллезами была группа детей до6-ти лет.Вболее старших возрастных группах населения увеличивался удельный вес больных шигеллезами. Наиболее уязвимым контингентом являлись дети первых 3-х лет жизни, интенсивные показатели заболеваемости которых ОКИ и шигеллезами превышали заболеваемость взрослых соответственно в 11 и 7 раз, что объясняется не только особенностями возрастной реактивности детского организма, но и различиями в путях и факторах передачи. Дети до года в 3 раза чаще болели ОКИ, чем шигеллезами. Установлено преимущественное поражение как ОКИ (50,1 %), так и шигелезами (35 %) детей ясельного возраста домашнего воспитания. Заболеваемость ОКИ и шигеллезами детей дошкольного возраста в группе неорганизованных многократно превышала таковую в группе организованных. Среди школьников доля заболеваемости ОКИ и шигеллезами составляла соответственно 4,6 % и 5,3 %. Наиболее частым путем передачи возбудителей как ОКИ, так и шигеллезов выявлен алиментарный, а из установленных (в среднем 95,4 %) факторов передачи были пищевые продукты. Это — овощи и фрукты (27,6–46,5 %), молоко и молочные продукты (12,7–10,9 %), мясные продукты (0,4–5,5 %), приобретенные в государственных и частных объектах торговли, на рынках, в условиях уличной распродажи. При употреблении пищи домашнего приготовления заражение происходило в 23,5–40,5 %. Нарушение технологии приготовления и хранения пищи в домашних условиях, несоблюдение личной гигиены матерями (16,5 %) при вскармливании являлись причиной заболевания ОКИ и дизентерии детей первых 2 лет жизни.
Имело место несоответствие санитарным нормам пищевых продуктов в 8,9–4,2 % проб. На нарушение санитарно-гигиенического режима в детских дошкольных учреждениях и школах указывает большой процент положительных смывов (от 3,0 % до 10,3 %) с объектов внешней среды. Заражение как в городах, так и преимущественно в сельской местности происходило при употреблении, водопроводной (4,2 %), колодезной, привозной воды и воды открытых водоемов (8,2 %), не отвечающих санитарно-гигиеническим требованиям. В области по сравнению с 2008 годом в 2013 г. обеспеченность населения централизованным водоснабжением увеличилась на 4,2 %. Городское население обеспечено централизованным водоснабжением на 100 %, но регистрировались аварийные ситуации, сельское — на 69,7 %. Пробы воды в 5,2 % из коммунальных водопроводов и в 7,5 % из ведомственных не соответствовали нормам по микробиологическим показателям. Канализацией обеспечено население городов на 66,9 %, а население райцентров на 20,2 %, что может быть причиной повышенного риска заболеваемости населения ОКИ и шигеллезами. Для дальнейшего снижения заболеваемости ОКИ и шигеллезами в области необходимо проведение комплекса мероприятий, вытекающих из четко организованного эпидемиологического надзора за ОКИ и шигеллезами, а также работы по санитарно-гигиеническому воспитанию населения.
Выводы
1. Установлено снижение заболеваемости ОКИ и шигеллезами в Ташкентской области Республики Узбекистан в 2013 г. по сравнению со средне-многолетними уровнями 2008–2012 гг. (t>2) и снижение доли заболеваемости шигеллезами в сумме ОКИ, а также неравномерность распределения заболеваемости ОКИ и шигеллезами по городам и районам. Расшифрована этиологическая структура ОКИ в среднем 9,3 %, шигеллезами — 61 %.
2. Выявлен летне-осенний подъём с пиком в июле-августе месяцах. Дети до 14 лет болели чаще ОКИ (67,4 %), чем шигеллезами (56,7 %), доля пораженных детей дошкольного возраста — 60,1 % и 47,7 % соответственно, преимущественно это дети домашнего воспитания (t>2). Взрослое население болело реже ОКИ в 11 раз, шигеллезами в 7 раз детей до 3-х лет.
3. Наиболее часто заражение происходило через пищевые продукты при нарушении технологии приготовления и хранения пищи в домашних условиях, при употреблении водопроводной, колодезной, воды открытых водоемов, особенно в условиях сельской местности, несоблюдении личной гигиены (16,5 %). Сельское население обеспечено централизованным водоснабжением на 69,7 %.
Профилактика острых кишечных инфекций (ОКИ)
Профилактике кишечных инфекционных заболеваний уделяется огромное внимание. На этом пути достигнуты определенные успехи, однако кишечные инфекции и сегодня остаются одной из серьезнейших проблем здравоохранения.
В структуре инфекционной патологии кишечные инфекции составляют около 20%, нанося значительный экономический ущерб.
Острые кишечные инфекции могут встречаться в любое время года, но пик заболеваемости бактериальными инфекциями приходится на летний сезон. Большинство возбудителей кишечных инфекций отличаются высокой устойчивостью. Например: возбудители брюшного тифа и паратифов остаются жизнеспособными в молоке более 70 дней, в воде несколько месяцев. Дизентерийные микробы живут и размножаются в молоке около 6 дней, в речной воде сохраняются до 35 дней, вирусы сохраняют жизнеспособность на различных объектах окружающей среды от 10-15 дней до 1 месяца, в фекалиях - до 7 месяцев.
Как проявляются кишечные инфекции?
Как правило, они начинаются остро, с повышения температуры, жидкого стула, болей в животе, может быть тошнота и рвота.
Основные распространители кишечных инфекций - больные люди. Опасными могут быть не только те, у кого кишечное расстройство ярко выражено, но и люди больные настолько легко, что они даже не обращаются за медицинской помощью. Именно среди них особенно часто обнаруживаются носители заразных микробов. Не менее опасны практически здоровые бактерионосители, ведь их не изолируют, они широко и свободно общаются с другими людьми и, не считая себя способными заражать, не соблюдают мер предосторожности.
При всех кишечных инфекциях наиболее заразны выделения больного. Недуг же развивается лишь в том случае, когда микроб попадает в организм через рот. В большинстве случаев в этом повинны наши собственные руки. Сначала микробы попадают на них - достаточно для этого взяться за ручку дверей или спускового устройства туалета, прикоснуться к предметам, которыми пользовался больной, и позабыть о необходимости вымыть руки! С загрязненных рук микробы могут попасть в пищевые продукты. В фарше, мясе, холодных закусках, молоке, молочных продуктах, кремовых изделиях, салатах условия для жизни и размножения кишечных микробов самые благоприятные. При этом сами эти зараженные продукты кажутся вполне свежими, пригодными к еде. Вот почему всем, кто готовит пищу, надо соблюдать большую осторожность. Соблюдение правил приготовления пищи и хранения продуктов - важная защитная мера. В каждом доме надо иметь отдельные доски для разделки сырого и вареного мяса, рыбы, овощей. Если пользоваться одной доской, одним и тем же ножом, в уже сваренные продукты могут быть внесены опасные микробы. Уже через два-три часа они при комнатной температуре размножаются и достигнут такого количество, которое способно вызвать заболевание.
В связи с этим следует напомнить: продукты, особенно вареные, необходимо хранить на холоде, всячески оберегать их от мух и перед едой подвергать термической обработке.
Еще один важный путь передачи возбудителей - загрязненная вода. В жаркие месяцы большую осторожность должны проявлять все, кто выезжает отдыхать за город - всегда следует брать с собой запас кипяченой воды, чтобы не приходилось пользоваться непроверенными источниками. Купленные на рынках овощи и фрукты необходимо промывать кипяченой водой. Заразиться можно и купаясь в реке, пруде, озере, ведь, нередко при этом люди заглатывают воду.
Самый надежный путь предупредить распространение кишечных заболеваний - заранее обезвредить источник инфекции. Вот почему своевременное обращение в лечебное учреждение при любом расстройстве желудочно-кишечного тракта приобретает исключительное значение. Врач может при необходимости изолировать больного, провести дезинфекцию, начать лечение.
1. Выбор безопасных пищевых продуктов.
2. Тщательное приготовление пищи.
3. Употреблять пищу по возможности сразу после приготовления.
4. Тщательно хранить пищевые продукты.
5. Тщательно подогревать приготовленную заранее пищу.
6. Не допускать контакта между сырыми и готовыми пищевыми продуктами.
7. Часто мыть руки.
8. Содержать кухню в чистоте.
9. Защищать пищу от насекомых, грызунов и других животных.
10. Использовать качественную, чистую воду.

МОСКВА, 3 июл — РИА Новости. Российские туристы нередко возвращаются после отпуска на популярных зарубежных курортах с экзотическими инфекциями; чтобы не испортить впечатления от отдыха, врачи, опрошенные РИА Новости, рекомендуют заранее сделать необходимые прививки, пить за границей только бутилированную воду, не купаться в непонятных водоемах и не пробовать на базарах немытые овощи и фрукты.
Энтеровирус и сифилис — не редкость

Туркомпания должна дать все разъяснения об эпидситуации по той стране, куда выезжает турист. "Это входит в их обязанности, и компания должна дать перечень инфекций, от которых туристы обязаны привиться. Это есть в законе об основах туристической деятельности", — добавила врач.
Она рассказала, что российские туристы нередко привозят из своих заграничных отпусков всевозможные инфекционные заболевания. "К нам приезжают из Болгарии и Турции с энтеровирусными параличами и энтеровирусной полиневропатией (множественное поражение периферических нервов). Сейчас у нас в отделении трое таких детей", — сообщила Скрипченко.
Недавно в медучреждение поступили дети, которые вернулись из Туниса и Греции с энцефаломиелополирадикулоневритом (поражение всех отделов нервной системы инфекционной или токсической природы), отметила врач. В прошлом году были дети из Болгарии и Турции с серозными менингитами, сообщила Скрипченко.
"Из-за кордона в принципе можно и сифилис привезти, и ВИЧ-инфекцию", — считает главный инфекционист ФМБА России Владимир Никифоров.
В Тунисе — бешенство, в Таиланде — малярия

Тем, кто собирается на отдых в Египет или в Турцию, необходимо сделать прививки от гепатитов А и В и брюшного тифа, предупредила врач. "Ни в Египте, ни в Турции никаких специфических инфекций нет, и привозят обычные кишечные инфекции и брюшной тиф", — отметил в свою очередь Никифоров.
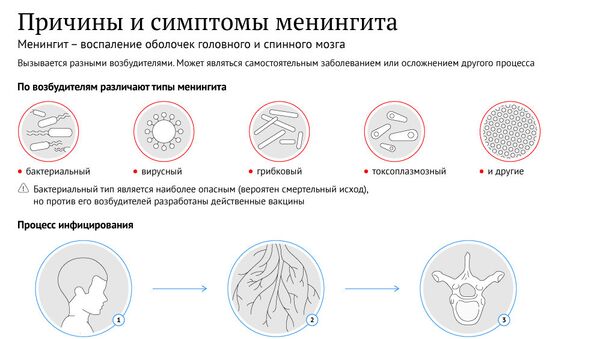
"Если мы едем в Саудовскую Аравию и Объединенные Арабские Эмираты, то там малярия, поэтому нужно брать с собой противомалярийные препараты", — пояснила Скрипченко. Кроме того, в Саудовской Аравии есть менингит и перед поездкой в эту страну желательно сделать прививку от менингококковой инфекции, советует она.
В Индии можно заразиться гепатитом А, брюшным тифом, японским энцефалитом (это острая инфекционная болезнь из группы комариных вирусных энцефалитов), малярией и лихорадкой Денге, сообщила Скрипченко. В Таиланде также есть малярия, лихорадка Денге, японский энцефалит, лептоспироз (этой инфекцией можно заразиться при контакте с животными, при купании в водоемах), предупредила врач.
Лихорадку Денге можно привезти также из любимой россиянами Кубы, отметил Никифоров. "У нас ее нет, потому что для развития этого заболевания необходимы высокие температуры и комары-переносчики", — заметил он.
Собираясь в страны Африки и Южной Америки, надо обязательно привиться от желтой лихорадки, добавила Скрипченко.
Шаурма в забегаловках и фрукты на базарах
Находясь на отдыхе, надо купаться только в отведенных для этого местах и не надо глотать воду. "Там, где есть официальные пляжи, там за водой следят", — пояснила инфекционист.
Главный инфекционист ФМБА России настоятельно не рекомендует пить неизвестную воду. "Носить с собой бутилированную воду, желательно без газа", — сказал он и добавил, что если жалко денег на бутилированную воду, то можно кипятить воду из-под крана и пить ее.
Скрипченко напомнила, что энтеровирусная инфекция попадает в организм человека через рот, поэтому овощи и фрукты должны быть хорошо вымыты, а вода или еда должна подвергаться тщательной термической обработке.
"Не есть во всяких забегаловках шаурму , не пробовать на базарах овощи и фрукты", — сказал Никифоров.
На отдыхе можно также заразиться разными паразитарными заболеваниями, в том числе и глистами, пояснила Скрипченко.
Вернувшись из заграничного отпуска, в первые две недели нужно следить за самочувствием, отметила врач. "Недомогание, лихорадка, боли в суставах и мышцах, рвоты, если человек пожелтел, то, конечно же, нужно вызвать домой врача и поставить его в известность о том, что вы были на отдыхе в том или ином регионе мира", — сообщила Скрипченко.
Аптечка хорошо, но врач лучше

Можно взять также антибактериальные препараты от кишечных инфекций и противовирусные лекарства, считает Скрипченко. "Это неспецифическая, но противовирусная защита в случае гриппа или респираторной инфекции или с целью профилактики", — отметила детский инфекционист.
Если в стране, куда россияне отправляются на отдых, есть малярия, то лучше взять с собой противомалярийный препарат, потому что чем раньше начато лечение, тем оно эффективнее, пояснила она.
Он считает, что не надо экономить на медицинской страховке, и при возникновении экстренных состояний обращаться к врачу.
Читайте также:


