Какие могут быть очаги хронической инфекции

Как известно, с инфекционными поражениями орофарингеальной зоны сталкивается каждый. Но мало кто задумывается о возможных последствиях перенесённых заболеваний, о бесконтрольном лечении антибактериальными препаратами без консультации специалиста. К сожалению, зачастую такие, казалось бы, рутинные заболевания, как ангины, хронический тонзиллит или гайморит, могут привести к фатальным последствиям в виде развития осложнённых форм инфекционного эндокардита. Низкая настороженность населения и врачей первичного звена в этом вопросе ведёт порой к неразрешимым проблемам.
На что обратить внимание после перенесённых инфекционных заболеваний верхних дыхательных путей, какие симптомы наиболее характерны, кто может оказать необходимую специализированную помощь, а также на другие злободневные вопросы нам поможет ответить врач-кардиолог д-р мед. наук, профессор, ведущий научный сотрудник отделения хирургического лечения дисфункций миокарда и сердечной недостаточности РНХЦ им. В. Б. Петровского Фролова Юлия Валерьевна.
— Юлия Валерьевна, добрый день! Сегодня мы хотели бы осветить тему, которая никогда не теряла свою актуальность, но не поднималась до обсуждения в широких кругах. Несмотря на тяжёлые локальные и системные осложнения, которые может принести инфекционное поражение верхних дыхательных путей, практически каждый из нас привык купировать симптомы с помощью жаропонижающих и других средств, а также бесконтрольно использовать антибактериальные препараты, что зачастую приводит к необратимым последствиям. Одним из самых грозных поражений является инфекционное повреждение сердца. Как известно, несанированные очаги хронической инфекции (ангина, хронический фарингит, хронический тонзиллит) являются причиной ревматического порока сердца. Насколько велика опасность поражения сердца у взрослого человека при недолеченной инфекции? Какие факторы увеличивают вероятность такого исхода?

Главным пусковым механизмом в развитии классической формы ревмокардита, как одного из осложнений ревматизма, является острая стрептококковая инфекция, которая чаще всего локализуется в слизистой оболочке верхних дыхательных путей. Так у 80 % обследуемых пациентов с ревмокардитом, обнаруживаются высокие титры антистрептококковых антител различных серотипов, свидетельствующие о когда-то перенесённой стрептококковой инфекции.
К болезням, вызывающим ревмокардит, относят частые ангины, хронические гайморит, фарингит или тонзиллит. Ревмокардит является самым значимым проявлением ревматической лихорадки, позволяющим оценить тяжесть основного заболевания и определить тактику лечения пациента.
Что касается международной статистики, то даже при единичном случае ревматической атаки порок сердца формируется в 15–20 % случаев, порою приводя к быстрому разрушению сердечных клапанов.
На данный момент мы чаще сталкиваемся с осложнёнными формами обсуждаемой нозологии, так как в 90-е годы в связи с распадом СССР выявлению и лечению ревматизма не придавалось необходимого значения.
— Существуют ли группы риска развития ревматического или инфекционного порока сердца?

Кроме того, характерными являются и общие признаки интоксикации, такие как быстрая утомляемость организма, снижение аппетита, повышенное потоотделение, бледность кожи, аритмия, одышка и кашель при повседневных нагрузках, частичная потеря работоспособности, апатия, и, конечно же, повышение температуры тела. Ревмокардит с изолированным поражением эндокарда не отличается активностью клинических проявлений, но специалист в области кардиологии может заподозрить наличие у пациента ревмокардического эндокардита на основании данных осмотра и аускультации, при которой выявляется шум в проекции клапанов сердца.
Хочется отметить, что формирование ревматических пороков сердца, как правило, происходит в течение очень длительного времени. Если пациент впервые перенёс ревматическую лихорадку в детском или подростковом возрасте, то следующее обращение к врачу уже по поводу сердечной патологии может случиться через 15–20 лет. Поэтому часто ревматическое поражение клапанов сердца является находкой в процессе профилактического обследования.
— Да, обязательно. Такие пациенты не менее одного раза в год должны наблюдаться у кардиолога и ревматолога, а также проводить ежемесячную бициллинопрофилактику.
— Может ли возникнуть инфекционный эндокардит без длительной предшествующей циркуляции бактерий в крови?
— Безусловно, может. Согласно последним национальным и международным клиническим рекомендациям по диагностике и лечению ИЭ, последний может возникать как в первые 8 недель, так и в более поздние сроки от начала заболевания. Также может возникать при проведении некорректной антибиотикотерапии. Рецидив заболевания может возникнуть через 6 месяцев после манифестации болезни, когда регистрируются повторные эпизоды ИЭ, вызванные теми же микроорганизмами.
— Для возникновения ИЭ может быть достаточно лишь одного контакта с инфекционным агентом?
— Нужно ли при однократно перенесённой ангине спешить провести исследование сердца (ЭКГ, ЭхоКГ)?
— Каждый человек должен хотя бы раз в год проходить профилактический осмотр. Решение вопроса об объёме проводимых методов исследований принимает поликлинический специалист. Поэтому если человек столкнулся с тем или иным респираторным заболеванием, то прежде всего ему необходимо обратиться к врачу, а не думать, что методы лечения ОРВИ всегда стандартные и подходят как его друзьям или соседям, так и ему. При выявлении же патологии сердца и присутствии перечисленных ранее клинических симптомов такому пациенту будет рекомендовано более детальное и расширенное кардиологическое обследование для решения вопроса о выборе тактики адекватного лечения.
— Имеет ли смысл при перенесённых респираторных инфекциях и субъективном подозрении на ИЭ обратиться в клинику и сдать анализ крови на определение уровня антистрептококковых АТ?
— Каковы первые признаки инфекционного эндокардита и каковы последствия при отсутствии адекватного лечения?
Без адекватного лечения заболевание прогрессирует и приводит к достаточно серьёзным осложнениям со стороны сердечно-сосудистой системы: быстрое развитие и прогрессирование сердечной недостаточности (ухудшающей в разы прогноз и течение ИЭ), разрушение клапанов сердца, эмболический синдром, встречающийся в 75 % случаев и формирующийся в результате отрыва вегетаций, которые образуются на клапанах в процессе ИЭ. Этот синдром встречается более чем у 35 % пациентов чаще среди инъекционных наркоманов и может включать в себя поражение сосудов головного мозга, коронарных сосудов, сосудов почек, селезёнки, лёгких с развитием тромбоэмболии лёгочной артерии, пневмонии, инфарктов.
Но самым грозным осложнением несвоевременно диагностированного ИЭ является септический шок, приводящий к высокому уровню летальности (по данным различных зарубежных авторов эти цифры колеблются от 14 до 41 % случаев).
— Как часто инфекционные мио- и эндокардиты становятся причиной формирования пороков сердца во взрослом возрасте?
— Согласно национальным клиническим рекомендациям за 2016 год, заболеваемость ИЭ в РФ составляет более 10 тыс. человек в год, из которых более 2,5 тыс. уже нуждаются в хирургическом вмешательстве! Для сравнения в Великобритании ежемесячно регистрируется более 35 случаев заболевания ИЭ, при этом мужчины (преимущественно в трудоспособном возрасте от 20 до 50 лет) болеют в 1,5–3 раза чаще женщин. И только 25 % случаев приходится на возрастную группу от 60 лет и старше.
Частота первичного ИЭ с поражением нативных клапанов сердца составляет до 70 % случаев.
— Такие цифры, конечно, должны настораживать и требовать пристального внимания людей, попадающих в ту или иную группу риска. Каковы особенности возникновения и течения мио- и эндокардитов у людей с ослабленным иммунитетом, у лиц пожилого возраста, у больных сахарным диабетом?
— Чаще всего у пожилых людей и пациентов, страдающих сахарным диабетом, а также среди алкоголиков и наркоманов ИЭ протекает молниеносно. В 1–3 % случаев развивается Триада Ослера (или австрийская триада), включающая в себя развитие пневмонии, менингита и эндо/миокардита с формированием клапанных и параклапанных абсцессов, вплоть до полного разрушения створок клапанов сердца.
— Можно ли утверждать, что инфекционные мио- и эндокардиты преимущественно являются результатом недостаточного внимания к своему здоровью самих пациентов и ошибками при ведении больных, ранее перенёсших острые инфекционные заболевания (ангину, дифтерию, ОРВИ и т. д.)?
Огромное значение, безусловно, играет профилактика, которая может являться как первичной, в частности ведение здорового образа жизни, систематическое закаливание, ежедневные физические нагрузки, ходьба не менее 5–7 км в сутки, плавание 2-3 раза в неделю, борьба с ожирением, так и вторичной: ежегодное прохождение диспансеризации в поликлинике с осмотром у кардиолога и ревматолога, своевременное лечение хронических инфекционных заболеваний.
Глубокоуважаемые коллеги, друзья!
Значимость этой даты высока и определяется, прежде всего, осознанием мировым социумом опасных тенденций высокотехнологичного века, приобретающих в наши дни характер эпидемии. Миссия профессионального медицинского общества заключается в оказании помощи населению планеты в направлении улучшения самочувствия и продления жизни. Приоритетной задачей медицинских работников является осуществление профилактических мер с целью предупреждения развития у жителей планеты таких заболеваний, как артериальная гипертензия, ожирение, инсульт, инфаркт, а также тщательный мониторинг развития и прогрессирования вышеперечисленных заболеваний. Если раньше в зону риска ишемического инсульта и инфаркта миокарда входили преимущественно пожилые люди, то сегодня данное заболевание диагностируют у лиц всех возрастов, включая подростков и детей. По мнению Всемирной федерации сердца, 80 % случаев преждевременной смерти от инфарктов и инсультов можно предотвратить, если контролировать употребление табака, следить за питанием и вести активный образ жизни. Таким образом, праздник, посвященный сердцу и его защите от всевозможных отрицательных факторов, в настоящее время актуален, как никогда.
Желаю всем вам плодотворной работы на благо служения людям и всего самого доброго!
Санация очагов хронической инфекции
Наличие очага хронической инфекции в организме не позволяет считать человека абсолютно здоровым до его полной санации, независимо от того, проявляется этот очаг как-либо или нет. Чаще всего этими очагами бывают кариозные зубы, хронический тонзиллит и холецистит. Однако также очагами хронической инфекции также могут выступать придаточные пазухи носа (хронический гайморит, фронтит), уши (хронический средний отит, тубоотит) или даже полость носа (все формы хронических ринитов). Даже если эти очаги никак себя не проявляют, они могут быть причиной самых разнообразных, зачастую весьма тяжелых заболеваний.
Если клинические проявления присутствуют, то ими чаще всего являются симптомы общей интоксикации. Чаще всего они выражены не сильно, имеют непостоянный и перемежающийся характер. Субфебрильная температура без четко выраженной причины, ухудшение аппетита, нарушение сна, повышенная утомляемость, снижение работоспособности – вот наиболее частые жалобы, встречающиеся у носителей хронической инфекции. Весьма часто наблюдаются различные нарушения сердечной деятельности – нарушения ритма, перебои, экстрасистолы, снижение аэробной выносливости. Иногда наблюдаются также тонзиллогенные токсические изменения в миокарде и коронарных сосудах, приводящих к болям по типу ишемических и даже сердечной недостаточности.
Необходимо также помнить, что очаги хронической инфекции зачастую сочетаются и даже связаны друг с другом. Сочетание различных очагов усиливает их неблагоприятное влияние на организм, угнетает иммунную систему и ухудшает общее состояние.
Следует заметить, что особую опасность представляют очаги хронической инфекции, расположенные в небных миндалинах. Именно они являются причиной таких грозных осложнений, как ревматизм и ревматический эндокардит и эндоваскулит, приводящие в дальнейшем к поражению клапанного аппарата сердца и сердечной мышцы с последующей инвалидизацией.
Заметное отрицательное влияние интоксикация из хронических очагов инфекции оказывает также на опорно-двигательный аппарат, в частности, суставы.
Встречаются также упорные головные боли, невротические и психические нарушения, вызванные присутствием в организме очагов хронической инфекции.
Длительное присутствие в организме очагов хронической инфекции неизбежно приводит к отрицательному влиянию инфекционной интоксикации, функциональным, а впоследствии и органическим изменениям в органах, особенно если они своевременно не диагностируются и не лечатся.
Удаление серных пробок
Что такое серная пробка, как это проявляется, и что делать в случае ее наличия?
В коже, выстилающей наружный слуховой проход, имеются специальные железы, выделяющие своеобразное липкое и густое содержимое желтовато-коричневого цвета – так называмую серу. Образование этого секрета имеет защитное значение – сера препятствует попаданию вглубь слухового прохода и на барабанную перепонку пыли, грязи и мелких инородных предметов наподобие песчинок и прочего. Во время открывания рта и движения челюстей при жевании и разговоре стенки наружного слухового прохода совершают колебания, которые приводят к тому, что сера выталкивается наружу, и происходит самоочищение. Но в некоторых случаях, например, при избыточном образовании серы, или при излишней извитости и узости наружного слухового прохода, сера полностью не выталкивается, и полного очищения не происходит. В этом случае постепенно остатки серы высыхают, густеют и слипаются в плотный комок, закупоривающий наружный слуховой проход. Этот комок и называют серной пробкой.
Сформировавшаяся серная пробка обычно никак не проявляется до тех пор, пока проход не закрывается ею полностью. Но как только пробка касается стенок слухового прохода (что бывает, например, при ее набухании от воды), возникают симптомы закупорки наружного слухового прохода – ощущение заложенности уха, снижение слуха, иногда болезненные ощущения в области наружного слухового прохода.
Все это приводит к нарушению функций органа слуха, поэтому серная пробка требует обязательного удаления. Проводит эту манипуляцию только ЛОР-врач. Самостоятельно пытаться удалить пробку нельзя – это может привести к осложнениям в виде травмы барабанной перепонки, вплоть до ее разрывов.
Производится удаление серной пробки ЛОР-врачом в амбулаторных условиях путем промывания наружного слухового прохода по специальной методике.
Удаление серной пробки возможно как в ЛОР-кабинете нашей клиники в Купчино, процедура очень проста и занимает совсем немного времени.
Квалифицированные специалисты нашей клиники быстро, легко и безболезненно проведут эту процедуру как для взрослых пациентов, так и для детей.
Записаться на прием к ЛОР-у и на удаление серной пробки можно как при личном визите в клинику, через форму на нашем сайте или по телефону.
Для эффективного лечения хронических инфекционнных заболеваний предлагаются инновационные подходы, включающие: диагностику - оценку аутоиммунитета, комплексную терапию, направленную на элиминацию возбудителей, восстановление иммунитета, в том числе иммуни
For effective treatment of chronic infectious diseases some innovative approaches were suggested that include: diagnostic, autoimmunity assessment, complex therapy targeted to eliminate the agents, immunity restoration including intestine immunity and further rehabilitation.
Нерешенные проблемы патогенеза, лечения хронических заболеваний встают все острее. В настоящее время показано, что при большинстве хронических заболеваний, ранее считавшихся неинфекционными, выявляются латентные или активные бактериально-вирусные процессы [1, 2].
Хронические инфекционные заболевания, как правило, являются сочетанными (микст-инфекции). Вcе чаще они трудно поддаются лечению, носят рецидивирующий характер, в ряде случаев отмечается их непрерывное течение.
Многократно проводимая антибактериальная терапия оказывается не всегда эффективной, часто имеет место иммуносупрессивное, выраженнное побочное действие антибиотиков. То есть иммуносупрессивная терапия при хронических инфекционных процессах и хронических заболеваниях патогенетически не всегда обоснована. Есть ли альтернатива?
При проведении вакцинации также могут отмечаться побочные эффекты, в том числе выраженные. Введение вакцин в ряде случаев вызывает развитие слабого специфического иммунного ответа, или, наоборот, выявляется гиперреактивность, при этом могут активироваться очаги хронической инфекции, нарушаться механизмы иммунорегуляции, приводящие к развитию аутоиммунных процессов [3].
К решению данных вопросов можно подойти с позиций современных знаний в области иммунофизиологии и иммунопатологии [1–3, 5–7].
Колонизация микроорганизмами слизистых начинается еще внутриутробно (во время беременности, от матери). После рождения микроорганизмы поступают во внутреннюю среду через дыхательные пути, пищеварительный тракт с пищей, по мере взросления этот процесс ассимиляции увеличивается.
Факторами, усиливающими поступление микроорганизмов, являются вредные привычки (например, курение), поездки в различные страны, заболевания желудочно-кишечного тракта.
Один из механизмов воздействия генов микроорганизмов на геном человека следующий. Гены микроорганизмов участвуют в активации ключевого ядерного фактора транскрипции NF-каппа-би, который запускает продукцию ряда белков, поддерживающих воспалительные процессы (ферменты, медиаторы, цитокины).
T. Marshall в своих исследованиях показал, что при аутоиммунных заболеваниях в клетках различных органов, в крови выявляются геномы вируса Эпштейна–Барр, цитомегаловируса, вируса гепатита С, Chlamydia trachomatis, грибов.
То есть геном микроорганизмов (в настоящее время обнаружено более 1 миллиона генов микроорганизмов по сравнению с 25 тысячами генов человека) при большинстве хронических заболеваний выявляется во многих клетках организма.
При частых обострениях хронических инфекционных процессов, определенном генотипе (особенности HLA-системы), нарушениях в регуляции иммунного ответа может возникнуть аутоиммуный процесс.
В настоящее время хорошо известно, что все основные события, связанные с воспалительными процессами, развиваются в органах, т. е. местно. Изменения в периферической крови указывают на системность, распространенность, наличие выраженной активности воспалительного процесса.
В течение 20 последних лет активно развивается инновационный подход к диагностике различных заболеваний: появился иммунологический метод, позволяющий оценивать наличие и степень выраженности воспалительного процесса в основных органах и системах [5, 6].
В клетках человека, в лимфоцитах присутствует ядерный рецептор (VDR-рецептор), который участвует в синтезе Toll-подобных рецепторов, распознающих общие детерминанты многих микроорганизмов. Этот механизм участвует в подавлении активности различных патогенов (бактерий, вирусов).
При хронических инфекционных процессах VDR-рецептор заблокирован, инактивирован микроорганизмами.
В настоящее время обнаружено [1], что препарат олмесартана медоксомил (Кардосал) обладает высокой противовоспалительной активностью при различных заболеваниях, в том числе аутоиммунных, он способен восстанавливать активность VDR-рецептора. При этом прием данного препарата должен осуществляться длительно, практически постоянно. Этот препарат относится к группе сартанов (антагонисты рецепторов ангиотензина II) (Диован, Лозап и др.), которые применяются для лечения артериальной гипертензии.
Противовоспалительным эффектом, основанным на новом механизме действия, обладают экстракты босвеллиевой кислоты (из ладанного дерева), экстракты семян сибирской кедровой сосны. При применении данных препаратов происходит блокада активности ядерного фактора NF-каппа-би [4], при этом подавляется синтез провоспалительных цитокинов и др. (интерлейкина-1, фактор некроза опухолей альфа, бета, ряда металлопротеиназ).
В комплексную терапию включается специфическое лечение активной, преобладающей в данный момент бактериально-вирусной инфекции с последующей длительной реабилитацией, которая может осуществляться в течение нескольких месяцев. При этом показали свою высокую эффективность препараты — Глицирам 2 табл. 3 раза в день, производные бетулина — Суперантитокс 50 мг 1 раз в день, экстракты из босвеллиевой кислоты 10 мг 1 раз в день.
В комплексном лечении и реабилитации пациентов с хроническими инфекционными (воспалительными) процессами нами обязательно применяется коррекция состояния кишечника (важнейшего органа иммунитета) и органов желудочно-кишечного тракта, билиарной системы. В частности, пробиотики рекомендуется применять длительно: 2 и более месяцев.
Немного фактов: более 60% всех иммунокомпетентных клеток находится в кишечнике, площадь которого в 10 раз больше площади кожных покровов и составляет более 300 м 2 , кишечник имеет большую метаболическую активность, чем печень, он синтезирует три четверти всех нейротрансмиттеров, в кишечнике находится клеток в 10 раз больше, чем во всем остальном организме.
Состояние иммунитета кишечника ослабляется наличием дисбиоза (синдрома избыточного бактериального роста, повышенной проницаемости, пищевой непереносимости).
Нарушенное состояние кишечника невозможно восстановить без нормализации работы вышележащих органов — желудка, печени, желчного пузыря, поджелудочной железы. Поэтому в комплексную терапию хронических инфекционных заболеваний входит лечение патологий желудочно-кишечного тракта (ЖКТ).
Известные иммунологи (академик РАН Черешнев В. А., Shoenfeld Y., 2012) указывают, что введение комплексных вакцин не всегда согласовывается с основными законами функционирования иммунитета: силы, конкуренции антигенов, интервалов, суммации раздражений.
При использовании вакцин описана еще одна достаточно новая проблема — синдром ASIA [3]. Адъюванты, используемые в вакцинах для усиления действия антигенов, могут вызывать у лиц с особенностями генотипа (HLA) повышенную предрасположенность к развитию аутоиммунных процессов. Подобный эффект могут оказывать латекс, силикон.
В наших работах [8, 9] убедительно показано, что у детей с увеличенной вилочковой железой, регистрируемой в момент вакцинации, или имевших гиперплазию тимуса в анамнезе у 60% не вырабатывался защитный титр антител к дифтерийному компоненту вакцин АКДС и АДС (независимо от фирмы-производителя вакцин и лабораторий, в которых контролировался уровень антител). После проведения иммунотропной терапии содержание специфических антител достигало защитного уровня.
В связи с этим мы рекомендуем перед вакцинациями, прежде всего у детей первых месяцев и первых лет жизни, определять величину тимуса (по УЗИ).
Можно ли избежать осложнений при проведении вакцинаций?
Рекомендуется перед проведением первой вакцинации детям первых месяцев жизни проводить УЗИ тимуса (диагностика тимомегалии или гипоплазии тимуса) для определения дальнейшей тактики ведения ребенка.
Литература
А. В. Симонова*, доктор медицинских наук, профессор
Л. Г. Кузьменко**, доктор медицинских наук, профессор
И. С. Лебедева*
И. Д. Баранова*, кандидат медицинских наук
В. В. Арзямова**, кандидат медицинских наук
Тябут Тамара Дмитриевна, профессор кафедры кардиологии и ревматологии Бел МАПО, доктор медицинских наук
Год здоровья. Прочитай и передай другому
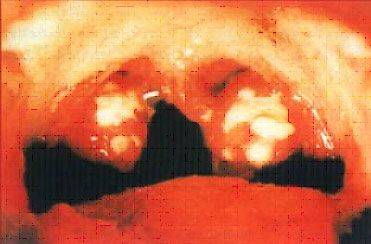
Тонзиллит, вызванный бета-гемолитическим стрептококком.
При наличии хронического тонзиллита в лакунах скапливается большое количество гноя, состоящего из погибших микробов, белых кровяных телец - лейкоцитов, других клеток (гнойно-казеозные пробки). В гнойном содержимом лакун размножаются болезнетворные микробы. Продукты жизнедеятельности микробов из миндалин попадают в кровь и приводят к развитию тонзиллогенной интоксикация, проявляющейся утомляемостью, болями в мышцах и суставах, головными болями, снижением настроения, субфебрилитетом. Миндалины превращаются в хранилище инфекционных агентов, откуда они могут распространяться по организму и быть причиной воспалительных процессов. Частые болезни еще более ослабляют иммунитет, что приводит к дальнейшему развитию тонзиллита. Так формируется порочный круг заболевания.
Хронический тонзиллит опасен осложнениями, связанными с распространением инфекции по организму. К ним относятся паратонзиллярные абсцессы, ·поражение сердца (тонзилогенная миокардиодистрофия, острая ревматическая лихорадка), сосудов, почек.
Тонзиллогенная миокардиодистрофия относится к часто развивающимся, но гораздо реже диагностируемым поражениям сердечной мышцы при хроническим тонзиллите. Она вызывается токсинами бактерий, находящихся в миндалинах, и продуктами местного воспаления и распада тканей.
Клинические признаки тонзиллогенной дистрофии миокарда обусловлены нарушением деятельности вегетативной нервной системы (вегетативной дисфункцией) и нарушением различных видов обмена в сердечной мышце (электролитного, белкового), следствием которых является нарушение образования энергии в сердечной мышце. На ранних этапах развития тонзилогенная миокардиодистрофия проявляется высокой частотой сердечных сокращений - тахикардией, перебоями в работе сердца - экстрасистолией, одышкой при интенсивных физических нагрузках, нарушением общего самочувствия больных. При поздней диагностике появляются признаки сердечной недостаточности, уменьшается объем нагрузки, вызывающей одышку, появляются более тяжелые нарушения ритма и проводимости. При своевременной диагностике и лечении внесердечного фактора - хронического тонзиллита, вызвавшего перечисленные изменения в сердечной мышце, они обратимы и постепенно структура и функции сердечной мышцы
восстанавливаются.
Наибольшую опасность для прогноза и качества жизни пациентов представляет поражение сердца при острой ревматической лихорадке.
Острая ревматическая лихорадка (ОРЛ) - постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных бета - гемолитическим стрептококком группы А, в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией патологического процесса в сердечно-сосудистой системе (кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающегося у предрасположенных лиц, главным образом молодого возраста (7-15 лет). В Российской Федерации и в РБ заболеваемость ревматической лихорадкой составляет от 0,2 до 0,6 случаев на 1000 детского населения. Первичная заболеваемость ОРЛ в России в начале ХХI века составила 0,027 случая на 1000 населения. Частота впервые выявленной хронической ревматической болезни сердца (ХРБС), которая включает пороки сердца и специфические изменения клапанов (краевой фиброз), выявляемые при ультразвуковом исследовании сердца - 0,097случаев на 1000 населения, в том числе ревматических пороков сердца - 0,076 случаев на 1000 взрослого населения. Имеющиеся статистические различия между частотой первичной заболеваемости острой ревматической лихорадкой и хронической ревматической болезнью сердца свидетельствует о наличии большого количества не диагностированных острых форм болезни.
Временной интервал между перенесенным острым стрептококковым тонзиллитом, фарингитом, обострением хронического тонзиллита и возникновением проявлений острой ревматической лихорадки составляет 3-4 недели. При острой ревматической лихорадке могут поражаться все структуры сердца - эндокард, миокард, перикард. Поражение миокарда (мышцы сердца) встречается всегда. Проявлениями поражения сердца могут быть сердцебиение, одышка, связанная с физической нагрузкой или в покое, боли в области сердца ноющего характера, которые в отличие о стенокардии не имеют четкой связи с физической нагрузкой и могут сохраняться длительный период времени, сердцебиение, перебои в работе сердца, приступообразные нарушения ритма - мерцательная аритмия, трепетание предсердий. Обычно поражение сердца сочетается с суставным синдромом по типу артралгий - болей в крупных суставах (коленных, плечевых, голеностопных, локтевых) или артрита (воспаления) этих же суставов. Для воспаления суставов характерны боль, изменения формы сустава, вызванные отеком, покраснение кожи в области пораженного сустава, местное повышение температуры и нарушение функции сустава в виде ограничения объема движений. Мелкие суставы поражаются гораздо реже. Воспалительный процесс в суставах носит мигрирующий характер и быстро проходит на фоне правильного лечения. Поражение сердца и суставов обычно сопровождается повышением температуры тела, слабостью потливостью, нарушением трудоспособности. У части пациентов встречаются поражения нервной системы, кожные сыпи по типу кольцевидной эритемы и подкожные ревматические узелки.
Для постановки диагноза острой ревматической лихорадки существуют диагностические критерии, которые включают клинические, лабораторные и инструментальные данные, а также информацию о перенесенной инфекции, вызванной бета-гемолитическим стрептококком группы А, его ревматогенными штаммами. Своевременно поставленный диагноз позволяет добиться выздоровления больного при проведении терапии антибиотиками, глюкокортикоидными гормонами, нестероидным противовоспалительными препаратами. Однако, при поздно начатом лечении, несоблюдении пациентами двигательного режима, наличии генетической предрасположенности, не санированной очаговой инфекции (декомпенсированный тонзиллит, кариес) исходом острой ревматической лихорадки может быть хроническая ревматическая болезнь сердца с пороком сердца или без него. Порок сердца возникает как исход воспалительного поражения клапанов сердца. Наличие порока сердца ревматической этиологии требует отнесения пациента к группе высокого риска развития инфекционного эндокардита, наиболее тяжелой формы поражения сердца, связанного с инфекционными агентами.
Острая ревматическая лихорадка относится к заболевания, при которых профилактика имеет важное значение для снижения как первичной заболеваемости, так и повторных эпизодов болезни (повторная острая ревматическая лихорадка).
Первичная профилактика имеет своей целью снижение первичной заболеваемости и включает комплекс медико-санитарных и гигиенических мероприятий, а так же адекватное лечение инфекций, вызванных бета-гемолитическим стрептококком группы А. Первое направление включает мероприятия по закаливанию, знакомство с гигиеническими навыками, санацию хронических очагов инфекции, в первую очередь - хронического тонзиллита и кариеса. Миндалины тщательно санируют повторными полосканиями и промываниями растворами антибактериальных средств, вакуум-аспирацией патологического содержимого лакун. Если это не дает желаемого результата обсуждается вопрос хирургического лечения - удаления миндалин. В каждом конкретном случае выбор тактики лечения определяет врач отоларинголог и терапевт, кардиолог или ревматолог.
Адекватное лечение ангины и фарингита направлено на подавление роста и размножения стрептококка в организме при развитии стрептококкового фарингита, ангины, тонзиллита. Основу лечения составляет антибиотикотерапия в сочетании с противовоспалительными средствами, которые должны проводиться не менее 10 дней с обязательным контролем общего анализа крови, мочи, а по показаниям биохимического анализа крови при возникновении признаков болезни, при окончании лечения и через месяц от появления первых признаков болезни. Лабораторное исследование, проведенное в эти сроки, позволяет правильно поставить диагноз, определить эффективность лечения, и что самое главное, не пропустить начало развития осложнения в виде острой ревматической лихорадки.
Вторичная профилактика имеет своей целью предупреждение развития повторной острой ревматической лихорадки и прогрессирования заболевания у лиц, перенесших ОРЛ. Она проводится у пациентов, не имеющих аллергии к препаратам пенициллинового ряда. Лекарственным средством, используемым для профилактики у взрослых является бензатинбензилпенициллин (экстенциллин, ретарпен) в дозе 2 400 000 ЕД 1 раз в 3 недели внутримышечно. Профилактические режимы зависят от возраста пациента и исхода острой ревматической лихорадки. В соответствии с рекомендациями Ассоциации ревматологов России вторичная профилактика включает следующие режимы:
Наиболее тяжелым и прогностически неблагоприятным заболеванием сердца, связанным с инфекцией считается инфекционный эндокардит - заболевание, характеризующееся развитием воспалительного процесса на клапанном или пристеночном эндокарде, включающее поражение крупных внутригрудных сосудов, отходящих от сердца, возникающее вследствие воздействия микробной инфекции. Наиболее часто это различные бактерии- стрептококки, стафилококки, энтерококки, кишечная палочка, синегнойная палочка и многие другие. Описано 119 различных возбудителей, приводящих к развитию заболевания.
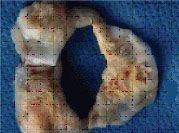
Аортальный клапан
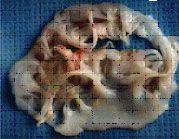
Митральный клапан
Так выглядят клапаны сердца при развитии инфекционного эндокардита.
Наложения из микробов, клеток крови нарушают их функцию,
разрушают клапан и зачастую требуют экстренного хирургического лечения.
Распространенность инфекционного эндокардита в начале 21 века составляла 2- 4 случая на 100 000 населения в год. Отмечается повсеместный рост заболеваемости, наиболее выраженный в старших возрастных группах и составляющий 14, 5 случая на 100 000 населения в возрасте 70-80 лет. Диагностика заболевания сложна. При первом обращении к врачу диагноз ставится только у 19 - 34,2% больных. Средний срок от первичного обращения до постановки диагноза составляет не менее 1,5 - 2 месяцев.
Выделяют группу больных с высоким риском развития инфекционного эндокардита, в которую входят:
- пациенты с ранее перенесенным инфекционным эндокардитом,
- пациенты с протезированными клапанами сердца,
- пациенты с синими врожденными пороками,
- пациенты после хирургических операций на аорте, легочных сосудах
- пациенты с приобретенными пороками сердца, в первую очередь ревматической этиологии (ХРБС).
Кроме этого выделена группа умеренного (промежуточного) риска, объединяющая пациентов со следующими заболеваниями:
- Пролапс митрального клапана, обусловленный миксоматозной дегенерацией или другими причинами с регургитацией 2-3 степени или пролапсы нескольких клапанов
- Нецианотичные врожденные пороки сердца (исключая вторичный ДМПП)
- Бикуспидальный (двухстворчатый)аортальный клапан
- Гипертрофическая кардиомиопатия (идиопатический гипертрофический субаортальный стеноз).
Установлено, что для развития инфекционного эндокардита необходимо попадание возбудителя в кровь. Наиболее частой причиной этого могут быть стоматологические манипуляции, сопровождающиеся повреждением десны и кровоточивостью. При наличии кариеса или заболеваний десен, бактериемия (наличие возбудителя в крови) может возникать достаточно часто.
Читайте также:


