Какие лекарства принимать при красной волчанке

Компания GSK получила положительное заключение от Минздрава России по обновлению инструкции препарата белимумаб. Препарат рекомендован для снижения активности заболевания у пациентов в возрасте 5 лет и старше, получающих стандартную терапию, с активной системной красной волчанкой (СКВ) и наличием аутоантител.
Москва, 31 октября 2019 года – Международная научно-исследовательская фармацевтическая компания GSK объявила о положительном решении Минздрава России о внесении изменений в инструкцию для препарата белимумаб (торговое наименование ̶ Бенлиста).
Новые показания и, как следствие, обновление инструкции по применению, связано с результатами многоцентрового плацебо-контролируемого исследования PLUTO, в рамках которого к стандартной терапии добавлялись плацебо или белимумаб, у детей с СКВ средней степени тяжести в течение 52 недель. В группе белимумаба по сравнению с группой плацебо было отмечено статистически значимое улучшение в отношении индексов SRI4 и ParentGA, а также снижение количества тяжелых обострений. Переносимость препарата Бенлиста ® была удовлетворительной 1,7 .
Системная красная волчанка (СКВ) является тяжелым, инвалидизирующим заболеванием, распространенность которого может составлять от 9 до 70 случаев на 100 000 населения 3,4 . Заболевание в 90% 3 случаев поражает преимущественно женщин детородного возраста. Однако, СКВ встречается также у подростков и детей раннего возраста. Это – хроническое заболевание, затрагивающее множество органов и систем - кожу, суставы, серозные оболочки, кроветворную ткань, почки, ЦНС, протекает длительно, где периоды ремиссий чередуются с периодами обострений. 2
Для снижения активности заболевания при СКВ применяются глюкокортикостероиды, иммуносупрессанты, а также противомалярийные препараты. В арсенал ревматологов, в том числе, входит иммунобиологический препарат – Бенлиста. Это – единственный таргетный препарат, направленный на антиген BAFF (фактор активации В-клеток). Бенлиста обладает плейотропным действием и позволяет воздействовать на различные симптомы при СКВ, в частности на кожные,суставные, гематологические проявления. Белимумаб при добавлении к глюкокортикостероидам и иммуносупрессантам усиливает их эффект: у большого количества пациентов значительно снижается активность заболевания 5,6 .
Обязательства GSK в области иммунологии
Компания GSK занимается исследованими и разработкой лекарственных средств для лечения ревматических заболеваний, таких как системная красная волчанка и ревматоидный артрит, которые в значительной степени влияют на здоровье пациентов и представляют нагрузку для общества. Ведущие ученые GSK в своих исследованиях фокусируются на биологии иммунной системы с целью разработки иммунотропных препаратов, способных изменить течение воспалительного аутоиммунного процесса. Являясь единственной компанией, которая зарегистрировала биологический препарат для терапии системной красной волчанки у взрослых и детей, GSK помогает пациентам и их семьям справляться с этим тяжелым хроническим заболеванием. Наша цель ̶ разработать лекарственные препараты, которые могут трансформировать течение воспалительного заболевания, чтобы помочь людям прожить свой лучший день, каждый день.
Лечение детей
Мы обязуемся обеспечить современными биологическими препаратами детей, для которых варианты терапии ограничены. Для двух разных препаратов GSK зарегистрированы новые показания: белимумаб применяется у детей с системной красной волчанкой 7 , и меполизумаб применяется у пациентов с тяжелой эозинофльной бронхальной астмой 8 . Это усиливает наши обязательства перед пациентами с данными заболеваниями, которые заболели в детском возрасте. Вышеперечисленные препараты, которые уже показали эффективность у взрослых, должны применяться и у детей.
О компании GSK
GSK ― международная научно-исследовательская фармацевтическая компания, разработчик и производитель инновационных лекарственных препаратов, вакцин и потребительских товаров для здоровья. Миллионы людей во всем мире используют наши продукты, которые помогают им делать больше, чувствовать себя лучше и жить дольше. Штаб-квартира GSK расположена в Великобритании. Компания работает более чем в 150 странах мира. Из 100 тысяч сотрудников GSK 16 тысяч ― сотрудники научных лабораторий.
В России зарегистрировано более 100 рецептурных препаратов GSK. Рецептурные препараты GSK применяются для лечения болезней органов дыхания, инфекционных заболеваний, в том числе ВИЧ-инфекции, заболеваний ЦНС, а также в области урологии, ревматологии, дерматологии и для вакцинопрофилактики. GSK является одним из лидеров индустрии по объему инвестиций в исследования в России.
Н.С. Подчерняева
Программа лечения клинических вариантов системной красной волчанки у детей
Московская медицинская академия им. И.М. Сеченова
Системная красная волчанка (СКВ) — одно из наиболее тяжелых и часто встречающихся заболеваний из группы диффузных болезней соединительной ткани, при котором вследствие образования широкого спектра аутоантител к клеткам и их компонентам и развития иммунного воспаления поражаются многие системы и органы.
Цель лечения больных с СКВ заключается в подавлении активности воспалительного процесса, индукции и поддержании клинико-лабораторной ремиссии, предупреждении рецидивов. Конечным итогом терапии должно быть улучшение качества жизни больного и прогноза заболевания.
Основные принципы лечения детей с СКВ следующие:
1) индивидуальный подход при выборе наиболее рациональной схемы лечения с учетом клинических проявлений, степени активности и характера течения заболевания, а также конституциональных особенностей и ответа организма ребенка на лечение;
2) соблюдение последовательности применения всех компонентов выбранной для лечения терапевтической схемы (программы);
3) своевременный переход от интенсивной к поддерживающей иммуносупрессивной терапии;
4) постоянный контроль за эффективностью и безопасностью проводимой терапии;
5) длительность и непрерывность лечения;
Предлагаемая программа — результат обобщения многолетнего опыта лечения более 600 больных в возрасте от 4 до 15 лет с различными клиническими вариантами СКВ, наблюдавшихся в специализиро ванном отделении клиники детских болезней ММА им. И.М. Сеченова за период с 1961 по 1999 г.
Этиология СКВ окончательно не установлена, поэтому терапия должна быть в первую очередь патогенетической.
Основные группы препаратов и методы патогенетической терапии СКВ
Глюкокортикостероиды (ГКС; преднизолон, метипред) остаются препаратами первого ряда, используемыми при СКВ. Дозу препарата и способ его введения определяют в зависимости от тяжести состояния больного, ведущих клинических синдромов и активности заболевания. При низкой (I степень) активности процесса доза преднизолона для перорального применения составляет 0,3—0,5 мг/кг/сут; при умеренной (II степень) — 0,7—1 мг/кг/сут; при высокой (III степень) активности и во время кризов — 1—1,5 мг/кг/сут (но не более 65—70 мг/сут).
Лечение с применением максимальной подавляющей дозы преднизолона продолжают в течение 4— 8 нед, при снижении активности заболевания ее постепенно уменьшают вначале на 5 мг, затем на 2,5 мг в неделю, а в последующем на 2,5 мг в 2—4 нед, так чтобы через 6—9 мес от начала лечения снизить дозу до поддерживающей, которую определяют индивидуально. В первые 2—3 года после начала болезни поддерживающая доза преднизолона не должна составлять менее 12,5—15 мг/сут.
При необходимости более активного лечения, например при тяжелом полиорганном поражении или волчаночном кризе, применяют пульс-терапию (ПТ) — внутривенное введение больших доз метилпред низолона (МП) из расчета 10—15 мг/кг/сут (но не более 1000 мг/сут) обычно в течение 3 дней.
Побочные эффекты ГКС: ожирение, образование striae atrophicae, развитие артериальной гипертонии, остеопороза, гиперлипидемии, пептических язв, задержка роста, катаракта, нарушение толерантности к глюкозе.
Цитотоксические иммунодепрессанты (ЦИ). В целях более быстрого достижения лечебного эффекта и с учетом тяжести побочных проявлений применения ГКС в лечении СКВ у детей широко используют ЦИ. Показания к их назначению следующие: 1) высокая или кризовая активность СКВ; 2) наличие выраженного нефрита; 3) тяжелое поражение ЦНС; 4) отсутствие явного эффекта от предшествующей терапии; 5) необходимость уменьшить дозу ГКС или невозможность ее повысить из-за побочного действия препаратов данного класса; 6) нестойкость ремиссии и частые рецидивы заболевания.
Препаратом выбора для лечения волчаночного нефрита и тяжелых полиорганных форм СКВ является циклофосфамид (ЦФ), а методом его введения — пульс-терапия, позволяющая уменьшить частоту осложнений по сравнению с ежедневным пероральным приемом препаратов.
При интермиттирующей пульс-терапии (ИПТ) ЦФ сверхвысокие дозы препарата вводят внутривен но периодически. ЦФ в дозе 15—20 мг/кг (но не более 1000 мг) вводят вначале 1 раз в месяц в течение 6—12 мес до достижения ремиссии, а затем 1 раз в 3 мес еще в течение 6—12 мес. В течение первого месяца лечения предпочтительно вводить ЦФ дробно (1 раз в 2 нед или 1 раз в неделю), разделяя указанные дозы на 2—4 приема. При нарушении функции почек дозу препарата необходимо уменьшить. Общая продолжительность ИПТ ЦФ должна составлять не менее 18 мес.
Побочные эффекты ЦФ: лейкопения, тромбоцитопения, алопеция, диспептические проявления (тошнота, рвота, диарея, боли в животе), развитие инфекционных осложнений, редко — геморрагический цистит.
Ввиду того, что влияние ЦФ и ГКС на механизмы иммунного воспаления различно, на начальном этапе лечения (в течение 1—1,5 мес) патогенетически оправдана комбинация пульс-тера пии ЦФ с пульс-терапией МП, а в последующем — длительное использование монотерапии ЦФ в сочетании с ежедневной базисной терапией ГКС. Пульс-терапия ЦФ и МП позволяет добиться значительного улучшения или ремиссии в более короткие сроки при одновременном использовании относительно меньших доз преднизолона, принимаемого перорально.
При наиболее тяжелых вариантах СКВ, осложняющихся развитием волчаночного криза (почечного или полиорганного), или резистентности к традиционной терапии, в схемы лечения включают плазмаферез (ПФ), синхронизируя его проведение с пульс-терапией ЦФ. Применение ПФ направлено на удаление из крови циркулирующих иммунных комплексов (ЦИК), криопреципитинов, различных антител, медиаторов воспаления, продуктов метаболизма и др. При плазмаферезе активируется эндогенный фагоцитоз ЦИК, в результате чего уменьшается выраженность поражений различных органов, повышается чувствительность рецепторов клеток к воздействию иммунодепрессантов.
Схема синхронной терапии — одновременного применения ПФ и пульс-терапии ЦФ (или ЦФ и МП) љ— состоит из трех сеансов ПФ (забор крови из общего расчета 10—15 мл/кг), осуществляемых в 1-й, 2-й и 3-й дни лечения; через 6 ч после третьего сеанса ПФ проводят пульс-терапию ЦФ (или ЦФ и МП), которую повторяют в 4-й и 5-й дни лечения. Доза ЦФ должна составлять 10—12 мг/кг массы тела больного (при уровне креатинина более 0,400 ммоль/л дозу ЦФ следует уменьшать вдвое).
Азатиоприн менее эффективен при лечении волчаночного нефрита, его используют при выраженном и распространенном поражении кожи, а также для снижения дозы ГКС. Азатиоприн назначают перорально в дозе 2,0 мг/кг/сут в течение 1,5—2 мес, а затем дозу уменьшают до поддерживающей 0,5—1 мг/кг/сут), которую при хорошей переносимости препарата рекомендуется принимать в течение многих месяцев.
Побочные эффекты азатиоприна: лейкопения, диспептические проявления, развитие инфекционных осложнений.
Препараты группы аминохинолинов (плаквенил, делагил) применяют при хронической СКВ с низкой активностью или при снижении доз ГКС для поддержания ремиссии. Плаквенил назначают в дозе 0,1—0,4 г/сут, а делагил — в дозе 0,125—0,25 г/сут в течение длительного времени.
Побочные эффекты: диспептические проявления, высыпания на коже, офтальмологические осложнения, нарушение пигментации кожи, волос и ногтей, редко лейкопения.
Антикоагулянты и антиагреганты широко используют при лечении волчаночного нефрита и СКВ с проявлениями тромботической ангиопатии. При нефрите лечение проводят вначале гепарином (в дозе 200—300 ЕД/кг в сутки и более под контролем показателей коагулограммы и времени свертывания крови) в течение 4—6 нед, а затем антикоагулянтами непрямого действия (синкумар, фенилин).
Для профилактики тромбозов назначают антикоагулянты непрямого действия или антиагреганты (курантил в дозе 75—200 мг/сут, аспирин в дозе 50—100 мг/сут).
Иммуноглобулины для внутривенного применения (ИГВВ; ИмБИО, пентаглобин, интраглобин, биавен) показаны при высокой активности и во время кризов (в частности при гематологических кризах) и/или возникновении инфекционных осложнений. ИГВВ назначают в курсовой дозе 0,5—2,0 г/кг массы тела. Эту дозу вводят в 2—3 приема в течение 2—3 последовательных дней или через день, в дальнейшем — по показаниям ежемесячно в меньшей дозе.
Схемы лечения при различных клинических вариантах СКВ
СКВ отличается чрезвычайным многообразием клинических проявлений и вариабельностью характера течения и может быть представлена как одним доминирующим синдромом, так и поражениями многих органов (так называемые полиорганные варианты).
Преимущественно кожный вариант хронического течения и низкой активности СКВ: преднизолон в небольших дозах в сочетании с препаратами группы аминохинолинов.
Преимущественно суставной и кожно-суставной варианты: преднизолон в средних дозах в сочетании с препаратами группы аминохинолинов; при недостаточном эффекте необходимо добавлять азатиоприн.
Хроническая СКВ с ведущим синдромом Рейно: низкие дозы ГКС в комбинации с препаратами группы аминохинолинов, антиагрегантами и вазодилататорами.
Моносиндромный вариант, представленный тромбоцитопенической пурпурой: ГКС в средних и больших дозах, ИГВВ; при тромбоцитопеническом кризе — пульс-терапия МП; при резистентности к стероидам — ИПТ ЦФ.
Полиорганные варианты без поражения почек или ЦНС: ГКС в больших дозах.
Полиорганные варианты с поражением ЦНС: ГКС в больших дозах в комбинации с ИПТ ЦФ:
Волчаночный нефрит выраженной формы: применяют 4-компонентную схему (пероральный прием ГКС; интермиттирующая пульс-терапия ЦФ; гепарин; антиагреганты).
Волчаночный криз (моно- или полиорганный): большие дозы ГКС, одновременное применение ПФ с пульс-терапией ЦФ и МП (в дальнейшем — пульс-терапия ЦФ в интермиттирующем режиме), ИГВВ, антикоагулянты и антиагреганты (исключение составляет гематологический криз, при котором проведение ПФ сопряжено с возможным развитием осложнений).
Вариант СКВ с тромботической ангиопатией: средние дозы ГКС в сочетании с длительной антикоагулянтной и антиагрегантной терапией, при высокой активности заболевания — с цитостатическими иммунодепрессантами.
Наряду с базисной терапией при лечении СКВ по показаниям используют антибиотики, гипотензивные средства, диуретики, а также препараты, назначаемые для профилактики и лечения остеопороза.
Лечение больных СКВ представляет собой сложную задачу и предполагает наличие у врача определенных знаний и опыта, позволяющих добиться эффекта и избежать развития тяжелых осложнений. Современные методы терапии способствуют достижению ремиссии СКВ у большинства больных и обеспечению достаточно высокого качества жизни.
- 18352
- 14,3
- 4
- 4
Системная красная волчанка — это мультифакторное заболевание, развивающееся на основе генетического несовершенства иммунной системы и характеризующееся выработкой широкого спектра аутоантител к компонентам клеточного ядра. Молекулярно-генетические основы болезни изучены довольно плохо, в связи с чем специфического лечения до сих пор не создано, а в основе проводимой в клинике патогенетической терапии лежат иммунодепрессанты — глюкокортикостероиды и цитостатики. И вот, после более чем 50 лет попыток разработать специфическое лечение волчанки, произошел сдвиг: Управление по контролю за качеством пищевых продуктов и лекарств США официально утвердило в качестве лекарства от волчанки препарат Бенлиста (Benlysta) на основе моноклональных антител, специфически блокирующих B-лимфоцит-стимулирующий белок (BLyS).
Системная красная волчанка (СКВ) — одно из самых распространённых аутоиммуных заболеваний, в основе которого лежит генетически обусловленное комплексное нарушение иммунорегуляторных механизмов. При заболевании происходит образование широкого спектра аутоантител к различным компонентам ядра клеток и формирование иммунных комплексов. Развивающееся в различных органах и тканях иммунное воспаление приводит к обширным поражениям микроциркуляторного кровяного русла и системной дезорганизации соединительной ткани [1], [2].
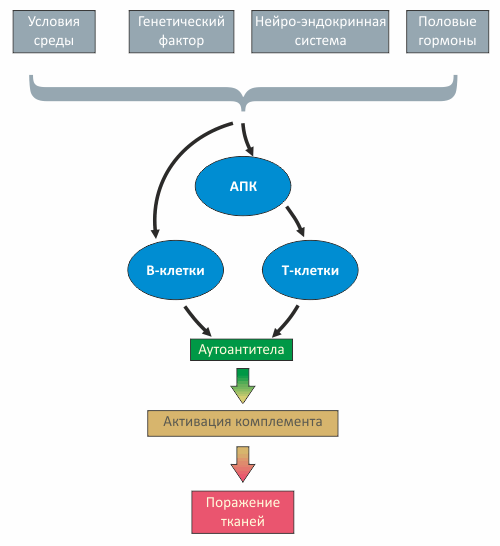
Рисунок 1. Патогенез СКВ
Волчанка во многом связана с нарушениями на уровне пролиферации различных клонов В-клеток, активируемых многочисленными антигенами, в роли которых могут выступать медицинские препараты, бактериальная или вирусная ДНК и даже фосфолипиды мембраны митохондрий. Взаимодействие антигенов с лейкоцитами связано либо с поглощением антигенов антиген-презентирующими клетками (АПК), либо с взаимодействием антигена с антителом на поверхности В-клетки.
В результате поочередной активации то T-, то B-клеток увеличивается продукция антител (в том числе, аутоантител), наступает гипергаммаглобулинемия, образуются иммунные комплексы, чрезмерно и неконтролируемо дифференцируются Т-хелперы. Разнообразные дефекты иммунорегуляции, свойственные СКВ, связаны также с гиперпродукцией цитокинов Th2-типа (IL-2, IL-6, IL-4, IL-10 IL-12).
Одним из ключевых моментов в нарушении иммунной регуляции при СКВ является затрудненное расщепление (клиренс) иммунных комплексов, — возможно, вследствие их недостаточного фагоцитоза, связанного, в частности, с уменьшением экспрессии CR1-рецепторов комплемента на фагоцитах и с функциональными рецепторными дефектами.
Распространённость СКВ колеблется в пределах 4–250 случаев на 100 000 населения; пик заболеваемости приходится на возраст 15–25 лет при соотношении заболевших женщин к мужчинам 18:1. Наиболее часто заболевание развивается у женщин репродуктивного возраста с увеличением риска обострения во время беременности, в послеродовом периоде, а также после инсоляции и вакцинации.
СКВ часто становится причиной инвалидности. В развитых странах в среднем через 3,5 года после постановки диагноза 40% больных СКВ полностью прекращают работать, — в основном, в связи с нейрокогнитивными дисфункциями и повышенной утомляемостью. К потере трудоспособности чаще всего приводят дискоидная волчанка и волчаночный нефрит.
Клинические проявления СКВ чрезвычайно разнообразны: поражение кожи, суставов, мышц, слизистых оболочек, лёгких, сердца, нервной системы и т.д. У одного пациента можно наблюдать различные, сменяющие друг друга варианты течения и активности заболевания; у большинства больных периоды обострения заболевания чередуются с ремиссией. Более чем у половины больных есть признаки поражения почек, сопровождающиеся ухудшением реологических свойств крови [4].
Поскольку молекулярные и генетические механизмы, лежащие в основе заболевания, до сих пор как следует не изучены, специфического лечения волчанки до недавнего времени не существовало. Базисная терапия основана на приёме противовоспалительных препаратов, действие которых направлено на подавление иммунокомплексного воспаления, как в период обострения, так и во время ремиссии. Основными препаратами для лечения СКВ являются:
Для лечения СКВ применяют также препарат моноклональных антител, селективно действующий на CD20 + В-лимфоциты, — ритуксимаб, зарегистрированный FDA для лечения неходжкинской лимфомы. Впрочем, высокая цена этого препарата не позволила ему получить широкого применения при лечении СКВ в нашей стране.
Исследователи, желая специфически блокировать BLyS, сделали ставку на человеческое моноклональное антитело, разработанное совместно с английской биотехнологической фирмой Cambridge Antibody Technology, и названное белимумаб (belimumab). В начале марта 2011 года американское Управление по контролю за качеством пищевых продуктов и лекарственных препаратов (FDA) впервые за 56 лет одобрило препарат, предназначенный для специфического лечения системной красной волчанки. Эти препаратом стал Бенлиста — коммерческое название антитела белимумаба, производством которого уже занимается компания GlaxoSmithKline. До того FDA одобряла для терапии СКВ гидроксихлорохин — лекарство от малярии; было это в 1956 году.
Рисунок 2. Человек, больной системной красной волчанкой (акварель 1902 года кисти Мэйбл Грин). Свое название заболевание получило ещё в средневековье, когда людям казалось, что характерная волчаночная сыпь на переносице напоминает волчьи укусы.
Целенаправленная терапия
Следующие на очереди
Полвека кряду это аутоиммунное заболевание оставалось без специфической фармакотерапии.
Несмотря на множество проведенных клинических испытаний экспериментальной терапии системной красной волчанки, только одно таргетное лекарственное средство, белимумаб (belimumab), смогло за минувшие 60 лет добиться регуляторного одобрения. Разработка новых препаратов связана с рядом проблемных факторов, включающих вопросы к протоколам клинических исследований и гетерогенность пациентской популяции. Особенно удручает нехватка достоверных показателей эффективности лечения.
Так, для системной красной волчанки не предложено ни надежного золотого стандарта измерения активности заболевания, ни унифицированного способа оценки ответа на терапию. Фактически разработка лекарств движется быстрее, чем разработка методов анализа их эффективности. Зачастую фармкомпаниям приходится внедрять собственные конечные точки результативности лечения, являющиеся, впрочем, модификациями хорошо известных инструментов, и потому существует весомый риск, что какой-либо препарат-кандидат, который в действительности работает, не уложится в существующие каноны регуляторов ввиду негибкости их парадигм одобрения новых медикаментов.
Тем не менее фармотрасль вплотную подошла к тому, чтобы предложить новые и весьма эффективные лекарственные препараты против системной красной волчанки. Рассмотрим некоторые из них.
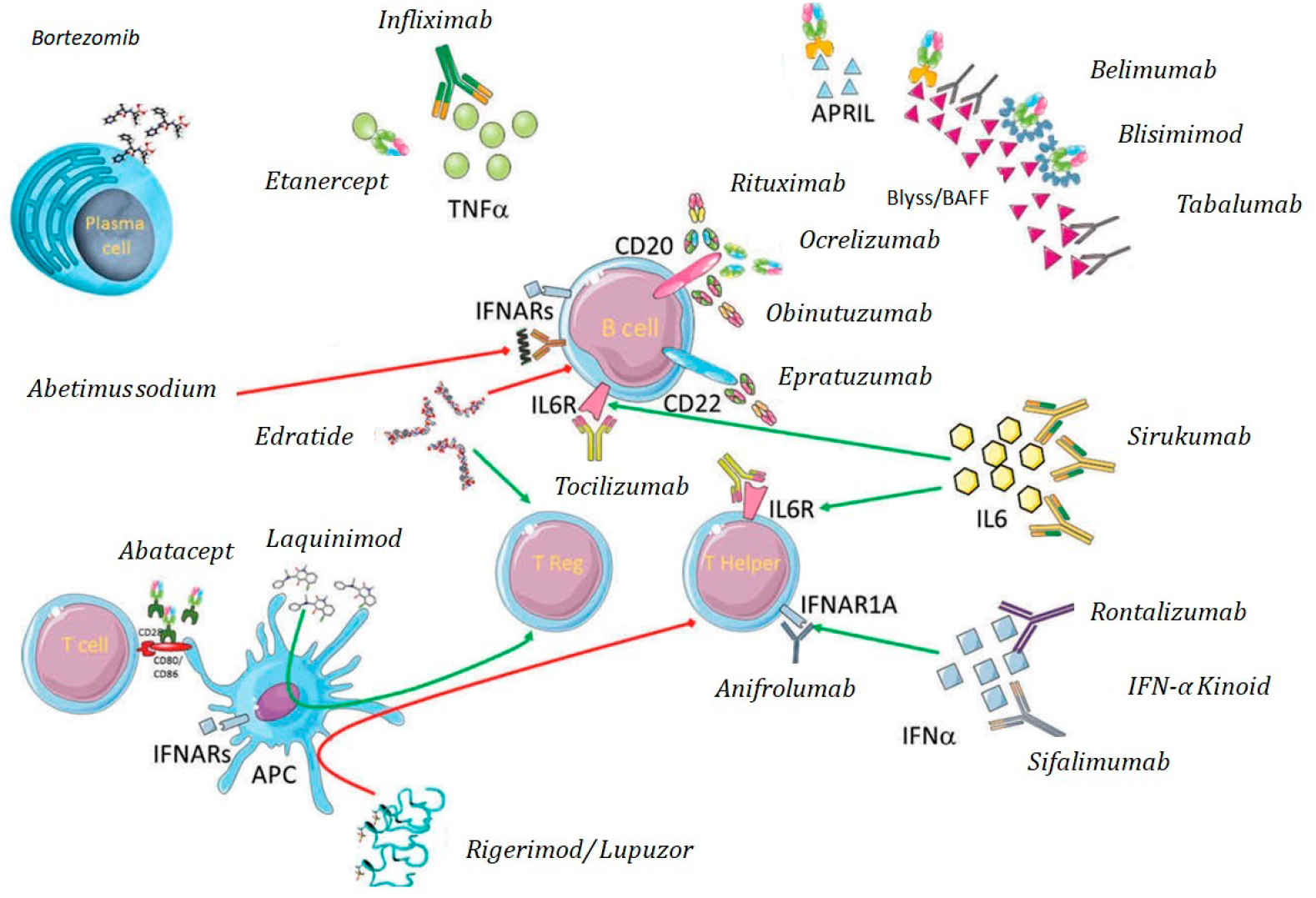
Таргетные биологические препараты против системной красной волчанки. Изображение: F1000Research 2018, 7(F1000 Faculty Rev):970.
Системная красная волчанка
Системная красная волчанка (SLE) — хроническое гетерогенное аутоиммунное заболевание соединительной ткани, характеризующееся наличием аутоантител против ядерных антигенов, ремиссиями и обострениями, а также чрезвычайно изменчивыми клинической картиной, течением болезни и ее прогнозом. Патология может поражать почти любой орган, включая почки, кожу, опорно-двигательный аппарат, сердечно-сосудистую систему, центральную и периферическую нервную систему, кровь. Заболеванию чаще подвержены женщины. Причина остается неизвестной: считается, что развитию системной красной волчанки способствует потеря аутотолерантности, приводящая к аутоиммунным реакциям, у генетически предрасположенных лиц после воздействия определенных факторов окружающей среды в условиях иммунологической и гормональной нестабильности.
Терапия системной красной волчанки направлена на минимизацию органных повреждений, предотвращение обострений в периоды стабильности, оптимизацию качества жизни пациентов. Среди назначаемых препаратов: противомалярийные (гидроксихлорохин), глюкокортикостероиды (преднизон/преднизолон, метилпреднизолон), иммуномодуляторы и иммуносупрессанты (метотрексат, азатиоприн, микофенолата мофетил, циклофосфамид).
Анифролумаб
Анифролумаб (anifrolumab) — полностью человеческое моноклональное антитело, связывающее субъединицу 1 интерферонового рецептора типа I (IFNAR1), и тем самым, в отличие от множества антител только против интерферона альфа (IFN-α), блокирующее все интерфероны типа I, включая IFN-α, интерферон бета (IFN-β) и интерферон омега (IFN-ω). Указанные цитокины вовлечены в воспалительные сигнальные пути. Приблизительно 60–80% пациентов с системной красной волчанкой характеризуются усиленным профилем экспрессии генов, регулирующих интерфероны типа I, что напрямую коррелирует с активностью заболевания.
Клинические исследования TULIP 2 (NCT02446899) фазы III (рандомизированные, двойные слепые, плацебо-контролируемые, многоцентровые, международные) охватили взрослых пациентов (n=365) с активной умеренно-тяжелой системной красной волчанкой с наличием аутоантител. Участники получали стандартное лечение. Каждые четыре недели внутривенно назначали анифролумаб в дозе 300 мг или плацебо. Первичная конечная точка была установлена пропорцией пациентов, по истечении 52 недель терапии показавших ответ, установленный композитным показателем на базе индекса Британской группы по изучению системной красной волчанки (BICLA).
В группе анифролумаба к первичной конечной точке вышли 47,8% пациентов против 31,5% в группе плацебо, что оказалась статистически и клинически значимым (p=0,001). Анифролумаб также обеспечил статистически значимое расхождение с контрольной группой в отношении ряда вторичных конечных точек, включая уменьшение необходимости применения пероральных кортикостероидов (p=0,014) и снижение индекса распространенности и степени тяжести кожной красной волчанки (CLASI) [p=0,039]. Назначение анифролумаба отметилось численно меньшим количеством обострений заболевания в пересчете на год: 0,43 против 0,64 (p=0,081).

Этот недуг — один из самых драматичных по своему течению. Тем не менее современные подходы к лечению в большинстве случаев позволяют держать волчанку под контролем.

Девичья напасть
Женщины болеют системной красной волчанкой в 9–11 раз чаще мужчин. При этом дебют заболевания обычно приходится на молодость и юность, часто — на переходный возраст, когда в женском организме происходят резкие гормональные изменения.
Выделить конкретную причину заболевания обычно не удаётся. Известно, что существует определённая генетическая предрасположенность. Но реализуется ли она, зависит от сочетания других факторов, учесть каждый из которых невозможно. Помимо гормональных колебаний, это и стрессовые события, и вирусные инфекции, и приём некоторых препаратов.
Большую роль играет чрезмерная инсоляция. Известно, что в СССР процент больных волчанкой в Грузии, Азербайджане, Армении и других солнечных республиках был выше, чем в России. В сегодняшней Испании распространённость и тяжесть болезни выше, чем в Скандинавии.
Как всё начиналось
Исторически сложилось, что лечением системной красной волчанки в России занимаются ревматологи (хотя болезнь не чисто ревматологическая). Так, в НИИ ревматологии сразу же после его основания в 1958 году было создано отделение пограничных форм, в которое попадали женщины с волчанкой.
Системная красная волчанка — заболевание, прогнозировать течение которого занятие довольно неблагодарное. Бывают очень тяжёлые случаи, когда даже раннее начало терапии и активное лечение не позволяют подавить аутоиммунный процесс. Но в целом сейчас 10-летняя выживаемость составляет порядка 90%. Многие пациенты доживают до преклонного возраста и имеют и детей, и внуков.

Лекарство страшнее болезни?
Лекарственная терапия системной красной волчанки справедливо воспринимается пациентами как достаточно тяжёлая. Основные препараты, используемые для лечения, — глюкокортикоидные гормоны, на начальных этапах нередко назначаются в больших дозах. Именно их применение позволяет спасти жизнь миллионам пациенток. Однако при этом большие дозы глюкокортикоидов дают массу побочных эффектов. Среди них — высокий риск остеопороза и сердечных заболеваний, повышение уровня холестерина и глюкозы в крови, лёгкое присоединение инфекций. Много переживаний у пациенток возникает из-за синдрома Кушинга — прибавки веса и перераспределения жировой ткани, которая на фоне лечения откладывается на животе и вокруг шеи (лицо становится лунообразным).
Поддерживающая терапия — те же глюкокортикоиды, но в значительно меньших дозах. Дозу начинают снижать, когда состояние пациента стабилизируется, а затем постепенно доводят её до минимально эффективной. Как правило, при снижении дозы уменьшается и риск побочных эффектов, постепенно нормализуется вес.

Что в перспективе?
В своё время внедрение глюкокортикоидов в схемы терапии системной красной волчанки стало настоящей революцией. Эти препараты перевели болезнь, которая почти всегда имела летальный исход, в категорию хронических. Однако эти лекарства — не единственные, на которые возлагают надежды ревматологи. Так, в середине 90‑х годов началась эра генно-инженерных биологических препаратов. В ревматологии они впервые стали использоваться в лечении ревматоидного артрита, затем был создан препарат для терапии системной красной волчанки. Врачи отмечают большую эффективность таких средств, однако из-за высокой стоимости эти препараты пока используются только у пациентов, у которых заболевание протекает особенно тяжело.
По словам профессора, главная задача сейчас — улучшить качество жизни пациенток с СКВ. И в большинстве случаев это удаётся. Многие женщины ведут образ жизни, который мало отличается от образа жизни их здоровых ровесниц. И, хотя они вынуждены соблюдать определённую диету и тщательно следить за самочувствием, об их болезни порой не знает никто, кроме самых близких людей.
Читайте также:


