Как можно занести инфекцию в позвоночнике
Заболевания поясничного отдела позвоночника
Это разрыв диска, спондилоз, стеноз спинномозгового канала, остеопороз, воспаление крестцово-подвздошного сочленения, люмбаго, ишиас, фибромиалгия и рак.
Разрыв диска. В предыдущей главе я сравнила межпозвоночные диски с пончиками с повидлом. Эта аналогия позволяет легко понять суть такой печально известной травмы, как разрыв диска — или, на медицинском языке, грыжа диска.
Когда ваш лечащий врач ставит такой диагноз, это значит, что один из дисков износился, треснул, а его студенистое содержимое вытекло наружу, как повидло из лопнувшего пончика (рис. 13). И это привело к повреждению нерва или соседних позвонков.
Естественно, к такому же результату может привести и травма — внешнее воздействие на позвоночник, которое оказывается особенно пагубным, если в момент удара вы наклонялись вперед, назад или в сторону. Классический пример подобной травмы — автомобильная авария.
Спондилез. В молодости все сегменты позвоночного столба имеют правильную форму и гладкую поверхность, но с возрастом на позвонках появляются шпоры — патологические костные выросты. Они могут привести к смещению позвонков. Это заболевание называется спондилезом.
Стеноз (сужение) позвоночного канала. С возрастом центральный позвоночный канал, по которому проходят нервы, сужается. В результате нервные окончания, выходящие через промежутки между позвонками, оказываются стиснутыми, и это давление приводит к воспалительному процессу.
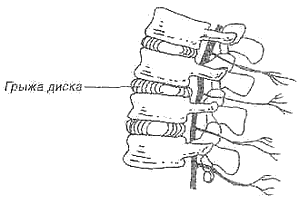
Рис. 13. Грыжа межпозвоночного диска
Больные стенозом иногда испытывают онемение или жжение в обеих ногах, из-за чего им часто ставят ошибочный диагноз — невропатия (раздражение нервных окончаний в ногах). Иногда стеноз позвоночного канала развивается у тех, кто в прошлом перенес хирургическое вмешательство. Большинство пациентов, страдающих этим заболеванием, старше 50 лет.
Остеопороз. Заболевание, вызванное недостатком кальция в костях. Кости теряют в массе и плотности, становятся пористыми и хрупкими.
Остеопороз приводит к деформации позвоночника. В наиболее тяжелых случаях могут возникнуть трещины и переломы позвонков.
Крестцово-подвздошное сочленение располагается между копчиком и поясом нижних конечностей. Эта область испытывает постоянные нагрузки. Врачи склонны связывать с воспалением этого сустава любые болевые ощущения — как острого, так и хронического характера. Я, опираясь на собственный врачебный опыт, считаю, что проблемы в крестцово-подвздошном сочленении чаще становятся причиной хронических болей в спине, нежели острых. Поэтому, если вас мучают хроническое боли в пояснице, стоит проверить крестцово-подвздошное сочленение.
Люмбаго. Люмбаго (от лат. lumbus — поясница). Второе название — пояснично-крестцовый радикулит. Народное название — прострел — хорошо раскрывает характер проявления болезни — это внезапная, резкая и острая боль в области поясницы. При люмбаго человека сгибает от боли, и он не может разогнуться.
Причина заболевания — дегенеративные изменения позвоночника, то есть изменения механического характера в межпозвонковых дисках и суставах, связках, мышцах или нервных волокнах.
Ишиас. Седалищный нерв — крупнейший нерв в организме человека. Он берет свое начало в поясничном отделе позвоночника. Затем седалищный нерв спускается вниз по ноге, разделяясь на более мелкие нервы, которые идут в бедро, колено, голеностоп, ступню и пальцы.
При повреждении седалищного нерва все эти части тела или некоторые из них могут начать болеть. Боль при ишиасе бывает различной: больной может ощущать стреляющую боль, жжение, покалывание или онемение.
Вызвать ишиас могут инфекционные заболевания, грыжа диска, артрит, травма и даже диабет.
Болеют им люди в самом трудоспособном возрасте — 30–50 лет.
Фибромиалгия. Свою лепту в возникновение боли могут внести мускулы, сухожилия и связки, поддерживающие позвоночник. В особенности это касается небольших мышц, расположенных в нижней части спины, которые удерживают тело в вертикальном положении. Если они воспаляются, это ведет к воспалению и раздражению покровов позвоночника.
Рак также может стать причиной боли в спине. Онкологические заболевания позвоночника, как правило, возникают при метастазировании (опухоль, возникшая в другом месте, как бы прорастает в позвоночник), хотя известны и редкие случаи возникновения рака в спинном мозге. Столь же редко рак появляется и в самом позвоночнике.
Заболевания органов брюшной полости
Различные заболевания внутренних органов также могут стать причиной боли в спине. К их числу относятся болезни почек и поджелудочной железы, язва желудка или аневризма. Одним из наиболее серьезных заболеваний является аневризма брюшной аорты — большой артерии, которая снабжает нижнюю часть туловища и ноги свежей кровью, богатой кислородом.
Аневризма. Аневризмами называются шарообразные утолщения, напоминающие узлы или пузыри, которые появляются на брюшной аорте. Они могут вызывать сильную пульсирующую или стреляющую боль в нижней части спины, иногда отдающуюся в обе ноги. Ухудшение кровяного снабжения, в свою очередь, может повлиять не только на ноги, но и на почки, и в результате пациенты часто испытывают боль ниже ребер.
Будьте внимательны к этим симптомам, поскольку речь идет об очень серьезной болезни!
Заболевания почек. Различные заболевания почек или мочеточников могут вызывать сильную боль в нижней части спины. Такие боли называются иррадиирующими.
Иррадиирующая боль ощущается не там, где располагается источник боли, а в каком-либо другом месте. Например, при инфаркте миокарда больной не только испытывает мучительную боль в груди, но и чувствует онемение, тяжесть или боль в левой руке, которая, возможно, вполне здорова. Точно так же боль от воспаленных почек может иррадиировать в поясницу или ноги.
Заболевания желудочно-кишечного тракта и поджелудочной железы. Язва желудка или двенадцатиперстной кишки может стать причиной кинжальной боли или жжения в нижней части спины. Такие же неприятные ощущения могут быть вызваны и заболеваниями поджелудочной железы (небольшого органа, который участвует в пищеварении и вырабатывает гормон инсулин, контролирующий уровень сахара в крови). При воспалении поджелудочной железы, вызванном, к примеру, рубцами, опухолью или даже злоупотреблением алкоголем, пациент может испытывать боль в пояснице. Это еще один пример иррадиирующей боли.
Патологические биохимические изменения
Если в организме происходят патологические биохимические изменения, это может как свидетельствовать о проблемах со здоровьем, так и привести к ним. Например, повышенное содержание мочевой кислоты, вызванное подагрой, может стать причиной воспаления позвоночника и сильной боли в суставах, напоминающей ощущения при артрите. Патологическими биохимическими изменениями вызывается и такое относительно редкое заболевание, как болезнь Пэджета, выражающееся в ослаблении костей. Кости при этом заболевании то ломаются, то срастаются вновь. В результате нервные волокна могут оказаться со всех сторон окруженными растущей костной тканью, что приводит к очень сильной боли не только в спине, но и в ягодицах или ногах.
Однако не всегда все так однозначно. Если в крови изменяется количество инсулина или глюкозы (то есть сахара), нервную систему подстерегают самые разные напасти. Довольно часто встречается невропатия, или воспаление мельчайших нервных волокон, как правило, на руках или ногах. В результате этих изменений сигналы, посылаемые в мозг, искажаются и пациенты испытывают неприятные ощущения самого разнообразного свойства. Помимо тупых или острых болей в нижней части спины или ногах это может быть чувство жжения, давления, разрывания, сжатия и т. д.
Всякая болезнь ухудшает работу нервной системы. Если пациент уже страдает каким-либо заболеванием позвоночника (например, артритом) и при этом у него заболевает что-либо еще — сердце или легкие, печень или почки, то хронические заболевания могут перейти в острую стадию. Уменьшить боли в спине в этом случае можно, лишь справившись с сопутствующим заболеванием.
Хотя инфекции и не относятся к числу наиболее распространенных причин боли в спине, о них никогда не следует забывать.
Когда инфекцией поражен диск, единственным симптомом заболевания (оно получило название дискит) является боль в спине. Если начинается инфекция костей позвоночника, называемая остеомиелитом, пациенты часто испытывают смутные, неясные боли в пояснице. Чтобы справиться с болезнью, в данном случае требуется точно диагностировать характер инфекции и назначить прием антибиотиков — иначе инфекция может распространиться по всему позвоночнику и привести к самым тяжелым последствиям.
Не могу не упомянуть о спинальном (позвоночном) менингите. Особенно распространена его вирусная форма. Она не очень опасна: если больной пьет много жидкости и соблюдает постельный режим, болезнь скоро проходит. Бактериальный менингит представляет собой гораздо большую опасность. Такой диагноз предполагает энергичную борьбу за жизнь пациента с помощью антибиотиков, инфузий жидкостей и неусыпного медицинского наблюдения. Симптомы менингита проявляются не сразу, и состояние здоровья ухудшается довольно медленно — отсюда трудности с постановкой правильного диагноза. Если больной, находясь в лихорадочном состоянии, испытывает тупую боль и онемение в шее, руках или ногах, если он выглядит неважно, а анализ крови показывает повышенное содержание белых кровяных телец, диагноз, скорее всего, — спинальный менингит. К лечению следует приступать немедленно и без колебаний, иначе не миновать тяжелых и долговременных осложнений.
Воспаления и острые инфекции — совершенно различные заболевания, требующие соответственно и разного лечения. То, что мы обычно называем воспалением, есть не что иное, как ответ организма на самый широкий спектр внешних воздействий. Длительное воспаление, возникающее по самым разным причинам, успешно лечится противовоспалительными препаратами, прогреваниями, лечебной физкультурой и терапией, направленной на расслабление мышц, хотя иногда требуются и более сильные лекарства.
Травмы — наиболее широкая категория причин, вызывающих боли в спине, будь то очевидное воздействие (падение с лестницы, автокатастрофа, поднятие тяжестей) или медленный процесс, постепенно подтачивающий организм больного (чаще всего это связано с малоподвижным образом жизни).
Из всех травмирующих воздействий чаще всего приходится сталкиваться с растяжением мышц или связок. При этом мельчайшие волокна мышечной или иной ткани рвутся, начинается микрокровотечение, которое приводит к опуханию и возникновению болезненных ощущений. Кроме того, пациент обычно жалуется на такой сопутствующий симптом, как спазм мышц, не затронутых растяжением (возникающий из-за того, что мышцы вынуждены выполнять не только свойственные им, но и компенсирующие задачи).
Например, если вы ушибли бедро и в течение долгого времени вынуждены хромать или наклоняться, чтобы не тревожить лишний раз больную ногу, очень скоро у вас заболевает здоровая нога, а за ней — поясница или даже вся тазовая область. Точно так же, когда начинается воспаление какой-либо мышцы, следует в скором времени ждать спазма соседних, которым приходится сокращаться сильнее для того, чтобы выполнить работу поврежденной мышцы и предохранить ее от внешнего воздействия. При этом усиленно образуются токсины и продукты метаболизма, и в результате предохраняющие мускулы сами становятся жертвой воспаления. Получается заколдованный круг: чем больше мышц поддерживают друг друга, тем более уязвимыми они становятся.
Другая травма, становящаяся причиной боли в спине, — это острый перелом позвоночника. Перелом и сам по себе способен вызвать сильную боль. А при переломе позвоночника к ней добавляется еще и боль от травмирующего нервы движения. Ведь при переломе позвоночник становится неустойчивым, его функционирование отклоняется от нормы, и в результате нервные окончания могут быть повреждены, сдавлены и даже перерезаны.
Точно так же, как и язва желудка, боль в спине имеет как физиологические, так и психологические особенности и способна изменить характер человека. Всякий, кто сам испытывал боль в спине или жил рядом с таким человеком, знает, как нелегко в этих условиях видеть светлую сторону вещей и заниматься повседневными делами. Боль мешает получать удовольствие от всего того, что еще вчера казалось привлекательным, и настраивает на мизантропический лад.
При увеличении стресса — извечного спутника боли — мышцы спазмируются, уменьшается амплитуда движения. Эти дополнительные проблемы вступают в резонанс с эмоциональным настроем человека: чем больше боли, тем сильнее стресс и озабоченность.
Больной затягивается в водоворот неприятных ощущений и неприятных эмоций: чем сильнее болит, тем страшнее дальнейшее усиление боли, а чем страшнее боль, тем сильнее сокращаются мышцы и тем меньше доступная амплитуда движения.
Возможные причины болей в спине у женщин
Что бы ни говорили сторонники полного равноправия полов, между мужчиной и женщиной существует фундаментальное физиологическое различие. Только у женщин бывают менструации, только женщины беременеют и рожают, и именно женщины чаще всего заботятся о малышах. Строение женского тела отличается от мужского, в частности, количеством и плотностью жировых отложений, их распределением по телу. Даже возрастные изменения в женском организме происходят не так, как в мужском.
Начнем с главного, что резко отделяет женщин от мужчин. В период полового созревания у девочек происходит гормональное изменение и начинаются менструации, чаще всего повторяющиеся с периодичностью в 28 или 29 дней.
У многих женщин бывает задержка жидкости во время менструального цикла, и одно только это способно добавить полтора-два килограмма к их обычному весу. Центр тяжести смещается, изменяется нагрузка на мускулы-разгибатели нижней части спины и позвоночника. Не случайно диуретики (мочегонные препараты), принимаемые в этой фазе менструального цикла, не только помогают избавиться от излишков жидкости, но и уменьшают дискомфорт в нижней части спины.
Циклические изменения в мозге являются симптомом того, что многие люди обозначают аббревиатурой ПМС (предменструальный синдром). Некоторые ученые полагают, что выделяемые гормоны способны снижать болевой порог, так что боль в спине, которая практически незаметна в обычное время, перед менструацией становится просто-таки непереносимой.
Во время беременности изменяется телесная механика, способность организма переносить нагрузку снижается, в то время как последняя возрастает за счет увеличивающегося веса плода. Кроме того, организм женщины начинает вырабатывать особый половой гормон релаксин, который подготавливает организм к родам, расслабляя связки и суставы. Все это увеличивает нагрузку на позвоночник и может привести к болям в спине. Учитывая это, будущей матери следует тщательно следить за изменением веса. За весь период беременности женщина должна прибавить в весе не более 12,5 кг. Если женщина до и во время беременности находится в хорошей физической форме, это поможет легче перенести как беременность, так и роды.
Когда у женщины с большим размером бюста отмечается набор симптомов, к числу которых относятся головная боль, ломота в шее и плечах и вдоль линии бюстгальтера, речь идет о макромастии. У женщины с большой грудью центр тяжести расположен высоко и вынесен вперед, необходимость сохранять равновесие заставляет таз отклоняться назад, нагрузка ложится на мышцы нижней части спины, вызывая их напряжение и скручивание
Один из возможных способов решения данной проблемы — это пластическая операция по уменьшению груди. Но операция всегда остается операцией, со всеми ее рисками и возможными последствиями.
Если у вас большая грудь и вы полагаете, что спина болит из-за нее, обсудите это со своим врачом. Еще раз повторюсь: боль в спине вызывается целым букетом причин, и макромастия может быть лишь одной из них.
С уменьшением производства гормонов после менопаузы (и особенно ранней менопаузы) или после удаления яичников остеопороз может развиться или ускориться. Если это ваш случай, узнайте у своего врача о возможностях гормонозаместительной терапии, которая широко применяется при профилактике остеопороза.
Склонность к остеопорозу имеет наследственный характер. Поэтому, если ваша мать или бабушка страдали этой болезнью, вы тоже состоите в группе риска и вам следует принять профилактические меры.
Помимо элементарной физкультуры (чрезвычайно эффективного, надо отметить, средства для снижения и даже устранения проявлений остеопороза) существуют и лекарства против этого заболевания. Прием таких лекарств повышает костную массу во всем теле, оказывает положительное воздействие на позвоночник и бедренные кости.
Гормонозаместительная терапия, физические упражнения, прием лекарственных препаратов — вот средства против остеопороза, которые эффективно помогают женщинам сохранить здоровье и подвижность даже в преклонном возрасте. А если у вас нет остеопороза, приложите все усилия, чтобы предотвратить его, поскольку профилактика всегда предпочтительнее лечения.
Другие специфические причины
1. Понимая желание женщин быть красивыми и желанными, не могу не обратиться к теме высоких каблуков. Ношение обуви на высоком каблуке изменяет естественный изгиб тела, поднимает таз и повышает нагрузку на ноги. Ходьба на каблуках изменяет походку, баланс и координацию движений. Если вам приходится в течение долгого времени стоять, ходить или переносить предметы, рекомендую носить комфортные, качественно сшитые туфли на хорошей подметке. Если же вам хочется надеть туфли на каблуке, отдавайте предпочтение каблукам, не превышающим пяти сантиметров. И, конечно, не стойте в таких туфлях долго.
3. Быть мамой — счастье, но в то же время и тяжелый труд. Мамам приходится носить на руках грудных детей, поддерживать малышей, которые учатся ходить, поднимать упавшие игрушки, завязывать пинетки, застегивать молнии на курточках… Но ведь быть отцом — тоже большое счастье. Смело перекладывайте на сильные руки мужей свой драгоценный груз. Берегите спину: вашим детям нужна здоровая мама.






"Инфекции, гуляющие всюду и везде. "
Заболевают от болящих,
С какими сталкивает путь
И от гулящих настоящих,
И от гуляющих ЧУТЬ-ЧУТЬ

Инфекции, передаваемые половым путем. Что это такое?
Это Инфекции, которые один инфицированный партнер передает другому при сексуальных контактах.
Помните, что заразиться можно не только при влагалищном, но и оральном и анальном сексе. Существует примерно 25 заболеваний, которые передаются половым путем. Чаще всего: гонорея, сифилис, хламидиоз, трихомониаз, остроконечные кондиломы, генитальный герпес, кандидоз, гепатит B.
Наиболее характерные симптомы большинства из них: зуд, неприятный запах, выделения из половых органов, различные высыпания на гениталиях, учащенное болезненное мочеиспускание. Эти заболевания могут протекать бессимптомно, особенно у женщин. Некоторые симптомы ИППП исчезают без лечения, хотя болезнь остается и человек может заражать других. Во время лечения стоит воздерживаться от сексуальных контактов. Помните, что большинство ИППП практически излечимы, если правильно поставлен диагноз, лечение начато своевременно и доведено до конца.
Почему ИППП?
Как явствует из названия, возбудители этой группы заболеваний передаются половым путем.Гонорея, хламидиоз, трихомониаз, мико-, уреаплазмоз и гарднереллез передаются строго половым путем, сифилисом можно заразиться и не совершая полового акта, но при тесном соприкосновении пораженных кожных покровов или половых органов.
К половому пути передачи относится не только классический половой акт между двумя партнерами, но и орально-генитальный, и анальный, и оро-анальный половой акт. Для орального полового контакта не важно, "кто кому это делает", заражение возможно при любом раскладе. При групповом сексе партнеры могут заразиться друг от друга через использование одного презерватива.
Заражение ИППП неполовым путем (бассейн, общее белье, посуда, полотенца и т.д.) крайне маловероятно, разве что вся квартира больного пропитана его гнойными выделениями. Фактически имеет значение лишь один неполовой путь передачи ИППП - беременная женщина инфицирует ими своего ребенка во время родов.
Предвосхищая этот вопрос, сразу скажу - ни один возбудитель венерического заболевания не передается при поцелуе, за исключением варианта, когда у обоих партнеров есть открытые раны на губах и языке.
Гепатит B, C
Воспаление печени, вызванное вирусами B и C. которые находятся крови или других биологических жидкостях больного человека, передаются половым путем, а также при использовании инъекций инфицированных игл, зубной щетки и т.д. Симптомы - повышение температуры тела, боль в горле, кашель, постоянное чувство усталости, потеря аппетита, боли в суставах, желудке, тошнота, белки глаз и кожа становимся желтоватыми, моча - темной, стул обесцвечивается. Эти симптомы проявляются через 6 недель - 6 месяцев после контакта с инфицированным человеком. При отсутствии симптомов больные гепатитом B и C не подозреваю!, что передают заболевание другим людям.
Сифилис
Древнейшая ИППП, вызывается бледной спирохетой (трепонемой). Это заболевание протекает в три стадии. В зависимости от вида сексуальных контактов спирохета внедряется где угодно (половые органы, рот, анус и т.д.).
1 стадия:
Там. где она внедрилась, через 1-4 недели появляется твердая язвочка (твердый шанкр) - очень заразная, так как на ее поверхности очень много спирохет.
2 стадия:
Сыпь на теле в области груди, ребер, на спине, животе, лице, ладонях, подошвах:
- Пятнами на слизистой рта;
- Воспалением лимфатических узлов;
- Выпадением волос;
3 стадия:
"Третичный сифилис" - с развитием тяжелых необратимых поражений жизненно важных органов (сердца, мозга, нервной системы и т.д.), часто приводящих к смертельному исходу.
Гонорея
Вызывается гонококком, который поражает не только мочеполовые органы (при вагинальном сексе), но и прямую кишку, при анальном и оральном сексуальном контакте.
Первые проявления начинают появляться через 3-7 дней с момента заражения: гнойные выделения из полового члена, влагалища или заднего прохода, рези при мочеиспускании, боли внизу живота, отек.
Своевременно начатое лечение гарантирует полное излечение. При не своевременном лечении и развитие осложнений у женщин и мужчин поражаются репродуктивные органы (матка, яичники, маточные трубы, предстательная железа) и развивается бесплодие.
Трихомониаз
Возбудителем заболевания является трихомонада (одноклеточный простейший паразит), поражающий слизистую мочеполового тракта.
Симптомы заболевания проявляются от 4 дней до 3 недель после заражения. Довольно часто как у мужчин, так и женщин трихомониаз протекает незаметно. Проявляется заболевание сильным зудом в области половых органов, обильными пенистыми желто-зелеными гнойными выделениями с неприятным запахом, иногда появляются язвы. Без специального лечения выздоровление невозможно.
Хламидиоз
Возбудитель - внутриклеточный микроорганизм, называемый хламидией. поражает преимущественно половые и мочевыдслигельные органы, но в некоторых случаях и глаза, кишечник, органы дыхания.
Симптомы обычно появляются через 1-4 недели после инфицирования. Отмечается: дискомфорт при мочеиспускании; скудные прозрачные напоминающие клей выделения: боли внизу живота и в пояснице. У женщин хламидии поражают шейку матки и уретру, при отсутствии лечения процесс может распространиться на яичники и привести к бесплодию. У мужчин может быть воспаление яичек. Если не соблюдает правила личной гигиены, возможно воспаление слизистой оболочки глаз.
Лечение данного заболевание проводиться обоим партнерам одновременно, даже если у одного из них отсутствуют симптомы.
Генитальный герпес
Вызывается вирусом простого герпеса, который может появиться как в области половых органов, так и на губах. Заражение происходит один раз в жизни. Симптомы - через 2 дня появляются пузырьки, иногда через 10-20 дней, которые быстро вскрываются, оставляя болезненные ранки. Появления пузырьков сопровождается головной болью, недомоганием, подъемом температуры тела, болью и жжением при мочеиспускании, подмывании, ходьбе. Пузырьки и неприятные ощущения проходят через 1-2 недели, но вирус остается в организме, и. как только защитные силы организма ослабнут, болезнь проявляется снова (у женщин это часто связано с менструальным циклом).
Остроконечные кондиломы
Вызываются особым вирусом - вирусом папилломы Проявления этой болезни похожи на бородавки. На слизистой половых органов и прилегающих участков кожи появляются бородавчатые разрастания цвета кожи. Эти разрастания быстро увеличиваются в размерах и в количестве, постепенно приобретая, вид цветной капусты или остаются плоскими. малозаметными. Симптомы заболевания проявляются от нескольких недель до 3-9 месяцев с момента заражения. Так как у женщин кондиломы разрастаются во влагалище, обнаружить их может только врач. Кроме того, они разрастаются по наружным половым органам и промежности. Нередко кондиломы сочетаются с раком шейки матки. После лечения возможны рецидивы заболевания.
Лобковый педикулез
- или вшивость, передастся при сексуальном контакте с инфицированным человеком или через постельное или нательное белье. Проявляется сильным зудом в области лобка. Диагноз устанавливается легко при осмотре лобковой зоны и нахождении насекомых. Лечение проводится специальными мазями, после сбривания волос в области лобка.
Индивидуальное предохранение от заражения
Такие сексуальные контакты, как поцелуи, объятья, ласки, петтинг, массаж, то есть то. что полностью исключает обмен жидкостями тела, максимально безопасно.
Чем больше число ваших сексуальных партнеров, тем выше вероятность встретить больного человека и заболеть. Высок также риск заражения тогда, когда не Вы сами, а Ваш партнер имеет большое число контактов.
Прежде чем решиться на сексуальные отношения, подумайте. Лучше от них отказаться вовсе, если вы не уверены в своем партнере или у него имеется сыпь, покраснения, язвочки или выделения из половых органов.
Во время каждого полового акта применяйте презерватив, который максимально снижает, риск заражения ИППП. Что касается профилактики ИППП, где половой путь передачи является основным, то самым надежным методом до сих пор остается барьерная контрацепция (презерватив) и препараты типа мирамистина, цидипола, фарматекса и пр. Однако в ряду ИППП существует ряд заболеваний, для которых характерно широкое распространение в популяции, пожизненное носительство, длительные латентные фазы заболеваний, возможность передачи воздушно-капельным путем и серьезные осложнения, вызванные инфекционными агентами. Это, прежде всего вирусные инфекции, входящие в первую десятку ИППП в России - генитальный герпес и папилломавирусные инфекции урогенитального тракта (остроконечные кондиломы, ВПЧ, которые могут вызвать рак).
- Каждый презерватив можно использовать только один раз;
- Используйте смазывающие вещества на водной основе, если это необходимо;
- Не использовать в качестве дополнительной смазки растительные, животные и кулинарные жиры, а также лосьоны и вазелин (жир разрушает латекс!);
- Храните презервативы в сухом прохладном месте, не подвергайте их воздействию прямых солнечных лучей;
- Не используйте презерватив, если срок годности истек или целостность упаковки (фольги) нарушена;
- Если Вы больны, обязательно скажите об этом партнеру. Возможно, инфицировал Вас именно он, не подозревая об этом;
Антисептики
Единственной альтернативой презервативу в профилактике ИППП, но не беременности, является использование растворов антисептиков. Самый простой вариант - это слабый раствор марганцовки, более "продвинутые" в этом вопросе всегда имеют в запасе купленные в аптеке Мирамистин или Хлоргексидин. Этими растворами обрабатываются наружные половые органы, поласкается рот и горло, они же вводятся в мочеиспускательный канал, во влагалище или в прямую кишку после полового акта.
Профилактический эффект у антисептиков меньше, чем у презерватива, и составляет около 50-70%. Это немного, но все же лучше, чем ничего. А для орального секса они являются практически единственным способом избежать заражения. На вирусы анестетики могут не подействовать.
Осложнения
У каждой инфекции, передающейся половым путем, есть свои особенности, но в целом в этих заболеваниях имеется ряд сходств и общих тенденций развития.
Осложнения приводят к нарушению репродуктивного здоровья женщин и мужчин, тяжелым врожденным заболеваниям у детей, поражениям внутренних органов больного.
Залогом успешного лечения является заинтересованность в его успехе, как пациента, так и его лечащего доктора. Не стесняйтесь задавать своему лечащему врачу любые вопросы: отвечать на них и все объяснить вам - это его прямая обязанность. Чем откровеннее вы будите с врачом, тем больше шансов на выздоровление.
Думаю, не стоит доказывать тот факт, что избежать ИППП значительно проще, чем избавиться от них. Поэтому не пренебрегайте правилами профилактики венерических заболеваний и регулярно проходите необходимое обследование. А при малейших подозрениях сразу же обращайтесь к врачу.
Возникли вопросы? Просто позвоните нам +7 (3822) 73-33-77 или задайте свой вопрос
Читайте также:


