Изменения систем при инфекционных болезнях
Особое внимание следует обратить на условие возникновения инфекции, взаимодействие макро– и микроорганизма, реактивность организма, а также компенсаторно–приспособительные процессы, развивающиеся при инфекционных болезнях. Важно также усвоить понятие о бактерионосительстве, эндогенных и экзогенных инфекциях, знать особенности условий их возникновения и патогенез. Нужно представлять взаимосвязь местных и общих патоморфологических изменений при инфекционных болезнях и их диагностическое значение.
1. Патогенез инфекционных и инвазионных заболеваний
1.1. Место проникновения возбудителя в организм носит название ворота инфекции. Воротами инфекции могут быть:
- Пищеварительный тракт;
- Через поврежденную кожу (при травмах, укусах насекомых и т.п.);
- Легкие с выдыхаемым воздухом;
- Слизистые оболочки мочевыводящих и половых органов и др.
Первичный комплекс это когда из ворот инфекции возбудитель попадает по лимфатическим путям в регионарный лимфоузел. Он может быть полным и неполным. Полным он называется тогда, когда изменения находят и в воротах инфекции и регионарном лимфоузле. Обычно это наблюдается при массивности инфекта, или вирулентности его, или ослабленной резистентности. Неполным первичный комплекс называют тогда, когда в воротах инфекции изменений нет, а изменения находят только в регионарных лимфоузлах. В практике первичный комплекс как правило неполный.
1.2. Возбудитель из ворот инфекции по лимфатическим путям попадает в регионарный лимфоузел. В регионарном лимфоузле происходит реакция организма на нахождение возбудителя и на этой стадии организм может инактивировать возбудитель и сформировать иммунитет, организм без каких либо клинических признаков выздоравливает.
1.3. Если возбудитель размножается и распространяется дальше, то происходит прорыв наружного барьера и генерализация инфекционного процесса, что сопровождается температурой и появлением клинических признаков болезни, возбудитель размножается в крови. На этой стадии возбудитель может быть уничтожен, защитными клеточными и гуморальными факторами неспецифического и специфического иммунитета. Организм животного выздоравливает, формируется иммунитет. Если выздоровления не происходит, то происходит прорыв внутреннего защитного барьера организма.
1.4. Возбудитель прорывает барьер регионарных лимфоузлов органов и размножается в органах и тканях. При этом размножается возбудитель на биохимически близком к нему субстрате. Отсюда возбудители классифицируются на дермотропные, например ящур; пневмотропные, такие как туберкулез крупного рогатого скота и т.д. На стадии локализации возбудителя в органах или тканях происходят патологические изменения в них. На этой стадии тоже идет борьба организма с возбудителямми. 1. Неспецифические факторы клеточные и гуморальные в органах и тканях нейтрализуют инфекцию, одновременно начинают образовываться специфические факторы иммунной защиты (клеточные и гуморальные т.е.антитела или JgG, JgA, JgM.). На этой стадии организм может выздоравливать и сформироваться специфический иммунитет. Но органы и ткани остаются с повреждениями. Функция их снижена. 2. Развитие патологоанатомического процесса на стадии повреждения органов и тканей, особенно, жизненно важных может произойти смерть животного. 3. Развитие патологического процесса в органах или тканях заключается в слейдующем: развивается состояние организма, когда он не может уничтожить организм больного животного, тогда для уменьшения интоксикации со стороны некроза вокруг него образуется соединительно–тканная капсула, которая резко уменьшает интоксикацию. Этот вариант патологического процесса называется переход в хроническую форму заболевания. В свежих случаях эта капсула розово–красного цвета, в старых – серо–белого цвета.
2. Патологическая анатомия инфекционных
болезней животных
Наличие в организме возбудителя еще не указывает на наличие инфекционной болезни, для любой инфекционной болезни есть комплекс общих и местных изменений. Посмертная диагностика инфекционных болезней животных основана на выявлении общих изменений, характеризующих инфекцию вообще и комплекса местных изменений, типичных для каждой инфекционной болезни.
Местные изменения определенных тканей и органов типичны для каждой инфекционной болезни (например, воспаление кишечника при колибактериозе и сальмонеллезе, поражения матки и тканей плода при бруцеллезе). комплекс местных изменений дает возможность определить предположительный диагноз на конкретную болезнь.
К местным изменениям –относятся:
- альтеративные (атрофические, дистрофические и некротические), так, при тяжелом течении инфекции, токсических формах ее и в сенсибилизированном организме преобладающими являются дистрофические изменения,
- воспалительные процессы,
- пролиферативные процессы, так при хронических инфекциях на первый план выступают пролиферативные процессы, проявляющиеся гиперплазией ряда органов (селезенки, лимфатических узлов и др.).
Наиболее закономерны при инфекционных болезнях воспалительно–пролиферативные процессы, нередко с образованием гранулем, типичных для отдельных болезней.
Характер местных изменений и степень их выраженности зависят от:
- вида возбудителя,
- состояния организма животного.
Локализация местных изменений различная, зависит:
- от способа (путей) заражения, примером зависимости локализации от путей заражения могут служить сибиреязвенные карбункулы, развивающиеся в коже, кишечнике или в легких,
- тропизма возбудителя болезни к определенным органам и тканям. Тропизм особенно выражен при вирусных инфекциях, например ящурные афты локализуются в местах репродукции вируса – в эпителии кутанного типа (слизистая губ, ротовой полости и др.), вирус бешенства – в центральной нервной системе, ганглиозных клетках головного мозга и т. п.
- гематогенной или лимфогенной эмболии,
- от предшествующей сенсибилизации. При ряде инфекционных болезней местные изменения возникают в результате предшествующей сенсибилизации, иммуноморфологической перестройки (эндокардиты и полиартриты при роже свиней, гломерулонефриты при инфекционной анемии и др.),
- повреждения и нарушения функции того или иного органа, например, при чрезмерной функциональной деятельности органов (тяжелые поражения миакарда при перегрузке больного ящуром животного и др.).
Общие изменения – характеризуют инфекционную болезнь, связаны с реакциями систем организма на повреждение.
К обшим изменениям, характеризующим инфекционный процесс, относят:
- расстройства крово– и лимфообращения,
- гиперплазию селезенки, лимфатических узлов,
- дистрофические и некротические изменения,
- катаральное воспаление слизистых оболочек,
- поражение кожных покровов,
- иммунологические сдвиги.
2.1. Расстройства крово– и лимфообращения
Сосудистые (гемодинамические) расстройства возникают вследствие:
А) действия возбудителя и его токсинов на стенку сосудов,
Б) нарушения нервной регуляции сердечно–сосудистой системы в связи с поражениями сердца и его иннервационного аппарата, а так же поражении сосудодвигательных центров или нервов.
Кровоизлияния, имеют наибольшее диагностическое значение. Они встречаются при всех острых и многих хронических болезнях. Особенно выражены кровоизлияния, сопровождающиеся отеком соединительнотканной клетчатки при септических бактериальных и вирусных заболеваниях, когда на вскрытии можно наблюдать картину геморрагического диатеза. Кровоизлияния при инфекционных болезнях – результат диапедеза эритроцитов. При аллергическом течении инфекции стенка сосудов подвергается фибриноидному некрозу. Часто развиваются воспаления сосудов (васкулиты), сопровождающиеся тромбозом сосудов, например при перипневмонии крупного рогатого скота, чуме свиней.
При упадке сердечной деятельности возникает застойная гиперемия, вследствие чего появляются отеки подкожной и межмышечной клетчатки, интерстициальной соединительной ткани, легких, головного и спинного мозга, а также скопление транссудата в серозных полостях. Серозное или катаральное воспаление конъюнктивы, слизистой оболочки верхних дыхательных путей, желудочно–кишечного тракта и др. также имеет связь с застойной или рефлекторно возникающей артериальной гиперемией. При вирусных инфекциях преобладают клеточно–пролиферативные реакции в эндотелии и адвентиции сосудов, диапедезные кровоизлияния.
2.2. Гиперплазию селезенки, лимфатических узлов
Увеличение объема лимфатических узлов и селезенки – закономерный признак инфекционных болезней.
А) Лимфатические узлы быстро реагируют на изменения белкового и клеточного состава, а также на попадание в лимфу из тканевой жидкости различных токсинов, продуктов клеточного распада и инфекционных возбудителей. При генерализованных и септических инфекциях характерными изменениями в них являются серозный или серозно–геморрагический отек, воспалительные и гиперпластические процессы.
Наиболее сильное увеличение лимфатических узлов наблюдают в зоне первичного комплекса, а также в узлах, регионарных локализации основных патологических процессов.
При кишечных инфекциях, например при паратуберкулезном энтерите крупного рогатого скота, сильнее реагируют брыжеечные и портальные, а при респираторных (туберкулез легких и др.) – преимущественно подчелюстные, заглоточные и бронхопульмональные узлы.
Наряду с изменениями лимфатических узлов для многих септических инфекций характерны гиперпластические реакции всей лимфоидной ткани, особенно в миндалинах, пейеровых бляшках и солитарных фолликулах кишечника.
Б) Селезенка наиболее сильно реагирует при острых септических инфекциях (сибирская язва, кокковый сепсис и др.). В основе изменений селезенки лежат: депонирование в ней крови (переполнение синусов красной пульпы кровью); пролиферативно–клеточные реакции, потеря тонуса трабекулярного аппарата и аутолитические процессы.
При раздражении вагуса или симпатических нервов изменяется тонус гладкой мышечной ткани селезенки, снижается тонус трабекул, что приводит к депонированию ее кровью.
При ряде инфекционных болезней наблюдают "септическую" селезенку или спленомегалию.
а) сильно увеличенная,
б) мягкая и дряблая,
в) пульпа ее размягчена,
г) при сильно выраженном аутолизе с поверхности разреза стекает дегтеобразная масса, обнажая трабекулярный аппарат (сибирская язва).
При подостро и хронически – протекающих инфекционных болезнях характерны:
а) гиперплазия фолликулов,
б) пролиферация ретикулоэндотелиальных клеток красной пульпы,
в) селезенка в той или иной степени увеличена в объеме,
г) плотной консистенции,
д) на разрезе имеет зернистый вид и более светлую окраску (например, при хронической форме инфекционной анемии лошадей).
Слабо или совсем не реагирует селезенка у новорожденных и истощенных животных даже при сепсисе (асептическая селезенка), а так же при молниеносном течении болезни, при токсикоинфекциях (столбняк, бутулизм), при микотических и многих вирусных инфекциях селезенка может оставаться в норме. Так как у них гиперпластические процессы в органах иммунной системы слабо или совсем не выражены и преобладают альтеративные и сосудисто–экссудативные процессы.
2.3. Дистрофические и некротические изменения
Дистрофически–некротические процессы вызываются токсическими продуктами жизнедеятельности патогенных возбудителей, а также непосредственным повреждающим действием их на ткани организма, которые обуславливают общие нарушения обмена веществ и трофические расстройства.
А) При септических заболеваниях, токсикоинфекциях и в сенсибилизированном организме дистрофические процессы особенно отчетливо выражены. На вскрытии их обычно находят в печени, почках, сердечной и скелетной мускулатуре.
Б) При хронических инфекциях часто развиваются амилоидоз и гиалиноз.
В) Некоторые инфекционные болезни протекают с нарушениями пигментации, в связи с повышенным распадом эритроцитов (сепсис, инфекционная анемия лошадей, пироплазмидозы) возникает гемосидероз печени и других органов, желтухи.
Некрозы– особенно закономерны при гиперергическом течении болезни.
- прямые, обусловленные непосредственным действием на ткани возбудителя и его токсинов (некробактериоз и др.),
- циркуляторные (инфаркты), связанные с сосудистыми расстройствами (рожа, чума свиней и др.),
- трофические – при поражении трофических нервов и вегетативных центров нервной системы (лептоспироз, стахиоботриотоксикоз).
Воспалительные процессы Как правило, инфекционные болезни протекают с развитием воспалительных процессов, различных по виду (экссудативные, альтеративные, пролиферативные), течению (острые, подострые, хронические) и реактивности (нормергические, гиперергические, гипорергические).
Воспалительные процессы являются выражением:
- первичной реакции организма на воздействие возбудителя (первичный аффект),
- генерализации возбудителя,
- тропизма возбудителя (типичные местные воспалительные процессы),
- повышенной чувствительности к возбудителю отдельных органов и тканей (гломерулит, эндокардит, эндоартериит и др.),
- Поражение кожных покровов,
При ряде инфекционных болезней развиваются изменения кожи в виде эритемы, экзантемы, папулезной сыпи, крустозной экземы и др., которые имеют важное диагностическое значение.
Связаны с механизмами клеточного (Т–лимфоциты) и гуморального (антитела) иммунитета, направленные на разрушение и элиминацию возбудителя: циркулирующие в крови антитела образуются в ответ на раздражение в клетках иммунной системы (В–лимфоциты–плазмоциты).
В организме животного происходит пролиферация и трансформация клеток лимфоидной ткани. По мере развития процесса наступает плазматизация органов лимфатической системы. В плазматических клетках появляются гамма–глобулины и антитела, ретикулярные клетки обладают высокой фагоцитарной активностью и могут трансформироваться в макрофаги. В строме органов также находят клеточные пролифераты состоящие из лимфоидныех клеток, гистиоцитов, плазмацитов, эпителиоидных, гигантских клеток. Диффузные клеточные пролифераты, служат морфологическим проявлением иммунных реакций.
В последние годы вследствие изменившихся условий кормления и содержания животных, широкого применения антибиотиков и других препаратов, различных вакцин изменилась иммунологическая реактивность животных, что влияет на клинико–анатомическое проявление инфекционных болезней – патоморфоз – стойкие изменения заболеваемости, смертности, клинического проявления и патоморфологии ряда болезней под влиянием изменившихся факторов среды.
Например, появление атипичной формы чумы свиней, обширные некрозы печени при паратифе поросят.
Правильный диагноз в этих случаях может быть установлен только на основе детального анализа результатов вскрытия, клинических данных, лабораторных исследований с учетом эпизоотической ситуации хозяйства, а также условий содержания, кормления и эксплуатации животных.
Диагностика инфекций (infectio – перевод с латинского – заражение). Инфекционные заболевания человека представляют собой группу болезней, вызываемых специфическими болезнетворными возбудителями, которые могут передаваться от зараженного человека здоровому. Нередки и случаи передачи патогенных агентов человеку от носителей инфекций или заболевших животных (зоонозные заболевания). Следует отметить, что большинство зоонозных инфекционных заболеваний не передается от человека к человеку. У человека и животных (домашних и диких плотоядных) насчитывают более 300 общих инфекционных возбудителей, из которых более 80 заболеваний вызываются бактериями, свыше 100 – вирусами, около 20 - грибами, 80 заболеваний связано с заражением гельминтами и около 20 - простейшими.
Известны инфекционные болезни, вызываемые, так называемыми арбовирусами – вирусами, передающимися людям через укусы насекомых, например клещей, комаров, блох и др., которые инфицируются от домашних или диких животных. Самая распространенная известная арбовирусная инфекция – клещевой энцефалит. Вирус геморрагической лихорадки также передается клещами. Как известно, клещи являются переносчиками и бактериальных инфекций, например клещевого боррелиоза (болезнь Лайма) или туляремии, хотя туляремию относят к зоонозным заболеваниям, передающимся человеку при непосредственном контакте с больными животными (грызунами), а также при употреблении зараженных продуктов или воды (алиментарный путь заражения). Таким образом, для каждой инфекции у человека характерен свой возбудитель и определенный путь передачи. Возбудителями инфекций могут быть бактерии, вирусы, риккетсии (микроорганизмы, сочетающие в себе особенности бактерий и вирусов), спирохеты, грибки, протозойные (паразитирующие простейшие, одноклеточные), глисты, которые выводятся из организма больного человека или животного при выдохе, мочеиспускании, дефекации, кашле, рвоте, и когда при определенных условиях этот биологический патологический материал становится источником заражения здорового человека.
Согласно литературным данным в настоящее время известно 1415 возбудителей инфекционных и паразитарных болезней. Наиболее обширную группу составляют болезни, вызываемые бактериями и риккетсиями (538 нозологий). Второе место принадлежит паразитарным болезням - 353 нозологии. Вирусные инфекции составляют 217 нозологий. Постоянно возникают новые или впервые выявленные инфекционные заболевания. Так, начиная, с 1970-х голов ежегодно регистрируется, по крайней мере, одно инфекционное заболевание. За последние годы стали известны более 30 инфекционных заболевании, это и ВИЧ, легионеллез, эпидемический ротавирусный гастроэнтерит и ряд африканских лихорадок (например лихорадка Эбола).
В настоящее время существенную роль в распространении инфекционных болезней играет развитие туризма, а также миграционные процессы.
Классификация инфекционных заболеваний
Что касается классификации основных инфекционных болезней человека, то существуют разные системы группировки инфекционных заболеваний. В нашей стране одной из наиболее распространенных является классификация Л.В. Громашевского, построенная в зависимости от локализации возбудителя в организме и механизме его передачи, таких групп насчитывается 5:
- кишечные инфекции;
- инфекции дыхательных путей;
- кровяные инфекции;
- инфекции наружных покровов;
- инфекции с различными механизмами передачи, например передающиеся половым путем, воздушно-капельным путем (один из самых распространенных), фекально-оральный, контактный, трансмиссионный, вертикальный от матери к плоду, от матери к новорожденному в родовом акте, внесенные при операциях, инъекциях и т.п.)
Кроме того в РФ принята также международная более многоступенчатая классификация инфекционных заболеваний:
- кишечные инфекции;
- туберкулез;
- бактериальные зоонозы;
- другие бактериальные заболевания;
- полиомиелит и энтеровирусные болезни центрально нервной системы;
- вирусные заболевания, сопровождающиеся высыпаниями;
- вирусные заболевания,которые передаются членистоногими;
- другие вирусные заболевания;
- риккетсиозы и другие инфекции, передаваемые членистоногими;
- сифилис и другие венерические инфекции;
- заболевания. которые вызываются спирохетами;
- грибковые заболевания (микозы);
- гельминтозы;
- другие инфекции и паразитарные заболевания.
Инфекционные заболевания вызывают у пациента значительные изменения в картине крови, при многих инфекционных болезнях изменяется функция различных внутренних органов – печени, сердца, легких, мозга, почек, кишечника, практически все инфекционные заболевания протекают с изменениями широкого спектра биохимических параметров, отражающих различные стороны патогенеза. Установлено также, что, к примеру, вирусы краснухи, герпеса, коксаки, полиомиелита, цитомегаловирус и эховирусы (род энтеровирусов) могут вызывать серьезные нарушения в развитии плода и новорожденного. Кроме того в настоящее время есть основания считать, что некоторые группы вирусов могут быть виновниками возникновения диабета первого типа, к ним относят вирус Коксаки, вирус краснухи, реовирус 3 типа, вирус энцефаломиокардита, вирус эпидемического паротита, цитомегаловирус, вирус гепатита А.
Диагностика инфекций
Диагноз инфекционного заболевания основывается на анамнезе больного, эпидемиологическом анамнезе, включает инструментальные методы обследования и, как правило, диагностика инфекционных заболеваний не обходится без использования комплекса лабораторных методов. Диагностика инфекционного заболевания начинается с базовых лабораторных методов исследования: это – клинический анализ крови. Известно, например, что в клиническом анализе крови лейкоцитоз чаще всего выявляется в результате инфекционного заболевания, что многие вирусные, бактериальные и рикетсиозные болезни приводят к нейтропении (снижение нейтрофилов), а частой причиной лимфоцитоза и/или моноцитоза является инфекционный мононуклеоз.
Такой показатель крови, как скорость оседания эритрорцитотв (СОЭ), не являясь самостоятельным диагностическим показателем в силу своей неспецифичности, является индикатором общего неблагополучия и продолжает активно использоваться в медицинской практике для выявления и мониторирования инфекционных и воспалительных заболеваний различного происхождения.
Общий анализ мочи является лабораторным тестом, который часто используется при исследования инфекционных заболеваний не только почек, но и инфекций другой локализации.
Так некоторые инфекционные заболевания сопровождаются протеинурией нефротического типа (количество белка в моче не менее 3г/л). Например хронические инфекционные заболевания могут стать причиной нефротического синдрома. Развитие протеинурии нефротического типа могут вызвать, например, бактериальный эндокардит, туберкулез, сифилис, лепра, гепатит В и С, мононуклеоз, цитомегаловирусная инфекция, ветряная оспа, малярия, токсоплазмоз, шистосомиаз. Появление в моче бактерий и возникновение воспаления указывает на наличие инфекционного заболевания мочеполовой системы.
Достаточно эффективным при инфекционных заболеваниях является использование комплекса биохимических тестов, поскольку количественные и качественные изменения биохимических показателей в крови происходящие во время болезни, отражают происходящие при заболевании биохимические нарушения и позволяют следить за динамикой патологического процесса и адекватностью лечения.
К таким эффективным биохимическим параметрам, которые исследуются при инфекционных и воспалительных заболеваниях другого происхождения, например, относится – спектр белков сыворотки крови (белки острой фазы), ферменты и некоторые другие биохимические показатели. Использованием специфических лабораторных методов, например, при диагностике причин лихорадки неясного генеза, хронических инфекций выполняют ис.
В практической медицине часто требуется более глубокое лабораторное исследование с следования мазков из горла, посевы крови, мочи и других жидкостей и выделений организма для выявления бактерий, грибков, иногда, при изменениях характера стула, назначают исследования кала на яйца глист.
В настоящее время в лабораторной диагностике для выявления инфекционных возбудителей широко используются следующие специфические лабораторные методы:
- микроскопические методы, позволяющие идентифицировать инфекционного возбудителя в биологическом патологическом материале с помощью разнообразных типов микроскопов после приготовления окрашенных или нативных мазков.
- Культуральный (бактериологический) метод, который заключается в выделении чистой культуры возбудителя из патологического материала, с дальнейшей его идентификацией по морфологическим, культуральным, биохимическим, антигенным, токсикогенным (применяя специфические методы) свойствам и определение его чувствительности к антибиотикам и другим химиотерапевтическим препаратам. Эти исследования часто проводят при подозрении на гнойно-воспалительные заболевания.
- Серологические исследования, в основе которых лежит специфическое взаимодействие антигена и направленных к нему антител. Эти исследования позволяют с диагностической целью определять (качественно и количественно) как антигены так и антитела к ним. Использование в лабораторной практике таких серологических методов как: ИФА(иммунофементный анализ), иммунофлюоресцентный, иммунофлюоресцентныф анализ - позволяет определять в крови больного антитела, относящиеся к различным классам иммуноглобулинов (ИГ А, ИГ М, ИГ Ж). Существование определенной закономерности в динамике выработки специфических антител различных классов при инфекционном заболевании позволяет судить как о стадии так и об интенсивности инфекционного процесса.
- Молекулярно-биологические методы, к которым относится полимеразная цепная реакция (ПЦР-метод).
В основе ПЦР-диагностики лежит молекулярно-биологический метод амплификации (многократное копирование) малых фрагментов нуклеиновых кислот бактерий, вирусов, хламидий, микоплазменных и др. с помощью фермента ДНК- полимереразы. ПЦР-диагностика позволяет провести прямую идентификацию нуклеиновых кислот(РНК или ДНК), то есть генетического материала, инфекционного агента в различном биологическом материале.
Тябут Тамара Дмитриевна, профессор кафедры кардиологии и ревматологии Бел МАПО, доктор медицинских наук
Год здоровья. Прочитай и передай другому
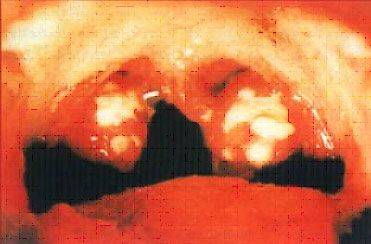
Тонзиллит, вызванный бета-гемолитическим стрептококком.
При наличии хронического тонзиллита в лакунах скапливается большое количество гноя, состоящего из погибших микробов, белых кровяных телец - лейкоцитов, других клеток (гнойно-казеозные пробки). В гнойном содержимом лакун размножаются болезнетворные микробы. Продукты жизнедеятельности микробов из миндалин попадают в кровь и приводят к развитию тонзиллогенной интоксикация, проявляющейся утомляемостью, болями в мышцах и суставах, головными болями, снижением настроения, субфебрилитетом. Миндалины превращаются в хранилище инфекционных агентов, откуда они могут распространяться по организму и быть причиной воспалительных процессов. Частые болезни еще более ослабляют иммунитет, что приводит к дальнейшему развитию тонзиллита. Так формируется порочный круг заболевания.
Хронический тонзиллит опасен осложнениями, связанными с распространением инфекции по организму. К ним относятся паратонзиллярные абсцессы, ·поражение сердца (тонзилогенная миокардиодистрофия, острая ревматическая лихорадка), сосудов, почек.
Тонзиллогенная миокардиодистрофия относится к часто развивающимся, но гораздо реже диагностируемым поражениям сердечной мышцы при хроническим тонзиллите. Она вызывается токсинами бактерий, находящихся в миндалинах, и продуктами местного воспаления и распада тканей.
Клинические признаки тонзиллогенной дистрофии миокарда обусловлены нарушением деятельности вегетативной нервной системы (вегетативной дисфункцией) и нарушением различных видов обмена в сердечной мышце (электролитного, белкового), следствием которых является нарушение образования энергии в сердечной мышце. На ранних этапах развития тонзилогенная миокардиодистрофия проявляется высокой частотой сердечных сокращений - тахикардией, перебоями в работе сердца - экстрасистолией, одышкой при интенсивных физических нагрузках, нарушением общего самочувствия больных. При поздней диагностике появляются признаки сердечной недостаточности, уменьшается объем нагрузки, вызывающей одышку, появляются более тяжелые нарушения ритма и проводимости. При своевременной диагностике и лечении внесердечного фактора - хронического тонзиллита, вызвавшего перечисленные изменения в сердечной мышце, они обратимы и постепенно структура и функции сердечной мышцы
восстанавливаются.
Наибольшую опасность для прогноза и качества жизни пациентов представляет поражение сердца при острой ревматической лихорадке.
Острая ревматическая лихорадка (ОРЛ) - постинфекционное осложнение тонзиллита (ангины) или фарингита, вызванных бета - гемолитическим стрептококком группы А, в виде системного воспалительного заболевания соединительной ткани с преимущественной локализацией патологического процесса в сердечно-сосудистой системе (кардит), суставах (мигрирующий полиартрит), мозге (хорея) и коже (кольцевидная эритема, ревматические узелки), развивающегося у предрасположенных лиц, главным образом молодого возраста (7-15 лет). В Российской Федерации и в РБ заболеваемость ревматической лихорадкой составляет от 0,2 до 0,6 случаев на 1000 детского населения. Первичная заболеваемость ОРЛ в России в начале ХХI века составила 0,027 случая на 1000 населения. Частота впервые выявленной хронической ревматической болезни сердца (ХРБС), которая включает пороки сердца и специфические изменения клапанов (краевой фиброз), выявляемые при ультразвуковом исследовании сердца - 0,097случаев на 1000 населения, в том числе ревматических пороков сердца - 0,076 случаев на 1000 взрослого населения. Имеющиеся статистические различия между частотой первичной заболеваемости острой ревматической лихорадкой и хронической ревматической болезнью сердца свидетельствует о наличии большого количества не диагностированных острых форм болезни.
Временной интервал между перенесенным острым стрептококковым тонзиллитом, фарингитом, обострением хронического тонзиллита и возникновением проявлений острой ревматической лихорадки составляет 3-4 недели. При острой ревматической лихорадке могут поражаться все структуры сердца - эндокард, миокард, перикард. Поражение миокарда (мышцы сердца) встречается всегда. Проявлениями поражения сердца могут быть сердцебиение, одышка, связанная с физической нагрузкой или в покое, боли в области сердца ноющего характера, которые в отличие о стенокардии не имеют четкой связи с физической нагрузкой и могут сохраняться длительный период времени, сердцебиение, перебои в работе сердца, приступообразные нарушения ритма - мерцательная аритмия, трепетание предсердий. Обычно поражение сердца сочетается с суставным синдромом по типу артралгий - болей в крупных суставах (коленных, плечевых, голеностопных, локтевых) или артрита (воспаления) этих же суставов. Для воспаления суставов характерны боль, изменения формы сустава, вызванные отеком, покраснение кожи в области пораженного сустава, местное повышение температуры и нарушение функции сустава в виде ограничения объема движений. Мелкие суставы поражаются гораздо реже. Воспалительный процесс в суставах носит мигрирующий характер и быстро проходит на фоне правильного лечения. Поражение сердца и суставов обычно сопровождается повышением температуры тела, слабостью потливостью, нарушением трудоспособности. У части пациентов встречаются поражения нервной системы, кожные сыпи по типу кольцевидной эритемы и подкожные ревматические узелки.
Для постановки диагноза острой ревматической лихорадки существуют диагностические критерии, которые включают клинические, лабораторные и инструментальные данные, а также информацию о перенесенной инфекции, вызванной бета-гемолитическим стрептококком группы А, его ревматогенными штаммами. Своевременно поставленный диагноз позволяет добиться выздоровления больного при проведении терапии антибиотиками, глюкокортикоидными гормонами, нестероидным противовоспалительными препаратами. Однако, при поздно начатом лечении, несоблюдении пациентами двигательного режима, наличии генетической предрасположенности, не санированной очаговой инфекции (декомпенсированный тонзиллит, кариес) исходом острой ревматической лихорадки может быть хроническая ревматическая болезнь сердца с пороком сердца или без него. Порок сердца возникает как исход воспалительного поражения клапанов сердца. Наличие порока сердца ревматической этиологии требует отнесения пациента к группе высокого риска развития инфекционного эндокардита, наиболее тяжелой формы поражения сердца, связанного с инфекционными агентами.
Острая ревматическая лихорадка относится к заболевания, при которых профилактика имеет важное значение для снижения как первичной заболеваемости, так и повторных эпизодов болезни (повторная острая ревматическая лихорадка).
Первичная профилактика имеет своей целью снижение первичной заболеваемости и включает комплекс медико-санитарных и гигиенических мероприятий, а так же адекватное лечение инфекций, вызванных бета-гемолитическим стрептококком группы А. Первое направление включает мероприятия по закаливанию, знакомство с гигиеническими навыками, санацию хронических очагов инфекции, в первую очередь - хронического тонзиллита и кариеса. Миндалины тщательно санируют повторными полосканиями и промываниями растворами антибактериальных средств, вакуум-аспирацией патологического содержимого лакун. Если это не дает желаемого результата обсуждается вопрос хирургического лечения - удаления миндалин. В каждом конкретном случае выбор тактики лечения определяет врач отоларинголог и терапевт, кардиолог или ревматолог.
Адекватное лечение ангины и фарингита направлено на подавление роста и размножения стрептококка в организме при развитии стрептококкового фарингита, ангины, тонзиллита. Основу лечения составляет антибиотикотерапия в сочетании с противовоспалительными средствами, которые должны проводиться не менее 10 дней с обязательным контролем общего анализа крови, мочи, а по показаниям биохимического анализа крови при возникновении признаков болезни, при окончании лечения и через месяц от появления первых признаков болезни. Лабораторное исследование, проведенное в эти сроки, позволяет правильно поставить диагноз, определить эффективность лечения, и что самое главное, не пропустить начало развития осложнения в виде острой ревматической лихорадки.
Вторичная профилактика имеет своей целью предупреждение развития повторной острой ревматической лихорадки и прогрессирования заболевания у лиц, перенесших ОРЛ. Она проводится у пациентов, не имеющих аллергии к препаратам пенициллинового ряда. Лекарственным средством, используемым для профилактики у взрослых является бензатинбензилпенициллин (экстенциллин, ретарпен) в дозе 2 400 000 ЕД 1 раз в 3 недели внутримышечно. Профилактические режимы зависят от возраста пациента и исхода острой ревматической лихорадки. В соответствии с рекомендациями Ассоциации ревматологов России вторичная профилактика включает следующие режимы:
Наиболее тяжелым и прогностически неблагоприятным заболеванием сердца, связанным с инфекцией считается инфекционный эндокардит - заболевание, характеризующееся развитием воспалительного процесса на клапанном или пристеночном эндокарде, включающее поражение крупных внутригрудных сосудов, отходящих от сердца, возникающее вследствие воздействия микробной инфекции. Наиболее часто это различные бактерии- стрептококки, стафилококки, энтерококки, кишечная палочка, синегнойная палочка и многие другие. Описано 119 различных возбудителей, приводящих к развитию заболевания.
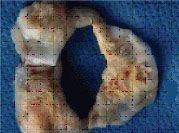
Аортальный клапан
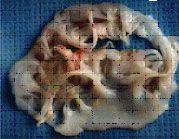
Митральный клапан
Так выглядят клапаны сердца при развитии инфекционного эндокардита.
Наложения из микробов, клеток крови нарушают их функцию,
разрушают клапан и зачастую требуют экстренного хирургического лечения.
Распространенность инфекционного эндокардита в начале 21 века составляла 2- 4 случая на 100 000 населения в год. Отмечается повсеместный рост заболеваемости, наиболее выраженный в старших возрастных группах и составляющий 14, 5 случая на 100 000 населения в возрасте 70-80 лет. Диагностика заболевания сложна. При первом обращении к врачу диагноз ставится только у 19 - 34,2% больных. Средний срок от первичного обращения до постановки диагноза составляет не менее 1,5 - 2 месяцев.
Выделяют группу больных с высоким риском развития инфекционного эндокардита, в которую входят:
- пациенты с ранее перенесенным инфекционным эндокардитом,
- пациенты с протезированными клапанами сердца,
- пациенты с синими врожденными пороками,
- пациенты после хирургических операций на аорте, легочных сосудах
- пациенты с приобретенными пороками сердца, в первую очередь ревматической этиологии (ХРБС).
Кроме этого выделена группа умеренного (промежуточного) риска, объединяющая пациентов со следующими заболеваниями:
- Пролапс митрального клапана, обусловленный миксоматозной дегенерацией или другими причинами с регургитацией 2-3 степени или пролапсы нескольких клапанов
- Нецианотичные врожденные пороки сердца (исключая вторичный ДМПП)
- Бикуспидальный (двухстворчатый)аортальный клапан
- Гипертрофическая кардиомиопатия (идиопатический гипертрофический субаортальный стеноз).
Установлено, что для развития инфекционного эндокардита необходимо попадание возбудителя в кровь. Наиболее частой причиной этого могут быть стоматологические манипуляции, сопровождающиеся повреждением десны и кровоточивостью. При наличии кариеса или заболеваний десен, бактериемия (наличие возбудителя в крови) может возникать достаточно часто.
Читайте также:


