Исследуемые материалы при твердом шанкре
Возбудителем сифилиса - хронической инфекции со специфическим поражением кожи, внутренних органов и нервной системы, является бледная трепонема (Treponema palladium). Методы лабораторной диагностики этой инфекции зависят от ее стадии.
Материалом для микроскопического исследования при сифилисе являются отделяемое твердого шанкра, пунктат лимфатических узлов, отделяемое слизистых оболочек и кожи при вторичном сифилисе, а также сыворотка крови и спинномозговая жидкость для серологической диагностики. Методы микробиологической диагностики сифилиса представлены в схеме 17.
Микроскопический метод (темнопольная микроскопия с высокой разрешающей способностью) обычно применяется при первичном сифилисе при исследовании отделяемого твердого шанкра. Бледная трепонема имеет 8-12 равномерных мелких завитков правильной формы, обладает характерным плавным штопорообразным вращательно-поступательным, маятникообразным, сгибательным и контрактильным движением. На половых органах встречаются непатогенные Treponema refringens и Treponema balantidis, а в полости рта Treponema microdentium и Treponema buccalis, которые необходимо дифференцировать по морфологическим свойствам от бледной трепонемы. В силу этих обстоятельств темнопольной микроскопия желательно подвергнуть пунктат регионарных лимфатических узлов. Применяется также дифференциация Treponema palladium от непатогенных трепонем методом люминесцентной микроскопии с моноклональными или поликлональными антителами, который является одновременно экспресс-методом диагностики сифилиса (рис. 24).
Схема 17. Методы микробиологической диагностики сифилиса
Исследуемый материал: отделяемое твердого шанкра, пунктат лимфатических узлов, отделяемое слизистых оболочек и кожи при вторичном сифилисе, а также сыворотка крови и спинномозговая жидкость ( для серологической диагностики).
Микроскопический метод - темнопольная микроскопия, окраска спирохеты по Романовскому-Гимзе, Бурри, импрегнацией серебром по Морозову
Серологический метод – МР, ИФА, РНГА, РИФ, РИБТ, РСК для определения антител к бледной спирохете в крови больного
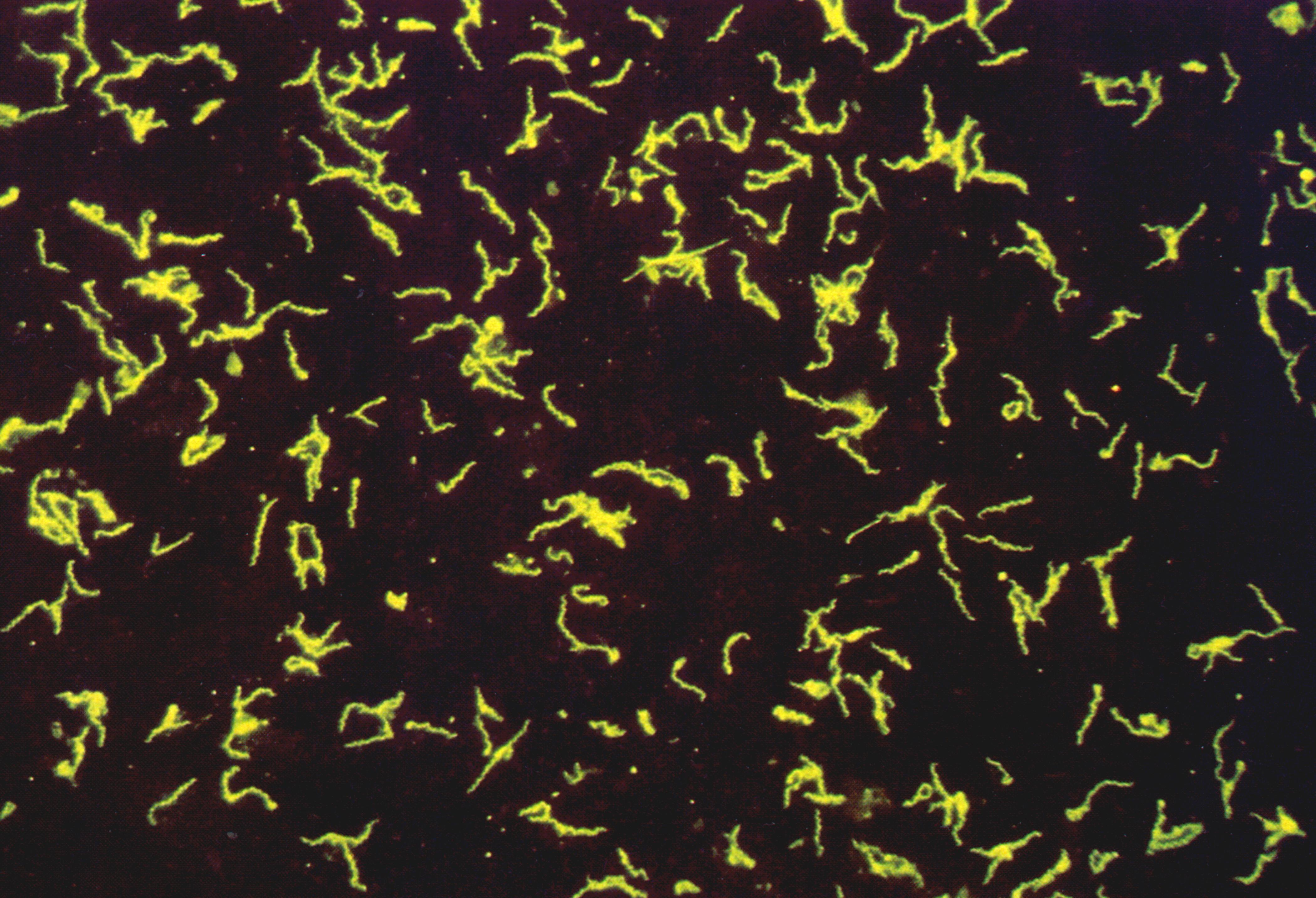
Рис. 24. Бледная спирохета (Treponema palladum). Прямая РИФ. х900
Методы окраски бледной спирохеты (по Романовскому-Гимзе, при котором она окрашивается в бледно-розовый цвет, импрегнацией серебром по Морозову), а также метод Бурри (изготовление негативных препаратов в капле туши) с последующим исследованием препаратов в обычном световом микроскопе имеют низкую воспроизводимость и существенно уступают темнопольной микроскопии по степени разрешающей способности, поэтому в реальной практике эти методы не применяются.
Бактериологический метод диагностики сифилиса не применяется в связи с трудностью культивирования бледных трепонем и отсутствием эффективных питательных сред.
Серологический метод. Рекомендуется использование следующих методов серодиагностики сифилиса, направленных на обнаружение в крови больных специфических антител к бледной трепонеме:
Для проведения отборочных исследований на сифилис ставят неспецифический тест - микрореакцию преципитации (МР). В лунку полистироловой пластины вносят 3 капли исследуемой сыворотки и 1 каплю кардиолипинового антигена, смесь встряхивают и учитывают результаты. Положительная реакция характеризуется выпадением хлопьев. МР обладает высокой чувствительностью и специфичностью, хорошо сочетается с подтверждающими диагноз специфическими трепонемными тестами, позволяет объективно оценить эффективность лечения, однако необходимо ее подтверждение одним из специфических тестов (ИФА, РНГА, РИФ, РИБТ, РСК).
ИФА применяется как для отборочных целей, так и для диагностики сифилиса. Разработаны тест-системы для определения антител к бледной спирохете классов GиM, что имеет важное значение для диагностики ранних форм сифилиса (в том числе врожденного), дифференциальной диагностики рецидивов, реинфекции, оценки эффективности лечения и т.д.
РНГА также используется для целей отбора и диагностики. Обладает более высокой чувствительностью и специфичностью, чем другие серологические реакции при сифилисе, отличается простотой в постановке.
РИФ сопоставима по своим результатам с ИФА и РНГА. Сыворотку больного адсорбируют взвесью непатогенных трепонем или разводят 1:200, наносят на предметное стекло, содержащее фиксированные ацетоном бледные трепонемы из тестикул зараженного кролика, после чего на препарат наносят люминесцирующий иммуноглобулин кролика против глобулинов человека. Мазки исследуют с помощью люминесцентного микроскопа, отмечая при положительном результате наличие ярко-зеленого свечения трепонем.
РИБТ. Сущность реакции заключается в способности антител к бледной трепонеме иммобилизировать (обездвиживать) их в присутствии комплемента. Подсчитывают процент иммобилизации, при этом при показателе 0-20% реакция считается отрицательной, от 21 до 50% - слабо положительной, от 51 до 100% - положительной.
РСК ставится по общепринятой методике с неспецифическим кардиолипиновым (экстракт липидных фракций из бычьего сердца – реакция Вассермана) и специфическим (из разрушенных ультразвуком трепонем) антигенами. Положительная реакция характеризуется задержкой гемолиза.
Иммуноблотинг – вариант ИФА для определения антител в крови больного к антигенам бледной спирохеты.
В настоящее время ставится вопрос о повсеместном введении более информативных, простых и экономичных ИФА и РНГА для диагностики сифилиса с одновременной отменой РСК и РИБТ.
Генодиагностика. Разработана ПЦР и метод ДНК-зондов для диагностики сифилиса.
Сифилис (люэс) – хроническое инфекционное заболевание, вызываемое бактерией Treponema pallidum (бледная трепонема, бледная спирохета), передающееся преимущественно половым путем.
Может поражать любые органы и системы; характеризуется стадийностью течения, периодами ремиссий и рецидивов.
Классификация
Выделяют врожденный сифилис, передающийся плоду от больной матери, и приобретенный, когда источником инфекции служит больной человек.
В зависимости от того, какие органы поражаются заболеванием, выделяют висцеральную форму сифилиса (с вовлечением в процесс внутренних органов), нейросифилис (с поражением преимущественно нервной системы) и др.
Сифилис классифицируют по стадиям развития: первичный, вторичный, третичный; ранний и поздний.
По наличию клинических симптомов различают сифилис латентный и активный.
Причины сифилиса
Причина развития болезни – попадание возбудителя в организм человека. При приобретенном сифилисе T.pallidum проникает через поврежденные кожные покровы, при врожденном – через сосуды плаценты.
Необходимым условием является достаточная концентрация бактерий в материале больного-источника.
Самый распространенный путь передачи инфекции – половой. Так называемый бытовой сифилис, когда заражение происходит через предметы общего пользования (зубные щетки, постельное белье), встречается крайне редко.
Отдельно следует сказать о профессиональном сифилисе, встречающемся у медицинских работников: инфицирование происходит при лечебно-диагностических манипуляциях над зараженными пациентами, производимых медработником без перчаток. Первичный очаг поражения при таком варианте сифилиса возникает на руках.
Распространение возбудителя в организме происходит по лимфатическим сосудам. Таким образом трепонемы могут попасть в любой орган больного.
Симптомы сифилиса
Симптомы заболевания различаются в зависимости от стадии.
1. Инкубационный период
В инкубационном периоде больной уже имеет некоторое количество возбудителя во входных воротах, но еще не произошло размножение его до количества, необходимого для развития симптомов.
Результаты анализов также отрицательные (серонегативный период).
Средняя длительность инкубационного периода – 4 недели, но она может быть меньше (1 неделя) или больше (полгода) в зависимости от индивидуальных свойств возбудителя и огранизма зараженного.
На этой стадии больной потенциально заразен, но на практике передача возбудителя чаще происходит в первичный или вторичный период.
Период начинается с появлением первого признака болезни – твердого шанкра и длится около 2 месяцев. Твердый шанкр образуется в месте внедрения бактерии (чаще всего – половые органы) и представляет собой язву синюшно-красного цвета величиной с небольшую монету (10 копеек). Язва безболезненна, имеет плотную консистенцию.
Другой обязательный признак первичного периода – увеличение лимфоузлов, принимающих лимфу от места поражения (в случае локализации шанкра на наружных половых органах – паховых лимфоузлов). Лимфоузлы увеличиваются в среднем через неделю после развития твердого шанкра.
Больной при этом может не жаловаться на общие изменения в самочувствии, а может испытывать слабость, небольшое повышение температуры тела.
Через 2 недели после развития твердого шанкра в крови больного, как правило, образуются антитела к бледной трепонеме в количестве, достаточном для их обнаружения при помощи серологических реакций (реакция Вассермана, ИФА и др.) – начинается серопозитивный период болезни.
Начинается, когда инфекция распространяется из места ее внедрения по всему организму. Стадия длится в среднем 3 года, имеет волнообразное течение: через 2 месяца проявления сами собой угасают, затем развиваются снова.
Основное проявление – кожная сыпь (вторичные сифилиды), которая в первую волну обильна и распространяется по всему телу, а при дальнейших рецидивах выражена слабее и имеет ограниченный характер.
Сыпь может иметь различный вид: розовые пятна до 1 см в диаметре, узелки с шелушением по краям, очаговые или диффузные зоны облысения, гипопигментации.
Возможно развитие поражений внутренних органов, нервной системы, опорно-двигательного аппарата, органов чувств.
Длится неопределенно долго, развивается при отсутствии лечения или при наличии тяжелых сопутствующих заболеваний.
В этот период отмечается волнообразное развитие в коже очагов продуктивного воспаления - бугорковых сифилидов (бугорки размером с горошину) и гумм (величиной с грецкий орех), которые распадаются с образованием на их местах глубоких язв, которые через некоторое время рубцуются. Гуммы могут образовываться не только в коже, но и в различных органах (печень, сердце и сосуды (чаще всего - аорта), нервная система).
Третичный период может проходить в скрытой форме (бессимптомно), может быть серонегативным.
Диагностика сифилиса
Предположение о наличии у пациента сифилиса основывается на клинической картине, подтверждается диагноз серологическими анализами и патологоанатомически при биопсии патологического образования.
В серологической диагностике используют такие методы как РСК (реакция Вассермана), реакция иммобилизации трепонем, реакция иммунофлюоресценции, иммуноферментный анализ, РПГА. Для большей точности обычно пользуются сразу двумя реакциями.
В первичный период возбудители определяются при микроскопии жидкости, выделяемой из твердого шанкра.
Лечение сифилиса
Используют антибиотики, спектр действия которых включает бледную трепонему, иммуномодуляторы.
В настоящее время сифилис успешно лечится (особенно при постановке диагноза на ранних стадиях болезни).
Заражение генитальным герпесом возможно при половых контактах во влагалище, в рот и прямую кишку. Наиболее заразны люди с симптомами заболевания. Однако чаще всего заражение происходит от лиц с бессимптомным течением заболевания. Кроме того, возможна передача инфекции от больной матери плоду во время беременности.
Другие способы заражения маловероятны. Поэтому причиной заражения не могут быть сидения унитазов, плавательные бассейны, бани, общая посуда и полотенца.
Инкубационный период первичного генитального герпеса колеблется от 1 до 26 суток (чаще всего 2-10 суток).
Выделяют первичный генитальный герпес (первый случай заболевания) и рецидив (второй и последующие случаи заболевания).
Первыми симптомами первичного генитального герпеса обычно служат жжение, боль и отечность в области поражения.
Эти симптомы могут сопровождаться недомоганием, подъемом температуры и головной болью (как при гриппе). Через несколько суток появляются маленькие пузырьки, наполненные прозрачной жидкостью.
Пузырьки лопаются с образованием болезненных красных язвочек. Если язвочки располагаются на половых органах, возможно болезненное мочеиспускание. Высыпания заживают в течение 14 суток.
Рецидив заболевания протекает более легко по сравнению с первичным генитальным герпесом. При рецидиве обычно не бывает недомогания, подъема температуры и головной боли; высыпаний меньше. Возникновению рецидива способствуют инфекции, переохлаждение, употребление алкоголя и эмоциональные стрессы. Рецидивы, как правило, возникают на одном и том же месте. Высыпания при рецидиве заживают быстрее – в течение 7-10 суток.
Больные с первичным генитальным герпесом и рецидивом (то есть больные с симптомами заболевания) наиболее заразны.
Очень часто генитальный герпес протекает бессимптомно. При этом заражение половых партнеров возможно и в отсутствие симптомов.
Наиболее тяжелым осложнением этого заболевания является герпес новорожденных, который может вызвать смерть ребенка или стойкие неврологические нарушения. Вероятность герпеса новорожденных наиболее высока при заражении генитальным герпесом матери в последние 3 месяца беременности.
Снизить риск герпеса новорожденных позволяет определение антител к ВПГ у беременных и их половых партнеров. Если у беременной нет антител к ВПГ, а у полового партнера есть, им рекомендуют воздержаться от половых контактов (включая оральный секс) без презерватива в последние 3 месяца беременности.
При появлении симптомов генитального герпеса непосредственно перед родами показано кесарево сечение. Профилактическое лечение ацикловиром, начатое незадолго до предполагаемых родов, позволяет избежать кесарева сечения беременным с частыми рецидивами генитального герпеса.
При типичных симптомах диагностика основана на клинической картине. В сомнительных случаях прибегают к лабораторным исследованиям. Лабораторные исследования, применяющиеся для диагностики этого заболевания, делят на две группы: (1) методы выявления ВПГ и (2) методы выявления антител к ВПГ. Для методов выявления ВПГ материал берут непосредственно с высыпаний, подозрительных на генитальный герпес. Исследуемым материалом для выявления антител к ВПГ является кровь.
Методы выявления ВПГ применяют для того, чтобы ответить на вопрос: являются ли высыпания у данного больного генитальным герпесом? Методы выявления антител к ВПГ отвечают на вопрос: инфицирован ли человек ВПГ (включая бессимптомное течение заболевания)? При этом среди методов выявления антител к ВПГ наиболее информативными являются методы, выявляющие антитела к конкретному типу вируса (тип 1 или тип 2).
Профилактика сводится к использованию презервативов при случайных половых связях.
Если Вы больны генитальным герпесом (даже если в настоящее время у Вас нет никаких симптомов) следует предупредить об этом полового партнера и заниматься сексом с презервативом. Помните, что заражение возможно даже в отсутствие высыпаний.
Автор статьи: Левин Д. В., источник: Венерология.Ру
Гонорея относится к классическим заболеваниям, передающимся половым путем (венерическим болезням). Возбудитель – гонококк (Neisseria gonorrhoeae).
При этом заболевании возможно поражение мочеиспускательного канала (уретры), прямой кишки, глотки, шейки матки и глаз.
В большинстве случаев заражение гонореей происходит при половых контактах во влагалище и прямую кишку. Возможно заражение при оральном сексе.
При прохождении через родовые пути возможно инфицирование новорожденного с развитием у него гонококкового конъюнктивита.
Бытовое заражение маловероятно. Это обусловлено тем, что (1) гонококк быстро погибает вне организма человека; (2) для заражения необходимо, чтобы в организм попало достаточное количество гонококков. Бытовой способ заражения не может обеспечить попадания нужного количества гонококков. Поэтому причиной заражения не могут быть сидения унитазов, плавательные бассейны, бани, общая посуда и полотенца.
Вероятность заражения при незащищенном половом контакте (вагинальном, анальном) с больным гонореей составляет около 50%.
При оральном сексе вероятность заражения ниже. Учитывая распространенность бессимптомного гонококкового фарингита среди проституток, незащищенный оральный секс с проституткой нельзя считать безопасным.
Инкубационный период гонореи у мужчин обычно составляет от 2 до 5 суток; у женщин – от 5 до 10 суток.
Симптомы гонореи у мужчин:
- желтовато-белые выделения из мочеиспускательного канала;
- боль при мочеиспускании.
Симптомы гонореи у женщин:
Гонококковый фарингит (поражение глотки) часто протекает бессимптомно. Иногда он проявляется болью в горле.
Гонококковый проктит (поражение прямой кишки) обычно протекает бессимптомно. Возможна боль в прямой кишке, зуд и выделения из прямой кишки.
Гонококковый фарингит и гонококковый проктит встречаются как у мужчин (преимущественно гомосексуальной и бисексуальной ориентации), так и у женщин.
У женщин гонорея часто протекает бессимптомно. Даже если симптомы возникли, их не всегда правильно расценивают. Например, желтовато-белые выделения из влагалища женщины обычно связывают с кандидозом (молочницей); боль при мочеиспускании – с циститом.
У мужчин наиболее частым осложнением является воспаление придатка яичка – эпидидимит.
У женщин наиболее частое осложнение гонореи – воспалительные заболевания матки и придатков, которые являются одной из главных причин женского бесплодия. При этом внутриматочная спираль и менструация увеличивают риск воспалительных заболеваний матки и придатков.
При распространении гонококков на другие органы возникает диссеминированная гонококковая инфекция. При этом поражаются суставы, кожа, головной мозг, сердце и печень.
При попадании гонококков в глаза возникает гонококковый конъюнктивит.
Для диагностики гонореи наличия одних лишь симптомов недостаточно. Необходимо подтверждение диагноза лабораторными методами.
Диагностика острой гонореи у мужчин обычно основана на результатах общего мазка. При хронической гонорее у мужчин, а также при любой форме заболевания у женщин, необходимы более точные методы исследования – ПЦР или посев.
Лечение гонореи сводится к назначению антибиотиков. При свежей гонорее достаточно однократного применения антибиотиков.
Учитывая, что в 30% случаев гонорея сочетается с хламидийной инфекцией, лечение гонореи должно включать: (1) препарат, активный в отношении гонококков; (2) препарат, активный в отношении хламидий.
О способах, позволяющих снизить риск заражения, можно прочитать в разделе Как защитить себя от венерических болезней.
О профилактическом лечении в течение нескольких суток после контакта см. раздел Профилактика после случайных связей.
Если Вы вылечитесь, а Ваш половой партнер – нет, Вы легко можете заразиться повторно.
Очень важно сообщить своим половым партнерам о заболевании, даже если их ничего не беспокоит, и убедить их пройти обследование и лечение. Ведь бессимптомное течение не снижает риска осложнений.
Автор статьи: Левин Д. В., источник: Венерология.Ру
Сифилис относят к классическим заболеваниям, передающимся половым путем (венерическим болезням). Возбудитель – бледная трепонема (Treponema pallidum). Сифилис характеризуется медленным прогрессирующим течением. На поздних стадиях он может приводить к тяжелым поражениям нервной системы и внутренних органов.
В большинстве случаев заражение сифилисом происходит при половых контактах во влагалище, рот или прямую кишку. Наиболее заразны больные первичным сифилисом (с язвами на половых органах, во рту или в прямой кишке). Кроме того, возможна передача инфекции от больной матери плоду во время беременности, а также заражение при переливании крови.
Бытовое заражение встречается крайне редко. Большинство случаев, которые связывают с бытовым заражением, на самом деле являются недоказанными случаями полового заражения. Это обусловлено тем, что бледная трепонема (Treponema pallidum) быстро погибает вне организма человека.
Вероятность заражения при однократном половом контакте с больным сифилисом составляет около 30%.
Инкубационный период сифилиса обычно составляет 3-4 нед (от 2 до 6 нед).
Симптомы сифилиса очень разнообразны. Они меняются в зависимости от стадии заболевания. Выделяют три стадии сифилиса:
При заражении во время беременности у ребенка возможен врожденный сифилис.
По результатам научных исследований, в отсутствие лечения примерно у трети больных развивается третичный сифилис. Примерно четверть больных из-за него погибает.
Врожденный сифилис может приводить к тяжелым поражениям или смерти ребенка.
Диагностика основана на анализах крови на сифилис. Существует множество видов анализов крови на сифилис. Их делят на две группы – нетрепонемные (RPR, RW с кардиолипиновым антигеном) и трепонемные (РИФ, РИБТ, RW c трепонемным антигеном).
Для массовых обследований (в больницах, поликлиниках) используют нетрепонемные анализы крови. В ряде случаев они могут быть ложноположительными, то есть быть положительными в отсутствие сифилиса. Поэтому положительный результат нетрепонемных анализов крови обязательно подтверждают трепонемными анализами крови.
Для оценки эффективности лечения применяют нетрепонемные анализы крови в количественном исполнении (например, RW с кардиолипиновым антигеном). Трепонемные анализы крови остаются положительными после перенесенного сифилиса пожизненно. Поэтому для оценки эффективности лечения трепонемные анализы крови (такие как РИФ, РИБТ, РПГА) НЕ применяют.
Лечение сифилиса должно быть комплексным и индивидуальным.
Основу лечения сифилиса составляют антибиотики.
В ряде случаев назначают лечение, дополняющее антибиотики (иммунотерапия, общеукрепляющие препараты, физиотерапия и т. д.).
- О способах, позволяющих снизить риск заражения, можно прочитать в разделе Как защититьсебя от венерических болезней.
- О профилактическом лечении в течение нескольких суток после контакта см. разделПрофилактика после случайных связей.
Если Вы вылечитесь, а Ваш половой партнер – нет, Вы легко можете заразиться повторно.
Очень важно сообщить своим половым партнерам о заболевании, даже если их ничего не беспокоит, и убедить их пройти обследование и лечение. Ведь бессимптомное течение не снижает риска развития осложнений.
Автор статьи: Левин Д. В., источник: Венерология.Ру
Что такое мягкий шанкр?
Мягкий шанкр (син: шанкроид, венерическая язва) относят к классическим заболеваниям, передающимся половым путем (венерическим болезням). Возбудитель — бацилла Дюкрея-Унны-Петерсона (Haemophilus ducreyi). Заболевание распространено в странах Африки, Юго-Восточной Азии, Центральной и Южной Америки.
Встречается ли мягкий шанкр в России?
Очень редко. Немногочисленные случаи, встречающиеся в России, являются привозными.
Как можно заразиться мягким шанкром?
Заражение возможно при половых контактах во влагалище, рот и прямую кишку. Другие способы заражения маловероятны. Случаи бытового заражения редки и обычно являются недоказанными случаями полового пути заражения.
Какова вероятность заражения при однократном половом контакте без презерватива с больным мягким шанкром?
Риск (вероятность) заражения при половом контакте с больным мягким шанкром составляет около 50%.
Как проявляется мягкий шанкр? (симптомы мягкого шанкра)
Инкубационный период составляет от 2 до 10 сут (в среднем 3-5 сут).
На месте внедрения возбудителя появляется маленькое красное пятно, на месте которого вскоре возникает пузырек с гнойным содержимым. После вскрытия последнего формируется язва.
Язва при мягком шанкре характеризуется неправильной формой, диаметром от нескольких миллиметров до нескольких сантиметров, мягкой консистенцией и болезненностью.
Обычно язвы при мягком шанкре располагаются на половых органах, реже — вокруг заднего прохода, еще реже — на слизистой рта.
Каковы осложнения мягкого шанкра?
Наиболее частые осложнения:
- Воспаление регионарных лимфатических сосудов. Это осложнение проявляется в виде уплотненных болезненных тяжей. У мужчин они обычно возникают на верхней поверхности полового члена, у женщин — на лобке и наружной поверхности больших половых губ.
- Воспаление регионарных лимфатических узлов (так называемый бубон). Это осложнение возникает через 2-3 нед после появления язвы мягкого шанкра. Если язва локализуется на половых органах, то поражаются паховые лимфатические узлы. При этом они увеличиваются, становятся резко болезненными. Кожа над ними приобретает ярко-красный цвет. Эти изменения сопровождаются общим недомоганием и повышением температуры тела. В дальнейшем пораженные лимфатические узлы размягчаются и вскрываются.
- При отеке крайней плоти возможен фимоз и парафимоз.
Как проводится диагностика мягкого шанкра?
Диагностика основана на клинической картине и микроскопии отделяемого язвы или бубона. В ряде случаев применяют посев и полимеразную цепную реакцию (ПЦР).
Мягкий шанкр сложно отличить от первичного сифилиса. Для этого используют серологические реакции на сифилис и обследование половых партнеров больного за последние 3-6 месяцев.
Какое лечение показано при мягком шанкре?
Лечение мягкого шанкра включает сульфаниламидные препараты или антибиотики. Курс лечения составляет 1-2 нед. Если Вы страдаете аллергией на лекарственные средства, обязательно сообщите об этом врачу!
Внимание!
Убедительно не рекомендую заниматься самолечением, так как последствия могут быть очень тяжелыми.
Возможна ли профилактика (профилактическое лечение) мягкого шанкра?
В течение инкубационного периода (2-3 сут после заражения) возможна профилактика (профилактическое лечение), которая предотвратит развитие заболевания.
Профилактика с помощью хлоргексидина (Гибитан, Мирамистин) — очень ненадежный метод. Он не дает никаких гарантий.
Ваши половые партнеры
Если Вы вылечитесь, а Ваш половой партнер — нет, Вы легко можете заразиться повторно.
Очень важно сообщить своим половым партнерам о заболевании, даже если их ничего не беспокоит, и убедить их пройти обследование и лечение. Ведь бессимптомное течение не снижает риска развития осложнений.
Автор статьи: Левин Д. В., источник: Венерология.Ру
Что такое донованоз?
Донованоз (син: венерическая гранулема, паховая гранулема) относят к классическим заболеваниям, передающимся половым путем (венерическим болезням). Возбудитель — Calymmatobacterium granulomatis (тельца Донована). Заболевание характеризуется хроническим, медленно прогрессирующим течением.
В каких странах распространен донованоз?
Заболевание широко распространено в тропических странах, особенно в Папуа-Новой Гвинее, Южной Индии, Южной Африке, странах Карибского бассейна, в отдельных районах Австралии и Бразилии. В США и Европе донованоз встречается редко.
Встречается ли донованоз в России?
Очень редко. Немногочисленные случаи, встречающиеся в России, являются привозными.
Как можно заразиться донованозом?
Заражение в большинстве случаев происходит при половых контактах, значительно реже — бытовым путем.
Факторы, способствующие распространению инфекции, включают влажный климат и высокую температуру окружающей среды.
Какова вероятность заражения при однократном половом контакте без презерватива с больным донованозом?
Это заболевание относительно малоконтагиозно. Риск (вероятность) заражения при половых контактах с больным может быть разной — от 1% до 50%.
Как проявляется донованоз? (симптомы донованоза)
Инкубационный период составляет от 8 сут до 12 нед (в среднем около 30 сут).
Сначала появляется узелок красного цвета, величиной с горошину. Затем он изъязвляется, образуя безболезненную язву мясисто-красного цвета с бархатистой поверхностью. Края язвы приподнятые, неровные. Язва постепенно увеличивается в размере.
Как правило поражаются половые органы, кожа вокруг заднего прохода. Возможно поражение лица, шеи, полости рта, и других областей.
Каковы осложнения донованоза?
Наиболее частые осложнения:
- сужение мочеиспускательного канала;
- сужение влагалища;
- сужение заднего прохода;
- слоновость половых органов.
Как проводится диагностика донованоза?
Диагностика основана на клинической картине и микроскопии материала язвы.
Диагноз донованоза устанавливается после исключения сифилиса и мягкого шанкра. Для исключения сифилиса используют серологические реакции на сифилис и обследование половых партнеров больного за последние 3-6 месяцев. Для исключения мягкого шанкра применяют микроскопию отделяемого язвы для выявления возбудителя мягкого шанкра — бациллы Дюкрея-Унны-Петерсона (Haemophilus ducreyi).
Какое лечение показано при донованозе?
Лечение донованоза включает сульфаниламидные препараты или антибиотики. Курс лечения составляет 3-4 нед. Если Вы страдаете аллергией на лекарственные средства, обязательно сообщите об этом врачу!
Внимание!
Убедительно не рекомендую заниматься самолечением, так как последствия могут быть очень тяжелыми.
Возможна ли профилактика (профилактическое лечение) донованоза?
В течение инкубационного периода (2-3 нед после заражения) возможна профилактика (профилактическое лечение), которая предотвратит развитие заболевания.
Профилактика с помощью хлоргексидина (Гибитан, Мирамистин) — очень ненадежный метод. Он не дает никаких гарантий.
Ваши половые партнеры
Если Вы вылечитесь, а Ваш половой партнер — нет, Вы легко можете заразиться повторно.
Очень важно сообщить своим половым партнерам о заболевании, даже если их ничего не беспокоит, и убедить их пройти обследование и лечение. Ведь бессимптомное течение не снижает риска развития осложнений.
Автор статьи: Левин Д. В., источник: Венерология.Ру
Читайте также:


