Инфекция с болячками на ногах
Инфекции, вызванные энтеровирусами, являются довольно распространенными. До 33% (а в некоторых странах этот процент выше) острых респираторных инфекций вызвано именно этими вирусами.
Энтеровирусы – это кишечные вирусы, видов их довольно много.
Встречаются они повсеместно, устойчивы во внешней среде, долго сохраняются в воде, почве, пищевых продуктах. Но быстро погибают при кипячении.
Заболевания, вызываемые энтеровирусами, регистрируются в течение всего года, а летом и осенью отмечается подъем заболеваемости. Еще для этих заболеваний характерна высокая контагиозность и низкая инфицирующая доза. Это значит, что те дети, которые проконтактировали с больным, скорее всего заболеют (до 80%), и вируса нужно немного, чтобы вызвать заболевание.
Заболевание может передаваться не только фекально-оральным путем (при несоблюдении элементарных правил личной гигиены – мыть руки перед едой, после посещения туалета, мыть овощи, фрукты, не пить некипяченую воду и т.д., а также, если случайно проглотить воду из водоема, бассейна), но и воздушно-капельным.
Источник инфекции, т.е. от кого можно заразиться, человек. Причем, после болезни он может довольно долго выделять вирус с калом. Инкубационный период (время от заражения до появления признаков болезни) составляет обычно 3-10 дней. Отличительная черта энтеровирусов – они способны размножаться практически во всех органах и тканях. Отсюда огромное разнообразие жалоб при заболеваниях – от легкого недомогания до сильных мышечных болей, сыпей, параличей, судорог.
Чаще всего встречаются следующие варианты течения энтеровирусных инфекций.
Герпангина. Не путать с герпетическим стоматитом (вызывается вирусом герпеса). Ее еще называют визитной карточкой энтеровирусной инфекции, она даже не требует никаких лабораторных подтверждений. При этом наблюдается повышение температуры тела до 39-40°С, дети жалуются на боль в горле, боль при глотании. Наблюдается снижение аппетита, отказ от еды (из-за болей во рту), дети капризны. Уже в первые-вторые сутки болезни во рту на дужках, язычке, нёбе появляются пузырьки, которые довольно быстро превращаются в эрозии (язвочки). Длится 3-7 дней.
Hand-foot-and-mouthdisease (болезнь рука-нога-рот)–характеризуется сыпью на ладошках, подошвах и во рту у детей после 1-2 дней лихорадки. Сыпь на руках и ногах выглядит как пузырьки, исчезает сама, а корочки не появляются.
Энтеровирусная экзантема – начинается с лихорадки, а затем присоединяется сыпь, со 2-3 дня. Причем сыпь может напоминать другие инфекционные заболевания (корь, краснуху, скарлатину). Течение благоприятное.
Острый геморрагический конъюнктивит – развивается остро, появляются боли в глазах, слезотечение, покраснение и отек век. Характерны кровоизлияния. Течение благоприятное.
Кишечная форма – сопровождается жидким стулом до 5-10 раз в сутки, детей беспокоит приступообразная боль в животе, тошнота, может быть нечастая рвота. Такого обезвоживания, как при ротавирусной инфекции, обычно не наблюдается. У детей до 2-х летнего возраста одновременно бывают воспалительные изменения в ротоглотке.
Миокардит и перикардит, кардиомиопатия – эти формы энтеровирусной инфекции развиваются при поражении сердца. В 60% случаев наступает выздоровление. Чаще всего причиной этого являются вирусы Коксаки В5, ЕСНО.
Отдельно нужно сказать о поражениях нервной системы при энтеровирусной инфекции. К ним относят серозный менингит, менингоэнцефалит или энцефалит, паралитические формы инфекции. Чаще всего развивается менингит, до 80% всех поражений нервной системы. Это воспаление оболочек, которые покрывают мозг. Эта болезнь больше характерна для школьников. Заболевание развивается остро. Повышается температура тела до высоких цифр, появляются тошнота, рвота, сильная головная боль, светобоязнь (дети просят зашторить окна, т.к. не могут смотреть на яркий свет). Часто можно видеть покраснение лица, инъецированность склер (когда очень хорошо видна сосудистая сеть слизистой оболочки глаз), воспалительные изменения в ротоглотке. Для энтеровирусной инфекции очень характерно двухволновое течение. И в случае менингита такое может быть. В первую волну мы можем наблюдать развитие, например, герпангины, лихорадки с сыпью, а во вторую волну через 1-2, иногда больше дней, развивается поражение нервной системы.
Родители должны четко представлять, когда можно заподозрить менингит, причем не только тот, который вызвали энтеровирусы, так как причиной менингита могут быть и другие возбудители. Например, если мы говорим о туберкулезе, то возбудитель у него один – палочка Коха, если говорим о скарлатине, то причина ее – стрептококк. Что же касается менингита, то возбудителей его много: вирусы, бактерии, грибы, простейшие микроорганизмы.
Итак, когда можно заподозрить менингит и обязательно обратиться за медицинской помощью:
- если на фоне любой инфекции, чаще не с первого дня, а позже, появляется интенсивная головная боль. Она настолько сильная, что волнует ребенка больше, чем все остальные симптомы и сопровождается тошнотой и рвотой, не приносящей облегчения;
- во всех случаях, когда на фоне повышенной температуры тела ребенок жалуется на боль в спине, шее, усиливающиеся при движении головы;
- нарушение сознания, например, сонливость, заторможенность;
- судороги любой интенсивности и продолжительности;
- у детей первого года жизни – лихорадка, монотонный плач (не успокаивается на руках у матери), выбухание родничка.
Это были общие признаки менингитов. Что же касается энтеровирусного менингита, у детей до 3 лет он наблюдается редко. Повторим еще раз, что он чаще развивается у школьников и имеет благоприятное течение.
Подтвердить или исключить менингит позволяет только! люмбальная пункция. Дело в том, что в головном и спинном мозге циркулирует жидкость – ликвор. При любом воспалении оболочек и/или мозга в ликворе накапливаются воспалительные клетки, меняется его биохимический состав. По анализу ликвора можно сказать, есть менингит или нет, предположить, вирусный это процесс или бактериальный. Чтобы успокоить родителей, нужно сказать, что прокол проводится в том месте, где спинного мозга уже нет. А кроме того, она может и облегчить головную боль.
Течение энтеровирусного менингита благоприятное. Признаки болезни длятся 3-5-7 дней, а нормализация ликвора наступает через 3-4 недели. Конечно, дети выписываются при нормализации самочувствия и стабильном состоянии, которое наступает раньше, чем 3-4 недели. Специфического лечения нет, только симптоматическое (например, при лихорадке – жаропонижающие средства, при обезвоживании – капельница). Очень важную роль играет режим дня. Это достаточный сон, исключение компьютерных игр и телевизора, прогулки на свежем воздухе после улучшения самочувствия.
Что касается энтеровирусного энцефалита, то возникает он значительно реже, в 3-8% процентах всех случаев энтеровирусной инфекции. Энцефалит – это воспаление вещества мозга. Он может сочетаться с менингитом, тогда говорят о менингоэнцефалите. Симптомы болезни зависят от того, какая часть головного мозга поражена. Это могут быть парезы, параличи, нарушение походки, сознания. Течение заболевания обычно благоприятное, в 80% случаев наступает выздоровление. Возможны остаточные явления.
Паралитические формы энтеровирусной инфекции развиваются в основном у детей 1-3 лет (реже 4-5 лет). При этом уже на фоне нормальной температуры тела и хорошего самочувствия возникают острые вялые параличи одной или обеих ног, реже – рук с достаточно выраженным болевым синдромом. Течение обычно благоприятное, не оставляет стойких парезов и параличей.
Что такое энтеровирусная инфекция и кто является возбудителем заболевания?

Энтеровирусные инфекции – группа острых инфекционных заболеваний человека, вызываемых энтеровирусами, с преимущественно фекально-оральным механизмом передачи возбудителей, которая характеризуется многообразием клинических форм. Чаще всего энтеровирусные инфекции маскируются под респираторные вирусные инфекции. Также существует возможность развития тяжелых форм заболевания с развитием менингитов и энцефалитов.
Возбудители инфекции – РНК-содержащие вирусы - энтеровирусы групп Коксаки А, Коксаки В, ЕСНО.
Каким образом происходит распространение инфекции?
 |
 |
Энтеровирусный менингит – показание к срочной госпитализации!
Не редко встречается комбинированная форма энтеровирусной инфекции, которая проявляется разнообразным сочетанием симптомов.
Опасна ли энтеровирусная инфекция для беременных?
 |
Как лечить энтеровирусную инфекцию?
Специфического лечения энтеровирусной инфекции не существует. Лечение проводится симптоматическое, в зависимости от клинической картины, проводится по назначению врача. Как правило, в течение 10 дней наступает выздоровление.
Существует ли вакцина против энтеровирусной инфекции?
В настоящее время широко известна вакцинация только от одного варианта энтеровирусной инфекции – от вируса полиомиелита, вызывающего параличи.
После перенесенной энтеровирусной инфекции обычно формируется стойкий иммунитет, однако, он сероспецифичен. Повторные заболевания связаны с инфицированием иными серотипами энтеровирусов человека.

Как предотвратить заражение энтеровирусной инфекцией?
Соблюдение санитарно-гигиенических правил:
мероприятия по контролю загрязнений объектов окружающей среды канализационными отходами;
благоустройство источников водоснабжения;
употребление для питья только качественной кипяченой или бутилированной воды, пастеризованного молока;
ранняя диагностика и изоляция больных на 2 недели;
в очаге инфекции должна проводиться дезинфекция ( текущая и заключительная);
гигиеническое воспитание детей и подростков (мытье рук перед едой и после туалета, соблюдение гигиены);
обязательное мытье овощей, фруктов и ягод перед употреблением;
защита продуктов от насекомых и грызунов;
ножи, доски для разделки продуктов должны быть отдельными для сырых и готовых продуктов;
не заглатывать воду во время купания в открытых водоемах;
избегать купания в стоячих водоемах;
следует избегать посещения мест массовых мероприятий с большим количеством людей;
рекомендуется влажная уборка помещений 2 раза в день, частые проветривания;
при первых признаках заболевания – обратиться к врачу;
не следует допускать больного ребенка в детское образовательное учреждение.
Кожа — это самый большой, выносливый и в то же время хрупкий орган человека. Как и сердце, печень или желудок, она имеет сложную структуру, выполняет жизненно важные функции, а ее здоровье является непременным условием хорошего самочувствия человека в целом. И точно так же, как и другие органы, кожа чрезвычайно уязвима перед патологическими процессами.
Особенность кожных заболеваний состоит в том, что они становятся очевидны с самых ранних стадий. Отчасти это помогает больному приступить к лечению незамедлительно. С другой стороны, кожные заболевания доставляют людям выраженный психологический дискомфорт, особенно когда быстро устранить симптомы не представляется возможным. Поэтому диагностика и лечение любых дерматологических болезней — это необходимое условие возвращения к полноценной жизни.
Это интересно!
Кожа — действительно самый большой по протяженности орган человека. Она занимает почти 2 м 2 , содержит более трех миллионов потовых желез по всему телу, а микробиом кожи в несколько тысяч раз превышает численность всего человечества [1] .
Виды заболеваний кожи
Причин, по которым возникают болезни кожных покровов, множество. Это могут быть как внешние факторы — сюда относится травмирующее влияние окружающей среды, так и внутренние, когда на коже сказываются проблемы иммунной и эндокринной систем, желудочно-кишечного тракта и так далее.
Справка
Каждый слой кожи подвержен специфическим заболеваниям. Так, к патологиям эпидермиса можно отнести чесотку и псориаз, к болезням дермы — фурункулез и гидраденит, а подкожно-жировая клетчатка может страдать от целлюлита и липомы. Некоторые болезненные состояния, например ожоги, могут затрагивать сразу все слои кожи.
Патологии кожи можно разделить на инфекционные и неинфекционные, но деление это справедливо не всегда. Например, себорейный дерматит вызывает грибок, который обитает на поверхности эпидермиса у абсолютно всех людей, но проявляет себя только при нарушении иммунитета. К тому же инфекции часто присоединяются уже в разгаре патологического процесса: у больных с псориазом нередко возникают гнойные язвочки, являющиеся следствием бактериального поражения кожи.
Особое значение в дерматологии имеют хронические кожные заболевания. В отличие от острых инфекционных процессов, они сопровождают человека в течение продолжительных периодов жизни и требуют последовательной терапии. Чаще всего развиваются под воздействием самых разных внешних и внутренних факторов: от паразитарной инвазии до перенесенного стресса.
Предрасположенность к некоторым заболеваниям кожи может наследоваться: многие отмечают, что такие проблемы, как юношеские угри, у детей и их родителей проявляются сходным образом. Статистически наиболее распространенной группой кожных заболеваний, которые становятся причиной для обращения к доктору, являются дерматозы и дерматиты — болезни неинфекционной природы, сопровождающиеся зудом, шелушением и изменением цвета кожи. Они наблюдаются и у детей, и у взрослых, которые страдают аллергиями и иммунодефицитами.
Заподозрить у себя или у ребенка кожное заболевание просто. В норме покровы тела имеют равномерную окраску, умеренную влажность и гладкую поверхность, а нарушение любого из этих критериев или появление неприятных ощущений, зуда и боли — уже повод для тревоги. Еще до визита к врачу хочется выяснить, насколько это состояние опасно и как обезопасить себя и близких.
Дерматиты и дерматозы, а также псориаз, не заразны, но способны значительно ухудшить физическое и психологическое состояние человека, поэтому при первых признаках недуга стоит показаться дерматологу.
- Атопический дерматит, или нейродермит, — патология аллергической природы, которая проявляется приступами зуда, сухостью, шелушениями, покраснениями и высыпаниями, локализованными на лице и шее, на волосистой части головы и в естественных кожных складках — в подмышках, в локтевых и коленных ямках, в паху, на ягодицах и так далее. Выделяют младенческий — от двух месяцев, детский — от двух лет, и подростковый или взрослый — старше 13 лет, атопический дерматит. Он может протекать как в легкой, так и в тяжелой форме, причиняя серьезные страдания. В лечении атопического дерматита важен комплексный подход: очищение организма, нормализация пищеварения, диетотерапия, исключение провоцирующих факторов (из рациона и из внешней среды), наружная терапия для устранения видимых симптомов, а в некоторых случаях и системная фармакотерапия. Если атопический дерматит не удается вылечить в младенчестве, то он будет сопровождать человека всю жизнь в легкой, среднетяжелой или тяжелой форме с периодическими рецидивами [3] .
- Аллергический дерматит часто возникает и у взрослых, и у детей как реакция на пищевой или контактный раздражитель. Пищевая аллергия проявляется в виде зуда, отечности, мелких и крупных пузырей, наполненных жидкостью, и наступает в течение 24 часов с того момента, как аллерген попал в организм. Иногда пузыри лопаются, образуя обширные мокнущие очаги, которые могут нагнаиваться вследствие присоединения вторичной инфекции. Локализация аллергической сыпи может быть индивидуальной, но обычно сыпь проявляется в одних и тех же местах, с той же интенсивностью и площадью высыпаний.
При контактной аллергии подобная воспалительная реакция и изменения на коже наблюдаются лишь в той части тела, которая непосредственно контактировала с аллергеном. Например, при реакции на краску для волос покраснение, зуд и отечность возникнут на голове, а при непереносимости определенных металлов — на шее, где человек носит цепочку, или в области живота, которая соприкасалась с пряжкой ремня. Также аллергеном могут быть лекарственные препараты, косметика и парфюмерия, мыло, растения, резиновые изделия, клей. Некоторые вещества вызывают повышение чувствительности кожи к воздействию солнечных лучей — фотосенсибилизацию, и при этом возникает фотодерматит, являющийся разновидностью аллергического. В этом случае высыпания возникают на открытых участках кожи, не защищенных одеждой от солнца [4] . Ключевым фактором в лечении аллергических дерматитов является выявление и устранение аллергена, а также терапия местными средствами для устранения зуда, воспалительной реакции, для защиты от инфекции и восстановления поврежденной кожи.
Дерматозы
Его не случайно выделяют в отдельную группу: это одно из самых тяжелых хронических кожных заболеваний, которое отличается непредсказуемым течением и туманным механизмом возникновения. Эта болезнь встречается у 1–2% населения развитых стран вне зависимости от возраста, пола, социального статуса и образа жизни (хотя отмечено, что чаще псориаз возникает на фоне сильного стресса) [8] . Псориатические бляшки проявляются практически повсеместно — на локтевых и коленных сгибах, волосистой части головы, подошвах и ладонях, в области крестца и поясницы. Отметины имеют размер от нескольких миллиметров до нескольких сантиметров и нередко сливаются в единые пятна. Бляшки при псориазе имеют чешуйчатую структуру, при отделении чешуек кожа под ними блестит и иногда кровоточит. Кроме обыкновенного (вульгарного) псориаза распространен себорейный псориаз, при котором чешуйки имеют желтоватый оттенок. Болезнь может поражать не только кожу, но также ногти и суставы, вызывая псориатический артрит.
Кожных заболеваний много, но лечебные принципы при каждом из них сходны: для победы над недугом требуется сочетание системной и местной терапии. Первая подразумевает прием таблетированных препаратов и инъекции, направленные на устранение внутренних патологических механизмов: подавляются воспалительные и аллергические реакции, нормализуется работа эндокринной и нервной систем и так далее. Системное лечение каждого из перечисленных выше заболеваний имеет свои особенности и, как правило, назначается в периоды тяжелых обострений.
Местная терапия направлена непосредственно на устранение симптомов недуга, сокращение частоты рецидивов и улучшение качества жизни больного — устранение зуда, шелушений, болезненных ощущений и косметических дефектов. Ее преимущество заключается в отсутствии системных побочных эффектов, а также в направленном действии. Местно применяемые средства подразделяются на лекарственные и уходовые.
Наружная терапия применяется в первую очередь для того, чтобы как можно быстрее сделать кожу более привлекательной. Некоторые вещества, используемые с этой целью, подойдут и для людей со здоровой, но сухой и чувствительной кожей, страдающей от трещин и шелушения. Оптимальным вариантом считаются средства с эмолиентами. Эмолиенты — это жироподобная составляющая косметики, вещества, способные создавать защитный липидный слой на поверхности кожи. По составу эмолиенты являются эмульсиями, где жировые компоненты составляют от 3% до 25%. Традиционно с этой целью используются масло жожоба, касторовое масло, пчелиный воск, ланолин и многие другие.
На аптечных прилавках сегодня представлено множество средств, способных помочь вам облегчить зуд и снять воспаление на коже. Однако не забывайте, что начинать лечение лучше с консультации у специалиста, это поможет установить точную причину заболевания кожи и разработать курс терапии, направленный на скорейшее выздоровление.
Благодаря своему составу крем способствует глубокому увлажнению кожи, повышению ее защитных функций и восстановлению гидролипидного барьера. Основные действующие вещества — ключевые липиды кожи (линоленовая и линолевая кислоты) и важные структурные элементы рогового слоя: холестерол и керамиды (церамиды). Именно эти элементы скрепляют между собой ороговевшие чешуйки верхнего слоя кожи и обеспечивают ее прочность.
- Витамин F (комбинация полиненасыщенных жирных кислот: линоленовая, линолевая и арахидоновая) смягчает, увлажняет и повышает защитные свойства кожи.
- Керамиды, или церамиды (Ceramide NP, Ceramid AP, Ceramid EOP) — воскообразные липиды, которые удерживают влагу в коже, препятствуя ее испарению, и участвуют в обновлении естественного защитного слоя.
- Холестерол (Cholesterol) — один из основных структурных элементов липидного барьера кожи — гидролипидной пленки, который, будучи эмолиентом и увлажнителем, препятствует сухости, вялости, тусклости кожи.
Среди других компонентов, помогающих коже поддерживать необходимый уровень влаги длительный период времени, — гидроксиэтилмочевина (Hydroxyethyl Urea), которая способна удерживать влагу в количестве до 82% своего веса. Она занимает первое место по степени увлажнения поверхностных слоев кожи, опережая в этом даже гиалуроновую кислоту.
Сквален (Squalene) — еще один высококачественный эмолиент, источник жирных кислот для кожи. Обладая высокой проникающей способностью, он нормализует кожное дыхание, препятствует потере влаги и обеспечивает приятные тактильные ощущения. А аллантоин (Allantoin) способствует заживлению и восстановлению кожи, поддержанию защитного барьера, обладает вяжущим и противовоспалительным эффектом. Он ускоряет процессы регенерации тканей, одновременно смягчая роговой слой и ускоряя отделение отмерших клеток.
Трофическая язва – это довольно неприятное и опасное заболевание, требующее квалифицированного лечения. В этой статье мы Вам расскажем о причинах появления язв, симптомах, диагностике и детально постараемся обсудить лечение трофических язв.
Трофическая венозная язва — что это такое?
Трофическая венозная язва — это долго незаживающий дефект кожной поверхности, возникающий вследствие нарушения местной иннервации, лимфо - и кровотока. Заболевание носит затяжной характер (как правило, более 1 месяца и до нескольких лет), с периодами обострения.
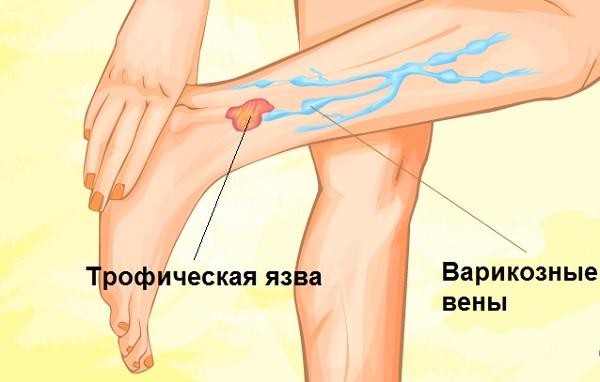
Причины появления трофической язвы на ноге
Трофическая язва всегда сопутствует другому серьезному заболеванию. Заболевания, способствующие появлению трофических язв:
- запущенная стадия варикозного расширения вен
- тромбофлебит
- атеросклероз
- сахарный диабет
- гипертоническая болезнь
- ожоги, отморожения
- отравление мышьяком или хромом
- радиационное облучение
- заболевания спинного мозга и периферических нервов
- осложненный туберкулез и сифилис
- заболевания крови
- длительная обездвиженность в результате травмы (пролежни)
- осложненные заболевания кожных покровов, в том числе аллергического характера
Трофическая язва — это очень плохо!
Чаще язвы возникают на нижних конечностях, но возможно их появление на других участках тела и даже на слизистой. От обычной раны трофическую язву отличает следующее:
- длительный, рецидивирующий характер;
- неспособность поврежденных тканей к регенерации (заживлению);
- потеря ткани;
- заживление с образованием глубокого рубца.
Если появилась трофическая язва нижних конечностей, лечение должно быть быстрым.
Трофическая язва - симптомы
Трофические язвы не образуются спонтанно. Вначале появляется отечность, сопровождающаяся сильным зудом. Кожа истончается. Появляется пигментация или синюшность.
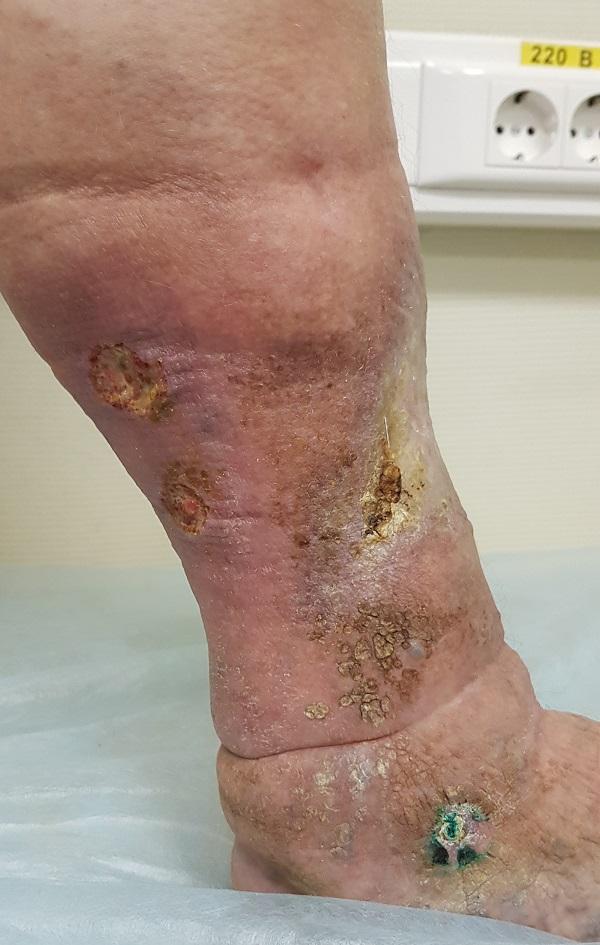
Появление трофической язвы зачастую сопровождается ознобом и ночными судорогами икроножных мышц. Из-за застоя в лимфатических сосудах на остекленевшей поверхности кожи начинают появляться капельки жидкости. Далее очаги отслоившегося эпидермиса сливаются, и образуется язва с рваными уплотненными краями, вызывающая сильную боль при малейшем прикосновении. Как правило, язвенная поверхность быстро заселяется бактериями, кровоточащая язва начинает гноиться.
Почему трофическая язва появляется чаще на нижних конечностях?
Нижние конечности более всего подвержены появлению трофических язв. Это обусловлено замедленным кровотоком в сосудах ног. Лимфостаз и неполноценное питание тканей приводит к появлению обширных язв с грязным гнойным налетом. Это и есть трофическая язва нижних конечностей. Фото, симптомы, диета, профилактика – все этим вопросы стоит детально рассмотреть. Стоит отметить, что при сахарном диабете язвы появляются на большом пальце стоп и пятках.
Трофическая язва при варикозе
Более 70% случаев трофических язв обусловлены тяжелыми случаями варикозного расширения вен. Даже незначительное повреждение целостности кожных покровов при варикозе могут привести к образованию язв на лодыжках и голенях.

Трофические язвы, расположенные на голени, говорят о серьезных изменениях более крупных венозных сосудов и распространении области с нарушенной иннервацией и плохим кровоснабжением. Трофическая язва голени обычно доставляет сильную боль.
Трофическая язва, стадии или варианты течения
Размеры трофической язвы напрямую зависят от недостаточности кровоснабжения и длительности патологического процесса. Обычно язвенная поверхность занимает не более 35 см 2 . При отсутствии лечения может охватывать всю голень и достигать 100 см 2 Методы лечения трофических язв должны быть правильными, грамотными и квалифицированными: никаких припарок и настоек!
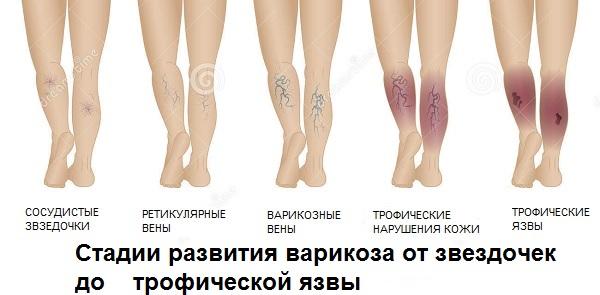
Начальная стадия (кровоточащая язва небольших размеров) осложняется присоединением бактериальной и грибковой инфекции. Из язвы начинает отделяться гнойное содержимое с неприятным запахом. Чем длительнее процесс, тем более глубокие слои подвергаются воспалению и гниению. Язвенное поражение распространяется на икроножные мышцы, вовлекая в воспалительный процесс голеностопный сустав. В запущенных случаях возможно развитие пиодермии, флегмоны и сепсиса.
Стоит различать венозные и артериальные трофические язвы. Первые встречаются у пациентов любого возраста, тогда как артериальные язвы — недуг, встречающийся исключительно в пожилом возрасте, обусловленный атеросклерозом стенок артерий.
Трофическая язва, диагностика
При диагностике трофической язвы и выявлении причин ее возникновения применяются следующие лабораторные анализы:
- определение уровня сахара в крови
- реакция Вассермана
- цитологический анализ
- бактериологическое исследование
Также врач назначает ряд необходимых исследований:
- ультразвуковое исследование сосудов нижних конечностей
- ангиография (рентгенологическое исследование сосудов с контрастным веществом)
- реовазография
- инфракрасная термография
- спиральная компьютерная томография
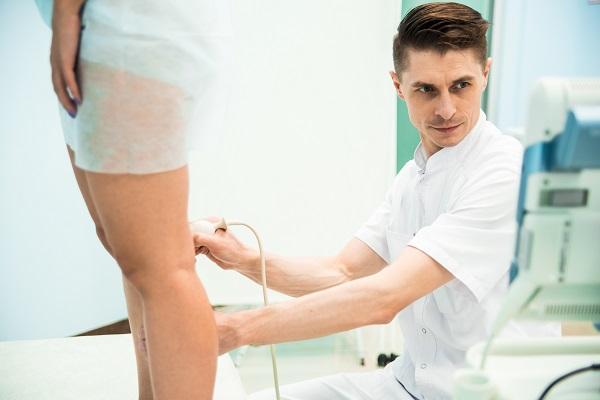
Для выбора эффективного лечения необходима консультация хирурга флеболога, специализирующегося на заболеваниях сосудов нижних конечностей.
Чем опасна трофическая язва — Википедия предупреждает!
Основным моментом в лечении трофических язв является выявление основного заболевания, вызвавшего язвенный дефект кожи. Такой подход обеспечит эффективное лечение язвы и предупреждение рецидивов. Опасность трофических язв заключается в том, что при отсутствии правильного лечения поврежденные клетки способны к злокачественному перерождению и появлению плоскоклеточного рака, в редких случаях саркомы кожи. Поэтому если даже ушла трофическая язва, лечение после операции должно продолжаться.
Трофическая язва - лечение в Москве
У вас трофическая язва? Лечение в Москве или в любом другом городе довольно длительное и представляет собой целый комплекс мер, чтобы исчезла трофическая язва. Лечение консервативное, то же, что и лечение медикаментозное направлено на уменьшение симптоматики основного заболевания, вызвавшего нарушение трофики тканей, лечение собственно язвенного поражения и борьбу с вторичной инфекцией.
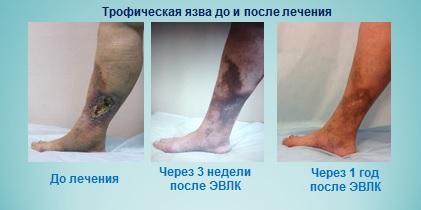
Прекрасные результаты лечения трофической язвы лазером
В зависимости от стадии, по-разному убирается трофическая язва. Лечение (Москва предлагает множество методов) зависит от стадии развития трофической язвы и проводится по следующим направлениям:
- местное лечение;
- эластическая компрессия;
- медикаментозное лечение;
- гемосорбция — выведение из крови токсических продуктов распада тканей;
- физиотерапия;
- аутооблучение крови лазером или ультрафиолетовыми лучами;
- хирургическое вмешательство при наличии показаний;
- посещение санаториев.
Как быть, если у вас глубокие трофические язвы нижних конечностей? Что делать, если большая трофическая язва, лечение (фото, результаты вы уже оценивали) которой вы не проводили, увеличивается?
Трофическая язва — лечение в домашних условиях
О возможности лечения недуга в домашних условиях решает лечащий врач. С назначенным комплексом медикаментов пациент может делать перевязки дома, регулярно посещая при этом врача. Желательно, конечно, чтобы этот врач был хорошим специалистом в лечении трофических язв. В Москве таких докторов немного.

В нашем центре "МИФЦ" этой проблемой занимается ведущий хирург-флеболог Малахов Алексей Михайлович.
Трофическая язва – лечение без операции
Если причиной язвенного дефекта не является венозная патология, то достаточно проведения консервативных мероприятий. Большим подспорьем в домашнем лечении начальных стадий язвенного поражения кожи при размере до 50 см 2 является портативный лазерный аппарат. Лазер, введенный в вену, способствует уменьшению вязкости крови, заметно снижается риск тромбообразования, усиливается кровоток в проблемных участках. Вдобавок лазерный луч эффективно снижает боль, уменьшается трофическая язва. Лечение лазером (отзывы есть ниже) в сочетании с консервативным лечением позволяет избежать хирургического вмешательства.
Лазеротерапию проводят курсами в 10-15 процедур. При правильном индивидуальном подборе параметров воздействия эта методика лечения не дает осложнений, пациенты отмечают хорошую переносимость процедур, устраняется быстро трофическая язва. Лечение лазером, цена которого не слишком высока, очень популярно.
Трофическая язва – лечение народными средствами
Если у вас трофическая язва, лечение народными средствами может только усугубить ситуацию. Лучше сразу записаться на прием к врачу, чтобы не стала глубже трофическая язва. Лечение (операция) – не так сложно, как может показаться. Об этом мы расскажем чуть ниже.
Трофическая язва — лечение лазером (ЭВЛО, ЭВЛК)
Лечение трофических язв лазером в Москве обладает рядом преимуществ:
- малая травматичность — флеболог не делает дополнительных разрезов в изъязвленной области;
- возможность избежать длительного консервативного лечения перед операцией;
- высокая эффективность — рубцевание язвы проходит довольно быстро;
- положительный косметический эффект — малый травматизм тканей исключает образование грубых рубцов, когда исчезает трофическая язва. Лечение лазером, стоимость которого можно обсудить при поступлении, поможет вам.
Трофическая язва — лечение радиочастотой (РЧА, РЧО)
Лечение РЧО в Москве проводится достаточно быстро, через 10 минут после вмешательства пациент отправляется домой. Радиочастотный метод дает следующие преимущества:
- краткосрочность процедуры — 30-40 минут;
- параметры воздействия подбираются автоматически и без участия врача;
- косметический эффект — отсутствие дополнительного травматизма способствует образования менее грубого рубца, где была трофическая язва. Лечение РЧА в этом плане очень положительно.
- процедура совершенно безболезненная и легко переносимая;
- не нужна госпитализация, пациент может вести обычный образ жизни, ограничив активность лишь после процедуры.
Нужна ли при лечении трофической язвы диета
Чего надо избегать, если есть трофическая язва? Фото осложнений поможет вам держать себя в руках при диете. Питание при трофической язве исключает соленые продукты и пряности. Необходимо насытить организм питательными веществами, витаминами и Омега-3 кислотами. Особенно полезны овощи (морковь, помидоры, капуста), фрукты, орехи, молоко, сыры, растительное и сливочное масло, рыба. Питаться следует маленькими порциями, дабы избежать резкого повышения сахара в крови. Кардинального изменения рациона не требуется, небольшая его корректировка благоприятным образом скажется на процессе выздоровления.
Трофическая язва — профилактика
Чтобы не вернулась трофическая язва, лечение не прошло даром (стоимость которого можно узнать только после консультации), позаботьтесь о профилактике. Меры по предотвращению возникновения трофических язв и рецидивов:
- раннее выявление и лечение заболеваний, провоцирующих появление трофических язв;
- умеренная физическая нагрузка (ежедневная ходьба 2-3 км.);
- использование компрессионного трикотажа;
- игнорирование бань и саун, закаливающие процедуры для ног;
- отказ от мучного и сладостей, преобладание в рационе фруктов и овощей;
- медицинское обследование 2 раза в год.
Часто задаваемые вопросы наших пациентов в интернете о трофической язве
Уважаемая Виктория! Чтобы эффективно лечить незаживающие раны на ногах, необходимо разобраться, как появились такие раны. Длительно незаживающие раны на ногах могут образовываться вследствие ряда совершенно различных патологий, и каждая требует своего, специфического лечения.
Уважаемая Мария! Прежде, чем начинать лечить длительно незаживающие раны в домашних условиях, нужно выяснить причину появления таких ран. Чаще всего это:
- Сахарный диабет.
- Облитерирующий атеросклероз.
- Хроническая венозная недостаточность.
Если Вы хотите вылечить длительно незаживающие раны, то помимо местного использования мазей, необходимо заниматься основной патологией, вызвавшей проблему.
Уважаемая Надежда! Вопрос: чем обработать глубокую рану необходимо задать доктору на очной консультации. Лечить такие раны самостоятельно, с помощью интернета может быть чревато прогрессированием процесса и развитием жизнеугрожающего состояния.
Уважаемая Вера! Если появились и длительно не проходят "болячки" на ногах, избавиться от них поможет, как правило, только врач. Длительно незаживающие раны, зачастую, признак серьёзной патологии, требующей специфического лечения.
Трофическая язва – лечение. Отзывы наших пациентов.
Виктор Петрович, 65 лет.

Я пенсионер с целым возом всяких болячек. Ноги болели и опухали давно, но я, как и многие, откладывал поход ко врачу на потом. Принимал кое-какие таблетки по совету соседки-медсестры, хотя особенного улучшения и не замечал. В общем, дожился до того, что у меня на ноге появилась огромная язва. Дай Бог здоровья вашим врачам, я уже думал, что останусь без ноги. Сделали мне лечение лазером. Особенно в нюансы этого дела я не вникал, врачи гарантировали хороший результат. Все прошло без боли, буквально через несколько дней моя трофическая язва стала исчезать на глазах, и недели через две от нее остался лишь небольшой шрам. Конечно, были назначены разные лекарства, потом съездил в санаторий и забыл об этой страшной болезни. Спасибо всем докторам "Медицинского центра флебологии", особенно доктору Малахову Алексею Михайловичу.

Постоянно ныла нога, было гудящее ощущение в ней в конце дня, а потом образовала трофическая язва, которая становилась все больше и больше. На операцию классическим способом не решалась, так как боялась после прочитанных в сети отзывов и всевозможных осложнений. Хорошо дочка в теме, нашла мне опытного доктора в Москве Малахова Алексея Михайловича. Перед операцией, а это эндовазальная лазерная коагуляция, в медцентре в Москве, где я решилась ее делать, сделали УЗИ сдала кровь и все. После операции заставили встать со стола и ходить около часа. Через 3 недели показалась моему врачу. О шрамах не беспокоилась, главное, чтобы язва быстрее зажила. Прошло 3 месяца после лазерной процедуры на ноге. Все прекрасно, язва стала совсем маленькой, но надеюсь, скоро совсем заживет. Очень рада, что все прошло хорошо. Спасибо за все. Комиссарова Людмила Ивановна, 7 декабря 2016г.
Читайте также:



