Инфекция на носу покраснение
1) острое (длительность вирусное (инфекционный ринит; как правило, длится невирусное (симптомы усиливаются по истечению 7 дней или длятся ≥10 дней, но хроническое (продолжительность ≥12 нед.) с носовыми полипами и без полипов.
В развитии воспаления слизистой оболочки играют роль сложные взаимодействия между воспалительными клетками, блокада устьев пазух, нарушение мукоцилиарного транспорта, а также поражение костных структур придаточных пазух носа. Причины блокады устьев пазух: аллергический или неаллергический ринит, инфекции, анатомические аномалии носовых полостей (напр. искривление носовой перегородки), другие.
Этиологические факторы острого воспаления: риновирусы (до 50 %), другие вирусы, S. pneumoniae, H. influenzae, M. сatarrhalis, реже другие бактерии или грибы.
КЛИНИЧЕКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
1. Субъективные симптомы: вытекание водянистых, слизистых или гнойных выделений из носа, заложенность носа, стекание выделений по задней стенке глотки, часто вызывающее кашель, нарушение обоняния, боль головы или ощущение давления в области пораженной пазухи.
2. Объективные симптомы: лихорадка или субфебрилитет, покраснение и отек слизистой оболочки, выделения из носа и на задней стенке горла, повышенная чувствительность при пальпации в области пораженной пазухи. Цвет выделений из носа и лихорадка не являются определяющими в дифференциации вирусной и бактериальной этиологии.
3. Естественное течение: острое воспаление обычно проходит самостоятельно (улучшение уже после 48 ч); хроническое воспаление протекает с периодами ремиссий и обострений. Ухудшение после 5 дней заболевания или удерживание симптомов >10 дней может свидетельствовать о присоединении бактериальной инфекции.
Дополнительные методы исследования
1. Лабораторные исследования: при бактериальном воспалении ускоренная СОЭ и лейкоцитоз.
2. Визуализирующие исследования: показаны при хроническом воспалении или при подозрении на осложнения. КТ придаточных пазух носа (редко РГ) — потеря аэрации, жидкость в пазухе, утолщение или полипы слизистой оболочки, анатомические изменения, способствующие воспалению, осложнения. МРТ — при диагностике грибкового воспаления или опухоли.
3. Микробиологические исследования: напр. жидкость при пункции пазухи в случае неэффективности эмпирической антибактериальной терапии.
4. Другие исследования: для диагностики причин и осложнений передняя риноскопия, эндоскопия полостей носа и околоносовых пазух, исследования на наличие аллергии, иммунодефицитов, муковисцидоза.
Заболевания, с которыми дифференцируется ринит →разд. 17.3, другие причины боли головы →разд. 1.9, другие причины хронического кашля →разд. 1.21.
1. Лечение острого воспаления: алгоритм действий →рис. 3.2-1. Цвет выделений из носа и наличие лихорадки бесполезны для дифференциации вирусной или бактериальной инфекции.
1) промывание носовой полости изотоническим или гипертоническим раствором NaCl (при легких симптомах);
2) НПВП с целью снижения воспалительного процесса и уменьшения выраженности головной боли;
3) назальные ГКС (1–2 впрыскивания в каждую ноздрю 1–2 раза в день);
4) антибиотики (не применяйте рутинно; показания →рис. 3.2-1) амоксициллин (препарат первого выбора) 1,5–2 г каждые 12 ч в течение 7–10 дней; у лиц с гиперчувствительностью к пенициллинам, применяйте левофлоксацин (500 мг 1 × в день) или мофлоксацин (400 мг 1 × в день), или макролиды (напр., кларитромицин 0,5 г каждые 12 ч или азитромицин 0,25–0,5 г/сут. в течение 3 дней или 2 г однократно). В случае неэффективности лечения или рецидива → амоксициллин с клавуланатом (доза амоксициллина 1,5–2 г каждые 12 ч в течение 10 дней);
5) деконгестанты — облегчают симптомы, но не влияют на течение заболевания; интраназально ( антигистаминные препараты — только у пациентов с аллергией. Пероральные препараты, в состав которых входят антигистаминное ЛС и ЛС, сужающее сосуды слизистой оболочки носа, облегчают симптомы вирусного ринита.
2. Лечение хронического воспаления:
1) тактика немедикаментозного лечения — как при остром воспалении;
2) интраназальные ГКС (единственные ЛС с доказанной эффективностью; препараты и дозы →разд. 17.3); при выраженных симптомах у пациентов с полипами носа можете применить пероральные ГКС (напр., метилпреднизолон 32 мг 1 × в день) в течение 6–7 дней;
3) если консервативная терапия не приносит облегчения → рассмотрите необходимость хирургического вмешательства (функциональная эндоскопическая риносинусохирургия [ functional endoscopic sinus surgery — FESS]).
Рисунок 3.2-1. Алгоритм действий при остром воспалении слизистой оболочки носа и околоносовых пазух у взрослых (на основании рекомендаций EPOS, модифицированных)
Бактериальное воспаление → воспаление тканей глазницы, орбитальный абсцесс, воспаление кости и костного мозга стенок пазухи, тромбоз кавернозного синуса, менингит, абсцесс головного мозга.

Без своевременного лечения насморка повышается риск развития осложнений — вплоть до хронических заболеваний носа.
Исследование соскоба со слизистой оболочки полости носа поможет в короткие сроки установить причину возникновения болезни, а также выявить чувствительность пациента к антибиотикам.
Рентгенография — один из доступных и востребованных способов диагностики патологий носоглотки.

УЗИ придаточных пазух носа — безболезненный метод обследования, позволяющий обнаружить скопившийся гной, уплотнения в слизистой оболочке и кистозную жидкость.

Компьютерная томография — диагностическое исследование, позволяющее получить детальные снимки придаточных пазух носа и выявить наличие злокачественных новообразований.

Спецпредложения, скидки и акции помогут существенно сэкономить на медицинском обследовании.
Треть пациентов ЛОР-врачей приходят в поликлинику с жалобами на заболевания носа и придаточных пазух. Даже легкое недомогание может заметно испортить нам жизнь, ведь нос — очень важный орган. Нос и околоносовые пазухи выполняют множество функций — обеспечивают дыхание, согревают и увлажняют вдыхаемый воздух, очищают его от пыли, дают нам возможность наслаждаться ароматом цветов и свежего хлеба. Нос — сложная и хрупкая система, и, к сожалению, его заболевания — не редкость.
Причины и распространенность заболеваний носа и околоносовых пазух
Нос в обывательском понимании — это, можно сказать, вершина айсберга. Наружный отдел носа состоит из двух костей, нижняя его часть — это хрящи, формирующие крылья и кончик носа. В каждой половинке носа расположено три носовых раковины и три носовых хода (нижний, средний и верхний) — по ним проходит вдыхаемый и выдыхаемый воздух. Позади носа находятся синусы — околоносовые (придаточные) пазухи, расположенные в костях черепа.
Изнутри нос выстлан слизистой оболочкой. Она очень тонкая, но в норме успешно выполняет защитную функцию — мельчайшие реснички, расположенные на ее поверхности, удаляют механические загрязнения из воздуха, а слизистые железы помогают бороться с патогенными бактериями. К сожалению, не всегда наша слизистая справляется с обязанности. Это может быть обусловлено ослабленным иммунитетом или нехваткой витаминов. Тогда бактерии, вирусы и другие патогенные частицы все-таки попадают в наш организм. И риск заболеть возрастает в разы.
Стоит сказать, что в наши дни наблюдается рост количества людей, страдающих от заболеваний носа и околоносовых пазух. Точных данных о причинах этой негативной тенденции нет, но возможно, все дело в плохой экологической обстановке и неконтролируемом самолечении. Существуют и сезонные колебания — в осенне-зимний период из-за вспышек острых респираторных заболеваний число заболевших растет. Еще один пик отмечается во время купального сезона — вода, попавшая в нос во время плавания и ныряния, также может вызвать воспаление.
Заболевания носа и околоносовых пазух могут быть вызваны разными причинами. Среди них индивидуальные особенности строения этого органа, травмы, расстройства функций различных органов, инфекционные болезни, новообразования.
Распространены шире, чем может показаться. У многих людей носовая перегородка немного искривлена, это является вариантом нормы и не приводит ни к каким болезням. Но порой встречаются и более серьезные деформации, которые мешают носу нормально функционировать. Искривление носа, сужение носовых ходов, свищи и другие аномалии могут привести к хроническим заболеваниям носа. В таких случаях чаще всего показано хирургическое вмешательство.
Травмы носа — также не редкость. Они могут быть закрытыми, открытыми и комбинированными, со смещением и без смещения осколков кости, с деформацией и без деформации наружных отделов носа. Даже если кости не были повреждены, травма носа всегда приводит к отеку, который иногда заканчивается гематомой носовой перегородки.
Эта группа заболеваний носа и околоносовых пазух — самая распространенная. В нее входят риниты, синуситы (гайморит, фронтит, этмоидит, сфеноидит), полипоз и многие другие болезни. Поскольку они встречаются очень часто, остановимся на них подробнее.
В народе известен как насморк. Это воспаление слизистой оболочки носа. Причин развития воспаления много — ринит может быть вызван различными микробами и вирусами, аллергическими реакциями. Иногда насморк — это следствие наличия аденоидов. Если насморк не лечить, он перейдет в хроническую форму и избавиться от него будет намного сложнее.
Основные симптомы ринита — чихание, слезоточивость, слизистые выделения из носа. При хроническом насморке наблюдается снижение обоняния и сильный отек слизистой оболочки носа.
При ринитах показаны сосудосуживающие препараты, ингаляции и промывание носа водными и антисептическими растворами.
Так называют воспаления околоносовых пазух, вызванные инфекцией или аллергической реакцией. Симптомы этого заболевания — заложенность носа, головная боль, повышенная температура, ощущения давления на глаза, потеря обоняния. Иногда наблюдается зубная боль с пораженной стороны или заметный отек лица. К синуситу может привести как инфекционное заболевание, так и травма, купание в грязной воде, проблемы с зубами, наличие полипов в носовых проходах. При синусите показано пункционное дренирование околоносовых пазух, сосудосуживающие капли, препараты, укрепляющие иммунитет, а также антибиотики.
Гайморит, фронтит, этмоидит и сфеноидит являются формами синусита. Гайморит — это воспаление слизистой оболочки и костных стенок гайморовой пазухи, а при фронтите воспаление локализуется в лобной пазухе. Оба характеризуются, помимо заложенности носа, головными болями, слабостью и лихорадкой. При этмоидите патологический процесс развивается в ячейках решетчатого лабиринта. При сфеноидите наблюдается воспаление клиновидной пазухи носа.
Синуситы очень опасны и требуют экстренного лечения — гной из пораженных пазух может распространиться на прилегающие ткани и даже на мозг, что грозит самыми серьезными последствиями.
Возникают из-за разрастания слизистой оболочки носа. Причины возникновения полипов различны, но чаще всего виной тому хроническое воспаление. Любопытно, что мужчины страдают от полипоза в 4 раза чаще женщин. Из-за разрастания слизистой перекрываются носовые ходы и блокируются отверстия околоносовых пазух, это затрудняет дыхание и ведет к развитию других ЛОР-заболеваний. Симптомы полипоза: заложенность носа, частые воспалительные заболевания носоглотки (полипы пережимают кровеносные сосуды и слизистая оболочка, практически лишенная питания, перестает выполнять барьерные функции), характерный гнусавый голос, нарушения обоняния и слуха. Лечение полипоза — оперативное, хотя на ранних стадиях можно обойтись и консервативными методами — противовоспалительными и антигистаминными препаратами, укреплением иммунитета, специфической иммунотерапией небактериальными или бактериальными аллергенами.
Хроническое инфекционное заболевание, поражающее слизистую оболочку дыхательных путей. Она развивается медленно, в течение нескольких лет. Все начинается с атрофических изменений слизистых оболочек с образованием инфильтратов в виде узелков, которые затем перерождаются в рубцовую ткань. Это приводит к сужению носовых ходов и затруднению дыхания. Симптомы: заложенность носа, затрудненное дыхание, охриплость, постоянная сонливость, упадок сил, головные боли. В лечении склеромы используются медикаментозные методы, ингаляции. В последние годы с успехом применяется рентгенотерапия. Хирургические методы показаны лишь в тяжелых случаях.
У женщин склерома встречается чаще, чем у мужчин, нередко это заболевание поражает несколько членов семьи. Чаще всего склерому выявляют у пациента в возрасте 15–20 лет.
Свести риск развития заболеваний носа к нулю невозможно, но некоторые меры позволяют значительно снизить опасность.
Избегайте переохлаждения. Вопреки распространенному заблуждению, холод сам по себе не провоцирует насморк и простуду, однако низкая температура вызывает сужение кровеносных сосудов и повышает уязвимость слизистых оболочек.
Промывайте нос. Особенно это актуально зимой и осенью, во время эпидемий гриппа, а также весной, когда начинается цветение. Для промываний и орошений подойдет простой соляной раствор. Он смоет бактерии и аллергены.
Правильно питайтесь. Рацион должен быть разнообразным, с преобладанием натуральных продуктов — фруктов и овощей, свежего мяса и рыбы, злаков. Сведите к минимуму потребление фастфуда и полуфабрикатов. Нелишним будет и прием веществ, укрепляющих иммунитет. К ним относятся витамин С (содержится в цитрусовых, капусте, шиповнике), витамин А (им богаты морковь, сладкий перец, листовые овощи), цинк (любые зеленые овощи, яйца, молочные продукты), магний и селен (гречка, овсянка, темный рис и другие крупы). Хорошо укрепляют здоровье и растительные адаптогены — женьшень, элеутерококк, лимонник китайский.
Поскольку симптомы разных болезней носа и околоносовых пазух очень похожи, самостоятельно определить, чем именно вы больны, практически невозможно. Средства, действенные при лечении одних заболеваний, совершенно неэффективны при других. Поэтому намного целесообразнее сразу обратиться к врачу, чтобы не тратить деньги на бесполезные препараты и не допустить развития осложнений.
Красный нос — это болезнь
17.03.2006 в 00:00, просмотров: 92940
Скажите, кто из нас серьезно относится к тому, что, например, нос покраснел? Первое, что приходит в голову, — человек замерз или злоупотребляет. А ведь красный нос — это болезнь (заболевание так и называется — “красный нос”, т.е. розовые угри) и может быть следствием серьезного заболевания организма.
Если на красноту не обращать внимания и ничего не предпринимать, нос в короткое время покроется массой извилистых вен (жилок, как их в народе называют), налитых кровью и придающих носу синюшный оттенок. Но и это еще не все. От постоянного прилива крови нос постепенно становится толще, объемистее, сальные железы в нем разрастаются, нос становится блестящим и похожим на грушу.
Конечно, его должен назначить врач. И зависеть оно будет от заболевания.
Первое: возможно, придется лечить желудочные проблемы, в другом случае — эндокринные расстройства, в третьем — себорею — болезнь кожи в результате усиленного салоотделения. Или потребуется коррекция иммунного статуса либо углеводного обмена, лечения серьезными антибиотиками.
Второе. Надо стараться и самому себе помогать: ограждать нос, вообще кожу лица от ветра, мороза, снега и даже — от редкого в наших местах, но порой яркого солнца. В этом случае поможет защитный крем, соответствующий типу вашей кожи. Наносить его на лицо лучше за час до выхода на улицу, а нос — немного припудрить.
Третье. Дамам и девушкам, кто не хочет иметь вместо носа нелепую красную грушу, полностью отказаться от алкоголя, исключить из рациона острые жареные блюда, специи, есть поменьше кислого, горького, сладкого. Предпочтение отдать фруктово-овощной диете, богатой витаминами.
Четвертое. Кожу, склонную к покраснению (в том числе и самую “выдающуюся” часть лица — нос), стараться меньше раздражать: умывать лицо кипяченой водой с детским или с другим жиросодержащим мылом. При умывании чередовать горячую и холодную воду — это укрепит стенки сосудов.
При покраснении носа всякие горячие процедуры (паровые ванны, парафиновые маски) и массаж лица делать нельзя.
Часто мальчиков и девочек подросткового возраста мучают прыщи красного цвета, множественные высыпания на лице, шее, груди, на спине. Но болезненные пузырьки могут быть и сигналом хронического заболевания, вызванного, как правило, тяжелым эмоциональным переживанием, особенно у молодых людей, и потребуют длительного лечения.
“Успокоить” кожу помогут отвары лечебных трав и различные маски.
Сок алоэ. Разведенный наполовину водой, можно использовать для масок при розовых угрях. Для этого несколько слоев марли или полотняные салфетки смочить разведенным соком, слегка отжать и наложить на лицо на 15 мин. Курс — 20—25 процедур (через день).
Маска из сока капусты. Взять полстакана сока, смочить в нем слой ваты, марлевую салфетку и наложить на лицо на 15-20 мин. По мере высыхания салфетку повторно увлажнить соком. Процедуру повторить через день. Курс лечения 20—25 минут.
Шиповник. Марлевые салфетки смочить в настое плодов (1:20), слегка отжать и накладывать на лицо на 15 мин. Через день. Курс — 20 процедур.
Помидоры. Салфетки, пропитанные соком спелых помидоров, накладывать ежедневно на 15 мин. Курс — 20 масок.
Клюква. Пропитать соком клюквы несколько слоев марли, отжать и наложить на лицо. Салфетки менять каждые 10 мин. в течение часа. Затем снять маску, лицо осушить мягким полотенцем и слегка припудрить.
Но внимание! Самолечение помогает лишь на первом этапе. А дальше врач-дерматолог должен подобрать курс. Промедление просто опасно, поскольку может привести к ухудшению угревой болезни, тяжелым осложнениям, образованию рубцов.
И еще. Покраснение вокруг носа, переходящее на лоб, может быть результатом попавшей в нос редкой инфекции (клещ демодикос). Распознать его трудно, и простыми примочками тут не поможешь. Поможет только хороший специалист и специальное лечение.
Герпес — отвратительное вирусное заболевание с характерным высыпанием пузырьков на коже слизистых оболочек. Главная причина — переохлаждение (больше всего заболеваний — в холодное время года), а также весной, когда снижена сопротивляемость организма. Вспышки герпеса возможны и в жаркое время года при перегревании людей на солнце. Герпес часто возникает и на фоне инфекционных заболеваний (грипп, пневмония и др.).
Надо знать, что лечить вирусную лихорадку непросто. Зеленка, всевозможные мази, кремы и прочая несложная терапия помогает лишь в первый период. Коварство вируса — в том, что он паразитирует внутри клеток, поэтому недоступен для антибиотиков, которые по старинке прописывают терапевты. Спустя время кожа опять “зацветет”. Поэтому лечение должен назначить дерматолог.
Простой герпес (так называемая лихорадка) чаще высыпает на губах. И избавиться от него можно домашними способами.
Средства от простой лихорадки
— Во время умывания не мочить пораженный участок губ. Прикладывать к губам по нескольку раз в день ткань, смоченную в кипятке и слегка охлажденную. Протирать губы по нескольку раз в день спиртом, а затем припудривать тальком. Пить витаминные чаи. Можно использовать и противовирусные мази, цинковую пасту — она хорошо подсушивает мелкие пузырьки.
1. Если нос краснеет просто от холода, надо протирать его утром и вечером теплым отваром липового цвета (только не перед выходом на улицу).
2. Если причина покраснения носа не ясна, попробуйте 2—3 раза в неделю попеременно накладывать на него компрессы из горячего и холодного отвара ромашки.
3. Чтобы не упустить настоящую болезнь “красного носа” в начальной стадии, нужно регулярно умываться стягивающими кожу средствами — дубовой корой, танином, салицило-ихтиоловым мылом и пр. и в любом случае искать вместе со специалистами истинную причину заболевания.
4. Если время упущено и сосуды уже слишком расширены, можно воспользоваться мазью такого состава: ихтиол, винный спирт, эфир этиловый — поровну. Смазывать нос 3 раза в день.

Жжение и зуд в носу доставляют беспокойство, отвлекают от работы, мешают общению с людьми. Нередко сопутствующими симптомами становятся чихание и выделение назального секрета. Чтобы поскорей преодолеть дискомфорт, стоит разобраться, в каких случаях возникает зуд в носу и как успокоить раздраженную слизистую.
Причины, симптомы, лечение
Чаще всего зуд в носу является следствием аллергической реакции либо инфекционного воспаления. Сухой и загрязненный воздух, травмы, злоупотребление некоторыми медикаментами также способны запустить механизм защитных реакций, одним из признаков которых служит зуд в полости носа.
В основе любой аллергической реакции лежит гиперчувствительность организма к определенному раздражителю. При оседании последнего на слизистой верхних дыхательных путей развивается цепь иммунных реакций, результатом которых становятся отек, усиленная секреция слизи, раздражение нервных окончаний, что вызывает зуд и чихание. Таким образом, гиперсекреция и чихание выступают в качестве защитных механизмов, направленных на скорейшее удаление аллергена из организма.
Помимо зуда и частого чихания, для аллергического воспаления слизистой носа характерны:
- обильная ринорея в виде прозрачных жидких выделений;
- гиперемия конъюнктивы, слезотечение, иногда отек век и даже лица;
- сухой кашель, обусловленный затеканием слизи в глотку;
- при затяжном течении развивается астенический синдром.
Аллергия может носить сезонный характер, а также возникать спонтанно при случайном контакте с раздражителем. Сезонные поллинозы связаны с реакцией организма на антиген одного или нескольких видов пыльцы. Именно при данной разновидности аллергии симптомы, в том числе зуд, проявляются особенно остро.
В случае персистирующего аллергического ринита , когда раздражитель присутствует в жизни человека практически круглый год, зуд в носу выражен слабо и возникает периодически. Такими постоянными аллергенами обычно бывают мелкие клещи, паразитирующие на частицах пыли, шерсть домашних животных, некоторые ингредиенты бытовой химии, косметики, продуктов питания.
Чтобы устранить проявление аллергического ринита, необходимо принять таблетку антигистаминного препарата и тщательно промыть полость носа солевым раствором (пол чайной ложки на стакан кипяченой воды). В качестве симптоматического средства, облегчающего носовое дыхание, используют сосудосуживающие спреи или спреи на основе кортикостероидов,. Дальнейшее лечение определяет врач с учетом особенностей протекания болезни и результатов лабораторных анализов.
Если говорить об инфекционном происхождении зуда в носу, то более всего он выражен на начальной стадии вирусной инфекции. Внедрение вируса в клетки слизистого эпителия вызывает реакцию иммунной системы, которая проявляется отеком и усиленным отделением секрета. Результатом воспаления слизистой будут зуд, чихание, обильный насморк. Через 1-2 дня дискомфорт в носу, как правило, проходит.
- першение и боль в горле, гиперемия зева;
- возможен кашель;
- общее недомогание;
- температура нормальная или субфебрильная.
Для бактериального насморка зуд в носу характерен в меньшей степени, тем более такого рода воспаление чаще всего развивается на базе деструкции назального эпителия вирусным агентом. На первый план выходят повышение температуры, симптомы интоксикации, проблемы с носовым дыханием.
При первых признаках вирусной инфекции нужно промыть нос солевым раствором. Комплексные препараты на основе Парацетамола, Ибупрофена помогут снизить температуру и облегчить общее состояние. На начальном этапе вирусного ринита, при отсутствии температуры, целесообразно прибегнуть к прогревающим процедурам (синяя лампа, сухое тепло, парафиновые аппликации).
В лечении бактериального ринита применяются антимикробные капли и спреи, ирригация носа растворами соли, антисептиков, отварами целебных трав. Выбор основного препарата системного действия лучше предоставить врачу.
Существенное влияние на состояние слизистых оказывают характеристики воздушной среды. Сухость, повышенная температура, высокая концентрация в воздухе пыли, химических агентов, в том числе профессиональных вредностей, способствуют подсушиванию слизистой и нарушению защитных функций эпителия. Первоначальная гиперсекреция со временем сменяется сухостью слизистой вплоть до образования мелких язв. Как следствие, возникают зуд и жжение в носу.
Восстановить слизистую помогут регулярное промывание носа изотоническим раствором NaCl, смазывание слизистых облепиховым, персиковым и подобными маслами. Хорошим регенерирующим эффектом обладают капли Пинасол, включающие экстракт эвкалипта и масляный раствор витамина А. Необходимо отказаться от курения, правильно питаться, периодически принимать витаминные комплексы, включающие витамины А, Е и группы В.
Для нормализации микроклимата помещения необходимо поддерживать влажность воздуха на уровне не менее 60 %, проводить регулярные влажные уборки, проветривания, избавиться от материалов и предметов, на которых фиксируется пыль.
Зуд в носу иногда возникает из-за травмы — механической, термической или химической. Мелкие повреждения слизистой могут саднить и чесаться, их необходимо обрабатывать антисептическими растворами. Если нос чешется из-за попадания внутрь инородного тела, важно извлечь его максимально быстро. Чтобы не усугубить ситуацию собственными попытками, лучше обратиться к специалисту.
Термическое поражение внутренней стенки носа потребует восстанавливающей терапии, описанной выше. При попадании в нос химических веществ необходимо промыть нос большим количеством жидкости, причем кислотный ожог нейтрализуют раствором соды, а при щелочном — в воду добавляют немного уксуса или лимонной кислоты. Дальнейшая помощь, при необходимости, оказывается в медучреждении.
Серьезную проблему представляют атрофические процессы, возникающие из-за длительного использования сосудосуживающих спреев, которые формируют стойкий ангиоспазм. В результате слизистая пересушена, истончена и подвержена малейшим раздражениям, что объясняет причины зуда в носу при медикаментозном рините. В этом случае, помимо восстанавливающих процедур в домашних условиях, потребуется квалифицированная помощь.
Свербящие ощущения внутри носа возникают из-за инфильтрата или фурункула, которые, несмотря на обработку антисептиками, не всегда подвергаются самостоятельному регрессу. Может потребоваться антибиотикотерапия или небольшое оперативное вмешательство.
Препараты Аквалор
Промывание носа солевыми растворами — базовая процедура при поражениях слизистой оболочки носа любой этиологии. Состав для ирригации можно приготовить самостоятельно либо воспользоваться готовыми средствами Аквалор. Это стерильные изотонические и гипертонические растворы морской воды заключенные в баллоны с распылителями.
Если зуд в носу спровоцирован отеком и гиперсекрецией слизи, насыщенный солевой компонент Аквалор Форте поможет вывести избыток жидкости из слизистой оболочки и обеспечит антисептический эффект. Кроме того, за счет активной циркуляции жидкости из носовой полости вымываются бактерии, вирусы, аллергены.
При дегенеративных процессах в слизистой, обусловленных сухим воздухом, вредными привычками или профессиональными вредностями, полезно регулярное орошение полости носа изотоническими растворами Аквалор Беби, Софт или норм. Они способствуют увлажнению и регенерации эпителия, снижают вязкость слизи, повышают устойчивость назальной стенки к микробам и токсическим факторам.
Что это такое?
Полипы носа — это мягко-тканные безболезненные образования, которые свисают в полость носа или пазухи подобно гроздьям или каплям.
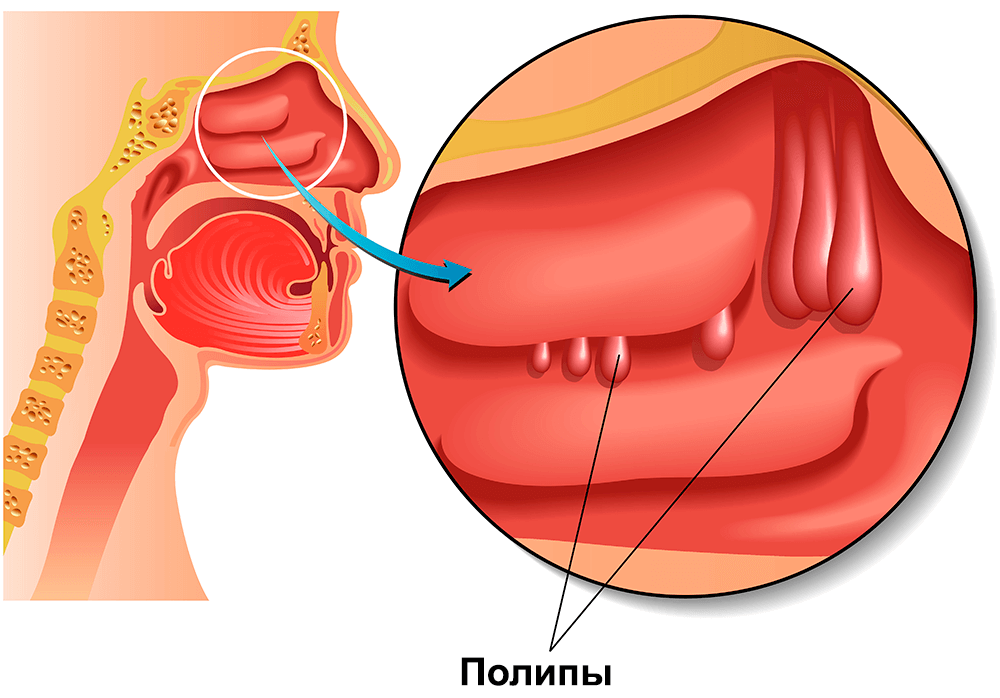
Обычно полипы носа появляются в результате хронического воспаления полости носа и(или) связаны с астмой, рецидивирующей инфекцией, аллергией, чувствительностью к лекарствам или нарушениями работы иммунной системы.
Лекарства могут уменьшить их размер или совсем избавить нос от полипов, но иногда для их удаления требуется хирургическое вмешательство. Даже после успешного лечения полипы носа часто возвращаются.
Симптомы
Маленькие полипы могут существовать бессимптомно, более крупные или многочисленные могут блокировать носовые ходы, приводить к проблемам с носовым дыханием, потере обоняния, учащению инфекций. Обычно полипы носа связаны с хроническим воспалением носовых ходов или пазух, которое длится дольше 12 недель (хронический риносинусит). Однако хронический риносинусит может протекать и без появления полипов.
Вот обычные симптомы при хроническом синусите с полипами:
Симптомы носовых полипов не являются специфическими, часто те же самые явления человек может ощущать при обычной простуде и многих других состояниях.
Врач нужен, если симптомы беспокоят вас более 7 дней.
Вызовите скорую помощь при следующих симптомах:
- серьёзные проблемы с дыханием;
- резкое, внезапное ухудшение состояния;
- двоение в глазах, сужение полей зрения, вам трудно переводить взгляд;
- сильный отёк вокруг глаз;
- резко усилилась головная боль, вы не можете наклонить голову вперед.
Причины
Наука пока не вполне установила, почему формируются носовые полипы. Неизвестно, почему у некоторых людей возникает хроническое воспаление, и почему у одних оно приводит к образованию полипов, а у других нет. По некоторым данным, у людей с полипами может быть иной ответ иммунной системы на раздражители и иные химические маркеры на слизистой оболочке носа, чем у людей без полипов.
Полипы могут формироваться в любом возрасте, но чаще всего — у молодых и людей среднего возраста.
Факторы риска
Все состояния, вызывающие хроническое воспаление носовых ходов или синусов (инфекции, аллергии) повышают риск формирования носовых полипов. Чаще всего с полипами ассоциируются следующие состояния:
- астма;
- чувствительность к аспирину;
- аллергический грибковый синусит, аллергия на споры грибка;
- муковисцидоз (или кистозный фиброз);
- синдром Чарга-Стросса (редкое заболевание, вызывающее воспаление кровеносных сосудов);
- дефицит витамина Д;
- некоторые генетические вариации, связанные с работой иммунной системы, могут повышать вероятность развития носовых полипов.
Осложнения
Носовые полипы могут вызывать осложнения как из-за хронического воспаления, которое им сопутствует, так и потому, что они мешают носовому дыханию и оттоку слизи.
Какие осложнения могут вызывать полипы в носу:
- Обструктивное сонное апноэ. Это довольно серьезное состояние, при котором происходит прерывание дыхания во сне.
- Обострения астмы. Хронические синуситы могут усугубить симптомы астмы.
- Синусовые инфекции (инфекция полости носа и пазух). Полипы могут усилить вашу чувствительность к инфекциям и привести к хроническому синуситу.
Как предотвратить?
Чтобы снизить вероятность появления полипов, в том числе и повторного (после лечения):
- контролируйте обострения астмы и аллергии. Для этого надо соблюдать рекомендации лечащего врача;
- старайтесь не вдыхать вещества, вызывающие воспаление носовых ходов и пазух (пыльца, пыль, химические пары, табачный дым…);
- снижайте вероятность инфекций — например, чаще мойте руки;
- если у вас часто бывают синуситы, увлажняйте воздух в доме и правильно промывайте нос.
Диагностика носовых полипов
Обычно врач может установить диагноз на основе симптомов и визуального осмотра носовых ходов с помощью специального инструмента с фонариком.
Кроме того, может потребоваться:
- Назальная эндоскопия. Узкая трубка с подсвеченной линзой или крошечной камерой (назальный эндоскоп) позволяет врачу подробно рассмотреть изнутри носовые ходы и пазухи. Врач помещает трубку в ноздрю и проводит её в полость носа.
- Компьютерная томография помогает точно определить размер и местоположение полипов в глубине пазух и оценить область воспаления. Исследование также позволяет обнаружить другие возможные проблемы — например, структурные патологии или другие типы доброкачественных или злокачественных опухолей.
- Тесты на аллергию (кожные пробы или анализы крови). Обычно назначаются для установления причины хронического воспаления.
- Если речь о ребенке, врач может назначить исследование на муковисцидоз. Из-за него нарушается функция желез внешней секреции (потовых, желез кишечника, поджелудочной железы), а также легких и печени. Муковисцидоз может отразиться на работе всех органов, но основные симптомы приходятся на дыхательную и пищеварительную системы.
- Анализ крови на витамин Д.
Лечение полипов в носу
Хронический синусит — с полипами или без полипов — трудно вылечить полностью. Цель лечения — держать под контролем аллергию/воспаление, уменьшать симптоматику, а возможно, и уменьшить размер полипов или вовсе избавиться от них. Один из вариантов лечения – консервативный, то есть с применением препаратов. Может потребоваться операция, но и она может не решить проблему навсегда, так как полипы часто возобновляются.
Даже крупные полипы могут уменьшиться или исчезнуть в результате лечения медикаментами. Лекарства всегда применяются только по назначению врача. Это могут быть:
- назальные кортикостероиды для уменьшения воспаления;
- кортикостероиды в таблетках или инъекциях курсами, если назальные неэффективны;
- другие лекарства (например, антигистаминные при лечении аллергии, антибиотики — при лечении хронической инфекции).
Если медикаментозное лечение не действует, врач может предложить вам эндоскопическую операцию чтобы удалить полипы и сделать пазухи более устойчивыми к образованию новых полипов и к воспалению.
В ходе операции хирург вводит в ноздрю пациента эндоскоп с маленькой линзой или камерой и проводит ее в пазухи носа. С помощью маленьких инструментов врач удаляет полипы и другие препятствия, мешающие оттоку жидкости из пазух.
Хирург может также расширить отверстия, ведущие из пазух в носовые ходы. Как правило, эндоскопическое удаление полипов — амбулаторная процедура. После операции часто также проводится курс лечения назальными кортикостероидами. Врач также может предложить вам промывание носа, чтобы ускорить заживление.
Читайте также:


