Инфекция на коже мошонки
Покраснение мошонки может оказаться признаком какой-нибудь опасной болезни, требующей своевременное диагностирование и лечение. Причин возникновения этого симптома, на самом деле, может быть множество, однако самолечение в любом случае недопустимо. Следует обращаться к медицинскому специалисту, вне зависимости от вашего возраста и даже тогда, когда другие симптомы, за исключением этого, отсутствуют.
Врач назначит необходимое диагностическое обследование для установления точной причины покраснения. Если же затянуть с этим, заболевание будет запущено и, соответственно, будет сложнее лечиться. Например, иногда покраснение совсем не связано с раздражением, а иногда - наоборот. Результаты обследований помогут доктору точно определиться, и на основании этого будет назначен правильный терапевтический курс.
Причины покраснения
Что касается причин, они могут быть самыми разными:
- Сперматоцеле – когда на яичке образуется киста. Собственно, это заболевание считается проходящим без симптомов и разве что покраснение может оказаться признаком его начала. Доктор должен назначить УЗИ для диагностики, а лечить болезнь можно только посредством операции.
- Варикоцеле – когда вены на мошонке повреждены. В частности, можно пережать семенные канатики, вследствие чего затрудниться процесс кровоснабжения. Состояние может сопровождаться также отечностями, припухлостями, повышением температурных показателей тела. Прямо под кожным покровом заметно проступают вены. Чтобы диагностировать состояние, понадобится УЗИ. Для лечения необходимо будет хирургическое вмешательство. Впрочем, своевременное обращение к специалисту по урологии существенно ускоряет лечение и уменьшает соответствующие проблемы. Одним из наиболее нежелательных негативных последствий может быть бесплодие.
- Перекрут считается очень неприятным состоянием, когда перекручивается одно яичко. Необходимо срочное обращение к доктору, поскольку вскоре после обострения ситуации боли станут сильнее, человека может вырвать, он будет ощущать легкий коллапс. Причинами болезни могут быть травмы, долгое воздержание, слишком резкие движения и просто мышечное напряжение.
- Гангрена Фурнье – покраснение в этом случае сопровождается резкими болями, отеками пениса, возникновением сыпи, увеличенных температурных показателей. Поскольку болезнь достаточно опасна, метод лечения должен подбираться опытным врачом, чтобы избежать дальнейшее распространение гангрены и омертвение органов.
- Рак яичек – не следует считать изначально, что это смертный приговор. В действительности, все зависит от стадии, на которой обнаружена болезнь и оперативного лечения. Как раз покраснение считается начальным симптомом, а потому так важно отмечать изменения расцветки кожного покрова.
Правильная профилактика
Существуют определенные профилактические меры, принимаемые людьми для того, чтобы впоследствии на мошонке не было покраснений. Не все болезни можно гарантировано предотвратить, однако существует возможность уменьшить риски, связанные с их возникновением.
Речь идет о необходимости безопасного секса и правильного выбора партнеров. Кроме того, тем, кто занимается спортом, необходимо носить специальное белье или же другие защитные средства, чтобы они не сжимали паховые области. Детям необходимо делать своевременно прививки, предотвращающие их от свинки.
Наконец, регулярно не забывайте посещать уролога, просматриваясь хотя бы раз в год. Это поможет предотвратить разные болезни, которые могут быть опасными.
Другие статьи
Если говорить о покраснении уретры, это явление может происходить по самым разным причинам. Ничего страшного, если речь идет о следствии раздраженной уретры, что случается после того.
Урология - это одна из областей медицины, точкой приложения которой является лечение заболеваний воспалительного характера системы мочевыделения. В компетенцию уролога входит обследование.
Как правило,частое мочеиспускание может быть связано с тем, что увеличивается общий мочевой объем или же наблюдается дисфункция мочеиспускания, когда возникают определенные проблемы.

Зуд мошонки. Что вызывает зуд мошонки?
10 возможных причин зуда мошонки. Как устранить зуд мошонки?
Есть определенные состояния, которые приводят к зуду мошонки. Следует внимательно разобраться в возможных причинах, для того, чтобы повлиять на них.
- Грибковые инфекции паховой области и мошонки – наиболее частая причина. Локализуется на участках кожи с повышенной влажностью, в складках тела, на стопах. Часто представляет собой красноватую сыпь с неровными краями. Тем не менее, вид сыпи зависит от типа гриба, вызвавшего инфекцию.
- Интертриго. Это воспалительный ответ на бактериальную или грибковую инфекцию кожи. В паховых складках и мошонке наблюдаются высыпания, корочки, красные пятна, сопровождающиеся сильным зудом.
- Потертости. Возникают в результате длительного трения, например во время физических нагрузок, таких как бег или езда на велосипеде. Наблюдается красная сыпь, эрозии и пузыри на коже.
- Контактный аллергический дерматит. Это аллергическая реакция, которая возникает при контакте с новым веществом, включая различные шампуни, гели для душа, остатки стиральных порошков или красителей, одежда из новых тканей. Контактный аллергический дерматит проявляется в виде очагов покраснения, сопровождающихся появлению жидкости на поверхности. Беспокоит сильный зуд.
- Лобковые вши. Лобковые вши вызывают крошечные укусы, которые сопровождаются зудом. Это видимые глазом мелкие насекомые, обитающие на лобковых волосах и питающиеся кровью. Заражение лобковыми вшами наблюдается после контакта с инфицированным партнером.
- Генитальные бородавки (остроконечные кондиломы). Это инфекция, которая вызывается вирусом папилломы человека (ВПЧ) , передается половым путем и представляет собой небольшие приподнятые бугорки в области половых органов. Как правило, сопровождается зудом. Остроконечные кондиломы рекомендуется удалять, специфического лечения не разработано, вирус сохраняется пожизненно. Возможно повторное появление остроконечных кондилом в будущем.
- Герпетическая инфекция. Это инфекция вызывается вирусом герпеса второго типа (генитальный герпес) и относится к инфекциям, передаваемым половым путем. При этой инфекции также наблюдаются пузырьковые высыпания на половых органах, которые сопровождаются зудом, жжением, локальной болезненностью. Часто наблюдается рецидивирующее течение, плохо поддается лечению.
- Хронические заболевания мочеполовой системы – хронический простатит, онкологические заболевания. При этих заболеваниях наблюдаются другие симптомы - боль в промежности, затруднения мочеиспускания, нарушения эрекции.
- Хронические заболевания прямой кишки (проктиты, парапроктиты, геморрой, онкологические заболевания).
- Дисбактериоз микрофлоры кишечника. Дисбактериоз кишечника может приводить сначала к анальному зуду, а потом к зуду мошонки. Дисбактериоз кишечника может возникнуть после длительного лечения антибиотиками, гормонами или химиопрепаратами.

Профилактика возникновения зуда мошонки.
Меры профилактики зависят от причины возникновения заболеваний, которые приводят к зуду мошонки.
- Для профилактики грибковых и бактериальных инфекций следует хорошо просушивать кожу складок и мошонки после регулярного мытья. В жаркие дни и во время тренировок отдавать предпочтение свободной одежде из проветриваемых тканей.
- При аллергических заболеваниях пациент должен вести учет аллергенов и по возможности избегать контакта с ними.
- Для профилактики потертостей следует использовать защитные крема для кожи складок.
- Для предотвращения инфекций, передаваемых половым путем желательно знать сексуальную историю партнера и использовать предохраняющие средства.
- Для устранения дисбактериоза можно принимать препараты, нормализующие микрофлору кишечника.
Когда следует проконсультироваться с врачом.
Зуд мошонки на первый взгляд может показаться незначительной проблемой. Но при этом зуд может оказаться симптомом серьезного заболевания. В некоторых случаях пациент может сразу понять причину зуда. И ему не понадобиться обращаться за медицинской помощью.
Когда появляются высыпания или беспокоит стойкий и интенсивный зуд, требуется консультация врача для определения точного диагноза и для назначения лечения.
Орхит — воспаление яичка, возникающее чаще всего вследствие его инфицирования через кровь или лимфатическую систему при гриппе, бруцеллезе, туберкулёзе, тифе, эпидемическом паротите (свинке), хламидийных инфекциях и др. Провоцирующим моментом для орхита может быть травма яичка. Заболевание протекает остро или хронически.
Классификация эпидидимитов и орхитов:
- бактериальные (в том числе хламидийные и мико-плазменные); вирусные; трихомонадные; гонококковые;
- кандидозные; туберкулезные и др.
- Неинфекционные: перекрут подвесок яичка и придатка; перекрут яичка; травматические; застойные (вследствие венных конгестий);
- эрогенный эпидидимит;
- обструктивный (вследствие аплазии, перевязки семявыносящих протоков).
- Острые (серозные и гнойные).
- Хронические.
- Рецидивирующие.
Острое течение характеризуется внезапным появлением боли, сопровождающейся высокой температурой, ознобом, септическим состоянием. Яичко становится напряженным, увеличенным в размерах, болезненным при пальпации. Придаток яичка чаще не изменен. Быстро присоединяются отек подкожной клетчатки, покраснение кожи, возможна водянка оболочек яичка. За счет повышения внутрияичкового давления при орхите нередко наблюдаются образование тромбов внутриорганных сосудов, нарушение питания, нагноение паренхимы с образованием гнойной полости (абсцесса), проявляющейся при ощупывании размягчением.
Частым осложнением острого орхита является воспаление придатка яичка, семенного канатика.
Хронический орхит может быть следствием острого воспаления или с самого начала иметь хроническое течение. В последнем случае яичко вначале увеличивается в размере, уплотняется, что сопровождается появлением умеренной боли и присоединением субфебрильной температуры.
После орхита в большинстве случаев наблюдается уменьшение размеров яичка вследствие склероза и атрофии его функционирующей ткани с развитием аутоиммунного процесса, что приводит к бесплодию, снижению уровня мужских половых гормонов в крови.
Диагностика основывается на изучении объективных данных. Ультразвуковое исследование органов мошонки позволяет выявить участки гнойного расплавления тканей, наличие сопутствующей травмы яичка, перекрут подвесков, проследить за процессами регенерации.
Сифилитический орхит протекает незаметно. Отмечаются безболезненное увеличение яичка, асимметрия мошонки. Большое значение при диагностике имеют определение случайных половых контактов, анамнез, серологические реакции.
Профилактикой орхитов являются борьба с инфекционными заболеваниями, лечение инфекций мочевых путей.
Эпидидимит (воспаление придатка яичка) — одно из самых часто встречающихся заболеваний половых органов у мужчин в возрасте 20-50 лет и реже — до периода половой активности.
Инфекция попадает в придаток с кровью гематогенным путем при гриппе, тифе, пневмонии, сепсисе, но могут иметь место и восходящий путь по просвету семявыносящего протока при уретритах (гонорея, трихомониаз, хламидиоз, микоплазмоз и др.), контактный и секреторный путь — из пораженного яичка. Важную роль в развитии эпидидимитов могут сыграть травма мошонки, переохлаждение, физическое напряжение, затрудненное мочеиспускание (стриктуры уретры, фимоз), эндоскопическое исследование.
Как правило, эпидидимит бывает односторонним, у 10— 20% больных наблюдается двухсторонний процесс.
По характеру течения различают острый и хронический эпидидимит. При этом хроническое воспаление придатка может быть исходом острого, или процесс с самого начала приобретает вялое течение.
Острый эпидидимит начинается с появления высокой температуры, озноба, сильной боли в мошонке, резкого увеличения и уплотнения придатка (при гематогенном пути инфицирования — головки, при восходящем — хвостовой части). Боль отдает в паховую, крестцовую и поясничную области. Воспаление быстро распространяется на весь придаток, который резко увеличивается и, как обручем, охватывает яичко. Часто наблюдается вовлечение в воспалительный процесс семявыносящего протока (дифферентит), семенного канатика (фуникулит), оболочек яичка с реактивной водянкой, реже — одновременное поражение яичка (эпидидимоорхит). Появляются отек клетчатки, покраснение и спаянность кожи мошонки с окружающими тканями, увеличение паховых лимфатических узлов.
Профилактика эпидидимитов — предотвращение инфекционных заболеваний у детей и взрослых, современное лечение уретритов и инфекций мочевыводящих путей.
Врачи наших клиник располагают необходимым оборудованием, владеют современными методамидиагностики и лечения. Мы будем рады Вам помочь!
Острое воспаление придатка и яичка чаще всего возникает гематогенно, как осложнение инфекционных заболеваний, либо после травмы яичка или в результате перехода инфекции по семявыносящему протоку при уретропростатитах и у пожилых больных с осложненньми формами доброкачественной гиперплазии простаты. После простатэктомии, эпидидимоорхит возникает, по нашим данным, у 5-6% больных. Многие исследователи [11, 16] значительное место в этиологии секреторного бесплодия отводят заболеваниям органов мошонки. Г.С. Гребенщиков и соавторы [3], Неймарк и соавторы [14] считают, что после перенесенного двухстороннего эпидидимита в 67,6%-72% случаев утрачивается способность к оплодотворению.
Поэтому правильный выбор метода лечения эпидидимоорхита имеет актуальное значение.
Мнение отечественных и зарубежных авторов о тактике лечения этой категории больных противоречивы. Одни считают, что при острых воспалительных заболеваниях органов мошонки показано консервативное лечение и только при развитии абсцесса яичка и его придатка - хирургическое [10, 15]. По мнению других [7, 8, 16], эффективное лечение этих заболеваний возможно лишь при раннем оперативном вмешательстве.
Целью настоящей работы была оценка наиболее часто применяемых методов лечения эпидидимоорхита. Задача заключалась в разработке комбинированного консервативного лечения некоторых форм этого заболевания, а также в изыскании возможности проведения раннего оперативного вмешательства при тяжелых формах эпидидимоорхита.
Мы придерживаемся классификации авторов [16], которые выделяют 3 формы клинического течения острого эпидидимоорхита: легкая - ограниченное, локальное, склонное к обратному развитию воспаление придатка и яичка, npoтекающее с не резко выраженной клинической симптоматикой; средне-тяжелая - воспалительное поражение придатка и яичка с выраженными общими и местными признаками заболевания, имеющее тенденцию к прогрессированию или торпидному течению; тяжелая - тотальное гнойное поражение придатка и яичка, сопровождающееся значительньм их увеличением, спаянием с кожей, выраженной гиперемией и цианозом кожи мошонки на стороне поражения, высокой температурой тела.
Мы наблюдали 330 больных в возрасте от 15 до 85 лет, находившихся с 1963 года на лечении в урологической клинике с острым эпидидимоорхитом; легкая форма была у 106, средне-тяжелая - у 82, тяжелая - у 152. Значительное преобладание тяжелой формы эпидидимоорхита мы объясняем поздней госпитализацией больных (более 80% из них поступили позже 3-х суток с момента заболевания).
Указанные 152 больных практически не получали эффективного лечения амбулаторно или оно было недостаточным. Другой причиной преобладания тяжелых форм эпидидимоорхита является определенная гипердиагностика, т.е. боязнь пропустить тяжелые формы эпидидимоорхитов, перекрута яичка и гидатид Морганьи.
Больным с легкой и средне-тяжелой формами острого эпидидимоорхита (198) осуществлено преимущественно консервативное лечение: проводили новокаиновую блокаду семенного канатика, парентеральное введение антибиотиков широкого спектра действия, назначали постельный режим.
В последние 10 лет в комплексном лечении использовали лазерное облучение. Рядом aвторов [1, 3, 6, 17] доказано противовоспалительное, обезболивающее и рассасывающее действие красного монохроматического когерентного излучения малой интенсивности.
Механизм воздействия лазерного излучения на макроорганизм исследователи объясняют по разному: У.Я. Богданович и соавторы [2] - бактериостатическим и бактериоцидным влиянием на микроорганизм; Д.В. Корытный [9], В.Е. Мазо [12] - активацией систем защиты организма, а последний также гипокоагулирующим и дезагрегационным воздействием на гомеостаз; Н.Д. Гамалея [4] - восстановлением нормальной трофики тканей в пораженном очаге микроорганизма. Что же касается биологического действия лазерного излучения, все исследователи объясняют его специфическими характеристиками длины волны, несущей значительное количество энергии, которая усваивается клетками макроорганизма и вызывает описанные эффекты воздействия.
Нами использован гелий - неоновый оптический квантовый генератор ОКГ-Л-Г-126, продуцирующий излучение с длиной волны 632,8 нм, мощностью на выходе 40 мВт, плотность мощности на выходе световода - 2 мВт; на единицу облучаемой поверхности - 2 Вт/см.
Методика лечения: больной в положении лежа или сидя фиксирует яичко в горизонтальном положении рукой. Расфокусированный в виде пятна овальной формы размером 8,5 мм, луч лазера направляем на кожу мошонки таким образом, чтобы проекция луча совпала с проекцией плотного воспалительного инфильтрата в яичке или в придатке яичка. Процедуру проводят ежедневно по 4-12 мин. На курс лечения 7-9 сеансов.
Приводим наблюдение. Больной П., 46 лет, поступил в клинику урологии 2 декабря 1995 года с жалобами на повышение температуры, тянущие боли в паховой и подвздошной областях слева, увеличение мошонки. При пальпации определяются увеличение мошонки, яичка и придатка, их болезненность. Кожа мошонки отечна и гиперемирована. Диагноз - эпидидимоорхит слева, среднетяжелой формы. Получал антибактериальное лечение, проводилась блокада семенного канатика по Лорен-Энштейну, облучение пораженной стороны мошонки гелий-неоновым лазером по 8 мин. в течение 7 дней. Через 8 дней больной без признаков воспаления в удовлетворительном состоянии выписан.
Такое комбинированное лечение получали 165 больных с острым эпидидимоорхитом. Побочные явления в процессе лазеротерапии и после нее не выявлены. Через 1-2 сеанса отмечалось полное исчезновение болей, спадал отек, почти у всех больных к 5-7 сеансу наступило полное выздоровление. В периферической крови происходило снижение числа лейкоцитов и СОЭ до нормы.
При тяжелой форме эпидидимоорхита больные были оперированы: по переднебоковой поверхности мошонки под местной анестезией предварительно с блокадой семенного канатика производили послойное рассечение оболочек яичка до белочной. Оперативное пособие заключалось в нанесении насечек на придаток и белочную оболочку яичка и вскрытии мелких абсцессов и рассечении спаек.
При эпидидимите с тотальным воспалительно-гнойным процессом выполняли эпидидимэктомию, при ограниченном - резекцию придатка. При отсутствии гнойного процесса в придатке операцию ограничивали его дренированием. При тотальном некрозе яичка или гнойном расплавлении его тканей яичко удаляли.
Оперированным 132 больным с тяжелой формой эпидидимоорхита 116 (87,8%) больным выполнено вскрытие и дренирование оболочек яичка с производством насечек на придатке и белочной оболочке яичка. Гнойный выпот был у 64 больных, серозно-гнойный - у 14, серозный - у 38. У 10 больных с тотальным гнойным эпидидмоорхитом произведено удаление яичка с придатком. У 19 больных осуществлена эпидидимэктомия или резекция придатка. Таким образом, из 116 оперированных у 106 (91,3%) выполнены органосохраняющие операции. Все эти больные оперированы в экстренном порядке.
Наряду с операциями все больные подвергались облучению гелий-неоновым лазером и получали антибиотики широкого спектра действия. Активное оперативное лечение обусловило более легкое течение заболевания. У 2/3 оперированных отмечалось более раннее уменьшение болей - в первые 1-2 дня; высокая температура тела, наблюдавшаяся у 116 больных, нормализовалась или значительно понизилась в 1-е сутки после операции - у 106. В послеоперационном периоде наблюдалось быстрое обратное развитие воспалительного процесса, что позволило сократить сроки пребывания больных в стационаре в среднем до 10 дней. Сказанное иллюстрирует следующее наблюдение.
Больной О., 24 года, поступил 27 января 1996 года с жалобами на общее недомогание, боли в паховой области и яичке, покраснение кожи. Температура при поступлении 39С. При осмотре кожа мошонки гиперемирована, отечна, горячая на ощупь, резко болезненна при пальпации, яичко и придаток спаяны с кожей, определяется флюктуация. Анализ крови: Нb 130 г/л, л 8,5 г/л; СОЭ 24 мм/ч. Больной с диагнозом эпидидимоорхит тяжелой степени оперирован. Произведено вскрытие правой половины мошонки. При этом выделилось до 20 мл гнойного выпота. На белочной оболочке придатка яичка сделаны насечки и произведено дренирование оболочек яичка. В послеоперационном периоде больной получал антибактериальное лечение, общеукрепляющую и рассасывающую терапию. Ему также производилось облучение мошонки на стороне оперативного вмешательства гелий-неоновым лазером по 8 мин в течение 4-х дней. Выздоровление. Выписан на 8-е сутки в удовлетворительном состоянии. Средняя длительность койко-дня в этой группе больных составила 11 дней.
Результаты консервативного лечения больных легкой и среднетяжелой формами эпидидимоорхита и оперативного - при тяжелой форме - в отдаленные сроки были благоприятными. Только у 14 больных выявлена небольшая атрофия яичка с нарушением сперматогенеза и комулятивной функции.
Для сравнения нами были проанализированы истории болезни 150 больных эпидидимоорхитом, находившихся на лечении до 1983 г. Всем этим больным проводилась антибактериальная терапия с использованием антибиотиков широкого спектра действия, химиопрепаратов, новокаиновая блокада семенного канатика, физиотерапевтические процедуры, электрофорез с йодом и димексидом.
Несмотря на проводимую интенсивную терапию, обратное развитие воспалительного процесса шло слишком медленно. Длительность койко-дня составила, в среднем, 24. У некоторых больных (52 из 150) под воздействием комбинированного консервативного лечения общее состояние не только не улучшалось, но даже ухудшалось. Усилился воспалительный процесс в яичке и придатке, что привело к тотальному гнойному процессу и к формированию абсцессов. В группе больных, получавших терапевтическое лечение, необходимо также выделить 35 человек, поступивших в стационар повторно из-за частых обострений эпидидимоорхита, в том числе 11 больных - с атрофией яичка с жалобами на снижение репродуктивной и копулятивной функций.
52 больных с осложненными формами эндидимоорхита были подвергнуты оперативном лечению, но в поздние сроки. 17 больным с тотальным гнойным эпидидимоорхитом произведено удаление яичка и придатка. У всех больных со сформировавшимся абсцессом яичка и придатка возникла необходимость в резекции (яичка - у 20, придатка - у 15).
Таким образом, из 52 оперированных этой группы, лишь у 35 (67,3%) удалось выполнит органосохраняюшую операцию.
Сравнение результатов лечения больных с острыми воспалительными заболеваниями органов мошонки в обеих группах с определенностью свидетельствует в пользу более раннего оперативного лечения, так как это позволяет выполнить больше органосохраняющих операций (соответственно 91,3% и 67,3%) и снизить продолжительность койко-дня в 2 раза.
Немаловажное значение имеет облучение ложа простаты после вылущения аденоматозных узлов для профилактики эпидидимоорхитов. Для этого мы проводим облучение лазерным лучом ложа простаты (авторское свидетельство №4874071/14). Через семявыносящий проток к ложе простаты через D.Deferents проводят кварцевый световод с поперечным сечением 2 мм, доводя до семенного пузырька и соединяя его с гелий-неоновым оптическим квантовым генератором АФЛ-1 с мощностью излучения 40 мВт. Время экспозиции - 8-12 мин, количество сеансов 7-9. Лазерный луч, генерируемый гелий-неоновым лазером в указанных числовых градиентах, обладает бактериостатическим, аналгезирующим, противовоспалительным действием.
После применения такого метода облучения ложа аденомы ни в одном случае не возник эпидидимоорхит, что говорит об эффективности способа профилактики. Преимущество его перед резекцией D.Deferents очевидно. Полностью сохраняется его проходимость, что имеет немаловажное значение для психики больных, перенесших простатэктомию.
Таким образом, комбинированное консервативное лечение эпидидимоорхита с включением лазеротерапии при легких и среднетяжелых формах и раннее оперативное лечение при тяжелых формах дают хорошие ближайшие и отдаленные результаты.
Анна Колинько о том, чем рискуют заболеть мужчины
Болезнь Фурнье (БФ) — также известная как первичная гангрена мошонки, субфасциальная флегмона половых органов, гангренозная рожа мошонки, флегмона мошонки, острый некроз тканей, гангрена Фурнье, синдром Фурнье и т. д.
Выход в свет
В 1764 году немецкий врач Баурен (Baurienne) описал случай молниеносной гангрены мошонки у мальчика 14 лет после травмы. В отечественной литературе впервые БФ была описана в 1862 году русским хирургом П. Добычиным. А в 1865 году русский анатом и хирург Илья Буяльский опубликовал сообщение об успешном лечении больного с гангреной мошонки с полным обнажением яичек и семенных канатиков.
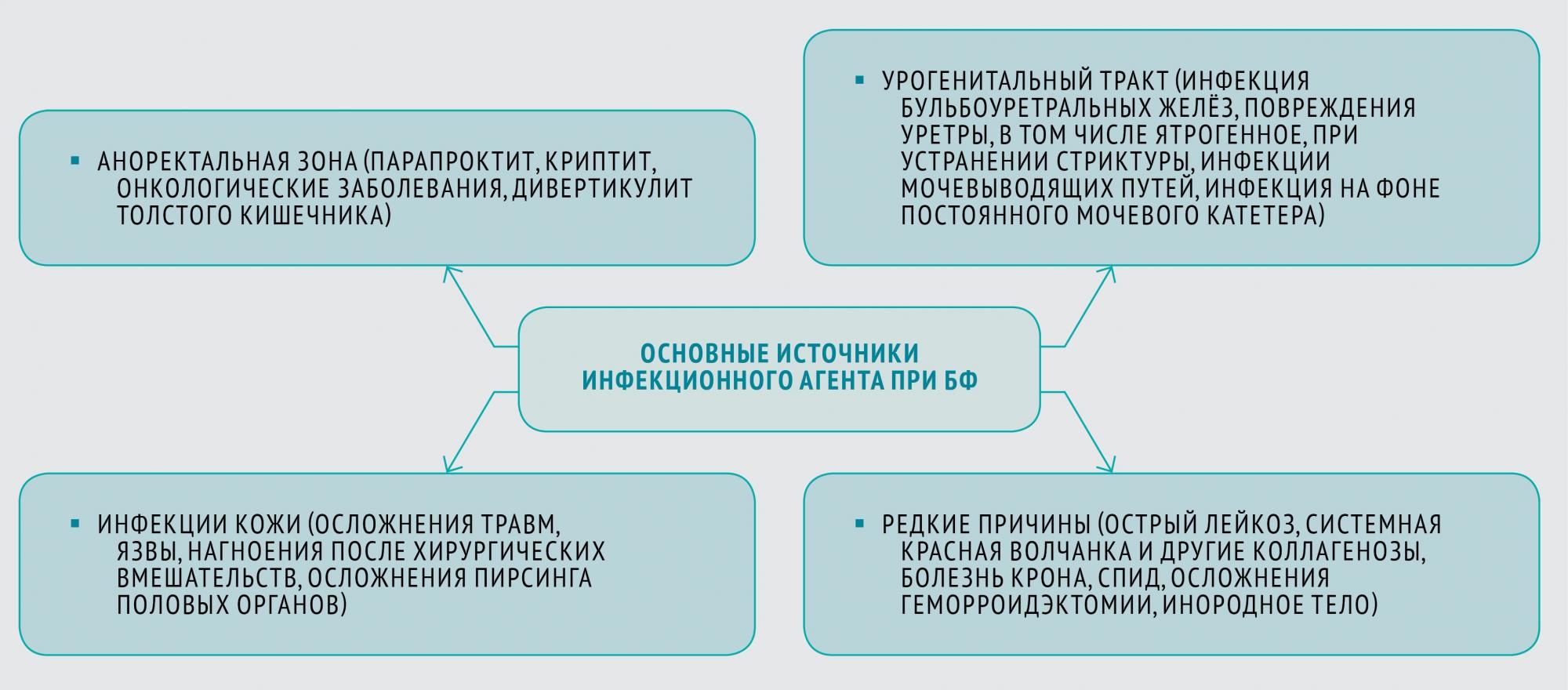
Современное определение БФ подразумевает острый некроз тканей полового члена и мошонки, реже половых органов женщин, обусловленный распространением анаэробной инфекции из мочевыводящих путей или параректальной области.
Жан Альфред Фурнье (1832–1914) возглавлял Больницу им. Св. Людовика (Париж) с 1860 по 1902 г. Помимо клинической деятельности, он читал лекции на медицинском факультете Парижского университета. В 1883 году на лекции он привел случаи гангрены гениталий у молодых здоровых мужчин. Фурнье большую роль отводил травме как предрасполагающему фактору к развитию болезни.
Распространенность и причины возникновения гангрены Фурнье
Болезнь Фурнье встречается не так редко, как может казаться. С момента первого упоминания до 1992 года, т. е. больше чем за два века, было описано 500 случаев. А в базе данных Меdline с 1996 по 2005 год, т. е. менее чем за 10 лет, обнаружено еще 600 случаев. Чаще всего БФ страдают пожилые мужчины до 60–70 лет, страдающие тяжелым сопутствующим заболеванием.
Причины БФ недостаточно изучены, данные литературы несколько противоречивы в связи с различными сроками первичного обращения пациентов и характером некроза. Вероятно, причина БФ — экзогенная или эндогенная инфекция, хотя существует мнение, что болезнь в большинстве случаев носит криптогенный характер. Инфекционный агент проникает в клетчатку наружных половых органов и промежности при условии (1) повреждения защитного барьера кожи мошонки и полового члена и (2) каких‑либо заболеваниях урогенитального тракта или колоректальной зоны.
Патогенез
Определенное значение в патогенезе БФ придается анатомическим особенностям наружных половых органов:
- эпителиальный покров рыхлый;
- слой эпидермиса тоньше, чем на других участках кожи;
- подкожная клетчатка развита слабо и представлена рыхлой жировой тканью;
- в толще кожи располагается значительное количество сальных и потовых желез;
- на коже промежности и мошонки имеются волосяные фолликулы.
Все указанные факторы создают благоприятные условия для персистенции различных микробиологических агентов. Кровоснабжение мошонки представлено густой венозной и скудной артериальной сетью. При воспалении, отеке создаются условия для замедления венозного кровотока, внутрисосудистого стаза и тромбофлебита, что еще более ухудшает кровоснабжение органа и ведет к ишемии пораженных тканей. Патологический процесс распространяется вдоль по фасциям — поверхностной и глубокой, вызывая тромбоз сосудов с последующей гангреной кожи. Морфологически в оболочках мошонки обнаруживается картина гнойного воспаления с участками некроза, отек с лейкоцитарной инфильтрацией и образованием микроабсцессов.
Также предрасполагающими факторами являются некоторые сопутствующие заболевания: сахарный диабет, ожирение, цирроз печени, патология сосудов области таза, злокачественная опухоль, алкоголизм, наркомания, прием глюкокортикоидов, состояние после химиотерапии, алиментарная недостаточность.
Чаще всего в качестве возбудителя выступают стрептококки, стафилококки, фузобактерии, спирохеты и другие ассоциации анаэробных и аэробных бактерий. Полимикробная этиология приводит к синергидному взаимодействию ферментов и токсинов и быстрому распространению инфекции в тканях.
В 2006 году на ежегодной клиникопатологической конференции в Мэриленде (Historical Clinicopathological Conference at the University of Maryland medical school) доктор Хиршманн предположил, что иудейский царь Ирод Великий в последние годы своей жизни страдал почечной недостаточностью и болезнью Фурнье. Его выводы основаны на описании жизни царя, сделанного биографом Иосифом Флавием на основании воспоминаний Николая Дамаскина спустя 75–100 лет после кончины Ирода. Ирод мучился от лихорадки, зуда кожи всего тела, болей в животе, одышки, отеков и судорог в нижних конечностях и гангрены половых органов.
Клиника
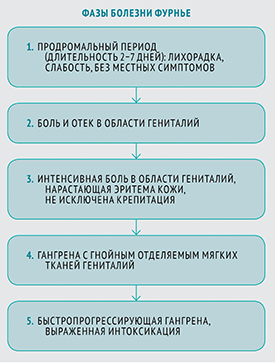
Тяжесть системных проявлений коррелирует с объемом поврежденных тканей и может варьировать от легкой слабости до септического шока. Однако чаще всего БФ протекает со всеми признаками интоксикации — лихорадка, слабость, вялость. А также яркими местными симптомами — возможно изъязвление в области головки полового члена или мошонки. За несколько часов кожные покровы становятся ярко гиперемированными и быстро некротизируются, также может отмечаться болезненность и затруднение при мочеиспускании.
Параклинически отмечается выраженный лейкоцитоз, нейтрофилез со сдвигом влево, анемия, лимфопения. Длительность заболевания обычно не превышает 5–8 дней. Встречаются и молниеносные и медленно прогрессирующие формы БФ. Может преобладать некроз, воспаление или образование газа. При своевременно начатой терапии на месте некроза формируются рубцы с деформацией половых органов. Однако часто БФ заканчивается летально. Данные о летальности БФ сильно разнятся: от 1,5—11,1% до 30—80%, по данным разных авторов. Часто диагноз ставят несвоевременно: причинами могут быть ожирение, скрытие пациентом жалоб на боли в гениталиях, а также отсутствие обследования половых органов.
Клинический случай
В 2012 году в журнале Case Reports in Emergency Medicine доктор Джейсон Хэйнер и его коллеги описали случай удивительно невезучего молодого человека 29 лет. Он обратился в отделение неотложной медицины по поводу лихорадки в течение двух дней, рвоту и диффузные миалгии. При сборе анамнеза он признался, что его также беспокоит отек и боль в области мошонки, и рассказал, что часто мастурбирует с мылом в качестве смазки, и потому у него нередко краснеют половой член и мошонка. При осмотре у пациента выраженные покраснение и отек пениса и мошонки, покрытые зловонным струпом. Пациент отрицал какие‑либо травмы или хронические заболевания мочеполовой системы. Симптомы нарастали последние три дня, после мастурбации. В приемном покое выявлены отек и покраснение мошонки, распространившиеся до лобкового симфиза, температура тела 40,0 °С, АД — 87/50 мм рт. ст., ЧСС — 124 удара в минуту, ЧДД — 24 в минуту, сатурация 100% без поддержки кислородом.
Лечение проводилось в отделении реанимации. Инфузия физиологического раствора, клиндамицин и ампициллин + сульбактам, иммуноглобулин (IVIG) внутривенно. Показатели белых кровяных телец были 12 000/мм3. Пациенту также провели цисто- и аноскопию, для исключения гангренозного поражения и источника инфекции. Пациент перенес три санационные некрэктомии на пенисе и мошонке и последующую пересадку кожи. При посевах крови были выделены Staphylococcus aureus и Streptococcus pyogenes. Через 22 дня в удовлетворительном состоянии пациент был выписан домой.
Случай уникален тем, что частая мастурбация осложняется крайне редко, тем более болезнью Фурнье.
Диагностика
Диагностика не представляет труда на поздних стадиях — выраженная интоксикация, крепитация в поверхностных отделах кожи гениталий. А вот на ранних стадиях — могут наблюдаться только отек и гиперемия мошонки и полового члена, дизурия. Для оценки сепсис-индуцированной коагулопатии исследуют свертываемость крови, рентгенография таза поможет выявить наличие газа в глубине мягких тканей, что является показанием к оперативному вмешательству. При БФ яички никогда не поражаются, что позволяет провести дифдиагностику БФ с некоторыми урологическими заболеваниями с помощью УЗИ яичек. Дифференциальная диагностика проводится на ранних стадиях с сифилисом и мягким шанкром, гангренозным баланитом и баланитом при сахарном диабете, а у женщин — с гангренозным диабетическим вульвитом, некоторыми язвенными и гангренозными формами пахового лимфогранулематоза и острыми язвами вульвы.
Гистологический патогномоничный признак БФ — тромбоз сосудов, питающих ткани поверхностной и глубокой фасций, типичны также некроз этих фасций, фибриноидная коагуляция в просвете сосудов, полиморфноклеточная инфильтрация тканей, некротический детрит и бактерии в тканях.
Лечение гангрены Фурнье
Пациент с диагностированной БФ должен наблюдаться в палате интенсивной терапии хирургического отделения. Антибактериальная терапия проводится препаратами широкого спектра, включающего основных вероятных возбудителей: S. aureus, S. pyogenes, анаэробы и энтеробактерии. Чаще всего монотерапия проводится защищенными пенициллинами или карбапенемами. Комбинированная терапия обычно включает клиндамицин и ципрофлоксацин, также возможна комбинация цефалоспоринов III–IV поколения с метронидазолом. Параллельно с проведением антибактериальной терапии начинается подготовка к оперативному лечению — иссечению некротизированных тканей. При БФ высока вероятность того, что потребуются повторные вмешательства. Изредка возникает необходимость в наложении колостомы, чаще эпицистостомы. После формирования грануляционной ткани производится реконструктивное оперативное лечение: кожная пластика местными тканями, расщепленная аутодермопластика, мышечная пластика, стебельчатая пластика и комбинированные методы.
После окончания реконструктивного этапа пациенты жалуются на боль в области гениталий из‑за формирования рубцовой ткани. Обширное иссечение может привести к нарушению оттока лимфы и таким образом к рецидивирующему отеку в области гениталий. Тщательное обследование пациента и своевременно начатое лечение увеличивает шансы на благоприятный прогноз. Однако это заболевание по‑прежнему остается крайне опасным и недостаточно изученным.
Читайте также:


