Инфекционный миелит спинного мозга
Спинной мозг довольно загадочен и порой подкидывает организму сложные задачи, так происходит, к примеру с такой болезнью, как поперечный миелит. Это заболевание воспалительного характера, при котором может быть поражено, как белое, так и серое вещество спинного мозга. Мало того, что миелит протекает достаточно болезненно, так если его не начать лечить вовремя, последствия могут быть фатальными.
Кто вы, мистер миелит?
Поперечный миелит или воспаление спинного мозга довольно редкое заболевание, которое, к сожалению, может быть диагностировано, как у людей молодого возраста, так и у пожилых. Более того, одинаково беспощадно он поражает, как мужчин, так и женщин.
У больного могут наблюдаться рвотные позывы, не имеющие ничего общего с приемом пищи, головные боли, повышение температуры и тошнота.
Чем запущенней болезнь, тем страшнее симптомы.
Прогрессирующий миелит провоцирует воспаление нижних участков головного мозга, что в результате приводит к смерти.
Причины возникновения воспаления спинного мозга бывают следующие:
- инфекция;
- травма;
- отравление токсинами;
- последствия вакцины;
- аутоиммунные причины;
- лучевая терапия.
Развитие поперечного миелита в результате сопутствующей инфекционной болезни спрогнозировать достаточно тяжело. Обычно, воспаление спинного мозга наблюдалось у больных, страдающих такими инфекционными болезнями, как герпес, цитомегаловирус, вирус Эпштейн-Барра. Также, отмечали случаи поражения спинного мозга у больных гепатитом, корью, краснухи и др. инфекционный или пиогенный миелит практически никогда не проходит бесследно. В лучшем случае больной после выздоровления приобретет тремор ног, нетвердость походки и тп.
Данный вид болезни может возникнуть в результате полученной травмы позвоночника, которая спровоцирует попадание в спинной мозг болезнетворных бактерий и микробов. Зачастую поперечный миелит травматического типа проявляется у лежачих больных с подобными травмами и ничего хорошего не несет.
Данный тип заболевания может развиться в результате отравления организма человека солями тяжелых металлов (соли меди, соли ртути, свинцовые соли) и спиртами. Самое неприятное , это то, что большинство солей металлов используется в медицине в составе тех или иных лекарственных препаратов, но надо понимать, что это, как правило серьезные лекарства, которые требуют назначения специалиста. Кроме того, у наркоманов может развиться героиновый миелит.
Поствакцинальный миелит спинного мозга тесно связан с аллергическими реакциями организма и проявляется на фоне перенесенной прививки или вакцины.
При аутоиммунном миелите защитные клетки организма принимают спинной мозг за микроб и стараются этот микроб всеми силами победить. Происходит данная ситуация в результате нарушения функций иммунной системы человека.
Данное воспаление спинного мозга развивается на фоне лечения онкологических заболеваний при помощи лучевой терапии.
Кроме вышеперечисленного, в современной медицине принято классифицировать миелит по характеру протекания:
Острый характер заболевания свидетельствует о стремительности течения болезни. Подострый тип развивается менее стремительно, однако это не означает, что болезнь пройдет сама, лечение необходимо.
Хронический миелит развивается как правило у людей пожилого возраста, но в исключительных случаях он может поражать и молодежь.
Диагностируем поперечный миелит
Поперечный миелит недостаточно почувствовать, его необходимо правильно диагностировать, так как симптомы миелита схожи с некоторыми другими заболевания спинного мозга. А это означает, что самолечение миелитов исключено! Только врач сможет качественно поставить диагноз и назначить лечение.
Как правило, для диагностики назначают:
- общий и биохимический анализы крови;
- иммунологические и бактериологические тесты;
- забор спинномозговой жидкости для проведения комплексного анализа;
- МРТ.
Стационарное лечение – залог победы над болезнью
Лечение начинается сразу же, как только результаты анализов подтвердили его наличие болезнив организме. Как правило лечение проходит комплексно и делится на два этапа.
- Лечение медицинскими препаратами.
- Восстановительные процедуры.
Лечение препаратами включает в себя:
- устранение болевых ощущений (болеутоляющее);
- устранение причины (противовирусные средства и антибиотики);
- подавление воспалительных процессов (иммунодепрессанты);
- устранение возможных осложнений.
После окончания медикаментозного лечения начинается этап восстановительной медицины, в ходе которого больному прописывают ЛФК , физио- и акватерапия.
Каковы прогнозы, доктор?
Воспаление спинного мозга серьезное заболевание, соответственно и прогноз не такой утешительный, как у обычного гриппа.
При самом благоприятном исходе, симптомы постепенно снижаются и болезнь отступает. При остром миелите зачастую происходит сохранение некоторых симптомов на всю жизнь (нарушение двигательных функций и тп).
В особо запущенных случаях воспаление переходит на нижние участки головного мозга, что в свою очередь провоцирует серьезные изменения в жизнедеятельности организма, однако как правило человек выживает.
В случае с гнойными миелитами, прогноз неутешительный – в большинстве случаев диагностируется смерть пациентов.
Профилактика миелита, основа здорового организма.
Поперечный миелит коварное заболевание, и особых мер профилактики к основным его формам не существует, за исключением инфекционного миелита.
Вакцинация от таких болезней, как полиомиелит, корь, краснуха и тп, снижают риск развития воспаления спинного мозга.
Ну и самое важное, это слежение за собственным здоровьем. Чем раньше вы начнете бить тревогу и обратитесь к специалисту, тем меньше шансов будет у болезни выйти победителем из схватки с вами.
Также не стоит заниматься самолечением, тем более в таких серьезных заболеваниях.
Миелит – воспаление спинного мозга, которое чаще всего локализуется в поясничном и крестцовом отделах. Заболевание обычно сопровождается значительным ослаблением чувствительных, двигательных и трофических функций. Воспаление спинного мозга часто происходит параллельно с воспалением его оболочек (менингомиелит). Эти состояния очень схожи, поэтому иногда очень сложно установить точную географию воспаления.
Миелит может развиваться различно – локально, захватив только один сегмент позвоночного столба, или диффузно – при более тяжелых случаях заболевания. Захват патологическим процессом половины поперечника спинного мозга приводит к развитию синдрома Броун-Секара – нарушения кровообращения артерии, снабжающей одну половину спинного мозга.
Миелиты подразделяют на первичные, вызванные поражением спинного мозга вирусами (чума плотоядных), и вторичные – осложнения общеинфекционных заболеваний (септицемия, сепсис, дискоспондилиты).
Травматические миелиты – осложнения после переломов позвоночника. Миелиты, вызванные смещением межпозвонковых дисков.
Токсические миелиты вызваны тяжелыми отравлениями.
При заболевании миелитом макроскопическое исследование спинного мозга показывает его дряблость, сосудистые реакции. Микроскопически – отек оболочек и вещества мозга, мелкие кровоизлияния, инфильтративные реакции, некроз сосудов, гибель клеток. Изменения обычно касаются также оболочек и корешков, в этом случае можно говорить о менингорадикуломиелите.
В зависимости от локализации и степени распространения процесса наблюдаются различные симптомы: тетраплегия, спастическая параплегия, синдром Броун-Секара и т.д. Некротические миелиты дают картину поперечного перерыва спинного мозга с захватом нескольких сегментов или иногда спинного мозга на всем его протяжении.
Симптомы
Симптомы болезни проявляются по-разному и зависят от локализации воспалительного процесса и причин его появления. При заболевании миелитом в результате вирусного поражения животное проявляет беспокойство, взвизгивает от боли при движениях. Мышцы конечностей при этом напряжены, проявляется их дрожание, подергивание и судороги. Походка собаки становится шаткой, животное быстро утомляется и часто лежит. Появляются сердечная и дыхательная аритмии, непроизвольные мочеиспускания и дефекации. Возникают парезы и параличи, приводящие к развитию пролежней и мышечной атрофии.
При травматическом миелите в начале заболевания наблюдается паралич задних конечностей, появляются плавательные движения, собака находится преимущественно в сидячем положении.
При поражении шейного отдела возникает паралич мышц туловища и всех конечностей, вялость и слабость кожи позади патологического фокуса; при поражении грудного отдела появляются одышка, паралич задних конечностей и потеря чувствительности кожи позади повреждения отдела спинного мозга. Патологические процессы, возникающие в поясничной области, обусловливают параличи задних конечностей, мочевого пузыря, прямой кишки и анального сфинктера.
Диагностика миелитов:
- неврологическое исследование;
- исследование ликвора;
- миелография;
- магниторезонансная и компьютерная томография;
- визуальная оценка спинного мозга при операции;
- цитологическое исследование;
- гистология.
При неврологическом исследовании определяют:
- cтепень неврологических расстройств;
- локализацию поражения.
Определение степени неврологических расстройств важно для прогноза заболевания.
По нашим данным (более 100 животных) у собак, имевших 2–3-ю степень неврологических расстройств, восстановление функции спинного мозга возможно вплоть до полного. Пациенты с 4-й степенью неврологических расстройств также имеют шанс на восстановление функции спинного мозга. У таких собак обычно не происходит полного восстановления спинного мозга, тем не менее двигательная функция конечностей может восстановиться почти до нормальной. Собаки с 5-й степенью неврологических расстройств, с синдромом поперечного поражения спинного мозга, особенно если речь идет о вялом параличе, не имеют шансов на восстановление функции спинного мозга.
Важно определить локализацию поражения. Если повреждение ограничено 5–10 сегментами и степень неврологических расстройств 2–4, то можно рассчитывать на восстановление функции спинного мозга частично или полностью. При поражении 10–20 сегментов полного восстановления мы не наблюдали. У таких животных наблюдался некротический миелит (миеломаляция) с синдромом поперечного поражения мозга.
Исследование ликвора
По литературным данным, первичные заболевания ЦНС редко приводят к изменениям в общем анализе крови и биохимическом анализе сыворотки, а если они есть, то это указывает на вероятность системных нарушений и вторичных к ним заболеваний ЦНС (Willard М. D., Tvedten H., Turnald G. H., 1999). Поэтому в нашей практике анализ ликвора мы проводим даже при отсутствии отклонений в анализах крови перед проведением миелографии.
В образце ликвора определяются физико-химические свойства (цвет, прозрачность, содержание белка, глюкозы), проводится подсчет клеточных элементов в камере Горяева (эритроцитов и ядерных клеток). Далее обязательно проводится анализ цитограммы в окрашенном препарате (окраска по Май-Грюнвальду) для определения содержания каждого вида клеток.
В норме спинномозговая жидкость прозрачная и бесцветная, содержание альбумина составляет 0.1–0.3 г/л, количество клеток не превышает 5 клеток в мкл. Цитограмма скудная, можно обнаружить единичные эритроциты и мононуклеары. Ликвор стерилен.
При менингитах наблюдается помутнение спинномозговой жидкости, сопровождающееся плеоцитозом (увеличением содержания клеточных элементов). В наших исследованиях при острых воспалительных процессах ЦНС концентрация белка в ликворе превышала 100 мг % (1 г/л), цитоз – от 25 до нескольких тысяч ядерных клеток в мкл. В цитограмме преобладают нейтрофильные лейкоциты, нередко обнаруживается микрофлора (чаще кокковая). При затухании воспалительного процесса число клеточных элементов часто бывает вполне нормальное, содержание белка может быть в норме или несколько повышено, но, как правило, не превышает 3 г/л. В этом случае цитограмма представлена нейтрофилами, лимфоцитами, макрофагами. При менингите вирусной этиологии ликвор, как правило, прозрачный, содержание белка несколько повышено (до 100 мг %), цитоз – 10–500 клеток в мкл, присутствуют в основном лимфоциты/мононуклеары.
Надо отметить, что спинномозговая жидкость находится в непосредственном контакте с оболочками мозга, поэтому больше отражает интенсивность воспалительного процесса именно оболочек. В связи с этим при глубоких нарушениях паренхимы спинного мозга и отсутствии поражения оболочек анализ спинномозговой жидкости может не выявить значительных отклонений.
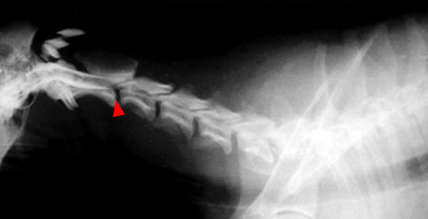
Рис. 1. Ликвор при гнойном миелите.
Рис. 2. Отек спинного мозга у стаффордширского терьера при миелите. Блок ликворных путей в области С2. Причиной миелита была хроническая бактериемия, которая в свою очередь могла быть вызвана нарушением работы печени. У данной собаки выявлен цирроз печени. После проведенного лечения в течение 3 лет признаков повреждения спинного мозга не наблюдалось.
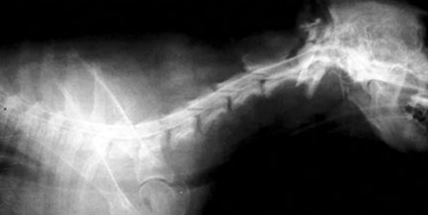
Рис. 3. Повторная (через неделю) миелография стаффордширского терьера после проведенного курса лечения. На момент проведения миелографии клинических проявлений улучшения состояния не наблюдалось. Восстановление функции спинного мозга произошло в течение 1.5 месяцев.
Миелография
Перед миелографией всем животным вводятся антибиотики и метилпреднизолон в дозе 30 мг/кг. Благодаря миелографии можно точно оценить размеры отека спинного мозга. Иногда это исследование может показать причину миелита в тех случаях, когда миелит развился как осложнение нестабильности либо в результате компрессии спинного мозга межпозвонковым диском или опухолью. Начинать миелографию необходимо с атланто-окципитальной пункции. Одновременно берется проба ликвора. В том случае, если контраст не проходит в грудной и поясничный отделы позвоночника, в обязательном порядке проводится люмбальная пункция для контрастирования всего субдурального пространства, даже если кажется, что диагноз очевиден. Из нашего опыта важной оказывается следующая последовательность проведения пункций: сначала проводится атланто-окципитальная, а затем люмбальная. Связано это с тем, что при миелитах развивается значительный отек спинного мозга, это вызывает уменьшение субдурального пространства, что делает невозможным получение ликвора. При атланто-окципитальной пункции практически всегда можно получить ликвор, даже если поражен шейный отдел позвоночника. Исследование ликвора при миелитах может иметь решающее значение.
Визуальная оценка спинного мозга во время операции в ряде случаев может оказаться решающей. При проведении гемиламинэктомии или ламинэктомии при значительном отеке спинного мозга необходимо проводить дуротомию. После вскрытия твердой оболочки в ряде случаев происходит вытекание спинного мозга. В этом случае можно говорить о невозможности восстановления спинного мозга. Для подтверждения некротического миелита можно взять отпечаток для цитологического исследования.
МРТ при миелите
Важное значение для прогноза имеет диагностика миелита и миеломаляции. Поперечный миелит относится к заболеваниям, характеризующимся быстрым развитием симптомов поражения спинного мозга. На МРТ в острой стадии может отмечаться некоторое утолщение спинного мозга в размерах с определением интрамедуллярно расположенной области повышения сигнала на Т2-взвешенных МРТ, захватывающего обычно несколько сегментов спинного мозга. В поздней стадии процесса МРТ выявляет нисходящую атрофию спинного мозга
Оценка состояния при травматическом миелите
– Объективная оценка тяжести повреждения спинного мозга при посттравматическом миелите затруднена. Неврологические расстройства в остром периоде обусловлены в первую очередь спинальным шоком. Для спинального шока характерным является обратимый характер неврологических нарушений, возникающих в остром и раннем периодах травмы. Установлено также, что глубина и продолжительность спинального шока зависит от тяжести травмы; его проявления наиболее выражены в зонах, прилежащих к очагу повреждения.
– При более тяжелой травме с размозжением спинного мозга некроз распространяется на весь поперечник и несколько сегментов спинного мозга, может сопровождаться разрывом его оболочек. Сдавление ликворопроводящих путей, сосудов и самого спинного мозга усугубляет течение травматической болезни и способствует развитию травматического миелита.
– Неврологическое исследование в первые сутки не дает истиной картины повреждения, хотя наличие симптомов поражения нижних двигательных нейронов, а также наличие симптомов поперечного повреждения спинного мозга должны насторожить лечащего врача и могут служить признаком неблагоприятного прогноза.
– В раннем периоде неврологическое исследование может оказаться более объективным, прогрессирование неврологических нарушений указывает на развитие миелита. При неврологическом обследовании можно выявить поражения других отделов спинного мозга. Как правило, при травматическом миелите захватывается значительный участок спинного мозга вплоть до вовлечения в патологический процесс всего спинного мозга и его оболочек.
– И, конечно, МТР может дать наиболее объективные данные о степени разрушения спинного мозга.
– Наряду с неврологическим исследованием важную диагностическую роль при травматическом миелите играет контрастная миелография. Проведение данного исследования помогает оценить размеры отека спинного мозга по длине, наличие фрагментов позвоночника, вызывающих компрессию спинного мозга, что, в свою очередь, существенно влияет на выбор лечения. При наличии фрагментов, вызывающих компрессию, необходимо оперативное лечение.
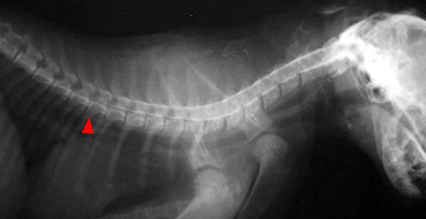 |  |  |
| Рис. 4. Травматический миелит у котенка после падения. Блок ликвора в грудном отделе. Рис. 5. Восходящая миеломаляция. Рис. 6. При вскрытии – разжижение всего спинного мозга. | ||
Профилактика миелита
Профилактика миелита заключается в предупреждении бактериальных инфекций, токсикозов, аллергических и вирусных заболеваний, в обеспечении животного полноценной пищей, ограждении его от травм спинного мозга.
Лечение
Выбор лечения и его прогнозы зависят от многих факторов, в том числе от состояния животного, его возраста и локализации поражения спинного мозга. Но в любом случае это сложный и длительный процесс. При определенных случаях заболевания и своевременном обращении в ветеринарную клинику можно рассчитывать на полное восстановление функций спинного мозга. Но даже при более сложном состоянии пациента длительное лечение и забота смогут поддерживать его жизнь на удовлетворительном уровне.
Миелит - воспаление спинного мозга, при котором поражается как белое, так и серое вещество.Этиология и патогенез.Выделяют инфекционные, интоксикационные и травматические миелиты. Инфекционные миелиты могут быть первичными, вызванными нейровирусами (Herpes zoster, вирусы полиомиелита, бешенства), обусловленными туберкулезным или сифилитическим поражением. При первичных инфекционных миелитах инфекция распространяется гематогенно, поражению мозга предшествует виремия. В патогенезе вторичных инфекционных миелитов играют роль аллергический фактор и гематогенный занос инфекции в спинной мозг. Клиническая картина миелита развивается остро или подостро на фоне общеинфекционных симптомов: повышения температуры до 38-39°С, озноба, недомогания. Неврологические проявления миелита начинаются с умеренных болей и парестезии в нижних конечностях, спине и груди, носящих корешковый характер. Затем в течение 1-3 дней появляются, нарастают и достигают максимума двигательные, чувствительные и тазовые расстройства.Характер неврологических симптомов определяется уровнем патологического процесса. При миелите поясничной части спинного мозга наблюдаются периферический парапарез или параплегия нижних конечностей с атрофиями, реакцией перерождения, отсутствием глубоких рефлексов, тазовые расстройства в виде истинного недержания мочи и кала. При миелите грудной части спинного мозга возникают спастический паралич ног с гиперрефлексией, клонусами, патологическими рефлексами, выпадением брюшных рефлексов, тазовые нарушения в виде задержки мочи и кала, переходящей в недержание. При внезапно развивающихся поперечных миелитах мышечный тонус независимо от локализации очага может быть низким в течение некоторого времени вследствие явлений диашиза. При поражении спинного мозга на уровне шейного утолщения развиваются верхняя вялая и нижняя спастическая параплегия. Миелит в верхнешейной части спинного мозга характеризуется спастической тетраплегией, поражением диафрагмального нерва срасстройством дыхания, иногда бульбарные нарушения. Нарушения чувствительности в виде гипестезии или анестезии носят проводниковый характер всегда с верхней границей, соответствующей уровню пораженного сегмента. Быстро, иногда в течение первых дней, развиваются пролежни на крестце, в области больших вертелов, бедренных костей, стоп. Лечение антибиотики широкого спектра действия в максимально высоких дозах. Для уменьшения болей и при высокой температуре показаны антипиретики. Применяют глюкокортикоидные гормоны в дозе 50-100 мг в сутки (или эквивалентные дозы дексаметазона или триамцинолона), АКЛТ в дозе 40 ЕД дважды в день в течение 2-3 нед. с постепенным снижением дозы. Особое внимание следует обратить на предупреждение развития пролежней и восходящей урогенитальной инфекции. Для профилактики пролежней, часто возникающих над костными выступами, больного необходимо укладывать на круг, под пятки подкладывать ватные прокладки, ежедневно протирать тело камфорным спиртом, менять положение. При появлении пролежней некротические ткани иссекают и накладывают повязки с пенициллиновой или тетрациклиновой мазью, мазью Вишневского. Для предупреждения образования пролежней и после их появления проводят ультрафиолетовое облучение ягодиц, крестца, стоп.В первый период заболевания задержку мочи иногда удается преодолеть применением антихолинэстеразных препаратов; если же это оказывается недостаточным, необходима катетеризация с промыванием мочевого пузыря антисептическими растворами.Для предупреждения развития контрактур с первого дня болезни следует проводить пассивную ЛФК и укладывать больного в постели, разогнув ноги в тазобедренных и коленных суставах и согнув в голеностопных, для чего используются валики и специальные шины. После острого периода (2-4 нед. в зависимости от тяжести заболевания) нужно переходить к более активным восстановительным мероприятиям: массажу, пассивной и активной ЛФК, иглотерапии, физиотерапии. Показаны витамины группы В, прозерин, дибазол, галантамин, биостимуляторы, рассасывающие препараты. При резкой спастичности применяют седуксен, элениум, мелликтин, баклофен, мидокалм, сирдалуд. В дальнейшем рекомендуется санаторно-курортное лечение.
19.Клещевой энцефалит. Этиология, патогенез, классификация, клиника острого периода, диагностика, лечение. Профилактика клещевого энцефалита.фильтрующимся нейротропным вирусом клещевого энцефалита. Вирус попадает в организм человека двумя путями: при укусе клеща, иногда алиментарно. Инкубационный период при укусе клеща длится 8—20 дней, при алиментарном способе заражения – 4—7 дней. Клинические проявления. При всех клинических формах заболевание начинается остро, с подъема температуры тела до 39—40 °С и выше, озноба, сильной головной боли, повторной рвоты. Характерны ломящие боли в пояснице, икрах, мышечные и корешковые боли. В первые дни заболевания обычно отмечаются гиперемия кожных покровов, инъекция склер, возможны желудочно-кишечные расстройства (жидкий стул, боли в животе), реже катаральные явления (боль в горле).выражены общемозговые симптомы (головная боль, рвота, эпилептические припадки), расстройства сознания различной глубины вплоть до комы, менингеальные симптомы (общая гиперестезия, ригидность шейных мышц, симптомы Кернига и Брудзинского). У многих больных отмечаются выраженные психические расстройства. В зависимости от преобладания и выраженности тех или иных симптомов выделяют следующие клинические формы: полиоэнцефаломиелитическую,полиомиелитическую, менингеальную, менингоэнцефалитическую,энцефалитическую, стертую, полирадикулоневритическую. полиоэнцефаломиелитическая форма на 3—4-й день болезни возникают вялые парезы или параличи в мышцах шеи, плечевого пояса, проксимальных сегментах верхних конечностей (вследствие поражения клеток передних рогов шейных сегментов спинного мозга). Менингеальная форма проявляется в виде острого серозного менингита с выраженными общемозговыми и менингеальными симптомами. В цереброспинальной жидкости отмечаются характерное повышение давления (до 500 мм вод. ст.), смешанный лимфоцитарно-нейтрофильный плеоцитоз (до 300 клеток в 1 мкл).Энцефалитическая форма характеризуется сочетанием общемозговых и очаговых симптомов. В зависимости от преимущественной локализации патологического процесса возникают бульбарные, мезэнцефалические, подкорковые, капсулярные, полушарные синдромы. Возможны нарушения сознания, часты эпилептические припадки.Стертая форма характеризуется развитием общеинфекционных симптомов без органических изменений в нервной системе. У части больных возможно появление менингеальных симптомов, но цереброспинальная жидкость обычно не изменена. Полирадикулоневритическая форма протекает с признаками поражения корешков и нервов.Клиническая картина характеризуется постоянными миоклоническими подергиваниями в определенных группах мышц; на этом фоне периодически возникают большие эпилептические припадки с клонико-тоническими судорогами и потерей сознания. В диагностике клещевого энцефалита большое значение приобретают анамнестические данные: пребывание в эндемическом очаге, профессия больного, заболевание в весенне-летний период, укус клеща. Однако не всякое заболевание, возникшее после такого укуса, является энцефалитом. Известно, что только 0,5—5 % всех клещей являются носителями вирусов. Точная диагностика заболевания возможна с помощью РСК, РН и РТГА. Определенное диагностическое значение имеет выделение вируса из крови и цереброспинальной жидкости (возможное уже с первых дней заболевания) с идентификацией его на животных. РСК дает положительный результат со 2-й недели болезни, РН – с 8—9-й недели. Важно также обнаружение нарастания титра противовирусных антител на 3—4-й неделе заболевания. Иммунитет после перенесенного клещевого энцефалита стойкий, вируснейтрализующие антитела выявляются в крови в течение многих лет. В крови отмечаются лейкоцитоз, увеличение СОЭ. В цереброспинальной жидкости – увеличение содержания белка до 1 г/л, лимфоцитарный плеоцитоз..Профилактика. Проводятся мероприятия по борьбе с клещами и иммунизация населения, уничтожение клещей и грызунов в эндемических очагах, применяется специальная одежда для предупреждения укусов клещей. Для вакцинации местного населения и лиц, направляемых на заботу в эндемические очаги, применяют тканевую культуральную вакцину. Иммунизация проводится троекратно с последующей ревакцинацией через 4, 12 мес.
Миелит – воспалительное заболевание спинного мозга, которое развивается при инфекционном или аллергическом его поражении. Как правило, в патологический процесс вовлекается 1-2 (иногда больше) сегментов спинного мозга. Данное заболевание проявляется нарушениями функций спинного мозга.
Причины возникновения
Основными причинами развития миелита являются:
- Инфекционные агенты. Это могут инфекции, поражающие непосредственно спинной мозг, или же это могут быть инфекционные агенты, поражающие весь организм (в том числе и спинной мозг). К последним относится корь, скарлатина и другие заболевания.
- Травматическое повреждение спинного мозга.
- Интоксикация организма солями тяжелых металлов, органическими растворителями или спиртами.
- Демиелинизирующие заболевания, которые связаны с деструкцией оболочек волокон. К таким заболеваниям относятся рассеянный склероз, оптикомиелит Девика и другие заболевания.
Симптомы миелита
Основными симптомами миелита являются:
- Нарушение чувствительности как в конечностях, так и в туловище. У больного снижается (или полностью отсутствует) температурная и болевая чувствительность кожи. Также нарушается восприятие положения частей тела относительно друг друга при закрытых глазах. В некоторых случаях у больного отмечается повышенная чувствительность кожи.
- Слабость в конечностях. В некоторых случаях больной не в состоянии совершать двигательную активность.
- Расстройство мочеиспускание и дефекации (недержание или задержка мочи и кала).
- Повышенный мышечный тонус в конечностях.
- Симптомы воспалительного процесса в организме (недомогание, слабость, повышение температуры, усиленное потоотделение).
Диагностика
Диагностика миелита включает в себя:
- Сбор анамнеза заболевания и анализ жалоб пациента.
- Проведение неврологического осмотра.
- Анализ крови на наличие признаков воспалительного процесса.
- Анализ крови на антитела к инфекционным агентам.
- Люмбальная пункция.
- Электронейромиография.
- Магнитно-резонансная томография спинного мозга.
- Другие методы исследования (на усмотрение врача).
Виды заболевания
Выделяют следующие формы миелита:
- Инфекционный миелит. Первичный инфекционный миелит вызывается инфекционными агентами, непосредственно поражающих спинной мозг. Вторичный инфекционный миелит развивается при инфекционных процессах, поражающих весь организм и сопровождающихся выраженной интоксикацией. К примеру, вторичный инфекционный миелит может развиться при скарлатине, кори и других инфекционных заболеваниях.
- Травматический миелит. Данная разновидность миелита возникает при травматическом повреждении спинного мозга.
- Токсический миелит – развивается при различных интоксикациях (отравлении солями тяжелых металлов, спиртами или органическими растворителями).
- Нейроаллергический миелит. Данная форма заболевания развивается при заболеваниях, поражающих спинной мозг, при этом имеющих аллергический компонент. Такими заболеваниями могут быть рассеянный склероз, оптикомиелит Девика и другие.
В зависимости от локализации воспалительного процесса различают миелиты шейного, грудного и поясничного отделов спинного мозга.
Действия пациента
При появлении подозрительных симптомов необходимо обратиться к врачу-неврологу.
Лечение миелита
Лечение миелита проводится в условиях стационара. Больного госпитализируют в неврологическое отделение. Необходимо соблюдение строгого постельного режима. Для устранения инфекционного процесса проводится антибактериальная и противовирусная терапия. При повышении температуры тела больному назначают обезболивающие и жаропонижающие препараты. Также проводится гормональная противовоспалительная терапия.
Для выведения мочи проводится катетеризация мочевого пузыря или накладывается эпицистостома. Больному назначаются препараты, снижающие мышечный тонус.
Лечение миелита также предусматривает проведение лечебной физкультуры, физических упражнений в постели, что позволяет предупредить пролежни и контрактуры.
Осложнения
Осложнениями при миелите могут быть:
- Пролежни и контрактуры.
- Развитие стойкого неврологического дефекта (параличи, недержание мочи и недержание кала).
Профилактика миелита
Целесообразной профилактической мерой является вакцинация против инфекционных заболеваний, которые могут привести к развитию миелита. Это вирусы полиомиелита, паротита и кори.
Читайте также:


