Инфекции у человека 2012
По состоянию на 25 сентября 2012 года, в ВОЗ не поступало сообщений о каких-либо новых случаях острого респираторного синдрома с почечной недостаточностью, вызванного новой коронавирусной инфекцией. ВОЗ продолжает расследование двух недавно подтвержденных случаев инфекции, вызванной новым коронавирусом. вчера ВОЗ выпустила предварительное определение случая заболевания для содействия странам в усилении медико-санитарных мер для защиты от нового вируса.
После подтверждения нового коронавируса ВОЗ, в соответствии с Международными медико-санитарными правилами, немедленно оповестило все свои государства-члены о вирусе. ВОЗ осуществляет координацию и обеспечивает руководство для органов здравоохранения и технических организаций в области здравоохранения. ВОЗ также определяет сеть лабораторий, которые могут предоставлять странам технические знания о коронавирусах.
22 сентября 2012 года Соединенное Королевство Великобритании и Северной Ирландии проинформировало ВОЗ о случае острого респираторного синдрома у человека, совершившего поездку в Королевство Саудовская Аравия и Катар.
Пациентом является ранее здоровый 49-летний гражданин Катара. 3 сентября 2012 года у него появились симптомы заболевания. За несколько дней до заболевания мужчина совершил поездку в Королевство Саудовская Аравия. 7 сентября он был госпитализирован в отделение интенсивной терапии в Дохе, Катар. 11 сентября пациент был переправлен санитарным самолетом из Катара в Соединенное Королевство. Агентство по защите здоровья (АЗЗ) Соединенного Королевства провело лабораторное тестирование, в результате которого подтвердило присутствие нового коронавируса.
АЗЗ сравнило информацию, полученную в результате исследования клинического образца, взятого у 49-летнего гражданина Катара, с информацией о вирусе, секвенированном ранее в Медицинском центре при Университете им. Эразма Роттердамского, Нидерланды. Этот последний изолят был получен из легочной ткани умершего ранее в этом году 60-летнего гражданина Саудовской Аравии. При сравнении этих изолятов установлена их идентичность на 99,5% при несоответствии одного нуклеотида в сравниваемых районах.
Несмотря на то, что этот вирус значительно отличается от вируса, вызывающего ТОРС, учитывая тяжесть этих двух подтвержденных на сегодняшний день случаев заболевания, ВОЗ занимается составлением дальнейшей характеристики нового коронавируса. В связи с этим во всех шести регионах ВОЗ активизируется деятельность для обеспечения надлежащих и эффективных ответных мер. При этом, бригада специалистов ВОЗ ежедневно контактирует более чем с 10 международными и региональными техническими партнерами.
Кроме того, как и в предыдущие годы, ВОЗ работает в тесном сотрудничестве с Королевством Саудовская Аравия для поддержки медико-санитарных мер этой страны в отношении всех паломников, которые прибудут в следующем месяце в Мекку для совершения хаджа.
Соединенное Королевство 22 сентября 2012 г. проинформировало ВОЗ о случае острого респираторного синдрома с почечной недостаточностью у пациента, до заболевания пребывавшего в Катаре и совершившего поездку в Саудовскую Аравию.
Симптомы заболевания появились у ранее здорового 49-летнего жителя Катара 3 сентября 2012 г.; незадолго до болезни он посетил Саудовскую Аравию. Седьмого сентября пациент поступил в отделение интенсивной терапии в Дохе (Катар), а 11 сентября средствами санитарной авиации он был переправлен из Катара в Соединенное Королевство. Проведенное силами Агентства по защите здоровья Соединенного Королевства (HPA) лабораторное тестирование подтвердило наличие нового коронавируса.
Специалисты НРА сравнили результаты секвенирования клинического образца от данного пациента и вируса, ранее исследованного в Медицинском центре им. Эразма Роттердамского (Нидерланды), который был изолирован из легочной ткани умершего ранее в этом году 60-летнего пациента из Саудовской Аравии. Анализ выявил 99,5% идентичности: в сравниваемых отрезках было обнаружено несовпадение лишь по одному нуклеотиду.
Коронавирусы – это большое семейство вирусов, в том числе вызывающих простудные заболевания и тяжелый острый респираторный синдром (ТОРС). Учитывая новизну данного коронавируса, ВОЗ нуждается в дополнительной информации, для того чтобы оценить эпидемическое значение двух подтвержденных случаев.
ВОЗ не считает необходимым введение каких-либо ограничений на поездки в связи с данной ситуацией.
Основные факты
- Ближневосточный респираторный синдром (БВРС) является вирусным респираторным заболеванием, вызванным новым коронавирусом (Коронавирус Ближневосточного респираторного синдрома или БВРС-КоВ), который впервые был диагностирован в Саудовской Аравии в 2012 году.
- Коронавирусы являются большим семейством вирусов, способных вызывать болезни от обычной простуды до тяжелого острого респираторного синдрома (ТОРС).
- Типичные симптомы БВРС включают высокую температуру, кашель и одышку. Пневмония является обычным явлением, но не всегда присутствует. Регистрируются также гастроэнтерологические симптомы, включая диарею.
- Некоторые лабораторно подтвержденные случаи инфицирования БВРС-КоВ регистрируются как бессимптомные, то есть у пациентов отсутствуют какие-либо клинические симптомы, но при этом результаты лабораторного тестирования взятых у них образцов позитивны на БВРС-КоВ. Большинство таких бессимптомных случаев было выявлено в результате активного отслеживания контактов пациентов с лабораторно подтвержденным заболеванием.
- Примерно 35% зарегистрированных больных БВРС-КоВ скончались.
- Хотя большинство случаев заболевания людей БВРС-КоВ объясняются передачей инфекции между людьми в медицинских учреждениях, имеющиеся на сегодняшний день научные данные позволяют предполагать, что одногорбые верблюды являются основным резервуарным хозяином для БВРС-КоВ и источником заражения людей БВРС. Однако точная роль верблюдов в передаче вируса и конкретный путь (пути) передачи неизвестны.
- Предполагается, что вирус не переходит свободно от человека к человеку, если только не имеет места тесный контакт между ними, например, при оказании пациенту медицинской помощи без средств защиты. Вспышки, связанные с оказанием медицинской помощи, произошли в ряде стран, а наиболее крупные из них - в Саудовской Аравии, Объединенных Арабских Эмиратах и Республике Корея.
Симптомы
Клинические проявления инфекции БВРС-КоВ варьируются от отсутствия симптомов (бессимптомное протекание) или легких респираторных симптомов до тяжелого острого респираторного заболевания и смерти. Типичная картина БВРС-КоВ — высокая температура, кашель и одышка. Обычно, но не всегда, выявляется пневмония. Регистрируются также гастроэнтерологические симптомы, включая диарею. При тяжелом течении болезни может наступить остановка дыхания, что требует механической вентиляции легких и оказания помощи в отделении реанимации. Вирус, по-видимому, вызывает более тяжелое протекание болезни у пожилых людей, лиц с ослабленной иммунной системой и страдающих такими хроническими заболеваниями, как рак, хронические болезни легких и диабет.
Примерно 35% пациентов с БВРС скончались, но этот показатель может быть завышенным по сравнению с реальным уровнем смертности, поскольку легкие случаи БВРС могут оставаться упущенными существующими системами эпиднадзора, и до получения более глубоких знаний об этой болезни коэффициенты летальности рассчитываются только среди пациентов с лабораторно подтвержденным заболеванием.
Источник вируса
БВРС-КоВ является зоонозным вирусом, то есть вирусом, передаваемым между животными и людьми. Исследования показали, что инфицирование людей происходит при прямых и косвенных контактах с инфицированными верблюдами. БВРС-КоВ был выявлен у одногорбых верблюдов в ряде стран Ближнего Востока, Африки и Южной Азии.
Происхождение этого вируса до конца неизвестно, однако согласно результатам анализа различных геномов вируса полагают, что он возник среди летучих мышей и был передан одногорбым верблюдам в отдаленном прошлом.
Передача
Передача от животных людям: полное понимание пути такой передачи отсутствует, однако одногорбые верблюды, вероятно, являются основным резервуарным хозяином БВРС-КоВ и источником заражения людей животного происхождения. Штаммы БВРС-КоВ, идентичные штаммам человека, были диагностированы у верблюдов в нескольких странах, в том числе Египте, Омане, Катаре и Саудовской Аравии.
Передача между людьми: этот вирус не передается легко между людьми, если только не имеет место тесный контакт, например, при оказании инфицированному пациенту медицинской помощи без средств защиты. Имели место кластеры случаев заболевания в медучреждениях, где передача между людьми более вероятна, особенно если методы профилактики инфекции и борьбы с ней выполняются недостаточно. Передача инфекции от человека человеку в настоящее время носит ограниченный характер и происходит между членами семьи, пациентами и работниками здравоохранения. И хотя большинство случаев БВРС происходит в медицинских учреждениях, устойчивой передачи инфекции от человека человеку на сегодняшний день документально нигде не зарегистрировано.
С 2012 г. случаи БВРС были зарегистрированы в 27 странах, включая Алжир, Австрию, Бахрейн, Китай, Египет, Францию, Германию, Грецию, Исламскую Республику Иран, Италию, Иорданию, Кувейт, Ливан, Малайзию, Нидерланды, Оман, Филиппины, Катар, Республику Корея, Королевство Саудовская Аравия, Таиланд, Тунис, Турцию, Объединенные Арабские Эмираты, Соединенное Королевство, Соединенные Штаты Америки и Йемен.
Примерно 80% случаев инфицирования людей зарегистрировано в Саудовской Аравии. Мы знаем, что инфицирование людей происходит при контактах с инфицированными верблюдами или инфицированными людьми без средств защиты. Пациентами за пределами Ближнего Востока обычно являются люди, совершающие поездки, которые были инфицированы на Ближнем Востоке и затем выехали в районы за пределы Ближнего Востока. Вспышки за пределами Ближнего Востока происходили в редких случаях.
Профилактика и лечение
В настоящее время не существует ни специфического лекарственного средства, ни вакцины от этой болезни. Тем не менее идет разработка нескольких БВРС-КоВ-специфических вакцин и препаратов. На сегодняшний день лечение заключается в назначении поддерживающей терапии в зависимости от состояния пациента.
В качестве общей меры предосторожности всем, кто посещает фермы, рынки, хлевы или иные места, где находятся одногорбые верблюды и другие животные, следует соблюдать общие меры гигиены, в том числе регулярно мыть руки до и после прикосновения к животным, а также избегать контакта с больными животными.
Употребление в пищу сырых или недостаточно проваренных продуктов животного происхождения, в том числе молока и мяса, сопряжено с высоким риском заражения различными микроорганизмами, от которых могут заболеть люди. Продукты животного происхождения, подвергшиеся надлежащей кулинарной обработке или пастеризации, безопасны для употребления в пищу, однако требуют тщательного обращения, чтобы избежать перекрестного заражения от необработанных пищевых продуктов. Верблюжье мясо и молоко являются питательными продуктами, которые можно употреблять в пищу после пастеризации, кулинарного приготовления или иной тепловой обработки.
Пока мы не станем понимать лучше природу БВРС-КоВ, лица с диабетом, почечной недостаточностью, хроническими болезнями легких и ослабленным иммунитетом будут рассматриваться в качестве подвергающихся высокой степени риска тяжелого заболевания при заражении БВРС-КоВ. Им следует избегать контакта с верблюдами, пить сырое верблюжье молоко или верблюжью мочу или употреблять в пищу мясо, которое не подверглось надлежащей тепловой обработке.
БВРС-КоВ среди медработников
Передача этого вируса произошла в медучреждениях ряда стран, в том числе от больных медперсоналу и между больными до диагностирования БВРС-КоВ. Не всегда существует возможность выявить больных БВРС-КоВ на раннем этапе или без проведения тестирования, поскольку симптомы и другие клинические проявления могут быть неспецифическими.
Важное значение для предотвращения возможного распространения БВРС-КоВ в медучреждениях имеют меры профилактики и борьбы. Учреждениям, оказывающим медпомощь пациентам с предполагаемым или подтвержденным заражением БВРС-КоВ, следует принимать соответствующие меры с целью сокращения риска передачи вируса от зараженного больного другим пациентам, медработникам или посетителям. Медработники должны иметь образование и подготовку по профилактике инфекции и борьбы с ней, и им следует регулярно поддерживать эти навыки.
Международные поездки
ВОЗ не рекомендует вводить какие-либо ограничения на поездки или торговлю или скрининг прибывающих лиц в связи с БВРС-КоВ.
Деятельность ВОЗ
ВОЗ сотрудничает со специалистами в области общественного здравоохранения, ветеринарии, клиницистами и учеными из стран, где были зарегистрированы случаи заболевания, стран, подверженных такому риску, а также на международном уровне. Цель сотрудничества – сбор научных данных и обмен ими в интересах более глубокого изучения вируса и вызываемого им заболевания и определения приоритетов в области реагирования на вспышки БВРС-КоВ, протоколов лечения и подходов к клиническому ведению больных. ВОЗ также сотрудничает с Продовольственной и сельскохозяйственной организацией Объединенных Наций (ФАО), Всемирной организацией охраны здоровья животных (МБЭ) и национальными органами власти в целях разработки профилактических стратегий для борьбы с этим вирусом.
Совместно с пострадавшими странами и международными техническими партнерами и сетями ВОЗ координирует глобальные ответные меры системы здравоохранения на БВРС, включая: предоставление обновленной информации о ситуации; проведение оценок рисков и совместных расследований с национальными органами; созыв научных совещаний и обеспечение руководящих принципов и обучения для органов здравоохранения и технических учреждений здравоохранения по временным рекомендациям относительно эпиднадзора, лабораторному тестированию больных, профилактике инфекции и борьбе с ней и клиническому ведению.
Генеральный директор созвала Комитет по чрезвычайной ситуации в соответствии с Международными медико-санитарными правилами (2005 г.), чтобы он представил свое заключение о том, является ли это событие чрезвычайной ситуацией в области общественного здравоохранения, имеющей международное значение, и рекомендовал необходимые меры в области общественного здравоохранения. С момента первого выявления этой болезни Комитет провел ряд заседаний. ВОЗ рекомендует всем государствам-членам усилить эпиднадзор за тяжелыми острыми респираторными инфекциями (ТОРИ) и тщательно анализировать любые необычные проявления ТОРИ или пневмонии.
Странам независимо от того, регистрируются ли ими заболевания БВРС или нет, следует сохранять высокий уровень бдительности, особенно в тех случаях, когда в них пребывает большое число путешественников или работников-мигрантов с Ближнего Востока. В соответствии с руководящими указаниями ВОЗ в этих странах следует и далее усиливать эпиднадзор, а также процедуры профилактики инфекции и борьбы с ней в медучреждениях. ВОЗ по-прежнему просит государства-члены уведомлять ВОЗ обо всех подтвержденных и вероятных случаях заражения БВРС-КоВ, а также сообщать информацию о факторах воздействия, тестировании и клиническом развитии болезни, чтобы учитывать эти факторы при разработке наиболее эффективных путей обеспечения готовности и ответных мер на международном уровне.
Авторизуйтесь, если вы уже зарегистрированы

Ph.D., научный сотрудник, Global HIV Vaccine Enterprise, эксперт РСМД
Оспа, полиомиелит, корь и чума стали редкостью в современном мире. Однако инфекционные болезни не исчезли – изменился их характер и причины распространения. Высокая мобильность и старение населения в развитых странах, увеличение доли хронических и латентных инфекций, биотерроризм, отказ от официальной медицины – эти и другие факторы будут определять эпидемиологическую ситуацию в мире в ближайшее время. Некоторые из проблем очевидны уже сейчас, другие – непредсказуемы, но к грядущим изменениям можно подготовиться и предотвратить множественные болезни и смерти.
Оспа, полиомиелит, корь и чума стали редкостью в современном мире. Однако инфекционные болезни не исчезли – изменился их характер и причины распространения. Высокая мобильность и старение населения в развитых странах, увеличение доли хронических и латентных инфекций, биотерроризм, отказ от официальной медицины – эти и другие факторы будут определять эпидемиологическую ситуацию в мире в ближайшее время. Некоторые из проблем очевидны уже сейчас, другие – непредсказуемы, но к грядущим изменениям можно подготовиться и предотвратить множественные болезни и смерти.
Современный мир мобилен, как никогда раньше. Путешествуют многие, часто и в самые отдаленные уголки планеты. Вместе с людьми путешествуют и инфекционные болезни. Эпидемиология перестает быть локальной и требует наблюдения не только за эндемичными инфекциями, но и за патогенами, которые ранее считались экзотическими. Это глобальная проблема. Россия должна научиться быстро и эффективно определять и контролировать ввозимые инфекции. Каждые 3–4 месяца в мире регистрируется появление нового патогена или возврат старого патогена с новыми свойствами [1]. Например, вирус лихорадки Западного Нила, попавший в Нью-Йорк из Северной Африки в 1999 г. и распространившийся по всем штатам, эволюционировал в более патогенный штамм.
Миграция представляет особую проблему для эпидемнадзора. Наибольший поток мигрантов идет в Россию с юга – из среднеазиатских республик и из Китая. Отсталость медицинских служб в некоторых из этих государств приводит к тому, что вместе с мигрантами в Россию попадают патогены, распространение которых у нас было эффективно прекращено (например, полиомиелит). К тому же нелегальные мигранты часто живут в антисанитарных условиях и не имеют доступа к квалифицированной медицинской помощи. Это способствует распространению среди них инфекций, которые затем неизбежно распространяются на все население. Оптимальным решением проблемы было бы предотвращение нелегальной миграции. Но до тех пор, пока эта проблема не решена, в интересах России организовать систему предоставления нелегальным мигрантам базовой медицинской помощи и осуществлять такие превентивные меры, как вакцинация.
В последние 50–70 лет борьба с хроническими и латентными инфекциями приобретает все большее значение для здравоохранения. Связано это с тем, что острые инфекции (за некоторыми исключениями) проще контролировать имеющимися средствами. Жизненные стратегии патогенов, вызывающих острые инфекции, не рассчитаны на борьбу с иммунным ответом: они либо покидают хозяина до того, как против них сработают защитные механизмы, либо приводят его к смерти. Поэтому вакцины против таких патогенов разрабатывать проще, и они более эффективны, чем вакцины против патогенов, вызывающих хронические инфекции. Эпидемнадзор за такими инфекциями тоже более простой, поскольку инкубационный период у них короткий, а симптомы острые. В этом плане показательно сравнение эпидемий атипичной пневмонии и ВИЧ.
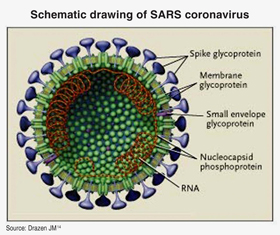
Коронавирус, вызывающий тяжелый острый респираторный синдром (ТОРС), был очень быстро обнаружен после его попадания в человеческую среду. Короткий инкубационный период и острые симптомы инфекции позволили отследить его распространение и принять необходимые карантинные меры, которые остановили эпидемию прежде, чем она охватила весь мир. Эпидемия ВИЧ началась еще в 1960-х годах, но была обнаружена лишь двадцать лет спустя [2]. Длительный инкубационный период (6–8 лет) позволил вирусу распространиться по всему миру, поскольку не только врачи, но и сами зараженные долгое время не подозревали о своей инфекции. Более того, ВИЧ прекрасно адаптирован к избеганию иммунного ответа, что существенно затрудняет разработку вакцины против него.
Эпидемиология перестает быть локальной и требует наблюдения не только за эндемичными инфекциями, но и за патогенами, которые ранее считались экзотическими.
Прогресс медицины в XX веке привел к значительному снижению количества и степени тяжести инфекционных болезней. Как ни парадоксально, этот успех привел и к тому, что общество стало меньше беспокоиться о вакцинации и меньше доверять официальной медицине. Благоприятная эпидемиологическая обстановка ведет к переоценке пользы и рисков от вакцин: если раньше к ним относились как к защите от распространенных инфекций, то сейчас – как к ненужному риску. В крайних случаях речь идет о полном отказе от вакцинации, отказе от официальной медицины и использовании непроверенных или неэффективных средств. Распространение лженауки и так называемых альтернативных средств уже сейчас является серьезной проблемой (вспомним недавнюю вспышку коклюша в Калифорнии), и в ближайшем будущем ситуация, скорее всего, не изменится. Парадоксальность проблемы заключается также в том, что, если первоначально Интернет создавался для обмена информацией между учеными, то в последнее время он стал основным источником распространения шарлатанства и нигилизма. К сожалению, не имеющие соответствующего образования пользователи сети зачастую не способны отличить квалифицированный совет доктора или ученого от дезинформации. Отслеживая появление и распространение новых антинаучных теорий, научные сообщества и Минздрав могут противодействовать им, предоставляя полноценную информацию из квалифицированных источников.
Единственный способ подготовиться к инфекционным кризисам, которые неизбежно произойдут в XXI веке, – подготовить специалистов, способных распознать новую болезнь, оценить эпидемиологическую обстановку, разработать превентивные меры и новые лекарства.
Приобретение микроорганизмами резистентности к лекарствам – процесс неизбежный. Он может быть отсрочен и замедлен, но не остановлен. Резистентность уже сейчас является проблемой для туберкулеза, малярии, стафилококковых инфекций и многих других болезней. Разработка новых лекарств сложна, дорогостояща и занимает много времени. Более строгий контроль над лекарствами необходим для того, чтобы ограничить их неправильное использование.
Широко известна проблема, связанная с добавлением низких концентраций антимикробных препаратов в корм в животноводстве. По непонятным пока причинам такие добавки ускоряют рост животных, однако подобное использование этих препаратов способствует появлению и распространению резистентности.
Резистентность касается не только лекарств, но и вакцин. Иммунный ответ, вызванный вакцинацией, фокусируется на определенных мишенях в вирусах и бактериях, специфичных для штаммов, используемых при изготовлении вакцин. Микробы, циркулирующие в популяции, адаптируются к этому иммунному ответу и эволюционируют в сторону изменения атакуемых мишеней. Классический пример подобной эволюции – ежегодное изменение вируса гриппа. Способность быстро мутировать и эволюционировать является внутренним свойством микроба, и разные виды обладают этой способностью в разной степени. Сегодня стандартный подход к данной проблеме заключается в разработке новых вакцин, атакующих изменившийся штамм, как это делается для вируса гриппа. Однако в результате накопления знаний в будущем появится возможность создавать универсальные вакцины: либо атакующие неизменные части микроба, либо вызывающие иммунный ответ очень широкого спектра действия.
Благоприятная эпидемиологическая обстановка ведет к переоценке пользы и рисков от вакцин: если раньше к ним относились как к защите от распространенных инфекций, то сейчас – как к ненужному риску.
За последние сто лет продолжительность жизни в развитых странах существенно выросла и, скорее всего, будет расти и дальше. Стареющее население создает целый ряд проблем для эпидемконтроля. С возрастом теряется иммунитет, приобретенный в результате вакцинации или естественных инфекций. При этом ревакцинация стандартными вакцинами часто неэффективна и не ведет к выработке нужного иммунного ответа. Фармацевтические компании работают над вакцинами, предназначенными специально для стареющих людей. Ослабление иммунного ответа ведет также к большей подверженности инфекционным заболеваниям и к реактивации латентных инфекций. Так, перенесенная в детстве ветрянка проявляет себя в виде очень болезненного опоясывающего герпеса. Для предотвращения этой болезни была разработана вакцина, предназначенная для людей старше шестидесяти лет.

Попытки использовать инфекционные агенты в качестве оружия известны, но до сих пор ни одна из них не привела к серьезной эпидемии. Использование американскими колонистами зараженных одеял с целью вызвать распространение оспы среди индейцев представляло собой эксперимент, который не увенчался большим успехом: на фоне естественного распространения вируса эти попытки были каплей в море [3]. Всем известна история с рассылкой в США спор антракса по почте, но и там массового заражения не произошло – пострадали лишь отдельные люди. Тем не менее нельзя исключить возможность успешного намеренного распространения патогена в будущем. Ученый, имеющий опыт работы с инфекционными агентами, при желании может незаметно произвести существенное количество вируса или бактерии и продумать эффективные методы их распространения. Биотехнологический инвентарь становится все доступнее, и в принципе сейчас можно создать биолабораторию даже в гараже [4].
Контроль над ключевыми инструментами и реактивами, необходимыми для подобной работы, возможен и нужен, но полностью устранить угрозу биотерроризма он не позволяет. Поэтому необходимо заранее готовиться к подобному сценарию. Следует не запрещать, а поддерживать исследования возможности применения инфекционных агентов в качестве оружия. Эти исследования позволят оценить, какие инфекционные агенты могут быть использованы в подобных целях, каковы могут быть каналы их распространения и какие превентивные меры следует принять. Например, сейчас многие страны сохраняют у себя запасы вакцины от оспы. Однако неизвестно, насколько широк спектр действия этой вакцины, и насколько сложно модифицировать вирус оспы для того, чтобы вакцина стала неэффективной.

Несмотря на успехи биомедицинского предотвращения инфекционных болезней, они продолжают оставаться угрозой для современного общества. Целый ряд важных социальных и экономических перемен влияет на эпидемиологическую обстановку в России и во всем мире. К некоторым из них можно и нужно подготовиться. Однако в долгосрочном плане наиболее эффективным подходом будут инвестиции в научно-образовательный комплекс, способный производить и трудоустраивать специалистов в разных областях науки.
1. Jones K.E. et al. Global Trends in Emerging Infectious Diseases // Nature. 2008. 451. P. 990–993.
2. Worobey M. et al. Direct Evidence of Extensive Diversity of HIV-1 in Kinshasa by 1960 // Nature. 2008. 455. P. 661–664.
3. Ewald P.W. Plague Time: How Stealth Infections Cause Cancer, Heart Disease, and Other Deadly Ailments. Free Press, 2000.
4. Garage biology // Nature. 2010. 467. P. 634.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
от 31 января 2012 года N 69н
Об утверждении Порядка оказания медицинской помощи взрослым больным при инфекционных заболеваниях
приказываю:
Утвердить Порядок оказания медицинской помощи взрослым больным при инфекционных заболеваниях согласно приложению.
Приложение. Порядок оказания медицинской помощи взрослым больным при инфекционных заболеваниях
1. Настоящий Порядок регулирует вопросы оказания медицинской помощи взрослым больным при инфекционных заболеваниях (далее - больные инфекционными заболеваниями) в медицинских организациях, за исключением вопросов оказания медицинской помощи взрослым больным при заболевании, вызванном вирусом иммунодефицита человека (ВИЧ-инфекции).
2. Медицинская помощь больным инфекционными заболеваниями осуществляется в виде скорой, первичной медико-санитарной и специализированной медицинской помощи в медицинских организациях и их структурных подразделениях, осуществляющих свою деятельность в соответствии с приложениями N 1-8 к настоящему Порядку.
3. В рамках скорой, в том числе скорой специализированной медицинской помощи, медицинская помощь больным инфекционными заболеваниями оказывается фельдшерскими выездными бригадами скорой медицинской помощи, врачебными выездными бригадами скорой медицинской помощи, специализированными выездными бригадами скорой медицинской помощи и включает мероприятия по устранению угрожающих жизни состояний с последующей медицинской эвакуацией в медицинскую организацию, оказывающую стационарную медицинскую помощь больным инфекционными заболеваниями.
4. Больным инфекционными заболеваниями, не представляющим опасность для окружающих, легкой степени или при подозрении на такие заболевания медицинская помощь оказывается в виде первичной медико-санитарной помощи в амбулаторных условиях врачами-терапевтами, врачами-терапевтами участковыми, врачами общей практики и врачами-специалистами, которые проводят комплекс лечебно-диагностических мероприятий, в том числе направленных на установление возбудителя инфекционных заболеваний и проведение первичных противоэпидемических мероприятий, осуществляемых медицинскими работниками медицинской организации.
5. Специализированная помощь больным инфекционными заболеваниями оказывается в медицинских организациях или их структурных подразделениях, оказывающих специализированную медицинскую помощь, в том числе в инфекционных отделениях многопрофильных больниц и инфекционных больницах.
6. Оказание медицинской помощи в стационарных условиях больным инфекционными заболеваниями осуществляется по медицинским показаниям - в случаях тяжелого и среднетяжелого течения инфекционного заболевания, отсутствия возможности установить диагноз в амбулаторных условиях, наличия необходимости проведения дополнительных лабораторных и инструментальных методов исследования для проведения дифференциальной диагностики, отсутствия клинического эффекта от проводимой терапии в амбулаторных условиях, а также по эпидемиологическим показаниям в соответствии с действующим санитарным законодательством.
Лечение больных инфекционными заболеваниями в условиях стационара осуществляется по направлению врача-терапевта, врача-терапевта участкового, врача общей практики (семейного врача), врача скорой медицинской помощи, врача-инфекциониста, врачей-специалистов, выявивших инфекционное заболевание.
Оказание медицинской помощи в стационарных условиях больным инфекционными заболеваниями при наличии медицинских показаний, указанных в абзаце первом настоящего пункта, возможно также при самообращении больного инфекционными заболеваниями.
7. Медицинская помощь больным инфекционными заболеваниями с жизнеугрожающими острыми состояниями, в том числе с инфекционно-токсическим, гиповолемическим шоком, отеком-набуханием головного мозга, острыми почечной и печеночной недостаточностями, острой сердечно-сосудистой и дыхательной недостаточностью, оказывается:
вне медицинской организации - бригадами (в том числе реанимационными) скорой медицинской помощи;
в стационарных условиях - в боксах, палатах (блоках) интенсивной терапии, реанимационных отделениях многопрофильной больницы, а также в палатах (блоках) интенсивной терапии, реанимационных отделениях инфекционной больницы с соблюдением установленных санитарно-противоэпидемических норм.
8. Оказание медицинской помощи больным инфекционными заболеваниями в сочетании с заболеваниями других органов осуществляется с учетом рекомендаций врачей-специалистов соответствующего профиля (врачей-акушеров-гинекологов, врачей-урологов, врачей-офтальмологов, врачей-колопроктологов, врачей-гастроэнтерологов, врачей-хирургов, иных врачей-специалистов). Оказание медицинской помощи беременным, больным инфекционными заболеваниями, осуществляется с учетом рекомендаций врача акушера-гинеколога в обсервационных отделениях родильных домов или в стационарах медицинских организаций, оказывающих медицинскую помощь больным инфекционными заболеваниями.
9. Выписка больных инфекционными заболеваниями из стационара медицинской организации осуществляется в соответствии с санитарно-эпидемиологическими правилами после окончания курса лечения и контрольных лабораторных исследований. Реконвалесценты инфекционных заболеваний подлежат диспансерному наблюдению.
10. Диспансерное наблюдение и лечение больных, перенесших инфекционные заболевания, а также лечение больных инфекционными заболеваниями в стадии реконвалесценции осуществляется в отделении (кабинете) инфекционных заболеваний медицинской организации, оказывающей первичную медико-санитарную медицинскую помощь, или ее структурных подразделениях и структурных подразделениях инфекционных больниц, оказывающих амбулаторную медицинскую помощь.
11. Информация о выявленном случае заболевания направляется медицинской организацией в территориальный орган, уполномоченный осуществлять санитарно-эпидемиологический надзор по месту регистрации заболевания, в течение 2 часов с момента установления диагноза (по телефону), а затем в течение 12 часов (письменно) по форме экстренного извещения.
Медицинская организация, изменившая или уточнившая диагноз, в течение 12 часов письменно по форме экстренного извещения информирует территориальный орган, уполномоченный осуществлять санитарно-эпидемиологический надзор по месту регистрации заболевания, об измененном (уточненном) диагнозе, дате его установления, первоначальном диагнозе.
Приложение N 1
к Порядку
1. Настоящее Положение регулирует вопросы деятельности отделения (кабинета) инфекционных заболеваний медицинской организации, оказывающей первичную медико-санитарную помощь (далее - Отделение (кабинет).
2. Отделение (кабинет) инфекционных заболеваний является структурным подразделением медицинской организации или подразделения медицинской организации, оказывающей первичную медико-санитарную помощь в амбулаторных условиях.
3. Структура Отделения (кабинета), а также штатная численность медицинского и другого персонала устанавливаются исходя из объема оказываемой медицинской помощи и численности обслуживаемого населения.
Для медицинских организаций государственной и муниципальной систем здравоохранения штатная численность медицинского и другого персонала устанавливается с учетом рекомендуемых штатных нормативов медицинского и другого персонала Отделения (кабинета) в соответствии с приложением N 2 к Порядку оказания медицинской помощи взрослым больным при инфекционных заболеваниях, утвержденному настоящим приказом.
4. Для обеспечения функций Отделения (кабинета) в его структуре могут предусматриваться в том числе:
кабинет врача-инфекциониста;
кабинет врача-эпидемиолога;
процедурная.
5. На должность заведующего Отделением (кабинетом) - врача-инфекциониста назначается специалист, соответствующий Квалификационным требованиям к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утвержденным приказом Минздравсоцразвития России от 7 июля 2009 года N 415н (зарегистрирован Минюстом России 9 июля 2009 года, регистрационный N 14292), а также Квалификационным характеристикам должностей работников в сфере здравоохранения, утвержденным приказом Минздравсоцразвития России от 23 июля 2010 года N 541н (зарегистрирован Минюстом России 25 августа 2010 года, регистрационный N 18247).
7. На должности среднего медицинского персонала Отделения (кабинета) назначаются специалисты, соответствующие Квалификационным характеристикам должностей работников в сфере здравоохранения, утвержденным приказом Минздравсоцразвития России от 23 июля 2010 года N 541н, и прошедшие дополнительное профессиональное образование по специальности "Сестринское дело".
8. Отделение (кабинет) оснащается в соответствии со стандартом оснащения Отделения (кабинета) согласно приложению N 3 к Порядку оказания медицинской помощи взрослым больным при инфекционных заболеваниях, утвержденному настоящим приказом.
9. К основным функциям Отделения (кабинета) относятся:
оказание медицинской помощи больным острыми и хроническими инфекционными и паразитарными заболеваниями;
профилактика распространения инфекционных и паразитарных заболеваний;
ведение эпидемиологического мониторинга инфекционной и паразитарной заболеваемости;
ведение учетной и отчетной документации, предоставление в установленном порядке отчетов о деятельности;
консультативная помощь медицинским работникам, оказывающим первичную медико-санитарную помощь, в выявлении инфекционной патологии у больных с подозрениями на инфекционное и паразитарное заболевание;
организация проведения дополнительных исследований у больных инфекционными заболеваниями, включая лабораторные, инструментальные и иные методы;
лечение больных инфекционными и паразитарными заболеваниями, которые по медицинским и эпидемическим показаниям не подлежат лечению в стационарных условиях, в том числе реконвалесцентов после выписки из стационара;
направление больных, подлежащих стационарному лечению по медицинским и эпидемиологическим показаниям, а также носителей возбудителей инфекционных заболеваний по эпидемиологическим показаниям в медицинские организации для оказания медицинской помощи в стационарных условиях;
патронаж больных, а также перенесших острое инфекционное заболевание или страдающих хроническим инфекционным заболеванием при наличии медицинских и (или) эпидемиологических показаний;
диспансерное наблюдение за лицами, перенесшими острые инфекционные заболевания или страдающими хроническими заболеваниями, в том числе хроническими гепатитами В, С, D, ВИЧ-инфекцией;
участие в разработке комплексных планов мероприятий по борьбе с инфекционными и паразитарными болезнями и мониторинг их выполнения;
участие в работе дневного стационара;
осуществление экспертизы временной нетрудоспособности;
учет больных инфекционными заболеваниями, бактерионосителей, вирусоносителей, паразитоносителей на основании регистрации;
анализ динамики инфекционной заболеваемости и смертности на территории обслуживания;
проведение противоэпидемических мероприятий в очаге инфекционного заболевания, в том числе сбор эпидемиологического анамнеза, проведение вакцинации, экстренной профилактики лицам, находившимся в контакте с больным, в том числе в период инкубационного периода (контактные лица);
организация и проведение медицинского наблюдения за контактными лицами в очаге инфекционного заболевания;
осуществление санитарно-просветительной работы по вопросам профилактики инфекционных и паразитарных заболеваний.
Приложение N 2
к Порядку
_______________
Нормативы не распространяются на медицинские организации частной системы здравоохранения.
Заведующий отделением (кабинетом) - врач-инфекционист
Читайте также:


