Инфекции плаценты при беременности последствия
Во время беременности иммунная система женщины зачастую ослаблена, в связи с чем представительницы прекрасной половины человечества особенно подвержены негативному воздействию различного рода инфекций, в том числе спровоцированных цитомегаловирусом, а также вирусом простого герпеса. Многих беременных, в первую очередь, беспокоит вопрос о том, какое влияние могут оказать эти инфекции на развитие плода.
Цитомегаловирусная инфекция (Далее – ЦМВИ) и инфекция, вызванная вирусом простого герпеса (Далее – ВПГ), относятся к группе внутриутробных инфекций, традиционно объединяемых аббревиатурой TORCH: Т – токсоплазмоз, R – rubella (краснуха), С – цитомегалия (цитомегаловирусная инфекция), Н – герпес.

«Для самой беременной эти инфекции в целом опасности не представляют, опасной является передача возбудителей плоду с последующим развитием внутриутробного заболевания, исходом которого могут быть внутриутробная гибель плода, рождение ребёнка с тяжёлой, нередко несовместимой с жизнью, патологией", - отмечает Михаил Лебедев, врач-эксперт Центра молекулярной диагностики ЦНИИ Эпидемиологии Роспотребнадзора.
Наиболее серьезную угрозу для плода представляет инфекция, впервые возникшая во время данной беременности, так называемое первичное инфицирование. Напомним, что существуют три основных пути инфицирования ЦВМИ и ВПГ:
По мнению эксперта Центра молекулярной диагностики, вероятность передачи плоду наивысшая при инфицировании матери на поздних сроках беременности. Именно в конце третьего триместра неослабленный вирус способен практически беспрепятственно проникнуть сквозь плаценту, оказав негативное воздействие на плод. Но тяжесть возможного поражения плода при первичном инфицировании беременной максимальна на ранних сроках беременности.
Риск передачи плоду в случае ЦМВИ составляет 40-50%. При инфекции, вызванной вирусом простого герпеса, максимальный риск инфицирования плода - 70%. Этот риск, как правило, возникает за несколько дней или за месяц до родов.
Наличие подобных антител свидетельствует об отсутствии риска передачи инфекции плоду (плод защищён материнскими антителами). При реактивации хронической инфекции у матери инфицирование плода в крайне редких случаях все же возможно. Например, риск передачи ЦВМИ составляет не более 1%. Однако стоит отметить, что развитие внутриутробного заболевания плода крайне маловероятно.
Итак, основную группу риска по развитию внутриутробных инфекций представляют неинфицированные беременные, у которых, соответственно, отсутствуют антитела IgМ и IgG. Причём, чем меньше срок беременности, тем более серьезными могут быть последствия для плода.
Неотъемлемым элементом мониторинга развития плода является пренатальная диагностика. Наш эксперт Михаил Лебедев считает, что в скрининге герпес-вирусных инфекций должны использоваться серологические методы диагностики - выявление специфических антител класса IgМ и IgG методом иммуноферментного анализа (ИФА) с обязательным определением индекса авидности IgG.
Авидность IgG определяет степень прочности соединения антител с антигеном, где индекс авидности IgG - маркёр давности инфекционного процесса. Выявление низкоавидных IgG свидетельствует о том, что первичное инфицирование произошло недавно (острая первичная инфекция), и есть угроза передачи плоду. Выявление высокоавидных IgG свидетельствует о наличии хронической (латентной) инфекции, риск передачи плоду минимален. Отсутствие антител IgM и IgG в организме беременной, как отмечалось ранее, говорит о том, что женщина не была инфицирована ранее и входит в основную группу риска.
Методом прямого выявления возбудителей является полимеразная цепная реакция (ПЦР) в качественном и количественном формате, позволяющая определить вирусную нагрузку.
ПЦР при подтверждении факта первичной или реактивированной инфекции существенно дополняет серологические методы (ИФА). А для установления факта инфицирования плода и подтверждения диагноза у новорождённых молекулярно-генетические методы имеют решающее значение.
Материал предоставлен ИА SakhaNews Центром молекулярной диагностики ЦНИИЭ Роспотребнадзора.

Среди причин, приводящих к нарушениям родовой деятельности, особое внимание привлекает инфекционная патология беременных, и давно доказано, что инфекционно-воспалительные процессы оказывают негативное влияние на плаценту. Об этом свидетельствуют высокая частота угрозы прерывания беременности, самопроизвольных выкидышей и преждевременных родов у женщин с инфекционными заболеваниями полового аппарата и инфекциями другой локализации[5].
Инфекционная патология женских половых органов часто обуславливает воспалительные заболевания гениталий, хронические тазовые боли, осложненное течение беременности, а также привычное невынашивание, преждевременные роды, плацентарную недостаточность, задержку развития плода, внутриутробное инфицирование плода и новорожденного. Причём, известно, что при беременности организм женщины предрасположен к инвазии патогенных микроорганизмов и последующему их развитию, поэтому, инфекционные заболевания, встречающиеся во время гестационного процесса, подразделяют на: инфекции, передаваемые половым путем, воспалительные заболевания органов малого таза, инфекционные осложнения послеродового периода, а также экстрагенитальные и нозокомиальные инфекции[11].
Современные стремительное распространение оппортунистических инфекций и изменение особенностей микробиологического спектра оказывают негативное влияние на уровень здоровья населения, причём наиболее неблагоприятно это отражается на репродуктивной системе.[7]
И в этой связи в течение последних десятилетий одними из основных проблем акушерства являются инфекции у беременных, особое внимание уделяется изучению влияния инфекционно-воспалительных процессов на течение самого значимого события гестации - непосредственно родового акта, в частности на родовую деятельность; частота аномалий родовой деятельности у женщин, у которых есть урогенитальная хроническая инфекция, существенно превышает средние показатели по отношению ко всем родам, достигая 50%[10].
У детей ранний неонатальный период, при воздействии негативного характера, связанного с нарушением гестационного процесса, в том числе обусловленного внутриутробным инфицированием, характеризуется проявлением критических значений физиологических показателей, которые вызваны не только гемостазиологическими нарушениями в системе мать-плацента-плод, но и выявлением значительного дефицита ряда факторов свертывания крови, физиологических антикоагулянтов и компонентов фибринолиза; также обнаруживается прекращение плацентарного и включение легочного кровообращения, послеродовой гемолиз, которые происходят под воздействием "бактериального стресса" и ряда других сдвигов, создающих предпосылки для крайне негативных и опасных срывов в системе саморегуляции именно в этот периоде жизни[9].
Инфекции, передаваемые половым путём, занимают одно из ведущих мест в развитии невынашивания, причем исследования последних лет показали, что у женщин с синдромом потери плода вирусно-бактериальная колонизация плаценты встречается значительно чаще, чем у женщин с нормальным акушерским анамнезом. Соответственно, данная патология, учитывая ее распространенность, вносит значимый вклад в младенческую и перинатальную смертность[3].
Хроническая плацентарная недостаточность (ХПН), будучи одной из самых распространенных осложнений при беременности, часто сопровождается задержкой внутриутробного роста и развития плода, гипоксией, нарушением функций и структуры его жизненноважных органов, вот почему на данный момент и считается самой главной причиной перинатальной заболеваемости и смертности[17].
Этиологическая основа плацентарной недостаточности весьма разнообразна и зависит от множества факторов, которые принято делить на эндогенные и экзогенные. Эндогенными факторами можно считать морфологические нарушения плаценты, возникающие у будущей матери при генетических, эндокринных, инфекционных, иммунологических заболеваниях, а также под влиянием курения, и других различных вредных факторов окружающей среды, а также заболевания женщины, другого генеза, особенно на ранних сроках беременности; при этом достоверно установлено, что наиболее часто развитие плацентарной недостаточности есть результат инфекционного поражения плаценты беременной женщины.[13]
Особое место среди этиологических факторов занимают нарушения эндокринной системы, в частности заболевания щитовидной железы, диагностика которых в современном мире не представляет труда и является более доступной населению по сравнению с генетическими или иммунологическими исследованиями.[8]
К одной из наиболее часто диагностируемых инфекций мочеполового тракта относится хламидиоз - сексуально-трансмиссивная инфекция, ведущая к развитию воспалительных заболеваний урогенитальной системы и органов малого таза и оказывающая значительное влияние на репродуктивную функцию[17].
По оценкам Всемирной Организации Здравоохранения, хламидиоз занимает второе место после урогенитального трихомониаза среди инфекций, передаваемых половым путем; хламидии выявляются у каждой второй женщины с хроническими воспалительными процессами мочеполовой системы, у 70-80% - с привычным невынашиванием, у 40-50% - с трубным бесплодием. [12].
Урогенитальные микоплазмы относят к числу возбудителей внутриутробной инфекции, вызывающей в плацентах воспалительные, дистрофические и гемодинамические нарушения, которые могут приводить не только к выраженным морфологическим изменениям последа и его оболочек, но и к внутриутробной гибели плода[16].
Снижение функциональной активности эритроцитов в системе мать-плацента при обострении HVS-1,2 является одним из значимых факторов в патогенезе развития ХПН, высокий риск формирования которой имеется у 10% беременных с ранней плацентарной недостаточностью.
Таким образом, наличие недифференцированной формы дисплазии соединительной ткани у беременных с персистирующей инфекцией семейства вирусов герпес является клиническим предиктором риска реализации инфекционного процесса в плаценте с развитием субкомпенсированной фетоплацентарной недостаточности[4].
В случае заражения трихомонадной инфекцией или при активации хронического процесса, до формирования хориоамниотических оболочек, беременность может прерываться в результате самопроизвольного выкидыша. Если же заражение произошло на более поздних сроках, восходящая инфекция развивается редко. При этом, известно, что одно из наиболее частых проявлений урогенитальных инфекций у беременных женщин - фетоплацентарная недостаточность, которая характеризуется соответствующими эхографическими признаками, расстройством маточно-плацентарной и фетоплацентарной гемодинамики, нарушением реактивности сердечно-сосудистой системы плода[14].
Заключение
Отмеченные факты дают основание считать, что при наличии у беременных таких фоновых состояний, как острые и хронические инфекционные заболевания, самопроизвольное и искусственное прерывание предыдущих беременностей, экстрагенитальной патологии, их следует относить к группе риска по развитию плацентарной недостаточности[2].
У беременных с острой или обострением хронической инфекции крайне важно проведение мероприятий, направленных на борьбу с инфекцией и улучшение защитных резервов в системе мать - плацента - плод.
Можно выделить несколько основных направлений лечения беременных при плацентарной недостаточности:
- нормирование гемодинамики в плацентарной системе;
- усиление интенсивности газообмена;
- постоянное наблюдение и своевременный контроль реологических свойств крови;
- постоянная профилактика гиповолемии;
- поддержание онкотического давления крови.
- стабилизация сосудистого тонуса
- нормализация сократительной активности матки
- усиление работы антиоксидантной системы;
- уравновешивание метаболических и обменных процессов между плодом и плацентой [14].
При плацентарной недостаточности инфекционного генеза, наряду с улучшением показателей гемодинамики и метаболизма в системе мать - плацента - плод, большое значение имеют профилактика и лечение острой инфекции или обострения хронической[1].
Таким образом, адекватное и своевременное лечение хронической ПН с использованием современных препаратов способствует повышению вероятности благоприятного исхода беременности и позволяет избежать прогрессирования нарушений в системе мать -плацента - плод[6].
Рецензенты:
Артифексова А.А., д.м.н., профессор, зав. кафедрой патологической анатомии, ГБОУ ВПО НижГМА Минздрава России, г. Нижний Новгород;
Потемина Т.Е., д.м.н., профессор, зав. кафедрой патологической физиологии, ГБОУ ВПО НижГМА Минздрава России, г. Нижний Новгород.
Официальный сайт
Не секрет, что беременность является серьезным испытанием для женского организма. Часто во время беременности у женщины обостряются хронические заболевания, снижается иммунитет и поэтому будущая мама становится особенно уязвимой для всякого рода инфекционных заболеваний. Среди инфекций есть относительно безобидные для матери и плода (например, ОРЗ) и очень опасные (вплоть до ВИЧ).
Но есть группа инфекций, особенность которых заключается в том, что, будучи относительно безобидными для взрослых, и даже для детей, они становятся чрезвычайно опасными для беременных.
По первым буквам латинских названий входящих в нее инфекций эту группу принято называть TORCH-инфекциями или инфекциями TORCH-комплекса.
Расшифровывается аббревиатура TORCH следующим образом:
- Т — токсоплазмоз (toxoplasmosis)
- О — другие инфекции (others)
- R — краснуха (rubella)
- С — цитомегаловирусн ая инфекция (cytomegalovirus )
- H — герпес (herpes simplex virus)
Загадочная буква О — others (другие) — подразумевает такие влияющие на плод инфекции, как гепатит В и гепатит С, сифилис, хламидиоз, гонококковая инфекция, листериоз. Недавно в этот перечень включили ВИЧ-инфекцию, ветряную оспу, энтеровирусную инфекцию.
Однако, как правило, в группу ТОРЧ-инфекций включают только четыре перечисленных заболевания: токсоплазмоз, краснуха, цитомегаловирус и герпес. При этом варианте буква О аббревиатуры расшифровывается как вторая буква слова toxoplasmosis.
Особенность ТОРЧ-инфекций в том, что при первичном заражении ими во время беременности они могут оказывать пагубное действие на все системы и органы плода, особенно на его центральную нервную систему, повышая риск выкидыша, мертворождения и врожденных уродств ребенка, формирования пороков его развития, вплоть до инвалидности.
Часто поражение беременной женщины инфекциями торч-комплекса является прямым показанием к прерыванию беременности.
Кровь на наличие антител к TORCH-инфекция м правильнее всего сдавать еще до наступления беременности, при ее планировании.
Повторим, что наиболее опасным для плода является первичное заражение торч-инфекциями на фоне беременности, особенно на ранних ее сроках, поэтому если при обследовании на torch-инфекци и до беременности в крови женщины обнаруживаются антитела к этим инфекциями, то женщина может спокойно беременеть — ее ребенку с этой стороны ничто не угрожает. Если же перед беременностью антител к инфекциям ТОРЧ-комплекса не обнаруживается, значит, беременной женщине необходимо будет принимать дополнительные меры для того, чтобы обезопасить то них себя и своего будущего малыша.
Единственная ситуация, при которой токсоплазмоз представляет собой серьезнейшую опасность — это первичное заражение токсоплазмозом во время беременности.
Важно также то, что опасность представляет только токсоплазмоз, которым женщина заразилась во время текущей беременности. Это значит, что если женщина уже переболела токсоплазмозом до беременности (не менее чем за полгода до нее) ее будущему ребенку токсоплазмоз не угрожает. Более того, в трагической ситуации, когда из-за токсоплазмоза во время беременности женщина теряет ребенка, через полгода она может беременеть, уже не опасаясь токсоплазмоза.
Если же во время беременности заражение токсоплазмозом все же произошло, то многое зависит то того, на каком сроке беременности токсоплазмы попали в организм беременной женщины. Чем более ранним был срок беременности — тем больше риск тяжелых последствий при заражении плода токсоплазмозом, но, в то же время, тем меньше вероятность того, что это заражение произойдет.
И, наоборот, на более поздних сроках беременности процент передачи токсоплазмоза плоду очень высок (около 70%), но риск тяжелых поражений плода снижается.
Коварство краснухи в том, что заражение часто происходит во время инкубационного периода, когда болезнь еще никак себя не проявляет и человек не знает о том, что он болен. Однако после перенесенного заболевания краснухой организм человека вырабатывает устойчивый иммунитет, поэтому вторичного заражения краснухой не происходит.
При заражении краснухой беременной женщины эта безобидная инфекция становится смертельно опасной для плода. В начальной стадии беременности вирус краснухи чаще всего поражает нервную ткань плода, ткани глаза, сердце. В первом триместре краснуха беременной является показанием к прерыванию беременности. Если же заражение краснухой произошло во втором или третьем триместре беременности, то таких непоправимых последствий для плода, как правило, не возникает, но, тем не менее, возможно его отставание в росте и другие нарушения. В таких случаях проводится общеукрепляющая терапия, профилактика недостаточности плаценты.
Наконец, при заражении краснухой на последнем месяце беременности ребенок может родиться с проявлениями краснухи, после чего она протекает у него так же, как у детей, заразившихся после рождения, и тяжелых последствий обычно не вызывает.
Цитомегаловирусн ая инфекция — это обнаруженное только в ХХ веке вирусное инфекционное заболевание, возбудителем которого является цитомегаловирус (ЦМВ).
Цитомегаловирус может передаваться половым путем, через кровь, при грудном вскармливании. Влияние ЦМВ на человека зависит, прежде всего, от состояния иммунной системы: при здоровом иммунитете ЦМВ практически не представляет опасности, если же иммунитет снижен, то цитомегаловирус активизируется и может поражать практически все системы и органы зараженного человека. Большинство инфицированных ЦМВ людей переносят инфекцию, даже не замечая ее. Антитела к ЦМВ устойчивы и сохраняются на всю жизнь, повторных заболеваний почти никогда не возникает.
Однако так же, как в случае с остальными торч-инфекциями, если первичное заражение цитомегаловирусо м происходит при беременности, последствия могут быть катастрофическим и. Проблема усугубляется тем, что риск внутриутробной передачи ЦМВ довольно велик — цитомегаловирусн ая инфекция занимает одно из первых мест по внутриутробно му инфицированию плода. Причем инфицирование плода может произойти разными путями, и не, только от больной матери, но и от отца во время зачатия, так как в мужской сперме тоже содержится ЦМВ.
Однако чаще всего ЦМВ попадает в организм плода либо через плаценту, либо через плодные оболочки, то есть из организма матери. Заражение ребенка может произойти и во время родов, при прохождении через инфицированные родовые пути матери, и при кормлении грудью, но этот вариант гораздо менее опасен и к тяжелым последствиям для ребенка, как правило, не ведет.
При внутриутробном заражении цитомегаловирусн ая инфекция может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусн ой инфекцией.
Врожденная цитомегаловирусн ая инфекция может проявиться сразу после рождения ребенка такими пороками развития как недоразвитый головной мозг, водянка головного мозга, гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства.
Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью.
Иногда врожденная цитомегаловирусн ая инфекция проявляется только на 2—5-м году жизни инфицированного ребенка слепотой, глухотой, речевым торможением, отставанием в умственном развитии, психомоторными нарушениями.
Все это приводит к тому, что первичная цитомегаловирусн ая инфекция у беременной на ранних сроках беременности является показанием к искусственному прерыванию беременности.
Если же женщина была заражена цитомегаловирусн ой инфекцией ранее, а во время беременности произошло ее обострение, то таких страшных последствий не возникает: женщине назначается лечение антивирусными препаратами и иммуномодулято рами.
Следовательно, как и в случаях всех torch-инфекций, анализ на антитела к цитомегаловиру су необходимо сдать до наступления беременности. Если антитела не будут обнаружены, то женщине будет рекомендовано проводить ежемесячное исследование крови, которое не позволит упустить первичное заражение, наиболее опасное для плода.
Последней из инфекций ТОРЧ-комплекса является герпес. Строго говоря, герпес - это даже не болезнь, а целая группа вирусных инфекционных заболеваний. Известны две группы вирусов герпеса — герпес I и II типов.
В случае запущенного хронического течения болезни герпес обоих типов может проявляться поражениями не только кожи и слизистых, но и центральной нервной системы, глаз, внутренних органов.
При первичном заражении герпесом во время беременности, особенно на начальной ее стадии, когда закладываются все органы и системы будущего ребенка, герпесная инфекция может быть смертельно опасной для плода.
В этом случае втрое повышается риск неразвивающейся беременности и выкидышей, возможно развитие уродств у плода. Если заражение генитальным герпесом происходит во второй половине беременности, то увеличивается вероятность появления врожденных аномалий плода, таких как микроцефалия, патология сетчатки, пороки сердца, врожденная вирусная пневмония. Могут произойти преждевременные роды.
Кроме того, заражение плода ВПГ во внутриутробны й период может стать причиной тяжелых ситуаций, связанных с гибелью ребенка после рождения, детского церебрального паралича, эпилепсии, слепоты, глухоты.
Ребенок может заразиться герпесом не только внутриутробно, но и во время родов, проходя родовыми путями инфицированной матери. Это происходит, если во время беременности у женщины обостряется генитальный герпес, а высыпания локализуются на шейке матки или в половых путях. В случае если за четыре недели до родов у беременной женщины обнаруживается вирус герпеса, то роды, как правило, проводятся путем планового кесарева сечения, для того чтобы свести к минимуму риск инфицирования новорожденного.
Вывод напрашивается сам собой: обследование пары, планирующей беременность, на герпес, также должно проводиться еще до наступления беременности.
Если вирус герпеса будет обнаружен, врач назначит лечение, после которого инфекция не будет беспокоить ни будущую маму, ни будущего малыша. При необходимости лечение герпеса назначается и во время беременности, для этого, как правило, используются противовирусные средства, подавляющие активность вируса герпеса, а также препараты, укрепляющие иммунитет беременной женщины, особенно стимулирующие выработку организмом интерферона.

Рубрика: 6. Клиническая медицина
Дата публикации: 25.02.2014
Статья просмотрена: 958 раз
Важнейшим фактором развития внутриутробного инфицирования является период беременности, в котором происходит инфицирование беременной женщины. Так, в I триместре беременности риск инфицирования составляет 16 %, во II триместре — 49 %, а в III — 73 %.
Ключевые слова: внутриутробное инфицирование плода, беременные, фетопатия.
The most important factor of development of fetal infection is the pregnancy period, in for developed infection of the pregnant woman. So, in the I trimester of pregnancy the risk of infection makes 16 %, in the II trimester — 49 %, and in III — 73 %.
Keywords: fetal infection, pregnant women, fetopatiya.
Внутриутробная инфекция часто скрывается за такими диагнозами, как внутриутробная гипоксия, асфиксия, внутричерепная травма [4]. Многие инфекционно-воспалительные заболевания во время беременности имеют общие черты: инфицирование плода и новорожденного может быть вызвано как острой инфекцией матери, так и активацией хронической, персистирующей инфекции во время беременности; большая часть заболеваний беременных, приводящих к внутриматочной инфекции, протекает в латентной или субклинической форме; активация персистирующей инфекции возможна при любом нарушении гомеостаза в организме беременной [5].
Тяжесть заболевания у новорожденного имеет обратную зависимость. Выделены эмбриональный, фетальный и антенатальный этапы развития беременности. В эмбриональный этап беременности (I триместр) возникновение любого инфекционного процесса в организме матери является серьезной угрозой [1, 2]. В связи с незавершенным формированием маточно-плацентарного барьера эта угроза может реализоваться путем восходящего или гематогенного инфицирования плодного пузыря, что ведет к тяжелым воспалительным осложнениям и раннему выкидышу, или лежит в основе дальнейшей патологии беременности, обусловленной различными эмбриопатиями и пороками развития плода. При этом в первом случае в качестве этиологического фактора обычно выступает различная бактериальная инфекция, а во втором — вирусные агенты. Существование в ранние сроки беременности в формирующейся плаценте выраженного слоя цитотрофобласта препятствует проникновению к плоду некоторых возбудителей [3, 6].
Цель. Изучение особенностей течения беременности у женщин с высоким иском инфицирования плода.
Материал и методы исследования. Исследование основано на клинико-лабораторном исследования 209 беременных с высоким риском внутриутробного инфицирования плода. В 1 группу вошли 62 женщины группы высокого инфекционного риска, родивших детей без признаков ВУИ, во 2 группу — 68 беременных родивших детей с легкой формой ВУИ. 3 группа состояла из 69 матерей новорожденных с тяжелыми формами ВУИ.
Возраст обследованных беременных женщин колебался в пределах от 19 до 41 года. Средний возраст в 1 группе составлял 25,0±0,5 лет, во 2 группе — 25,9±0,6, в 3 группе 25,6±0,6. Подавляющее большинство беременных женщин приходится на период с 21 до 30 лет. Беременные женщины до 20 лет составили в 1 группе составили 12,9 %, во 2 группе — 9,6 %, в 3 группе 10,8 %, а на возраст 41 и старше — 0, 1,4 % и 1,4 % соответственно по группам.
Результаты и их обсуждение. Больные всех групп имели различные осложнения во время настоящей беременности. Во время беременности в I триместре гестации беременные 2 группы в 2,1 раза и 3 группы — в 3,3 раза чаще болели ОРВИ по сравнению с беременными 1 группы. Ранний токсикоз отмечался во всех трех группах, но чаще в всего в 3 группе. Частота угрозы прерывания наблюдалась у беременных 3 группы и превышала в 3,4 и 3,7 раз частоту таковой в 1 и 2 группах соответственно, а также у беременных 3 группы обострение герпесвирусной инфекции наблюдалось у трети беременных
Во II (фетальном) триместре беременности основные проявления внутриутробной инфекции включают в себя со стороны последа признаки воспалительной патологии в плодных оболочках и тканях плаценты; со стороны плода признаки аспирационной бронхопневмонии или генерализованного инфекционного процесса, различные виды фетопатий, а также задержку внутриутробного развития плода. Отмеченная патология может завершиться поздним самопроизвольным выкидышем или же служит причиной развития истмико-цервикальной или плацентарной недостаточности.
В II триместре гестации у беременных отмечалась анемия у большинства беременных, кроме этого в 3 группе — носительство простого герпеса, ЦМВ и уреаплазмоз отмечались чаще с высокой степенью достоверности P Подпишитесь на нашу рассылку: Подписаться

Т. В. Севастьянова, Ю.А. Батман
В зависимости от вирулентности возбудителя, массивности инфицирования и состояния макроорганизма результатом инфекционного процесса может явиться:
- элиминация возбудителя (ликвидация инфекции);
- носительство (латентная инфекция);
- инфекционная болезнь.
Инфекционный процесс в начальной стадии и латентная инфекция обычно не сопровождаются клинически значимыми изменениями состояния здоровья и, как правило, могут быть выявлены при помощи специальных лабораторных методов.
Инфекционная болезнь всегда имеет клинические проявления; их выраженность и специфичность определяются свойствами возбудителя, реактивностью макроорганизма и временем, прошедшим с момента заражения.
У взрослого человека и ребенка старшего возраста благодаря высокой эффективности иммунного ответа значительно чаще наблюдается абортивное или латентное течение инфекции. У детей младшего возраста чаще развивается инфекционная болезнь.
Беременность является уязвимым периодом, способствующим приобретению инфекций и инфекционных заболеваний. Снижение физиологических адаптационных механизмов в период беременности приводит к повышению риска инфицирования. При этом может быть инфицирована не только беременная женщина, но также возможна трансмиссия инфекционных агентов плоду или новорожденному. Риск инфицирования плода зависит от воздействующего микроорганизма, пути передачи, потенциала прохождения плацентарного барьера, времени воздействия и иммунного статуса матери/плода.
Важным звеном в понимании влияния инфекций во время беременности или в неонатальный период, а также обеспечения профилактических мероприятий по предотвращению трансмиссии от матери к ребенку являются пути передачи инфекции плоду или новорожденному. Инфекции плоду/новорожденному могут передаваться in utero (врожденные инфекции), во время родов или в неонатальный период (послеродовая инфекция) (табл. 2.1).
Следует отметить, что большинство инфекций не проходят через плаценту или это происходит крайне редко. Многие микроорганизмы могут инфицировать плод/новорожденного во время родов и после родов (табл. 2.2). Опосредованное влияние на плод могут оказывать инфекции репродуктивного тракта, такие как условно-патогенные микроорганизмы (эндогенные инфекции), а также инфекции, передающиеся половым путем (ИППП), которые могут быть причиной хориоамнионита, преждевременных родов, инфекционных заболеваний у новорожденного.
Группа инфекций, которые могут проникать через плаценту и непосредственно воздействовать на плод, представлена в таблице 2.3.
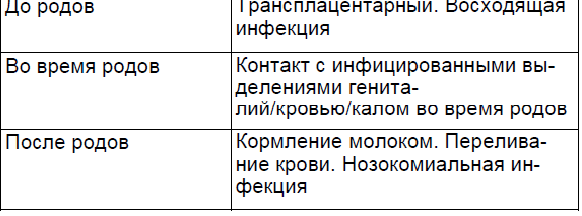
Пути распространения инфекций
Воздействие материнской инфекции на плод проявляется в прямом воздействии токсинов или микроорганизмов или в опосредованном контакте в результате нарушения функции плаценты или матки.
Следует также отметить, что при инфекционном заболевании у женщины во время беременности на эмбрион и плод действуют не только возбудители, но и токсические продукты, образующиеся при их распаде. А гипертермия и гипоксия у матери, которая может иметь место при остром процессе (и как следствие этого — образование токсических веществ), также негативно влияют на развивающийся плод и течение беременности.
Но не всегда наличие инфекционного процесса у матери сопровождается инфекционным поражением плода. Важным условием для инфицирования плода является наличие бактеремии или виремии у матери, а также длительность этой фазы, которая наиболее продолжительная при первичном инфицировании у матери, менее продолжительная — при рецидиве, и отсутствует при носительстве.
Первичная инфекция в период беременности представляет более серьезную угрозу для плода или новорожденного, нежели рецидивирующая или вторичная инфекция.
Появление материнской виремии с последующим инфицированием плода характерно для первичной инфекции краснухи. ЦМВ, как и простому герпесвирусу, характерна реактивация вируса в течение всей жизни с момента первичной инфекции, но рецидивирующие инфекции редко связаны с нежелательными последствиями для плода
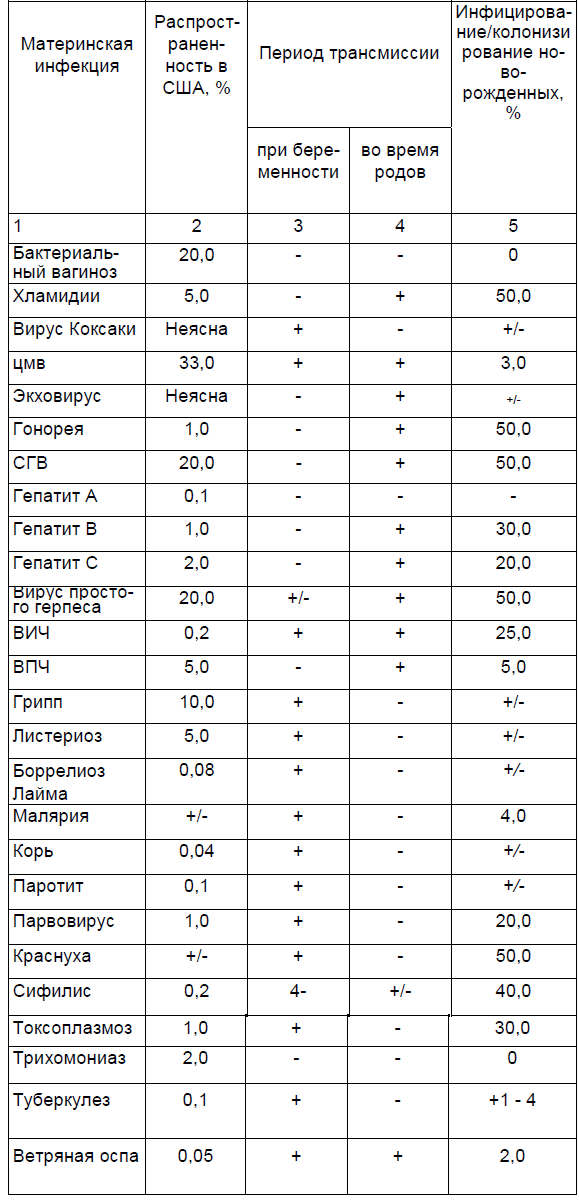
Перинатальная трансмиссия патогенов человека
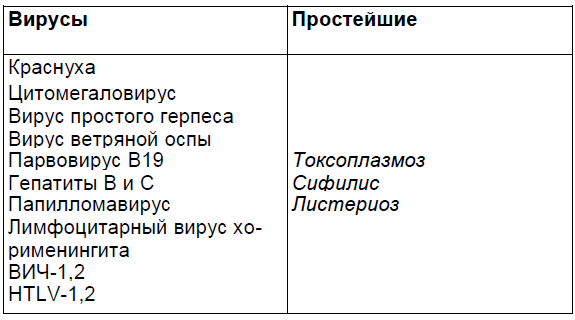
Инфекции периода беременности, способные повредить плод или новорожденного
Рецидивирующая инфекция, вызванная вирусом herpes simplex, является довольно частой и представляет значительный риск для новорожденного.
Т — Toxoplasma (токсоплазмоз);
О — Others (другие):
- сифилис;
- энтеровирусные инфекции;
- листериоз;
- парвовирус В19;
- человеческий папилломавирус;
- ветряная оспа;
R — Rubella (краснуха);
С — Cytomegalovirus (цитомегаловирус);
Н — Herpes simplex virus (вирус простого герпеса).
Возбудители данных инфекций вызывают у плода и новорожденных детей при внутриутробном заражении схожие клинические проявления, а впоследствии и стойкие структурные дефекты многих органов и систем, и особенно центральной нервной системы.
Наиболее распространенными клиническими признаками внутриутробной инфекции являются:
- задержка внутриутробного развития плода;
- гепатоспленомегалия;
- желтуха; сыпь;
- микроцефалия; гидроцефалия;
- тромбоцитопения;
- тяжелые неврологические нарушения.
Риск вертикальной трансмиссии и/или последствия для плода или новорожденного предопределяет гестационный срок беременности, в котором проявляется инфекция. Например, воздействие на плод краснухи в первый триместр беременности связано с высоким риском возникновения серьезных врожденных дефектов, таких как катаракта, аномалии сердца, сенсороневральная глухота, в то время как воздействие инфекции в более поздние сроки беременности или в послеродовом периоде создает меньшую угрозу. С другой стороны, воздействие на плод первичной цитомегаловирус-ной инфекции связано с риском возникновения нежелательных последствий в любом сроке беременности. В то же время проявление инфекции в период родов (при взаимодействии с инфицированными выделениями шейки матки) или в послеродовый период (через зараженное молоко матери) не связано с нежелательными последствиями, за исключением глубоко недоношенных или иммуноде-фицитных новорожденных.
Процент инфицирования плода в результате воздействия токсо-плазмоза матери зависит от времени проявления материнской инфекции: процент является низким (10%) при инфицировании в первые две недели после зачатия и увеличивается (более 90%), если инфицирование происходит в последние две недели беременности, а риск серьезных нежелательных последствий в результате токсоплазмоза намного выше при воздействии инфекции в ранние сроки беременности, нежели в поздние.
Появление генитальной герпесной инфекции в период родов создает риск неонатальной герпесной инфекции, заболеваемости и летальности новорожденных. С другой стороны, герпесная инфекция в ранние сроки беременности создает малую угрозу для плода. Проявление ветряной оспы в период родов или незадолго до них может быть причиной явной инфекции новорожденного, в то время как инфекция в первом и втором триместрах беременности связана с низким риском врожденного синдрома ветряной оспы (около 1%). Заболевание ветряной оспой во втором и третьем триместрах приводит к проявлению опоясывающего герпеса в детстве.
Некоторые перинатально приобретенные инфекции, такие как ВИЧ, не проявляются в форме острых инфекций в новорожденный период, а развиваются постепенно.
При развитии инфекции на ранних сроках гестации нередко формируются грубые пороки развития плода (эмбриопатия), несовместимые с жизнью; беременность часто заканчивается самопроизвольным выкидышем. При инфицировании после 8-12-й недели гестации эмбрио-/фетопатия может быть совместима с внутриутробной жизнью, однако до момента рождения в организме плода происходит ряд изменений, которые могут стать причиной мертворождения, тяжелого заболевания новорожденного или смерти в неонатальном периоде. При возникновении инфекции у плода во втором и третьем триместрах беременности могут выявляться как признаки инфекционного поражения отдельных органов плода (гепатит, миокардит, менингит/менингоэнцефалит, хориоретинит), так и симптомы генерализованной инфекции.
Исходы влияния инфекций на плод могут быть следующими:
- аборт или мертворождение;
- врожденные пороки развития;
- острое заболевание или летальность в неонатальный период;
- повреждения:
- очевидные при рождении;
- поздние проявления;
- бессимптомная инфекция.
Прерывание беременности. Большинство самопроизвольных прерываний беременностей в первом триместре является результатом хромосомных аномалий. Спонтанный выкидыш нормально развивающегося плода в первом триместре беременности происходит редко. Причиной ранних спонтанных выкидышей могут быть такие инфекции у беременной, как токсоплазмоз, сифилис, паротит, листериоз и парвовирус.
В отличие от выкидышей первого триместра, прерывание беременности во втором триместре часто связано с потерей нормально развивающегося плода и в большинстве случаев происходит в результате спонтанных преждевременных родов, разрыва околоплодных оболочек или гипоксии плода с последующими преждевременными родами. При исследовании плодов после спонтанных абортов второго триместра часто обнаруживаются гистологический хориоамнионит или колонизация микроорганизмами по сравнению с материалами, взятыми у женщин при индуцированных абортах, что указывает на связь преждевременных родов со скрытой инфекцией верхнего генитального тракта.
Мертворождение. В США мертворождение осложняет около 1% родов. Около 80% мертворожденных наблюдается до 37-й недели беременности, а половина из них — до 28-й недели. Этиология мертворождаемости, однако, не всегда ясна. Многие плоды раннего гестационного периода погибают в результате спонтанных преждевременных родов или разрыва околоплодных оболочек. Гистологические изменения плаценты с хориоамнионитом часто обнаруживаются в ассоциации с ранним мертворождением. Кроме того, у пациенток с мертворожденным плодом наблюдается повышенный риск возникновения послеродового эндометрита. Полученные данные позволяют предположить, что внутриматочная инфекция является главным фактором большинства мертворожде-ний, связанных как с преждевременными родами или разрывами оболочек, так и вызывающими гибель плода, что неизбежно ведет к рождению мертвого ребенка. Сифилис, парвовирус, краснуха, токсоплазмоз, малярия, боррелиоз Lyme, листериоз и стрептококки группы В являются главными факторами мертворождаемости.
Врожденные аномалии. Частота врожденных аномалий в общей популяции составляет 1-3%. Многие инфекции связаны с врожденными аномалиями, однако для подтверждения причин существуют лишь немногие доказательства. Следует отметить, что только сифилис, ветряная оспа и краснуха связаны с повышенной частотой врожденных аномалий. Эмбриопатия в результате ветряной оспы, характеризующаяся рубцами кожи, атрофией мышц, гипоплазией конечностей, осложняет около 3% беременностей матерей с острой инфекцией ( 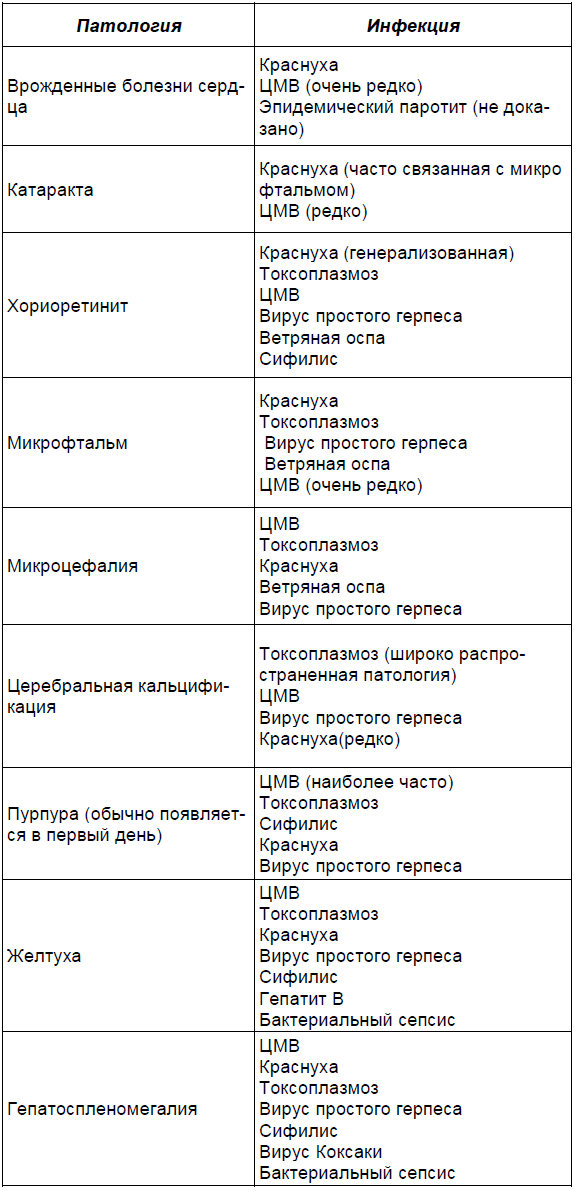
Связь клинической патологии с врожденной инфекцией
проявлений после родов и нет данных анамнеза материнской инфекции, трудно установить связь между врожденной и перинатальной инфекциями и состоянием здоровья в детском и взрослом периодах жизни.
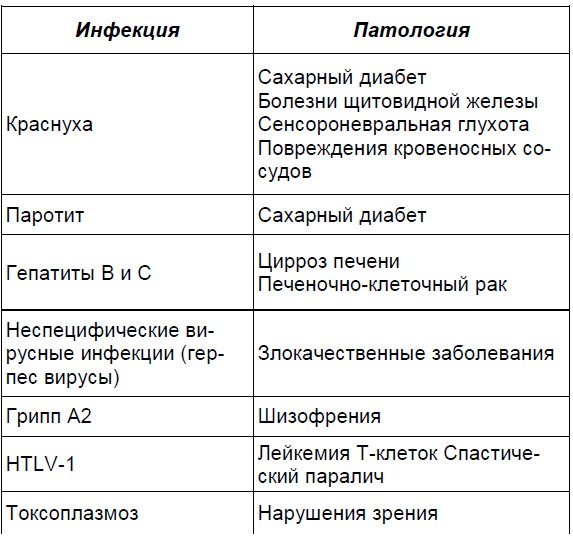
Возможные поздние последствия инфекций
Для установления возможного инфицирования плода/новорожденного вследствие материнской инфекции важны следующие моменты:
- распространенность инфекции;
- частота инфекции во время беременности;
- риск трансмиссии от матери плоду;
- период трансмиссии от матери плоду;
- факторы риска материнской и перинатальной инфекции;
- ранние и поздние последствия врожденной/перинатальной инфекции.
Читайте также:


