Инфекции кожных покровов и слизистых оболочек
Дерматовенерология – это раздел медицины, занимающийся диагностикой, лечением и профилактикой заболеваний кожи, а также инфекций, передающихся преимущественно половым путем.
По статистике, кожные заболевания занимают одно из первых мест по распространенности среди населения. Причин тому множество. Это могут быть наследственные, аллергические, иммунологические, инфекционные и многие другие факторы. Однако, нередко причиной кожных болезней является внутренняя патология. В этом случае незначительные изменения на коже оказываются первыми проявлениями тяжелых заболеваний, для определения которых чрезвычайно важна своевременная диагностика.
Дерматовенерология – это направление в медицине, которое изучает заболевания кожи и заболеваний передающихся половым путем, проявляющихся на кожных покровах.
Современная дерматовенерология – это область медицины, которая включает в себя ряд направлений:
- Дерматология, которая занимается заболеваниями кожи, волос, ногтей, а также слизистых оболочек рта и половых органов;
- Микология, занимающаяся грибковыми поражениями кожи, ногтей и слизистых;
- Венерология, которая имеет дело с венерическимии инфекциями, передающимися половым путем.
Эти заболевания чаще всего имеют проявления на коже и слизистых, поэтому их лечат дерматовенерологи.
Поводом для обращения к врачу дерматовенерологу может стать появление высыпаний на коже и слизистых оболочках, зуда шелушения, изменения цвета кожных покровов. При подозрении на наличии половой инфекции особенное внимание обращается на характер выделений из половых органов, изменения акта мочеиспускания, появление болей внизу живота. Немаловажно учитывать все половые связи, которые предшествовали заболеванию и обязательно обследоваться после выявления инфекции у полового партнера.
Очень часто венерические заболевания имеют стертую картину, протекают бессимптомно, поэтому при появлении даже малейших подозрений на заболевание следует обратиться к врачу, чтобы он назначил соответствующее обследование, а после установления диагноза назначил курс эффективной терапии.
- Появление сыпи, пятен, гнойных пузырьков на коже.
- Сильный зуд с появлением сыпи и покраснений на месте расчеса.
- Возникновение шелушений на коже
- Появление папиллом, бородавок, родинок.
- Выпадение волос, перхоть, на коже головы появилась отслаивающаяся корка.
- Изменился цвет ногтей, ногтевые пластины стали слоиться, деформироваться.
- Выделения с неприятным запахом из наружных половых органов.
- Боли внизу живота, над лобком и на пояснице;
- Болевые ощущения при мочеиспускании
- Появился зуд и жжение наружных половых органов.
Если вы обнаружили у себя первые признаки, характерные для дерматовенерологических заболеваний, это повод обратиться в отделение дерматовенерологи клиники МедЭлит за диагностикой и консультацией.
- Гнойничковые заболевания
- Фолликулиты, карбункулы, фурункулёзы
- Рожистое воспаление кожи
- Стрептококковые и стафилококковые инфекции
- Вирусные заболевания
- Герпес
- Контагиозный моллюск
- Папилломавирусные заболевания
- Бородавки
- Родимое пятно
- Родинки
- Папилломы
- Доброкачественные новообразования
- Заболевания волосяного покрова
- Себорея
- Угревая болезнь
- Хронические кожные заболевания
- Псориаз
- Нейродерматоз
- Дерматит
- Экзема
- Грибковые заболевания
- Лишай
- Кандидоз
- Микоз
- Паразитарные заболевания
- Педикулёз
- Чесотка
- Заболевания передающиеся половым путем
- Хламидиоз
- Кандидоз
- Уреаплазмоз
- Кондиломы
- Венерические заболевания
- Трихомониаз
- Гонорея
- Сифилис
В нашей клинике Вы можете в комфортных условиях и анонимно обследоваться, пройти лечение, а также провести превентивный курс терапии после случайных связей. Современное оборудование и квалифицированный медицинский персонал гарантируют эффективную помощь каждому пациенту.
В первый же прием, врач дерматовенеролог проведет опрос и осмотр пациента. В обязательном порядке назначается соответствующие диагностические методы. Для постановки точного диагноза используются следующие виды диагностических исследований:
- Дерматоскопия.
- Биопсия.
- ПЦР.
- Цитологическое исседование.
- Различные анализы.
Только после получения всех диагностических данных, врач может назначить соответствующее лечение, которое как правило, ограничивается медикаментозным вмешательством. Доверьте свое здоровье профессионалам клиники МедЭлит.
Дерматовенерология, достаточно щекотливая область, затрагивающая интимную жизнь в том числе, неслучайно многие пациенты смущаются идти к дерматовенерологу. Тем не менее, обращение к врачу при первых симптомах заболевания позволяет остановить развитие болезни на начальном этапе, сократить период выздоровления, уменьшить вероятность рецидива и негативных последствий для пациента.
Врачи - дерматовенерологи клиники МедЭлит могут в кратчайшие сроки могут диагностировать заболевание и наметить оптимальное лечение, которое позволит быстро вернуть себе прежнее качество жизни и предупредить возможные рецидивы заболеваний.
Любите себя, относитесь бережно к собственному здоровью! Чувствуйте себя уверенно с нашими специалистами. Мы поможем!
| В нашей клинике ведут прием квалифицированные дерматовенерологи с большим опытом практической работы, владеющие всеми современными методами диагностики и лечения. |
Любите себя, относитесь бережно к собственному здоровью! Чувствуйте себя уверенно с нашими специалистами. Мы поможем!
Запишитесь на прием ежедневно с 9 до 21: 8 495 646-07-47
Или оставьте ваш номер телефона, мы вам перезвоним в удобное для вас время
Наши специалисты обладают огромным опытом, современными знаниями и используют в своей ежедневной практике новейшие технологии диагностики и лечения.
Кожные инфекции — это группа заболеваний, которые объединяет поражение кожных покровов и наличие возбудителя инфекции (вируса, бактерии, паразита и др.).
Заболевание может возникнуть на коже в любом месте. Чаще всего фурункул образуется в тех местах, где сочетаются несколько условий: есть волосяные фолликулы, происходит повышенное потоотделение и трение. Обычно это шея, лицо, бедра.
У людей с ограниченной подвижностью поврежденная давлением кожа становится добычей инфекции, и в итоге образуются печально известные пролежни. К счастью, в наше время есть действенные средства борьбы с ними.
Опоясывающий лишай (опоясывающий герпес) - это вирусная инфекция, проявляющаяся болью и кожными высыпаниями.
Розовый лишай (болезнь Жибера) — это распространенное кожное заболевание, характерным признаком которого являются шелушащиеся розовые пятна.
Красный плоский лишай − это хроническое заболевание, поражающее кожу, слизистые оболочки, реже ногти.
Грибковые заболевания ногтей и стоп широко распространены. В России грибок ногтей имеется у каждого пятого человека, в Москве — у каждого четвертого.
Лишаи – это группа заболеваний кожи различного происхождения (вирусного, грибкового и т.д.), основным элементом которых являются воспалительные пятна и зудящие узелки.
Грибковые заболевания (микозы) возникают при размножении специфических грибков в организме человека.
Стригущий лишай (микроспория) - заразное кожное заболевание, которое вызывают паразитические грибки Microsporum canis и Trichophyton tonsurans.
Лечение грибковых заболеваний должно проходить под наблюдением дерматолога. Неправильно подобранные противогрибковые средства могут привести лишь к временному улучшению, не вылечив само заболевание.
Грибковые заболевания стоп чрезвычайно распространены – считается, что около 70% человек хотя бы раз в жизни столкнулись (или столкнутся) с ощущением зуда и жжения между пальцами ног, покраснением, трещинами и натоптышами, то есть, как говорят дерматологи, с симптомами микоза стоп, неприятного, но вполне излечимого заболевания.
Опасность грибка не только в том, что ногти на ногах пожелтеют и станут крошиться. Онихомикоз – серьезное заболевание, которое нуждается в длительном лечении.
Каким бы модным и стильным не был нейл-дизайн, главным компонентом его успеха во все времена является здоровье ногтей. Как избежать заражения грибком?
Грибок ногтей весьма заразен, но не ходить же все время в валенках! Узнайте о новом эффективном способе профилактики.
Ногти, пораженные грибковой инфекцией становятся тусклыми, меняют цвет и начинают крошиться. Но грибок ногтей - не только эстетическая проблема, он наносит вред здоровью.
Лечение грибка ногтей может быть не только эффективным, но и комфортным и экономичным.
Большое значение при выборе противогрибкового средства имеет стоимость и комфортность курса лечения.
Заразиться грибковой инфекцией легко, это может случиться в бассейне, в раздевалке спортзала или номере дорогой гостиницы. Конечно, заболевание излечимо, но для уничтожения грибка понадобится немало времени и терпения.
Как избавиться от грибка? Узнайте больше о правильном лечении грибковой инфекции.
Кожа ног шелушится и краснеет? Ногти темнеют и ломаются? … Возможно, это признаки грибковой инфекции!
Прямым курсом к здоровым ногтям! Лечитесь правильно, узнайте больше о курсовом лечении грибковой инфекции.
Одежда может в некоторой степени давить на кожу, что может спровоцировать появление новых высыпаний, поэтому выбирайте легкую, просторную, хлопчатобумажную.
Успешное лечение псориаза во многом зависит от соблюдения диетического режима, который должен быть физиологически полноценным по энергоценности, содержанию жиров и углеводов.
При псориазе хороший эффект дают хвойные, шалфейные ванны и ванны из семян льна. Для их приготовления потребуются экстракты или высушенные растения, которые продаются в аптеках.
В настоящее время чесотка остается одним из наиболее часто встречаемых паразитарных заболеваний кожи. В мире ежегодно чесоткой болеют более 300 миллионов человек. В России уровень заболеваемости в 2011 году составил 46 случаев на 100 000 тыс. населения.
ГЕРПЕСВИРУСНЫЕ ЗАБОЛЕВАНИЯ

Вирусы, относящиеся к семейству Herpesviridae (от греч. herpes - ползучий), способны вызывать опасные инфекции, рецидивирующие заболевания, трансплацентарные инфекции с возникновением врожденных уродств, потенциально летальные лимфопролиферативные заболевания.
Из более 100 описанных в настоящее время герпесвирусов 8 вызывают заболевания человека: вирус простого герпеса типа 1 (ВПГ 1), вирус простого герпеса типа 2 (ВПГ 2), вирус ветряной оспы/опоясывающего лишая (ВВО), цитомегаловирус человека (ЦМВЧ), вирус Эпштейна-Барр (ВЭБ), герпесвирусы человека типа 6 (ВГЧ 6) и типа 7 (ВГЧ 7) (выделяют у ВИЧ-инфицированных), типа 8 (ВГЧ 8) (вызывает саркому Капоши).
Этиология.
Вирусы простого герпеса являются крупными ДНК-геномными вирусами. Размеры вириона могут значительно варьировать (от 120 нм до 300 нм). Вирион состоит из 4-х основных структурных элементов: 1 - сердцевины, содержащей линейную двухцепочную ДНК и имеющей форму тора; 2 - капсида, окружающего сердцевину и включающего 162 капсомера; 3 - тегумеита, расположенного между капсидом и оболочкой вириона; 4 - трехслойной оболочки, содержащей многочисленные выросты или шипы. Репликация вируса происходит относительно быстро и требует около 18 часов.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ВПГ-ИНФЕКЦИИ.
Герпес простой, пузырьковый лишай кожных покровов и слизистых оболочек - наиболее часто встречающееся в популяции заболевание. Выделяют первичный, начальный, рецидивирующий и асимптомный ПГ.
Герпетический процесс проходит 4 последовательные стадии: 1)эритематозную, 2)везикулезную, 3)корковую/эрозивную, 4)клинического выздоровления, общая продолжительность которых составляет в среднем 7-14 дней.
По клинико-морфологическим проявлениям генитальный герпес подразделяется на 4 типа:
- первый клинический эпизод первичного ПГ (первичный герпес);
- первый клинический эпизод при существующем ПГ (начальный герпес);
- рецидивирующий ГГ (РГГ);
- бессимптомный ГГ.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА ВПГ-ИНФЕКЦИИ
Лабораторная диагностика заболеваний, вызванных ВПГ, включает комплекс методологических подходов, цель которых состоит в обнаружении маркеров герпесвирусной инфекции. К ним относятся: геном вируса, вирусные белки (антигены), инфекционные вирусные частицы, цитопатогенное действие на клетки, специфический иммунный ответ организма больного (антитела).

Опоясывающий лишай
Вирус ветряной оспы/опоясывающего лишая (варицелла зостер) (ВВО) является причиной двух клинически несходных заболеваний: ветряной оспы (ВО), которой переболевают практически все дети, и опоясывающего герпеса (ОГ), или опоясывающего лишая, клинические проявления которого наблюдаются, как правило, у людей зрелого возраста.
Поражению кожи нередко предшествуют продромальные явления: повышение температуры, чувство недомогания, общая слабость, головная боль и т.д. Параллельно с этим развивается чаще односторонняя невралгия определенной зоны иннервации. Клиническая картина отличается выраженным полиморфизмом. В течение первых суток после возникновения невралгии на гиперемированной и несколько отечной коже по ходу чувствительного нерва и его ветвей появляются единичные везикулы. Локализация поражений может быть разнообразная, они, как правило, носят односторонний характер. Содержимое везикул быстро мутнеет, образуются пустулы, эрозии, корки.
ЭТИОПАТОГЕНЕТИЧЕСКАЯ ТЕРАПИЯ ГЕРПЕС-ВИРУСНЫХ ЗАБОЛЕВАНИЙ ЧЕЛОВЕКА
В настоящее время не существует средств специфической терапии герпесвирусных инфекций, способных элиминировать возбудителя болезни. Противогерпетическая химиотерапия.
Наиболее эффективны противовирусные препараты из группы синтетических нуклеозидов (ацикловир, фамвир, валтрекс).
При герпесе в острый период взрослым рекомендовано применять гроприносин по 2 таблетки (1000 мг) 3 раза в сутки (50 мг/кг в сутки) 5 дней, а в период ремиссии при рецидивирующей инфекции – по 2 таблетки 1 раз в сутки до 6 месяцев.
Сегодня принято выделять три основных иммунокорригирующих направления: иммуномодуляция (индукторы интерферона), замещение (рекомбинантные генно-инженерные интерфероны) и стимуляция (герпетическая вакцина).
ПАПИЛЛОМОВИРУСНАЯ ИНФЕКЦИЯ
Инфицирование вирусом папилломы человека (ВПЧ) происходит при прямом контакте. ВПЧ относится к роду А семейства паповавирусов, геном представлен кольцевидной двухспиральной ДНК, не имеет оболочки, основная масса представлена структурными белками. Широкий диапазон разновидностей ВПЧ (более 60 типов ДНК ВПЧ) обусловливает возникновение разнообразных поражений кожи и слизистых оболочек.
Клинические формы
- Вульгарные бородавки на кистях
- Подошвенные бородавки
- Плоские бородавки
- Нитевидные бородавки (акрохориды)
- Бородавчатая эпидермодисплазия (веруциформная эпидермодисплазия Лвандовского-Лютца)
- Папилломы гортани
- Папилломы слизистой полости рта (локальная эпителиальная гиперплазия – болезнь Бека, папилломатозный невус
- Аногенитальные бородавки (остроконечные кондиломы) Интраэпителиальные неоплазии: бовеноидный папулез и болезнь Боуэна.
- Гигантская кондилома Бушке-Левенштейна.
Методы диагностики ВПЧ
Современные методы диагностики ВПЧ могут быть подразделены на классические, включая цитологический метод, гистологическое исследование биоптатов, кольпоскопию, определение антител к ВПЧ и молекулярно-генетические.
Лечение.
Ни один из современных методов не приводит к полному излечению и не гарантирует отсутствие рецидивов. Частота рецидивов составляет 20-30%. Известные методы лечения можно подразделить на несколько основных групп: деструктивные (электрокоагуляция, лазеродеструкция, химиодеструкция), цитостатические (5-фторурацил, проспидин, подофиллин, подофиллотоксин), противовирусные (гроприносин, эпиген), иммунологические (гроприносин, интерфероны и индукторы интерферонов), комбинированные.
КОНТАГИОЗНЫЙ МОЛЛЮСК
Этиология. Контагиозный моллюск – вирусный дерматоз, возбудителем которого является дерматотропный вирус контагиозного моллюска ВКМ (Molluscus contagiosum virus – MCV), сходный с возбудителем натуральной оспы, относится к семейству оспенных вирусов (Poxviridae), к подсемейству поксвирусов позвоночных (Сhordopoxviridae) род Molluscipoxvirus.
Клиника. Заболевание может возникнуть в любом возрасте, но наиболее часто поражаются дети от 1 года до 5 лет. Большее число заболевших отмечается в регионах с теплым влажным климатом. На коже туловища, в области паховых складок, на лице, в области ягодиц и других участках появляются папулезные высыпания жемчужно-белого, розового цвета и цвета нормальной кожи 1-2 мм в диаметре или узлы 5-10 мм с пупкообразным вдавлением в центре, заполненных роговыми массами.
Лечение. Этиологическое лечение отсутствует. Симптоматическое лечение включает выдавливание роговых масс браншами пинцета с последующим смазыванием 5% спиртовым раствором йода. Современные методы терапии – электрокоагуляция, криодеструкция, лазеротерапия, химическая деструкция с последующим смазыванием противовирусными мазями. При обширных и рецидивирующих поражениях необходимо изучать иммунный статус пациентов и проводить дифференцированную иммунокорригирующую терапию.
УЗ Городской клинический кожвендиспансер
Заведующая ДВО №3 Тарасевич Светлана Михайловна
справочника
Инфекционные болезни, фармакотерапия
Ящур – острая зоонозная вирусная инфекция, характеризующаяся лихорадкой, общей интоксикацией, специфическим везикулезно-эрозивным поражением слизистых оболочек и кожных покровов.
Первое клиническое описание ящура у животных сделал C. Fracastorius (1546), а у человека – M. Sagar (1764). Вирусная природа болезни предположена Ф. Леффлером и П. Фрошем (1897), и впоследствии окончательно доказана.
Болезнь встречается повсеместно. В Украине эпизоотии ящура были в 1952-1953 гг. и в 1965-1966 гг. Заболеваемость связана с профессией, чаще болеют работники животноводства (доярки, пастухи и др.), ветеринарный и зоотехнический персонал, рабочие мясокомбинатов, боен, предприятий по переработке животного сырья. В быту чаще болеют дети, обычно заражающиеся через молоко и молочные продукты.
Возбудитель ящура – Dermaphilus pectoris, мелкий РНК-содержащий вирус из семейства Picornaviridae. Известно 8 серотипов возбудителя. Вирус обладает высокой вирулентностью и дерматотропностью. Высокоустойчив во внешней среде, хорошо переносит высушивание и замораживание. При кипячении вирус гибнет в течение 3-5 минут. Быстро инактивируется под действием дезинфицирующих средств.
Резервуар и источники инфекции – дикие и домашние парнокопытные животные. Больные животные (чаще всего крупный рогатый скот) выделяют вирус во внешнюю среду со слюной, молоком, испражнениями, мочой. Человек заражается при употреблении сырых молочных продуктов или при непосредственном контакте с больным животным. Заболевание от человека к человеку не передается.
Естественная восприимчивость людей невысокая, постинфекционный иммунитет типоспецифический и сохраняется до полутора лет.
Возбудитель проникает в организм человека через слизистые оболочки ротовой полости, реже – дыхательных путей, ЖКТ, а также через повреждённые кожные покровы. В области входных ворот возникает первичный аффект в виде афты. Гематогенное диссеминирование возбудителя в организме приводит к его фиксации на эпителии слизистых оболочек ротовой полости, носа, уретры, кожных покровов кистей и стоп с формированием вторичных афт. Патоморфологические изменения при ящуре характеризуются развитием участков некроза кожи и слизистых оболочек, гнойно-некротических процессов в трахее, бронхах, уретре. В паренхиматозных органах – венозное полнокровие печени, почек, мозга, выраженные нарушения в миокарде.
Инкубационный период варьирует от 2 до 12 дней, чаще всего, 3-4 сут. Острое, часто внезапное начало заболевания проявляется ознобом, подъёмом температуры тела до высоких цифр, головной болью и миалгиями. Уже к концу первых суток возникает жжение во рту, сильное слюнотечение, иногда – боли при мочеиспускании. При осмотре больного отмечают покраснение глаз, увеличение и болезненность регионарных лимфатических узлов, резкую гиперемию и отёчность слизистой оболочки ротовой полости, на которой располагаются мелкие пузырьки (афты), наполненные прозрачным или мутным содержимым. Наибольшее их число локализуется на краях и кончике языка. Через 2-3 дня везикулы вскрываются, образуя поверхностные эрозии. Множественные эрозии могут сливаться между собой с образованием обширных эрозированных участков; жевание затруднено, появляется обильная саливация. Афты могут возникать на слизистой оболочке носа, влагалища, уретры, на конъюнктиве. Гемограмма в разгар заболевания характеризуется эозинофилией и лейкопенией. Период высыпаний длится около недели.
Классификация по МКБ-10: В 08.8.
Клинические формы: кожная, слизистая.
Течение: острое, затяжное.
Степени тяжести: стертая, легкая, средне-тяжелая, тяжелая.
Осложнения – пневмония, миокардит, сепсис, менингит возникают редко, как правило, при наслоении вторичной инфекции.
Пример формулировки диагноза: ящур, слизистая форма (полости рта), затяжное течение, тяжелая степень.
При постановке диагноза учитывают эпидемиологические данные и характерные проявления болезни. Основу серологической диагностики составляют РСК и РНГА в парных сыворотках с интервалом 7-8 дней, а также ИФА. Возможна постановка биологической пробы.
Дифференциальная диагностика
Дифференциальную диагностику следует проводить с ветряной оспой, герпетической инфекцией, афтозным стоматитом, энтеровирусными инфекциями, болезнью Бехчета.
Больные подлежат обязательной госпитализации на срок не менее 14 дней.
Этиотропные средства лечения отсутствуют. Главные лечебные мероприятия направлены на уход за полостью рта. Применяют средства местного действия, симптоматическую терапию. Пища больных должна быть полужидкой, легкоусвояемой. Применяют 0,5% оксолиновую, 0,5% флореналевую и/или 50% интерфероновую мазь, орошение полости рта раствором перманганата калия, 0,25% раствором новокаина. При поражении глаз – промывание 2% раствором борной кислоты, закапывание 15%-30% раствором сульфацила натрия. По показаниям назначают болеутоляющие средства, сердечнососудистые, антигистаминные препараты, витамины, проводят дезинтоксикационную терапию. При наслоении вторичной инфекции назначают антибиотики – цефотаксим 1 г 2 раза в сутки внутримышечно, цефтриаксон 1 г 2 раза в сутки внутримышечно, ампициллин 1 г 4 раза в сутки внутримышечно.
Основу составляет профилактика заболеваний среди домашних животных (вакцинация, карантинные меры, дезинфекция). Для специфической иммунизации животных используют инактивированные моно- и поливалентные вакцины. Больных животных изолируют и лечат; трупы павших животных сжигают. Необходимо строго соблюдать меры личной гигиены при уходе за животными. Запрещение употребления сырых молочных продуктов. Меры иммунопрофилактики людей не разработаны.
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний весьма разнообразны – проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке дать представление о многообразии и структуре заболеваний такого сложного и самого большого органа человека, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы попытаемся систематизировали все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками, псевдомонадами и другие;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями – туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают 6 инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов);
- Скарлатина (бета-гемолитический стрептококк группы А);
- Краснуха (тогавирус);
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3,4 типов), энтеровирусы Коксаки и ECHO;
- Инфекционная эритема (парвовирус В19);
- Детская розеола - внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6,7 типов).
Дифференциация указанных, так называемых, первичных экзантем – тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждениях – представлена ниже в двух таблицах, где по картине сыпи можно предварительно склониться к тому или иному диагнозу заболевания:
Таблица 1. Клиническая картина инфекционных болезней с сыпью
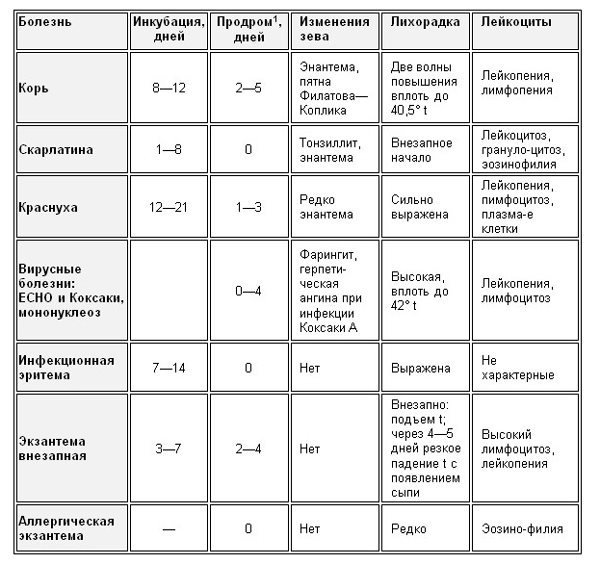
Примечание:
1 Продром – период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация
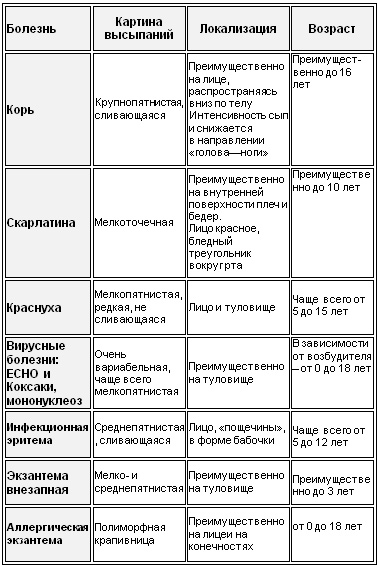
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами – сыпью – все же она может проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи. При этом в случаях с разными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и т.д.) они присутствуют обязательно и выражено, при других (краснуха, мононуклеоз и др.) – проявляются не всегда.
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду – в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи – ссадины, царапины, микротравмы, трещины – и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита , гнойничкового воспаления волосяной воронки или всего фолликула;
- Фурункулеза , локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер;
- Карбункулеза , багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов, с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней;
- Гидраденита , гнойного воспаления потовых желез, часто в подмышечных впадинах;
- Импетиго , поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей;
- Сухой стрептодермии , поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног, и оставляющих после себя временную депигментацию кожи;
- Эктимы , глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.
При лечении вышеизложенных кожных заболеваний у детей помимо специфической антибактериальной терапии почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы: стафилодермии, стрептодермии и стрептостафилодермии – в зависимости от возбудителя, которые в свою очередь подразделяются на поверхностные и глубокие формы.
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации – например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы , где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Рityrosporum orbicularis. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи: размером с ладонь;
- Дерматофитии , в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schonleinii);
- Кандидоз , вызывается дрожжеподобными грибками Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела;
- Глубокие микозы , в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) – в России встречаются достаточно редко, но с учетом открытости границ и любви соотечественников к путешествиям, эти виды микозов имеют тенденцию к учащению;
- Псевдомикозы , в виде эритразмы (Corynebacterium minutissum) или актиномикоза (Actinomyces israeli), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не вызывают поражения центральной нервной системы:
- Простой герпес , вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39-40 o С и высыпанием пузырьков в пораженных местах кожи;
- Бородавки , которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже – подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда – требуется соответствующее квалифицированное лечение у дерматолога. В любом случае: заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов, это
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами;
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения;
- Кожные высыпания у детей на фоне изменений нервной системы;
- Болезни сальных и потовых желез у детей;
- Гипо- и гипервитаминозы;
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и др.);
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Поражения кожи детей паразитарного характера
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие, регулярно действующие крупные социальные группы.
Приведем некоторые заболевания в порядке частоты заболеваемости:
Лечение указанных видов поражений кожи паразитарного специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность,
- инфекционные заболевания,
- патологически стерильные условия быта или разведение грязи и сырости в квартире,
- неправильное питание с множеством искусственных добавок,
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и пр.,
- постоянный радио- и электромагнитный фон: сотовые телефоны, бытовая электроника, высоковольтные линии и пр.,
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей:
- Контактный дерматит , бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и пр.) и биологической природы (фотодерматит, когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств;
- Атопический дерматит (АД) , сегодня проявление симптомов этого заболевания в возрастной период до 7 лет составляет 80%, конечно, это не означает, что 4 из 5 детей больны им в хронической форме. Наследственность играет в этом заболевании решающую роль: при обоюдном здоровье родителей – риск болезни ребенка составляет 20%, если этим заболеванием страдает один из родителей – до 50%, если оба – до 80%. В дерматологии выделяется три фазы развития заболевания: младенческая – до 3 лет, детская – до 7 лет, взрослая – от 8 лет. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АД очень длительное;
- Токсидермия , ее отличием от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница , характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке, ее причинами могут выступать природные раздражители (растения, насекомые), а так же холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла , тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема , хроническое рецидивирующее заболевание сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Неинфекционным заболеваниям кожи, как правило, характерно несколько разных причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре:
- Себорея , или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а так же при неправильном питании, гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale;
- Угри обыкновенные , или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов;
- Потница , возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом, безобидное заболевание, вылечиваемое устранением дефектов гигиены при помощи марганцовки, талька с цинком, настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз , в отличие от потницы не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (туберкулез, ревматизм и т.д.), плоскостопия и пр., и обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.

Читайте также:


