Иммард отзывы больных волчанкой
Владелец регистрационного удостоверения:
Контакты для обращений:
Лекарственная форма
рег. №: ЛСР-001058/09 от 12.02.09 - БессрочноФорма выпуска, упаковка и состав препарата Иммард
Таблетки, покрытые пленочной оболочкой белого или почти белого цвета, круглые, двояковыпуклые, с гравировкой "HCQS" на одной стороне.
| 1 таб. | |
| гидроксихлорохина сульфат | 200 мг |
Вспомогательные вещества: крахмал кукурузный, кальция гидрофосфат, тальк, кремния диоксид коллоидный, полисорбат 80, магния стеарат.
Состав оболочки: титана диоксид, макрогол, гипромеллоза, тальк.
10 шт. - блистеры (1) - пачки картонные.
10 шт. - блистеры (2) - пачки картонные.
10 шт. - блистеры (3) - пачки картонные.
10 шт. - блистеры (6) - пачки картонные.
Фармакологическое действие
Противомалярийный препарат, активно подавляет эритроцитарные формы (гематошизотропный препарат). Уплотняет лизосомальные мембраны и препятствует выходу лизосомальных ферментов, нарушает редупликацию ДНК, синтез РНК и утилизацию гемоглобина эритроцитарными формами плазмодия.
Оказывает также иммунодепрессивное и противовоспалительное действие, подавляет процессы, при которых образуются свободные радикалы, ослабляет активность протеолитических ферментов (протеазы и коллагеназы), лейкоцитов, хемотаксис лимфоцитов.
Фармакокинетика
Абсорбция препарата вариабельна. Период полуабсорбции - 3.6 ч (1.9-5.5 ч). Биодоступность - 74%.
T max в плазме крови - 3.2 ч (2-4.5 ч). После приема препарата внутрь в дозе 155 мг C max в плазме крови составляет 948 нг/мл, в дозе 310 мг - 1895 нг/мл.
Связывание с белками плазмы - 45%. Накапливается в тканях с высоким уровнем обмена (в печени, почках, легких, селезенке - в этих органах концентрация превышает плазменную в 200-700 раз; в ЦНС, эритроцитах, лейкоцитах) и в тканях, богатых меланином. В очень низких концентрациях обнаруживается в стенках ЖКТ. Проникает через плацентарный барьер, в незначительных количествах определяется в грудном молоке. V d в крови - 5 522 л, в плазме - 44 257 л.
Метаболизируется частично в печени с образованием активных дезэтилированных метаболитов.
T 1/2 - 50 дней, из плазмы - 32 дня. Выводится почками (23-25% в неизмененном виде) и с желчью (менее 10%). Выводится очень медленно и может длительно определяться в моче после прекращения лечения.
Показания препарата Иммард
- малярия: лечение острых приступов и подавляющая терапия малярии, вызванной Plasmodium vivax , Plasmodium ovale и Plasmodium malariae (исключая гидроксихлорохин-резистентные случаи) и чувствительными штаммами Plasmodium falciparum; радикальное лечение малярии, вызванной чувствительными штаммами Plasmodium falciparum;
- ревматоидный артрит;
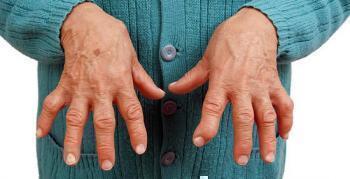
- системная красная волчанка, дискоидная красная волчанка;
- фотодерматоз;
- бронхиальная астма;
- синдром Шегрена.
| Код МКБ-10 | Показание |
| B50 | Малярия, вызванная Plasmodium falciparum |
| B51 | Малярия, вызванная Plasmodium vivax |
| B52 | Малярия, вызванная Plasmodium malariae |
| J45 | Астма |
| L56.2 | Фотоконтактный дерматит [berloque dermatitis] |
| L93.0 | Дискоидная красная волчанка |
| M05 | Серопозитивный ревматоидный артрит |
| M32 | Системная красная волчанка |
| M35.0 | Сухой синдром [Шегрена] |
Режим дозирования
Принимают внутрь во время приема пищи или запивая стаканом молока.
200 мг гидроксихлорохина сульфата эквивалентны 155 мг гидроксихлорохина основания.
При малярии в качестве подавляющей терапии взрослым назначают в дозе 400 мг/сут каждый 7 день; детям - 6.5 мг/кг еженедельно, но независимо от массы тела доза для детей не должна превышать дозу для взрослых (400 мг). Если условия позволяют, подавляющую терапию назначают за 2 нед. до возможного инфицирования. В ином случае можно назначить начальную двойную дозу: взрослым - 800 мг, детям - 12.9 мг/кг (но не более 800 мг), разделив дозу на 2 приема с интервалом 6 ч. Подавляющую терапию следует продолжать в течение 8 нед. после того как покинута эндемичная зона.
Лечение острого приступа малярии: для взрослых начальная доза - 800 мг, затем через 6-8 ч - 400 мг и по 400 мг на 2 и 3 дни лечения (в общей сложности - 2 г гидроксихлорохина сульфата). В качестве альтернативного метода может быть эффективной доза 800 мг - однократно.
Для детей общая доза составляет 32 мг/кг (но не более 2 г) и назначается в течение 3 дней: первая доза - 12.9 мкг/кг (но не более разовой дозы 800 мг), вторая доза - 6.5 мг/кг (но не более 400 мг) через 6 ч после первой, третья доза - 6.5 мг/кг (но не более 400 мг) через 18 ч после второй дозы, четвертая доза - 6.5 мг/кг (но не более 400 мг) через 24 ч после третьей дозы.
Доза для взрослых может быть рассчитана на 1 кг массы тела, также как и для детей.
Ревматоидный артрит: для взрослых начальная доза - 400-600 мг/сут, поддерживающая - 200-400 мг/сут.
Ювенильный артрит: максимальная доза - 6.5 мг/кг или 400 мг/сут (следует выбрать наименьшую дозу).
Системная красная волчанка и дискоидная красная волчанка: для взрослых начальная доза - 400-800 мг/сут, поддерживающая - 200-400 мг/сут.
Фотодерматоз: до 400 мг/сут. Лечение должно быть ограничено периодами максимальной солнечной экспозиции.
Побочное действие
Со стороны костно-мышечной системы: миопатия или нейромиопатия, приводящие к усиливающейся миастении и атрофии проксимальных групп мышц.
Со стороны ЦНС и периферической нервной системы: сенсорные нарушения, снижение сухожильных рефлексов, аномальная нервная проводимость; головная боль, головокружение, нервозность, психоз, эмоциональная лабильность, судороги.
Со стороны органов чувств: шум в ушах, тугоухость, фотофобия, нарушение остроты зрения, нарушение аккомодации, отек и помутнение роговицы, скотома; при длительном применении в высоких дозах - ретинопатия (в т.ч. с нарушением пигментации и дефектами полей зрения), атрофия зрительного нерва, кератопатия, дисфункция цилиарной мышцы.
Сo стороны сердечно-сосудистой системы: при длительной терапии препаратом в высоких дозах - миокардиодистрофия, кардиомиопатия, AV-блокада, уменьшение сократимости миокарда, гипертрофия миокарда.
Со стороны пищеварительной системы: тошнота, рвота (редко), снижение аппетита, абдоминальная боль спастического характера, диарея, гепатотоксичность (нарушение функции печени, печеночная недостаточность).
Со стороны системы кроветворения: нейтропения, апластическая анемия, агранулоцитоз, тромбоцитопения, гемолитическая анемия (у пациентов с дефицитом глюкозо-6-фосфатдегидрогеназы).
Со стороны обмена веществ: уменьшение массы тела, усугубление течения порфирии.
Дерматологические реакции: кожная сыпь (в т.ч. буллезная и генерализованная пустулезная), зуд, нарушение пигментации кожи и слизистых оболочек, обесцвечивание волос, алопеция, фотосенсибилизация, синдром Стивенса-Джонсона (многоформная экссудативная эритема), обострение псориаза (в т.ч. с лихорадкой и гиперлейкоцитозом).
Противопоказания к применению
- беременность;
- период лактации;
- детский возраст до 3 лет;
- длительная терапия в детском возрасте;
- повышенная чувствительность к компонентам препарата.
С осторожностью следует применять у пациентов с ретинопатией (в т.ч. макулопатией в анамнезе), нарушениями костномозгового кроветворения, заболеваниях ЦНС и сердечно-сосудистой системы, при психозе (в т.ч. в анамнезе), порфирии, псориазе, дефиците глюкозо-6-фосфатдегидрогеназы, при печеночной и/или почечной недостаточности.
таблетки 200 мг 30 шт.
Инструкция по применению
Немного фактов
Действующий компонент таблеток является противомалярийным средством, производным 4-аминохинолина. Его химическая формула состоит из восемнадцати молекул углерода, двадцати шести молекул водорода, одной молекулы хлора, трех молекул азота и одной молекулы кислорода. Лекарство входит в перечень жизненно важных лекарственных средств. Иммард – это лекарственное средство, которое назначается в лечении артритов (ревматоидный, ювенильный), при красной волчанке, фоточувствительности, малярии. Лекарство используется для терапии после консультации у соответствующего врача.
Фармакологические свойства
Иммард оказывает противомалярийное, иммуномодулирующее, противовирусное действие. Препарат стимулирует гибель плазмодия (эритроцитарных форм). Механизм воздействия лекарственного вещества до конца не изучен, но основное воздействие происходит за счет изменения активности ферментов, нормализации мембран лизосом, снижает выработку простагландинов, снижает фагоцитоз. Лекарственное средство нарушает строение ДНК и синтез РНК у вируса. После употребления таблетки активные вещества начинают выделяться в желудочно-кишечном тракте. Лекарство быстро всасывается и распределяется по нужным отделам в органах и тканях. Действующий компонент способен накапливаться в пораженных органах в высокой концентрации. Основной метаболизм происходит в печени, где образуются активные и неактивные метаболиты. Выводится из организма через пищеварительную и выделительную систему. Продукты распада являются неактивными продуктами. Выводится из организма очень медленно. Осторожно применяется у пациентов с нарушенной работой печени и почек, а также при патологии желудочно-кишечного тракта. Во время терапии нужно проводить обследование зрительной системы и консультироваться у окулиста. Аналогично во время терапии проводится контрольный осмотр состояния мышц скелета. При появлении мышечной слабости, нарушенных сухожильных рефлексов лекарственное средство отменяется. Во время терапии лучше воздержаться от занятия деятельностью, которая требует повышенной внимательности и управление автомобиля из-за снижения быстроты психомоторных реакций.
Состав и форма выпуска
Лекарство выпускается в виде таблеток для перорального приема. В состав одной таблетки входит активный компонент сульфат гидроксихлорохина. Его доза составляет двести миллиграммов. Таблетки выпускаются по десять, двадцать, тридцать, шестьдесят штук (дозировка двести миллиграммов) в упаковочной коробочке. Лекарство упаковано вместе с инструкцией по применению.
Показания к применению
Иммард назначается при артрите ревматоидном, красной волчанке, артрите ювенильном, при повышенном содержании кальция. Показания также являются малярия, повышенная чувствительность к ультрафиолетовым лучам. Назначается лекарственное средство после восемнадцати лет.

Побочные эффекты
Побочное действие Иммарда: слабость в мышцах, шум в ушах, тошнота, рвота, боль в животе, нарушение пищеварения, аллергическая реакция. У некоторых пациентов появляется спазм в кишечнике, метеоризм, развитие анемии, нарушение работы сердца, снижение аппетита, понижение массы тела, судорожные сокращения, эмоциональная нестабильность, отечность, изменение цвета роговицы. При подозрении на побочную реакцию пациенту нужно отменить прием и обратиться к врачу за симптоматической терапией. При развитии аллергической реакции нужно принять антигистаминные средства. Если в начале терапии появляется побочная реакция со стороны зрительной системы, то лекарственное средство сразу отменяется. Во время терапии проводится контроль анализов крови, чтобы избежать нежелательной реакции.
Противопоказания
Противопоказания Иммарда: беременность, грудное вскармливание, детский возраст (длительная терапия), аллергическая реакция на составляющие компоненты, повышенная сенсибилизация к действующему компоненту.
Применение при беременности
Употребление лекарственного средства во время беременности и грудного вскармливания возможно, если это жизненно необходимо для мамы и малыша. В остальных случаях использовать данную терапию не рекомендуется, из-за того что лекарство может вызвать повреждения центральной нервной системы у ребенка, пигментацию на теле, нарушение слуха. Во время лактации на время терапии лекарством нужно отменить грудное кормление, как правильно это сделать поможет гинеколог.
Способ и особенности применения
Препарат употребляется перорально. Перед приемом нужно провести осмотр у окулиста (срок годности заключения окулиста составляет шесть месяцев). Лекарство употребляется во время приема еды или можно запить молоком в объеме двести миллилитров. Дозировка лекарства индивидуальная, она зависит от вида заболеваний. Если лекарство используется для терапии малярии, то взрослым пациентам требуется четыреста миллиграммов в сутки на протяжении семи дней, у детей концентрация лекарства значительно ниже и подбирается из расчета массы тела. У взрослых пациентов миллиграммы могут быть рассчитаны так же как у детей исходя из массы тела. Длительность терапии зависит от течения болезни. Если лекарство используется для терапии артритов, то больному начинается четыреста миллиграммов в день, но дозирование может быть увеличено. Во время терапии непереносимости солнечных лучей, следует защищаться от прямого попадания на кожу ультрафиолетовых лучей, носить защитную одежду, использовать солнцезащитный зонтик. После основного курса терапии, при удовлетворительном результате врач может назначить поддерживающую терапию.
Совместимость с алкоголем
Во время лечения заболеваний использование Иммарда с алкоголем нельзя. Алкоголь изменяет выработку ферментов, нарушается метаболизм и процесс выведения.
Взаимодействие с другими лекарствами
Лекарственное взаимодействие Иммарда: лекарство повышает в плазме содержание дигоксина. Повышает в плазме концентрацию пеницилламина, вследствие чего возникает нарушение кровообращения, нарушается работа мочевой системы. Щелочи ускоряют выведение из организма лекарственного средства. При сочетании с гипогликемическими медикаментами изменяется их концентрация и воздействие на организм. Аминогликазиды повышают блокирующее воздействие на нервную проводимость в мышцах. Антациды понижают всасывание действующего компонента, поэтому временной интервал между приемами должен быть больше четырех часов. Глюкокортикостероиды и нейротоксические средства вызывают побочную реакцию на организм. Салицилаты вызывают гепатотоксичность.
Передозировка
Если нарушена инструкция приема лекарства, то у пациента развивается передозировка в виде изменений в работе сердца, головокружение, тошнота, рвота, нарушение пищеварения, нарушение четкости зрения, нарушение системы дыхания. Особенно явно проявляется передозировка у малышей, которая может привести к непоправимым последствиям. Поэтому при обнаружении передозировки лекарством нужно немедленно обратиться к врачу за помощью. Врач осуществит промывание желудка, назначит прием сорбентов, форсированный диурез, симптоматические средства. После устранения симптомов передозировку пациенту нужно находиться в условиях стационаре не меньше шести часов, перед выпиской произвести контроль натрия в крови.
Аналоги
У Иммарда есть один аналог – это Плаквенил. Он оказывает схожее терапевтическое воздействие на организм.
Условия продажи
Условия продажи Иммарда: по рецепту. Рецептурный бланк выписывает соответствующий квалифицированный врач.
Условия хранения
Лекарство требуется хранить при температуре не выше двадцати пяти градусов, без доступа солнечных лучей. Защищать упаковку от намокания. Хранить в аптечке, которая недоступна для малышей. Хранить в оригинальной упаковке.

Старейшая интернет-аптека в России. Работаем для вас eжедневно с 2000 года.
Лицензия аптеки ЛО-77-02-010329 от 18 июня 2019 г.
Е. Насонов, акад. Записал Б. Руденко.
Резкий поворот произошёл в современной ревматологии, области медицины, от которой зависят здоровье и жизнь миллионов людей. Ревматизм — одна из самых распространённых болезней. Академик РАМН Евгений Львович Насонов, директор НИИ ревматологии РАМН, рассказывает о совершенно новых подходах к лечению ревматоидного артрита.
Есть болезни редкие (орфанные, от лат. orfanus — сирота), число которых варьируется в пределах 100—200 случаев на миллион населения, а есть занимающие промежуточное положение между ними и распространёнными. Именно им сегодня медицина уделяет всё большее внимание. Это мировая тенденция. Впрочем, цифры — вещь достаточно условная. Согласно статистике Всемирной организации здравоохранения (ВОЗ), только в Европе около 100 млн человек страдают от различных ревматологических заболеваний. В США насчитывается около миллиона больных системной красной волчанкой, в России — сотни тысяч. Много это или мало? Ревматические заболевания вообще один из наиболее серьёзных факторов, влияющих на качество жизни и вызывающих утрату трудоспособности. Не случайно по объёму средств, которые затрачиваются в мире на разработку лекарств, ревматология лишь незначительно уступает онкологии — 40% против 50% (только 10% средств тратится на борьбу с прочими заболеваниями).
К сожалению, долгое время российские ревматологи не могли с достаточной достоверностью говорить о масштабах распространённости ревматических болезней в стране. Причина в особенности нашей медицинской статистики. Учёт ведётся, прежде всего, по наиболее опасным для жизни заболеваниям. Если, например, у пациента ишемическая болезнь сердца, то он и учитывается только по этой графе. Между тем примерно 30% больных ревматоидным артритом имеют также и ишемическую болезнь. Несколько лет назад мы в своём институте инициировали исследование: в 10—15 крупных городах пациенты с болями в суставах обязательно направлялись к ревматологу. Обследование прошли около 70 тысяч человек. И тогда обнаружилось, что распространённость ревматоидного артрита (одного из наиболее тяжёлых ревматических заболеваний) у нас точно такая же, как и во всём мире. Это примерно 800 тысяч больных! Такая же картина и с прочими ревматическими заболеваниями.
Связь ревматических болезней с нарушениями иммунной системы была установлена давно. В какой-то момент организм начинает вырабатывать антитела, атакующие собственные белки, инициируя хронический воспалительный процесс. Причины возникновения таких аутоиммунных заболеваний до сих пор остаются неясными — на этот счёт существует лишь ряд гипотез.
Длительное время врачи были вынуждены действовать методом проб и ошибок: назначать один препарат, если он не помогал, назначать новый и так далее до получения положительного результата. И лишь фундаментальные открытия последних лет в биологии, и в частности биологии молекулярной, дали возможность намного раньше, чем прежде, распознать болезнь и поставить правильный диагноз, а значит, эффективней на неё воздействовать. Кроме того, стали более понятны механизмы развития воспаления при ревматических заболеваниях. Проще говоря, мы получили возможность точно определять молекулярные мишени, по которым следует бить, чтобы победить болезнь. И соответственно появились новые лекарства, позволяющие избирательно поразить именно эти мишени.
Новые формы лекарственных препаратов представляют собой генно-инженерные моноклональные (синтезированные одним клеточным клоном) антитела, по структуре сходные с антителами человека. По этой причине их применение значительно — на порядки, снижает риск развития осложнений в процессе лечения.
За последние десять лет в мире было создано шесть генно-инженерных препаратов моноклональных антител. Ещё в конце 1990-х
годов ревматологи не могли предположить, что перемены произойдут настолько быстро и их результаты окажутся настолько эффективными. Если новые лекарства применять на ранней фазе заболевания, они могут вызвать то, что ранее было почти недостижимо: длительную ремиссию и даже (у некоторых пациентов) полное излечение.
Механизм действия новых препаратов таков. В организме человека существует группа веществ-медиаторов — цитокинов. Они вырабатываются клетками иммунной системы, в первую очередь лимфоцитами, и некоторые из них обладают провоспалительной активностью. То есть индуцируют развитие воспаления. Само по себе воспаление — это защитная реакция организма на травму, вирусную или бактериальную инфекцию. Чтобы побороть их, синтез воспалительных медиаторов необходим. В этом случае действие цитокинов следует считать положительным. Но проблема в том, что у пациента с ревматоидным артритом воспаление инициируется не чужеродными, а собственными белками и очень быстро переходит в хроническую фазу.
Как уже было сказано, первым препаратом нового класса, получившим широкое применение за рубежом и в нашей стране, стал ритуксимаб. Институт ревматологии уже четыре года ведёт специально созданный регистр больных системной красной волчанкой, которым было назначено это лекарство. И теперь на основании многочисленных наблюдений мы имеем возможность сделать совершенно определённые выводы. Препарат помогает очень тяжёлым больным, состояние которых другие средства и методики (например, экстракорпоральное очищение крови) существенно не улучшили. Кроме того, новый метод лечения вызывает намного меньше осложнений.
Теперь, когда появляются всё новые моноклональные антитела, в ревматологии возникла концепция персонифицированной медицины — индивидуальной терапии, ориентированной на лечение конкретного заболевания конкретного пациента, что раньше в принципе было невозможно. Вот тут-то огромную роль играют новые методы диагностики, позволяющие точно определить характер заболевания, на самой ранней стадии понять, какой именно спектр нарушений иммунной системы преобладает, и в зависимости от этого выбрать именно тот препарат, который поможет больному. Это самая актуальная, самая амбициозная цель современной ревматологии.
К величайшему сожалению, в нашей стране новые препараты для ревматологии на основе моноклональных антител не создаются и не производятся. Процесс создания и выведения такого препарата на рынок — чрезвычайно сложная задача, требующая колоссальных финансовых вложений, длительных и дорогостоящих клинических испытаний и высокого научного потенциала, который за последние десятилетия в России был утрачен. Но мы принимаем активное участие в международных клинических проектах по испытаниям новых лекарств. Сейчас в НИИ ревматологии испытывается более 40 различных веществ нового класса. Это большие международные программы, которые осуществляются по стандартным правилам, сложившимся в мире последние 30 лет. Они инициируются крупнейшими фармакологическими компаниями и рассчитаны на довольно длительный период — 5—7 лет. Надо сказать, что при всех сложностях финансирования здравоохранения сейчас в России сегмент дорогостоящих, инновационных методов лечения поддерживается государством. И в результате мы уже имеем свой собственный вполне успешный опыт использования шести новых препаратов.
Для оценки эффективности и безопасности новых методик мы создаём российский регистр больных с различными ревматическими заболеваниями, в базу данных которого входят все пациенты от Дальнего Востока до Калининграда. Вообще, подобные регистры существуют во всех развитых странах мира как неотъемлемый компонент медицинской помощи. В Дании, например, регистр охватывает до 95% пациентов, получающих лекарства. Пока мы таким охватом похвастаться не можем, но уже в 80 крупных клиниках и больницах по всей стране существуют Центры терапии генно-инженерными биологическими препаратами, тесно связанные с нашим институтом.
Конечно, мы отчётливо представляем, что речь вовсе не идёт о панацее: определённый процент больных, которым новые лекарства помогают недостаточно, присутствует всегда — однако такого мощного скачка в лечении тяжёлых, потенциально смертельных случаев в ревматологии не было со времени появления глюкокортикоидных гормонов.
Борьба с ревматическими заболеваниями сегодня не ограничивается разработкой медикаментозных средств. Очень мощно развивается хирургическое лечение. Операции по замене поражённых суставов — коленных, тазобедренных — искусственными стали вполне обычными. В США ежегодно проводится до 400 тысяч подобных операций, восстанавливающих подвижность и возвращающих больных к полноценной жизни. У нас количество таких операций меньше, но число их увеличивается с каждым годом. Искусственные суставы в принципе мало чем отличаются от естественных и нормально функционируют на протяжении всей последующей жизни. Операции проводятся под местной анестезией. Это очень важно, поскольку больные ревматоидным артритом, как правило, имеют немало сопутствующих заболеваний, когда общий наркоз крайне нежелателен. За счёт этого количество противопоказаний к хирургической помощи снизилось до нуля. Сейчас разработаны методы, позволяющие оперировать практически все суставы, поскольку состояние любого из них — вопрос качества жизни человека. У нас есть больные, которым приходилось заменять не один, а пять-шесть суставов, и пациент не только возвращался к нормальной жизни, но и возобновлял занятия спортом.
Ревматические заболевания включают более 200 болезней, от артрита до поражений суставов и соединительной ткани. Примерно половина из них связана с нарушениями функционирования иммунной системы. Одно из самых тяжёлых — классическое аутоиммунное заболевание системная красная волчанка, при котором в отличие от прочих недугов этого класса поражаются практически все органы и системы.
Как правило, о начале ревматической болезни сигнализирует опухание, боль в суставах и даже общее состояние нездоровья — быстрая утомляемость и слабость. Точный диагноз больному может поставить только специалист на основе исследований. Поэтому к врачу следует обращаться при первых же признаках недомогания.
Причин, вызывающих ревматизм, немало: генетическая предрасположенность, образ жизни и род занятий, травмы и физические нагрузки, инфекционные болезни, нарушения гормональной регуляции. Риск заболеть повышается с возрастом. Однако сегодня медицина совершенно определённо называет два важнейших фактора: избыточный вес и курение.

Действующее вещество:
Содержание
Фармакологические группы
Нозологическая классификация (МКБ-10)
3D-изображения
Состав
| Таблетки, покрытые пленочной оболочкой | 1 табл. |
| активное вещество: | |
| гидроксихлорохина сульфат | 200 мг |
| вспомогательные вещества: лактозы моногидрат; повидон (К25); крахмал кукурузный; магния стеарат; Opadry OY-L-28900 (гипромеллоза, макрогол 4000, титана диоксид (Е171), лактозы моногидрат) |
Описание лекарственной формы
Фармакологическое действие
Фармакодинамика
Плаквенил обладает противомалярийными свойствами и также оказывает противовоспалительное и иммунодепрессивное действие при хронической дискоидной или системной красной волчанке ( СКВ ) и остром и хроническом ревматоидном артрите (РА). Механизм его действия при малярии, СКВ и РА до конца не известен.
Гидроксихлорохин обладает свойствами умеренного иммуносупрессора, подавляя синтез ревматоидного фактора и компонентов реакции острой фазы. Он также накапливается в лейкоцитах, стабилизируя лизосомальные мембраны, и подавляет активность многих ферментов, в т.ч. коллагеназы и протеаз, которые вызывают распад хряща.
Эффективность при СКВ и РА связывается со следующими противовоспалительными и иммуномодулирующими эффектами гидроксихлорохина:
- повышение внутриклеточного рН приводит к замедлению антигенного ответа и уменьшает связывание пептидов рецепторов главного комплекса гистосовместимости (ГКГ). Меньшее количество рецепторов антиген-ГКГ достигает поверхности клетки, что приводит к снижению аутоиммунного ответа;
- снижение активности фосфолипазы А2 при высоких концентрациях, лизосомальных ферментов;
- снижение концентраций цитокинов ИЛ-1 и ИЛ-6 , ведущее к уменьшению клинических и лабораторных показателей аутоиммунного ответа. Так как отсутствует нарушение синтеза интерферона гамма, эти эффекты могут быть связаны с селективным воздействием на цитокины;
- ингибирование пре- и/или посттранскрипции ДНК и РНК .
Препарат активно подавляет бесполые эритроцитарные формы, а также гаметы Plasmodium vivax и Plasmodium malariae, которые исчезают из крови почти одновременно с бесполыми формами. Плаквенил не действует на гаметы Plasmodium falciparum. Плаквенил неэффективен в отношении резистентных к хлорохину штаммов Plasmodium falciparum, а также неактивен в отношении внеэритроцитарных форм Plasmodium vivax, Plasmodium malariae и Plasmodium ovale и поэтому не может предупредить заражение этими микроорганизмами при его назначении в профилактических целях, а также не может предотвратить рецидива заболевания, вызванного этими возбудителями.
Фармакокинетика
После приема внутрь гидроксихлорохин быстро и почти полностью всасывается. У здоровых добровольцев после однократной дозы 400 мг Cmax гидроксихлорохина в плазме достигалась через 1,83 ч и колебалась от 53 до 208 нг/мл. Связывание с белками плазмы — 45%. Среднее значение T1/2 из плазмы варьирует в зависимости от времени, прошедшего после приема препарата следующим образом: 5,9 ч (от достижения Cmax до 10 ч); 26,1 ч (от 10 до 48 ч) и 299 ч (от 48 до 504 ч ). В печени он частично превращается в активные этилированные метаболиты. Неизмененный препарат и его метаболиты хорошо распределяются в организме. Объем распределения составляет 5–10 л/кг. Препарат накапливается в тканях с высоким уровнем обмена (в печени, почках, легких, селезенке — в этих органах концентрация превышает плазменную в 200–700 раз; ЦНС , эритроцитах, лейкоцитах), а также в сетчатке глаза и тканях, богатых меланином. Гидроксихлорохин и его метаболиты выводятся в основном с мочой и в меньшей степени — с желчью. Выделение препарата медленное, терминальный T1/2 составляет около 50 дней (из цельной крови) и 32 дня (из плазмы). За 24 ч с мочой выводится 3% от введенной дозы препарата.
Гидроксихлорохин проникает через плацентарный барьер и в незначительных количествах обнаруживается в грудном молоке.
Показания препарата Плаквенил
ювенильный ревматоидный артрит;
красная волчанка (системная и дискоидная);
малярия (за исключением вызванной хлорохинрезистентными штаммами Plasmodium falciparum):
- для профилактики и лечения острых приступов малярии, вызванной Plasmodium vivax, Plasmodium ovale и Plasmodium malariae, а также чувствительными штаммами Plasmodium falciparum;
- для радикального лечения малярии, вызванной чувствительными штаммами Plasmodium falciparum.
Противопоказания
гиперчувствительность к производным 4-аминохинолина;
наследственная непереносимость лактозы, недостаточность лактазы, галактоземия или синдром мальабсорбции глюкозы/галактозы (из-за присутствия в составе препарата лактозы).
детский возраст при необходимости длительной терапии (у детей имеется повышенный риск развития токсических эффектов);
зрительные расстройства (снижение остроты зрения, нарушение цветового зрения, сужение полей зрения), одновременный прием препаратов, способных вызывать неблагоприятные офтальмологические реакции (опасность прогрессирования ретинопатии и зрительных расстройств);
гематологические заболевания ( в т.ч. и в анамнезе);
тяжелые неврологические заболевания, психозы ( в т.ч. и в анамнезе);
поздняя кожная порфирия (риск обострения), псориаз (риск усиления кожных проявлений заболевания), одновременный прием препаратов, способных вызывать кожные реакции;
почечная недостаточность и/или печеночная недостаточность, гепатит, одновременный прием препаратов, способных неблагоприятно влиять на функцию печени и/или почек (при тяжелых нарушениях функции почек или печени доза должна подбираться под контролем плазменных концентраций гидроксихлорохина);
тяжелые желудочно-кишечные заболевания;
гиперчувствительность к хинину (возможность перекрестных аллергических реакций).
Применение при беременности и кормлении грудью
Гидроксихлорохин проникает через плаценту. В отношении его применения во время беременности данные ограничены. Следует отметить, что 4-аминохинолины в терапевтических дозах могут вызывать внутриутробные повреждения ЦНС , в т.ч. слухового нерва (нарушения со стороны слуха и вестибулярного аппарата, врожденная глухота), кровоизлияния в сетчатку глаза и аномальную пигментацию сетчатки. Поэтому следует избегать применения гидроксихлорохина при беременности, за исключением случаев, когда потенциальная польза для матери превышает риск для плода.
Следует тщательно взвешивать необходимость применения препарата во время кормления грудью, т.к. показано, что он в небольших количествах выделяется в материнское молоко, а маленькие дети особенно чувствительны к токсическим эффектам 4-аминохинолинов.
Побочные действия
Со стороны органа зрения: может развиваться, хотя и редко, ретинопатия с изменениями пигментации и дефектами в полях зрения. В ранней форме эти явления обычно обратимы после прекращении приема гидроксихлорохина. Если состояние остается недиагностированным и поражения сетчатки продолжают развиваться дальше, то может возникнуть риск их прогрессирования даже после отмены препарата.
Изменения сетчатки вначале могут быть бессимптомными, или проявляться скотомами парацентрального или перицентрального типов, преходящими скотомами и нарушениями цветового зрения.
Возможны изменения роговицы, включая отек и помутнение. Они могут быть бессимптомными или вызывать такие нарушения зрения, как появление ореолов, нечеткость зрения или фотофобия. При прекращении лечения эти изменения могут подвергнуться обратному развитию.
Также могут возникать нарушения зрения, связанные с нарушениями аккомодации, являющиеся дозозависимыми и обратимыми.
Со стороны кожных покровов: иногда встречаются кожные высыпания; описаны также зуд, изменения пигментации кожи и слизистых оболочек, обесцвечивание волос и алопеция. Эти изменения обычно быстро проходят после прекращения лечения. Сообщалось о развитии буллезной сыпи, включая очень редкие случаи мультиформной эритемы и синдрома Стивенса-Джонсона, фоточувствительности и отдельных случаев эксфолиативного дерматита.
Очень редкие случаи острого генерализованного экзантематозного пустулеза (ОГЭП) необходимо отличать от псориаза, хотя гидроксихлорохин может провоцировать и обострение псориаза. ОГЭП может сопровождаться повышением температуры и гиперлейкоцитозом. После отмены препарата исход обычно благоприятный.
Со стороны ЖКТ : тошнота, диарея, анорексия, боли в животе и редко рвота. Эти симптомы обычно проходят сразу же после снижения дозы или отмены препарата.
Со стороны гепатобилиарной системы: при длительном применении в больших дозах возможно развитие гепатотоксического действия. Есть сообщения о единичных случаях нарушений функции печени и нескольких случаях внезапно развившейся печеночной недостаточности.
Со стороны ЦНС : нечасто — головокружение, шум в ушах, потеря слуха, головная боль, раздражительность, эмоциональная неустойчивость, психозы, судороги, мышечная слабость, атаксия.
Со стороны периферической нервной системы и мышц: отмечены случаи миопатии скелетных мышц или нейромиопатии, ведущие к прогрессирующей слабости и атрофии проксимальных мышечных групп. Миопатия может быть обратимой после отмены препарата, но для полного восстановления может потребоваться несколько месяцев. Одновременно могут наблюдаться слабые сенсорные изменения, подавление сухожильных рефлексов и снижение нервной проводимости.
Со стороны сердечно-сосудистой системы: имеются редкие сообщения о развитии кардиомиопатии.
Хроническая кардиальная токсичность может быть заподозрена при обнаружении нарушений проводимости (блокада ножек пучка Гиса/нарушение AV проводимости) или гипертрофии обоих желудочков. При отмене препарата возможно обратное развитие этих изменений.
Со стороны органов кроветворения: редко отмечались случаи угнетения костномозгового кроветворения. Сообщалось о редких случаях анемии, в т.ч. апластической, агранулоцитоза, лейкопении и тромбоцитопении.
Гидроксихлорохин может провоцировать или вызывать обострение порфирии.
Со стороны иммунной системы: крапивница, ангионевротический отек, бронхоспазм.
Взаимодействие
Дигоксин. Сообщалось о том, что гидроксихлорохин способен увеличивать плазменные концентрации дигоксина, поэтому, во избежание развития гликозидной интоксикации при одновременном приеме этих препаратов, необходимо снижать дозу дигоксина под контролем его плазменных концентраций.
Препараты, используемые для лечения сахарного диабета. Поскольку гидроксихлорохин может усиливать эффекты инсулина и пероральных гипогликемических средств, может потребоваться уменьшение доз этих гипогликемических препаратов при начале приема гидроксихлорохина.
Антациды. Могут уменьшать абсорбцию гидроксихлорохина. Поэтому при одновременном применении антацидов и гидроксихлорохина интервал между их приемом должен составлять не менее 4 ч.
У гидроксихлорохина также нельзя исключить перечисленных ниже взаимодействий с другими ЛС , которые были описаны для хлорохина, но пока не наблюдались при приеме гидроксихлорохина.
Аминогликозиды. Потенцирование их прямого блокирующего действия на нервно-мышечную передачу.
Циметидин. Подавляет метаболизм антималярийных препаратов, что может привести к повышению их плазменных концентраций и увеличить риск развития их побочных эффектов, особенно токсических.
Неостигмин и пиридостигмин. Антагонизм действия.
Любая интрадермальная человеческая диплоидно-клеточная вакцина против бешенства. Уменьшение образования антител в ответ на первичную иммунизацию интрадермальной человеческой диплоидно-клеточной вакциной против бешенства.
Способ применения и дозы
Примечание: все дозы приведены для гидроксихлорохина сульфата, и не эквивалентны дозам для основания.
Внутрь, во время еды или запивая стаканом молока.
Лечение РА. Гидроксихлорохин обладает кумулятивной активностью. Для проявления его терапевтического действия необходимо несколько недель приема препарата, в то время как побочные эффекты могут проявляться относительно рано. Необходимый терапевтический эффект развивается после нескольких месяцев приема препарата. В случае отсутствия объективного улучшения в состоянии больного в течение 6 мес приема гидроксихлорохина, применение препарата следует прекратить.
У пациентов, способных принимать 400 мг ежедневно
Первоначально — по 400 мг ежедневно, в несколько приемов. При достижении очевидного улучшения состояния доза может быть снижена до 200 мг. При уменьшении эффекта поддерживающая доза может быть увеличена до 400 мг.
Использование препарата Плаквенил для комбинированной терапии РА. Плаквенил может безопасно использоваться в комбинации с ГКС , салицилатами, НПВП , метотрексатом и другими терапевтическими средствами второго ряда. После нескольких недель применения препарата Плаквенил дозы ГКС и салицилатов могут быть уменьшены или может быть прекращен прием этих препаратов. Дозы ГКС должны снижаться постепенно каждые 4–5 дней: доза кортизона — не более чем на 5–15 мг, доза гидрокортизона — не более чем на 5–10 мг, доза преднизолона и преднизона — не более чем на 1–2,5 мг, доза метилпреднизолона и триамцинолона — не более чем на 1–2 мг и дексаметазона — не более чем на 0,25–0,5 мг.
Лечение СКВ . Первоначальная средняя доза у взрослых составляет 400 мг 1 или 2 раза в сутки. Он должен назначаться в течение нескольких недель или месяцев в зависимости от реакции пациента. Для продолжительной поддерживающей терапии достаточно применение препарата в меньшей дозе — от 200 до 400 мг.
Профилактика острых приступов малярии, вызванных P. malariae, и чувствительными штаммами Plasmodium falciparum
Взрослым — 400 мг еженедельно в один и тот же день недели.
Лечение острых приступов малярии
Для взрослых за начальной дозой 800 мг следует доза 400 мг через 6 или 8 ч, а затем — по 400 мг в 2 последующих дня (в общей сложности — 2 г гидроксихлорохина сульфата).
Альтернативный способ лечения: была доказана также эффективность однократного приема 800 мг.
первая доза — 12,9 мг/кг (однократный прием не более 800 мг); вторая доза — 6,5 мг/кг (не более 400 мг) через 6 ч после первой; третья доза — 6,5 мг/кг (не более 400 мг) через 18 ч после второй дозы;четвертая доза — 6,5 мг/кг (не более 400 мг) через 24 ч после третьей дозы.
Радикальное лечение малярии, вызванной Plasmodium malariae и Plasmodium vivax
Для радикального лечения малярии, вызванной Plasmodium malariae и Plasmodium vivax, необходим одновременный прием производных 8-аминохинолона.
Передозировка
Передозировка 4-аминохинолинов особенно опасна у детей, даже 1–2 г препарата могут привести к смертельному исходу.
Симптомы: головная боль, нарушения зрения, коллапс, судороги, гипокалиемия, нарушения ритма и проводимости, за которыми следует остановка сердца и дыхания.
Лечение: т.к. эти эффекты могут развиться очень быстро после принятия большой дозы препарата, в этих случаях следует немедленно начинать проведение соответствующих мер. Должна быть немедленно проведена индукция рвоты или промывание желудка через зонд. Для замедления абсорбции — назначение активированного угля в дозе, как минимум в 5 раз превышающей принятую дозу препарата. Целесообразно парентеральное введение диазепама (описано уменьшение кардиотоксичности хлорохина на его фоне).
При необходимости следует проводить искусственную вентиляцию легких и противошоковую терапию.
После купирования симптомов передозировки требуется продолжение постоянного медицинского наблюдения в течение не менее 6 ч.
Особые указания
Перед началом длительного курса лечения препаратом следует провести тщательное обследование обоих глаз. Обследование должно включать определение остроты зрения, осмотр глазного дна, оценку цветового зрения и полей зрения. Во время терапии такое обследование должно проводиться не реже 1 раза в 6 мес.
Обследование должно быть более частым в следующих ситуациях:
- при почечной недостаточности;
- при суммарной дозе свыше 200 г;
- у лиц пожилого возраста;
- при сниженной остроте зрения.
При возникновении любых зрительных расстройств (снижение остроты зрения, изменение цветового зрения) препарат следует немедленно отменить и вести тщательное наблюдение за состоянием зрения пациента, т.к. изменения сетчатки (и зрительные расстройства) могут прогрессировать даже после отмены препарата.
Рекомендуется соблюдать осторожность при назначении гидроксихлорохина больным с заболеваниями печени и почек, у которых может потребоваться снижение доз препарата, а также в связи с возможностью воздействия препарата на функцию этих органов (при тяжелых нарушениях функции почек или печени доза должна подбираться под контролем плазменных концентраций гидроксихлорохина).
У больных, получающих длительное лечение, периодически следует проводить полный анализ крови, при возникновении гематологических нарушений гидроксихлорохин должен быть отменен.
Дети особенно чувствительны к токсическим эффектам 4-аминохинолинов, поэтому следует тщательно следить за тем, чтобы гидроксихлорохин хранился в местах, недоступных для детей.
Все больные, длительно получающие препарат, должны периодически обследоваться у невролога в отношении функций скелетных мышц и выраженности сухожильных рефлексов. При возникновении слабости в мышцах препарат следует отменить.
Плаквенил неэффективен в отношении резистентных к хлорохину штаммов Plasmodium falciparum, а также неактивен в отношении внеэритроцитарных форм Plasmodium vivax, Plasmodium malariae и Plasmodium ovale и поэтому не может предупредить заражение этими микроорганизмами при его назначении с целью профилактики острых приступов малярии, а также не может предотвратить рецидива заболевания, вызванного этими возбудителями.
Влияние на способность управлять автомобилем и выполнять работы, связанные с повышенной опасностью. Больные должны соблюдать осторожность при вождении транспорта или выполнении работ, требующих повышенного внимания, т.к. гидроксихлорохин может нарушать аккомодацию и четкость видения. Если это состояние не проходит само по себе, доза может быть временно снижена.
Форма выпуска
Таблетки, покрытые пленочной оболочкой, 200 мг. По 10 табл. в блистере из ПВХ и фольги алюминиевой. По 6 блистеров помещают в картонную пачку.
Производитель
Санофи-Синтелабо Лтд., Эдгефилд Авеню Фаудон Ньюкасл-он-Тайн NE3 3TT, Великобритания.
Читайте также:


