Хирургическая инфекция пути распространения симптомы воспаления
Сайт СТУДОПЕДИЯ проводит ОПРОС! Прими участие :) - нам важно ваше мнение.
I. Введение. Понятие о хирургической инфекции и ее видах.
Анаэробная хирургическая инфекция; газовая гангрена, столбняк. Особенности течения анаэробной инфекции
Местная хирургическая инфекция, ее виды, принципы возникновения.
СОДЕРЖАНИЕ.
Классификация.По клиническому течению и характеру процесса разделяются на 2 группы: 1.Острая хирургическая инфекция : - острая гнойная (аэробная ) инфекция; - острая анаэробная инфекция ( гангрена ); - острая специфическая инфекция ( столбняк, сибирская язва ); - острая гнилостная инфекция; 2. Хроническая хирургическая инфекция : - хроническая неспецифическая инфекция; - хроническая специфическая инфекция ( туберкулез, сифилис, актиномикоз и др )
По этиологическому фактору : 1.Неспецифическая гнойная ( аэробная ) инфекция. 2 . Гнилостная инфекция. 3. Анаэробная инфекция. 4 . Специфическая инфекция
По распространенности1.Общая хирургическая инфекция. 2. Местная хирургическая инфекция.
По локализации - мягкие ткани ( кожа, подкожная клетчатка); - кости и суставы; - головной мозг и его оболочки; - органы грудной полости; - органы брюшной полости; - отдельные органы и ткани ( кисть, молочная железа и т.д. )
Виды хирургической инфекциив зависимости от возбудителя: 1 . Стрептококковая - воспалительные изменения в лимфоидных образованиях и регионарных лимфатических узлах (ангина, рожа и т.д.); 2. Стафилококковая - гнойные поражения кожи подкожной клетчатки ( фурункулы, пиодермии, абсцессы, флегмоны, поражения ЦНС и т д ) 3. Пневмококковая - вызывает заболевания с поражением легких и других органов ( менингит, сепсис, ангина и др. )
1. Возбудители, пути распространения
Развитие гнойного воспалительного процесса зависит от 3-х причин :
1. от состояния (восприимчивости ) макроорганизма, т.е. от состояния защитных сил организма
2.от вирулентности патогенных микроорганизмов (т.е. способности микроорганизма вызывать гнойно-воспалительные заболевания)
3.от своевременно проведенных профилактических мероприятий, воздействующих на «входные ворота « инфекции
Возбудителями гнойнойаэробной инфекции являются патогенные микроорганизмы – это различные виды микробов:
Эти возбудители характеризуются устойчивостью к большинству антибактериальных средств, что является сложностью лечения гнойных заболеваний.
По источнику инфекции делят на экзогенные и эндогенные.
Экзогенной считается инфекция, попадающая в рану из внешней среды. В зависимости от пути проникновения онаподразделяется на:
1.воздушную - из воздуха – пыль;
2. капельную - капли жидкости ;
3. контактную -· с предметами, соприкасающимися с раной: инструментарий, белье,
перевязочный материал, руки хирурга ;
4.имплантационную -с предметами, оставляемыми в ране: шовный материал, дренажи,
протезы и т.д.(
Пути попадания микроорганизмов в рану: по сосудам (гематогенный), по лимфатическим сосудам (лимфогенный), непосредственный (контактный).
Пути распространения (« входные ворота «)– повреждения кожи и слизистых оболочек- различные виды случайных ран. Проникновение инфекции возможно через ссадины, царапины, потертости, укусы. Кроме того, микроорганизмы могут проникать через протоки сальных и потовых желез а также через уже имеющиеся очаги гнойной инфекции ( эндогенный путь ); при наличие большого количества некротических тканей в области входных ворот, нарушения кровообращения, охлаждения.
| | | следующая лекция ==> | |
| Сепсис, его виды. Принципы диагностики сепсиса. Местная и общая реакция организма на инфекцию.Стадии течения гнойно-воспалительного процесcа | | | Общие симптомы воспаления |
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Под источникоминфекции понимают места обитания, развития, размножения микроорганизмов. По отношению к организму больного (раненого) возможны экзогенные (вне организма) и эндогенные (внутри него) источники хирургической инфекции.
Основные источники экзогенной инфекции- больные с гнойно-воспалительными заболеваниями, бациллоносители, реже - животные (схема 1). От больных с гнойно-воспалительными заболеваниями микроорганизмы попадают во внешнюю среду (воздух, окружающие предметы, руки медицинского персонала) с гноем, слизью, мокротой и другими выделениями. При несоблюдении определённых правил поведения, режима работы, специальных методов обработки предметов, инструментов, рук, перевязочного материала микроорганизмы могут попасть в рану и вызвать гнойно-воспалительный процесс. Микроорганизмы проникают в рану из внешней среды различными путями: контактным - при соприкосновении с раной инфицированных предметов, инструментов, перевязочного материала, операционного белья; воздушным - из окружающего воздуха, в котором микроорганизмы находятся; имплантационным - инфицирование при оставлении в ране на длительное время или постоянно тех или иных предметов (шовного материала, костных фиксаторов и других имплантатов), инфицированных при выполнении операции или вследствие нарушения правил стерилизации.
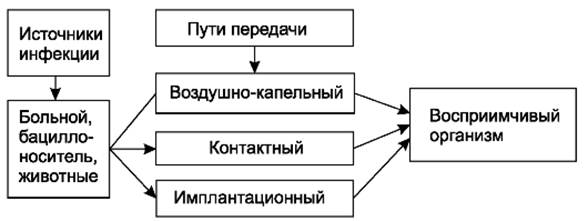
Схема 1. Экзогенное инфицирование.
Животные как источник хирургической инфекции играют меньшую роль. При обработке туш больных животных возможно заражение сибирской язвой. С испражнениями животных в окружающую среду могут попасть возбудители столбняка, газовой гангрены. На окружающих предметах, в земле эти микроорганизмы длительное время находятся в виде спор. При случайных травмах они могут проникнуть в рану с землёй, обрывками одежды и другими предметами и вызвать специфическое воспаление.
Источником эндогенной инфекцииявляются хронические воспалительные процессы в организме, как вне зоны операции (заболевания кожи, зубов, миндалин и др.), так и в органах, на которых проводится вмешательство (аппендицит, холецистит, остеомиелит и др.), а также микрофлора полости рта, кишечника, дыхательных, мочевых путей и др. Пути инфицирования при эндогенной инфекции - контактный, гематогенный, лимфогенный (схема 2).

Схема 2. Эндогенное инфицирование.
Контактное инфицирование раны возможно при нарушении техники операции, когда в рану могут попасть экссудат, гной, кишечное содержимое, или при переносе микрофлоры на инструментах, тампонах, перчатках вследствие несоблюдения мер предосторожности. Из очага воспаления, расположенного вне зоны операции, микроорганизмы могут быть занесены с лимфой (лимфогенный путь инфицирования) или с током крови (гематогенный путь инфицирования).
Методами асептики ведут борьбу с экзогенной инфекцией, методами антисептики - с эндогенной инфекцией, в том числе проникшей в организм из внешней среды, как это бывает при случайных ранениях. Для успешной профилактики инфекции необходимо, чтобы борьба велась на всех этапах (источник инфекции - пути инфицирования - организм) путём комбинации методов асептики и антисептики.
Для предупреждения инфицирования окружающей среды при наличии источника инфекции - больного с гнойно-воспалительным заболеванием - необходимы в первую очередь организационные мероприятия: лечение таких больных в специальных отделениях хирургической инфекции, выполнение операций и перевязок в отдельных операционных и перевязочных, наличие специального персонала для лечения больных и ухода за ними. Такое же правило существует и для хирургии в амбулаторных условиях: приём больных, лечение, перевязки и операции выполняют в специальных кабинетах.
Бациллоносителей (к ним относят людей практически здоровых, но выделяющих в окружающую среду патогенную микрофлору, чаще всего из носа, глотки) необходимо отстранить от работы в хирургических учреждениях и провести соответствующее лечение, вернуться к работе им разрешают лишь после бактериологического контроля.
Дата добавления: 2014-12-06 ; просмотров: 15864 . Нарушение авторских прав
Основными возбудителями хирургической инфекции являются:
1.Грамположительные кокки (Стафилококки, стрептококки, энтерококки, пептококки, пептострептококки)
2. Грамположительные палочки (бациллы, каринебактерии, клостридии)
3. Грамотрицательные палочки (эшерихии, энтеробактерии, клибсиелла, протеи, синегнойная палочка, бактероиды, фузобактерии)
4. Грамотрицательные кокки (нейсерии, вейлонелла)
5. Грибы (кандида, криптококки)
Хирургическая инфекция – внедрение, размножение, распространение чужеродного микроорганизма с последующим формированием гнойного очага в организме больного.
Классификация хирургических болезней:
Раневые инфекционные осложнения
Инфекционные хирургические заболевания
Инфекционно – воспалительные осложнения
Хирургическую инфекцию делят на острую и хроническую.
1. Острая инфекция:
а) гнойная инфекция;
б) гнилостная инфекция;
в) анаэробная инфекция;
г) специфическая инфекция (столбняк, сибирская язва,дифтерия).
2. Хроническая инфекция:
а) неспецифическая инфекция (аэробная, анаэробная, смешанная)
б) специфическая инфекция (туберкулез, сифилис, актиномикоз и т.д.). Для гнойных хирургических заболеваний предложено несколько классификаций.
По этиологии хирургическая инфекция делится по следующим признакам:
По источнику инфицирования:
1. стафилококковая инфекция;
2. стрептококковая инфекция;
3. пневмококковая инфекция;
4. колибациллярная инфекция;
5. гонококковая инфекция;
6. анаэробная неспорообразующая инфекция;
7. клостридиальная анаэробная инфекция;
8. смешанная инфекция.
По структуре патологии:
1. инфекционные хирургические болезни;
2. инфекционные осложнения хирургических болезней;
3. послеоперационные инфекционные осложнения;
4. инфекционные осложнения закрытых и открытых травм.
По клиническому течению:
1. поражения кожи и подкожной клетчатки;
2. поражения мозга и его оболочек;
3. поражения структур шеи;
4. поражения грудной клетки, плевральной полости, легких;
5. поражения средостения (медиастинит, перикардит);
6. поражения брюшины и органов брюшной полости;
7. поражения органов таза;
8. поражения костей и суставов.
Патогенез острой хирургической инфекции:
Возникновение и развитие определяются 3 ведущими факторами:
Вид, свойства и количество микроорганизмов, попадающих в рану, во внутренние структуры в момент повреждения
Характер раны или другого очага внедрения возбудителей инфекции
Состояние противоинфекционной защищенности организма, состоящей из неспецифических факторов защиты (резистентность) и специфических (иммунитет)
Первое звено в патогенезе – контаминация (попадание микроорганизма в организм больного)
Инфекционный процесс - сложный процесс взаимодействия возбудителя и макроорганизма в определённых условиях внешней и внутренней среды, включающий в себя развивающиеся патологические защитно-приспособительные и компенсаторные реакции.
Инфекционный процесс возникает при наличии трех компонентов:
- фактор передачи инфекции от заражённого организма к здоровому,
- восприимчивый макроорганизм (пациент).
Восприимчивость хозяина к возбудителю зависит от многих факторов:
1 - неблагоприятная окружающая среда;
2 - нарушения иммунного статуса;
3 - наличие длительных хронических заболеваний;
4 - изменение нормальной микрофлоры кишечника (приём антибиотиков, стероидных гормонов);
5 - химио- и лучевая терапия;
7 - недостаточность/неполноценность питания;
8 - обширность травматических поражений, высокая степень ожогов и отморожений;
9 - низкая гигиеническая культура населения.
ВХОДНЫЕ ВОРОТА ИНФЕКЦИИ
Для внедрения микроорганизма в макроорганизм требуется нарушение целостности кожного покрова и слизистых.
Входными воротами наиболее часто являются повреждения кожи и слизистых оболочек — различные виды случайных ран. Проникновение инфекции возможно и через ссадины, царапины, потертости, укусы. Кроме того, микроорганизмы могут проникать через протоки сальных и потовых желез. Имеющиеся в организме очаги гнойной инфекции также могут служить причинами развития инфекции (эндогенный путь инфицирования).
Патологические механизмы острого местного воспаления:
Сосудистая реакция: спазм, расширение микроциркуляторного русла. Экссудация. Инфильтрация и клеточная пролиферация. Фагоцитоз. Регенерация и репарация.
Пути распространения инфекции в организме:
Распространение по протяжению (гнойный процесс последовательно захватывает близлежащие ткани)
Внутриполостное (по просвету серозных полостей или полых органов)
Лимфогенное (с током лимфы к лимфатическим узлам)
Гематогенное (в общий кровоток – общая гнойная инфекция или сепсис)
Под хирургической инфекцией понимают воспалительные заболевания, лечение которых проводится преимущественно хирургическими методами.
По клиническому течению хирургическая инфекция делится:
- • на острую инфекцию (гнойная инфекция, анаэробная, специфическая);
- • хроническую инфекцию (специфическая инфекция, неспецифическая).
По отношению реакции организма выделяют:
- • очаговую (местную) инфекцию;
- • общую (сепсис) гнойную инфекцию.
При очаговой гнойной инфекции болезненный процесс локализуется на каком-то участке, вызывая при этом либо только местную реакцию, либо местную и общую. Нарушение целостности тканей (некроз, повреждение) наступает вследствие воздействия на них агентов, которые вызвали воспаление.
Острая очаговая гнойная инфекция
Понятие "очаговая гнойная хирургическая инфекция" включает в себя группу гнойно-воспалительных заболеваний, которые распространяются на небольшие, локальные зоны.
Обычно в случаях очаговой хирургической инфекции проводится местное лечение – вскрытие, дренирование гнойника. По показаниям проводится лечение антибиотиками. Течение и прогноз этих заболеваний благоприятный. Опасность в виде осложнения сепсисом (генерализация инфекции) очаговая инфекция представляет для ослабленных пациентов, детей раннего возраста и больных сахарным диабетом.
К острой очаговой гнойной инфекции относятся:
- • инфекции кожи и подкожной клетчатки (фурункул, карбункул, абсцесс, флегмона, рожистое воспаление);
- • воспаление лимфоузлов (лимфадениты), мастит, панариций, остеомиелит и др.
Фурункул (чирей) – острое гнойное воспаление волосяного мешочка и сальной железы, переходящее на окружающую клетчатку. Появлению фурункула способствуют нарушения правил личной гигиены, расчесы, наличие очагов инфекции в организме и снижение иммунитета. Клинически фурункул начинается с появления округлого болезненного уплотнения (инфильтрата). На вершине конусовидной припухлости имеется темное или желтоватое пятно. В дальнейшем на этом месте образуется участок некроза – стержень фурункула. После отторжения стержня образуется полость, впоследствии заполняющаяся грануляционной тканью.
Обычно фурункулы лечатся в амбулаторных условиях. Местно применяются смазывание кожи в области воспаления 5%-ной йодной настойкой, повязки с димексидом, ихтиоловой мазью. Опасность представляют фурункулы в области лица, так как инфекция может распространиться по лимфатическим путям в полость черепа и вызвать гнойный менингит. Пациенты с данной локализацией фурункула лечатся в стационаре.
В ряде случаев фурункулы последовательно, в течение нескольких недель или месяцев возникают в разных частях тела, имея различные степени зрелости. Этот процесс называется фурункулезом
Оказание первой помощи при острой гнойной инфекции заключается в наложении сухой асептической повязки и иммобилизации конечности.
Карбункул – острое гнойно-некротическое воспаление нескольких близко расположенных волосяных мешочков и сальных желез с захватом окружающих тканей. Излюбленная локализация карбункула – на задней поверхности шеи; он также может возникать на спине, ягодицах, бедрах. Клинически карбункул может начинаться одним гнойником с постепенным захватом соседних волосяных мешочков и сальных желез. В центре гнойника имеется несколько гнойных точек (стержней). Общее состояние больного обычно тяжелое. Отмечается высокая температура, головные боли, выражены симптомы интоксикации. Смертельную опасность представляет карбункул в области лица. Лечение проводится в стационаре. Операция заключается в широком рассечении кожи, удалении некротических тканей, дренировании гнойника. Применяются антибиотики широкого спектра действия в максимальных дозах, массивная дезинтоксикационная терапия.
Абсцесс – острое, ограниченное особой оболочкой гнойное воспаление в тканях и органах. Входными воротами инфекции могут быть ранения кожи и слизистых оболочек, инородные тела (занозы, осколки стекла, металла), места инъекций лекарственных веществ.
Нередко наблюдаются метастатические абсцессы при переносе инфекции из одного участка тела в другой по кровеносным и лимфатическим сосудам на фоне сепсиса. Они характеризуются наличием припухлости, покраснением кожи, флюктуацией, болезненностью при ощупывании. Лечение – вскрытие, дренирование гнойника.
Флегмона – острое разлитое воспаление клетчаточных пространств: подкожного, межмышечной), забрюшинного и др. В отличие от абсцесса при этом заболевании гнойник не имеет отграничивающей оболочки и склонен к распространению. Лечение – оперативное.
Рожистое воспаление – острое воспаление кожи или слизистых оболочек и лимфатических путей, вызванное стрептококковой инфекцией. Входные ворота – ссадины, царапины, раны. Инкубационный период 2–7 дней.
Клинически заболевание начинается остро с озноба и повышения температуры до 40–41°С. Одновременно на коже появляется краснота, припухлость. В ряде случаев краснота приобретает форму острых выступов, напоминающих языки пламени. Существует несколько форм рожистого воспаления: эритематозная форма, пустулезная, геморрагическая, буллезная и др.
Наиболее тяжело протекает так называемая блуждающая, или мигрирующая, форма, при которой процесс переходит с одного участка тела на другой.
Необходимо помнить, что рожистое воспаление может передаваться от одного человека к другому, поэтому больные с рожистым воспалением должны быть изолированы.
Рожистое воспаление в области голени при рецидиве болезни может вызвать нарушение лимфатического оттока с образованием слоновости. Поэтому после излечения проводится профилактический курс инъекций антибиотиков в течение б месяцев.
Мастит – воспаление тканей молочной железы. У взрослых женщин мастит наблюдается преимущественно в период лактации. У девочек-подростков факторами, провоцирующими мастит, являются микротравмы. Профилактика мастита – соблюдение личной гигиены кожи и общее укрепление организма, меры превентивной терапии. Лечение гнойного мастита оперативное.
Панариций – воспаление тканей ногтевой фаланги пальца. Предрасполагающими факторами для возникновения панариция являются микротравмы и проникновение инфекции.
Различают кожный, подкожный, костный, суставной панариции.
При диффузном воспалении всех тканей процесс именуется пандактилитом при панариции отмечается припухлость, покраснение и сильнейшие боли, нарастающие по мере развития воспаления. Обычно показанием для операции вскрытия панариция является бессонная ночь, проведенная пациентом накануне из-за боли.
В начальной стадии развития воспаления возможно обратное развитие в результате применения повязок с димексидом.
Операция проводится под наркозом или проводниковой местной анестезией. Опасность представляют панариции в области I и V пальцев: в силу особенностей анатомического строения гнойный процесс может распространиться на кисть и предплечье, образуя флегмоны.
Лимфаденит воспаление лимфатических узлов. Причиной служат мелкие воспалительные процессы либо травмы на периферии. Причиной подчелюстных и шейных лимфаденитов обычно служат больные зубы. Подмышечные лимфадениты могут быть вызваны уколами, мозолями, царапинами в области кисти.
Выделяют даже особую форму подмышечного лимфаденита – "болезнь кошачьих царапин".
Признаками лимфаденита является боль, припухлость, покраснение кожи в зоне воспаления, повышение температуры. При нагноении определяется флюктуация, через кожу может просвечивать гной. Вовлечение в гнойный процесс окружающий лимфатический узел жировой клетчатки ведет к образованию аденофлегмоны.
На ранней стадии воспаления лимфаденит лечится консервативно: назначаются антибиотики, УВЧ, повязки с 20%-ным раствором димексида. В случае нагноения проводится операция – вскрытие, дренирование гнойника.
Остеомиелит – название, введенное Рейно (1831). В буквальном переводе означает "воспаление костного мозга". В патологоанатомическом же смысле остеомиелит есть воспаление не только костного мозга, но и кости, и надкостницы, т.е. воспаление всей кости – паностит
Различают остеомиелит эндогенного и экзогенного происхождения.
Эндогенный, или гематогенный, остеомиелит – гнойный процесс в кости, развившийся вследствие гематогенного занесения гнойной инфекции.
Гематогенный остеомиелит вызывается главным образом гноеродной инфекцией – стафилококками и стрептококками, которые заносятся в костный мозг или под надкостницу из какого-либо гнойного очага, например фурункула и пр.
Экзогенный, или раневой, остеомиелит – гнойный процесс, возникший вследствие занесения инфекции в кость извне, снаружи, например при открытом переломе, ранении. Экзогенные остеомиелиты – гнойные процессы, возникающие при огнестрельных ранениях костей.
Гнойный остеомиелитический процесс может развиваться не только при гематогенном занесении инфекции, но и по продолжению, например из сустава при гнойном его поражении, из мягких тканей при костном панариции.
Остеомиелит гематогенный гнойный – болезнь, главным образом, растущего организма. Он встречается чаще всего у детей, подростков и юношей. Около 90% и более заболеваний остеомиелитом падает на возраст до 25 лет. Мужской пол поражается в 2–3 раза чаще женского.
В порядке частоты поражаются: бедренная кость – 46,1%, большеберцовая – в 41,7%, плечевая – в 9,7%, другие кости – в 5,5%.
Возникают сильнейшие боли в пораженной конечности (пульсирующие, рвущие, колющие), нарушение ее функции, болезненность при пальпации и особенно при постукивании в области воспаления, высокая температура.
При остеомиелите требуется экстренная хирургическая помощь, так как процесс приводит к разрушению кости и последующей инвалидности, а также развитию сепсиса.
Лечение – только стационарное, важно начать его как можно раньше.
Вопросы к экзамену
Экзаменационные вопросы для: Лечебное дело, семестр 06 Общая хирургия, лучевая диагностика
Лч семестр 06 Общая хирургия, анестезиология
Лч семестр 06 Общая хирургия, анестезиология
Вопросы к экзаменам по общей хирургии для студентов3 курса лечебного факультета
1. Хирургическая инфекция: классификация, этиология, патогенез, особенности реакции микроорганизма на внедрение инфекционного агента.
2. Хирургическая инфекция, особенности клинической картины и методы диагностики.
3. Хирургическая инфекция: Общие принципы лечения.
4. Хирургическая инфекция: Особенности хирургической обработки гнойного очага.
5. Хирургическая инфекция: дезинтоксикационная терапия, методы экстракорпоральной детоксикации.
6. Фурункул: Этиология, клиника, диагностика, лечение.
7. Фурункул лица: Клиника, диагностика, лечение.
8. Карбункул: этиопатогенез, клиника, диагностика, лечение. Дифференциальная диагностика с сибиреязвенным карбункулом.
9. Гидраденит: этиология, патогенез, клиника, диагностика, лечение.
10. Абсцесс: этиопатогенез, клиника, диагностика, лечение.
11. Флегмона: Классификация, этиология, патогенез, клиника, лечение.
12. Рожистое воспаление: Классификация, этиология, патогенез, клиника, лечение.
13. Аденофлегмоны: этиопатогенез, клиника, диагностика, лечение.
14. Гнойный паротит: этиопатогенез, клиника, лечение, осложнения.
15. Маститы: классификация, этиопатогенез, клиника, диагностика, лечение, профилактика маститов лактационных.
16. Гематогенный остеомиелит: классификация, этиопатогенез, клиника, диагностика, лечение.
17. Хронический гематогенный остеомиелит: классификация, этиопатогенез, клиника, диагностика, лечение.
18. Посттравматический остеомиелит: Классификация, клиника лечение.
19. Гнойные артриты: классификация, этиопатогенез, клиника, диагностика, лечение.
20. Острый гнойный бурсит: этиопатогенез, клиника, диагностика, лечение.
21. Гнойные заболевания пальцев и кисти: этиология и патогенез, особенности анатомо-функциональные пальцев и кисти. Принципы хирургического лечения гнойных заболеваний пальцев и кисти.
22. Панариций: Классификация. Общие принципы консервативного лечения. Показания к оперативному лечению. Проводниковая анестезия при оперативном лечении панарициев.
23. Подкожный панариций: клиника, диагностика, лечение.
24. Классификация панарициев. Клиника, диагностика, лечение. околоногтевого и подкожного панарициев.
25. Сухожильный панариций. Клиника, диагностика, лечение. Осложнения сухожильного панариция.
26. Костный и суставной панариции. Клиника, диагностика, лечение.
27. Пандактилит: причины его развития, клиника, диагностика лечение. Профилактика панарициев.
28. Флегмоны кости: Классификация, этиопатогенез. Клиника, диагностика, лечение комиссуральных флегмон.
29. Флегмоны фасциально-клетчатого пространства ладони(тенора, гипотенора, срединного ладонного пространства). Клиника, диагностика, лечение. Особенности оперативного лечения флегмон кисти.
30. Анаэробная инфекция: Классификация. Анаэробная неклостридиальная инфекция, поражение мягких тканей. Клиника, диагностика, лечение, этиопатогенез.
31. Анаэробная клостридиальная инфекция: Этиопатогенез, классификация, клиника, диагностика, лечение.
32. Столбняк: Этиопатогенез, классификация, клиника, диагностика, лечение.
33. Сепсис: Классификация, этиология, патогенез. Современные представления о сепсисе ("конференция согласия"1991,2002)
34. Сепсис, клиника, диагностика, принципы лечения.
35. Перитонит: классификация, этиология, клиника, диагностика, лечение.
36. Острая кишечная непроходимость: классификация, клиника, диагностика, лечение.
37. Механическая желтуха: классификация, этиология, клиника, диагностика, лечение.
38. Ж-К кровотечения: классификация, этиология, клиника, диагностика, лечение. Классификация Фореста при эндоскопической диагностики желудочных кровотечений и принципы их лечения.
39. Гнойный медиастенит: Классификация, этиология, клиника, диагностика, лечение.
40. Анаэробная неклостридиальная инфекция легких. Гангрена легких. классификация, клиника, диагностика, лечение.
41. Абсцессы легкого: Этиология, патогенез, классификация, клиника, диагностика, лечения.
42. Гнойные заболевания плевры: классификация, клиника, диагностика, лечение.
43. Некрозы: этиопатогенез, классификация. Основные виды некрозов. Общие принципы лечения.
44. Острые нарушения артериальной непроходимости. Острые артериальные окклюзии конечностей. Клиника, диагностика, лечение, классификация.
45. Тромбэмболия легочной артерии: этиология, патогенез, клиника, диагностика, лечение.
46. Острые тромбофлебиты подкожных вен: Этиопатогенез, клиника, диагностика, лечение.
47. Острые тромбофлебиты глубоких вен: Этиопатогенез, клиника, диагностика, лечение.
48. Ожоги: классификация, методы оценки площади поражения и глубины. Оценка прогноза при ожогах.
49. Ожоговая болезнь, патогенез, периоды, клиника. Лечение.
50. Лечение ожогов. Особенности первой помощи при ожогах. Местное лечение при ожогах.
51. Лучевые ожоги. Патогенез, клиника, диагностика, лечение.
52. Отморожения: этиопатогенез, классификация, клиника, диагностика, лечение.
53. Электротравма: Патогенез, клиника, лечение и профилактика.
54. Понятие травма и травматизм. Предмет современной травматологии. Организация травматологической помощи. Классификация повреждений. Методы профилактики.
55. Закрытые повреждения мягких тканей: Классификация, диагностика, лечение, меры профилактики.
56. Растяжения и разрывы мягких тканей: клиника, диагностика, лечение, меры профилактики.
57. Синдром длительного сдавления: патогенез, клиника, диагностика, лечение.
58. Вывихи: Классификация, клиника, диагностика, лечение травматологических вывихов.
59. Врожденные вывихи бедра, формы врожденного вывиха бедра, клиника, диагностика, лечения.
60. Переломы: Классификация, особенности регенерации костной ткани, виды костной мозоли, виды сращение переломов.
61. Переломы: Диагностика, лечение, (общие принципы, методы)
62. Переломы: первая помощь при переломах, особенности гипсовой техники, скелетного вытяжения.
63. Оперативное лечение переломов, осложнения заживления переломов, меры профилактики осложнений.
64. Травматический шок: патогенез, клиника, первая помощь и принципы лечения.
65. Опухоли: этиология и патогенез, основные свойства опухоли, классификация опухолей.
66. Классификация злокачественных опухолей. Особенности классификации ТМN, клиническая классификация опухолей.
67. Доброкачественные опухоли, их классификация. Дифференциальная диагностика со злокачественными опухолями, принципы лечения.
68. Злокачественные опухоли: Диагностика, (синдромная диагностика, принципы диагностики злокачественных опухолей). Понятие онкологической настороженности.
69. Предраковые заболевания: особенности диагностики и лечения. Понятия о группах риска. Опухолевые маркеры.
70. Принципы хирургического лечения злок.опух.
71. Комбинированное и комплексное лечение злокачественных опухолей.
72. Раны: Определение, признаки, классификация. Меры профилактики.
73. Раны: Особенности течение раневого процесса. Фазы заживления ран. Факторы, влияющие на заживление ран.
74. Типы заживления ран. Понятие патологической грануляции. Осложнения заживления ран.
75. Операционные раны: Классификация, лечение ран в послеоперационном периоде.
76. Классификация ран по степени инфицирования. Лечение свежеинфицированных ран. ПХО.
77. Первичные и вторичные швы в лечении свежеинфицированных ран.
78. Гнойные раны: принципы местного и общего лечения.
79. Огнестрельные раны: классификация, принципы лечения.
80. Кровотечение: классификация, оценка степени тяжести кровотечения.
81. Острая кровопотеря : компенсаторно-приспособительные реакции, изменения системе кровообращения, оценка объема кровопотери.
82. Геморрагический шок. Классификация, патогенез, оценка степени тяжести, принципы лечения.
83. Способы временной остановки кровотечения.
84. Способы окончательной остановки кровотечения.
85. Кровотечение: тактика при кровотечениях, комплексная гемостатическая терапия.
86. Реаниматология: понятие о терминальном состоянии, оценка основных параметров жизненно-важных функций на догоспитальном и специализированном этапах.
87. Шок: классификация, патогенез, клиника, принципы лечения.
88. Острые паропрактиты: классификация, этиопатогенез, клиника, диагностика, лечение.
89. Наркоз, теория наркоза, классификация. Понятие о премедикации.
90. Анестезия. Способы анестезии, оценка адекватной анестезии.
91. Ингаляционный наркоз: препараты, наркозно-дыхательная аппаратура, принципы работы.
92. Понятие об ингаляционном наркозе, стадии эфирного наркоза. Виды инг. наркоза.
93. Внутривенный наркоз: перпараты для внутривенного наркоза, центарльная аналгизия, нейролептанальгезия, атаралгезия, тотальная в\в анальгезия.
94. Комбинированный интубационный наркоз. Последовательность проведения. миорелаксанты, их виды.
95. Местная анестезия: Классификация местной анестезии и местных анестетиков.
96. Инфильтрационная анестезия. показания, препараты. Принципы инфильтрационной анестезии по Вишневскому.
97. Проводниковая анестезия. Показания принципы, препараты.
98. Новокаиновые блокады. Общие правила выполнения блокад. Основные виды новокаиновых блокад. Показание и техника проведении межреберных блокад.
99. Базовая сердечно-сосудистая реанимация. Основные этапы реанимационных мероприятий по Сафару. Восстановление проходимости дыхательных путей по Сафару. Техника проведения искусственной вентиляции легких и непрямого массажа сердца. Сочетание ИВЛ и массажа сердца.
100. Юридические и моральные аспекты реанимационных мероприятий: показания, противопоказания к их проведению показания для прекращения реанимационных мероприятий. Проблемы эвтаназии.
101. Пневмоторакс: классификация, этиопатогенез, клиника, диагностика, лечение.
102. Асептика: определение, возникновение асептики. Роль Бергмана, Шиммемельбуша, Эсмарха в развитии асептики. Основные пути распространения инфекции.
103. Профилактика воздушно-капельной инфекции. Принципы асептики в организации и устройстве хирургического стационара.
104. Принципы асептики и ее методы в борьбе с инфекцией в воздухе. Понятие о сверхчистых операционных и абактериальной среде.
105. Профилактика контактной инфекции. Виды стерилизации.
106. Предстерилизационная подготовка и стерилизация хирургических инструментов. Особенности стерилизации режущих и нережущих металлических инструментов, оптических инструментов, пластмассовых и резиновых изделий.
107. Стерилизация перевязочного материала и белья. Понятие об универсальной, целенаправленной и видовой укладках. Способы контроля стерильности.
108. Обработка рук хирурга и операционного поля. Современные средства обработки рук. Правило Гроссиха-Филончикова в обработке операционного поля.
109. Профилактика имплантационной инфекции. Источники ее. Методы стерилизации шовного материала, протезов, трансплантантов.
110. Принципы профилактики эндогенной инфекции. Понятие о нозокомиальной (госпитальной) инфекции. Проблемы СПИДа в хирургии.
111. Антисептика. История антисептики. Роль Листера в развитии антисептики. Классификация (виды) антисептики.
112. Механическая антисептика. Особенности первичной хирургической обработки ран.
113. Физическая антисептика. Классификация методов. Виды дренирования. Применение ультразвука, УФО-облучения, лазера.
114. Химическая антисептика. Классификация антисептиков. Основные группы химических антисептиков.
115. Виды биологической антисептики, ее методы, основные фармокологические препараты. Методы стимуляции неспецифической резистентности.
116. Роль антибиотиков в хирургии. Основные группы антибиотиков. Современные принципы антибиотикотерапии. Осложнения антибиотикотерапии.
117. Десмургия: показания, виды перевязочного материала, основные виды повязок. Общие правила бантования.
118. Трансфузиология: определение, основные трансфузионные среды, организации транфузионной службы в России. Проблем донорства в России.
119. Основные антигенные системы крови. Клеточные и плазменные антигены. Понятие о группе крови и групповых антителах. Механизм взаимодействия "антиген-антитело".
120. Группы крови по системе АВО. Способы определения группы крови. Понятие кровяных химер.
121. Определение групп крови с помощью стандартных изогем агглютинирующих сывороток: условия проведения, время, требования к сывороткам. Возможные ошибки в определении групп крови. Меры их профилактики.
122. Антигенная система резус-фактор. Способы определения резус-фактора. Возможные ошибки в определении резус-фактора и меры их устранения.
123. Значения групповой принадлежности при гемотрансфузии. Правило Оттенберга при переливании крови. Особенности совместимости по резус-фактору.
124. Гемотрансфузия: определение. Современные правила переливания крови. Механизм действия перелитой крови.
125. Гемотрансфузия: показания и противопоказания к гемотрансфузии. Способы переливания крови.
126. Гемотрансфузия: алгоритм переливания крови. Особенности сбора трансфузионного анамнезаи макроскопическая оценка годности крови.
127. Гемотрансфузия: пробы на совместимость.
128. Гемотрансфузия: проведение гемотрансфузии. Заполнение документации при гемотрансфузии. Наблюдение за больным после гемотрансфузии.
129. Постгемотрансфузионные осложнения: классификация. Осложнения механического характера. Профилактика постгемотрансфузионных осложнений.
130. Гемотрансфузионный шок: энтиопатогенез, клинака, диагностика, лечение.
131. Гемотрансфузионные осложнения: синдром массивных гемотрансфузий, цитратная и калиевая интоксикация. Этиопатогенез, клиника. Лечение. Профилактика.
132. Виды цельной крови. Показания к применению. Понятие о компонентной гемотерапии.
133. Основные компоненты крови. Показания к применению. Методы хранения. Особенности переливания.
134. Препараты крови: классификация. Показания к применению и противопоказания. Особенности трансфузии.
135. Кровозамещающие растворы: классификация. Противошоковые кровезаменители.
136. Кровезаменители для парентерального питания: виды, показания и противопоказания к применению. Особенности трансфузии.
137. Регуляторы вводно-солевого и кислотно-щелочного состояния. Показания и противопоказания к применению. Принципы форсированного диуреза при эндогенной интоксикации.
138. Понятие хирургической операции. Основные виды хирургического вмешательства по срочности выполнения, цели. Понятие об многомоментных и повторных операциях (сочетанных и комбинированных).
139. Предоперационная подготовка больного. Цели и задачи. Этапы предоперационной подготовки. Особенности диагностического этапа.
140. Показания и противопоказания к операции. Оценка состояния органов и систем в предоперационном периоде. Оценка степени риска операции.
141. Виды предоперационной подготовки. Принципы непосредственной подготовки больного к операции.
142. Особенности написания предоперационного эпикриза. Оценка степени риска операции и наркоза. Особенности подготовки операционной бригады к операции.
143. Хирургические операции: классификация по степени инфицированности. Понятие о типичных, атипичных и специальных операциях.
144. Этапы хирургического вмешательства. Особенности выбора оперативного доступа. Интраоперационные осложнения и их профилактика.
145. Интраоперационные осложнения и их профилактика.
146. Ранние послеоперационные осложнения: виды, причины, клиника, лечение, профилактика.
147. Послеоперационный период: фазы, клинические этапы. Особенности раннего послеоперационного периода.
148. Особенности объективного обследования хирургического больного. Оценка тяжести общего состояния больного. Понятие балльных системах общего состояния пациента.
149. Основные диагностические методы обследования хирургических больных.
150. Алгоритм обследования хирургического больного.
151. Некрозы: определение, виды. Классификация циркуляторных некрозов. Этиология и патогенез.
152. Виды некрозов. Понятие гангрены. Принципы лечения и профилактики пролежней.
Читайте также:


