Гидроцефалии и энцефалита что это
Данный раздел рассчитан на людей, страдающих гидроцефалией, а также для их родных и близких. Мы надеемся, что приводимая информация поможет лучше понять болезнь и способы ее преодоления. Здесь мы расскажем о причинах возникновения гидроцефалии у взрослых, способах диагностики ее на ранних стадиях, приведем перечень необходимых исследований, отразим современные методики, применяемые в нашем институте для диагностики и лечения гидроцефалии, а также перспективы развития данной области нейрохирургии.
Особую группу пациентов в нашем отделении составляют больные с острыми формами гидроцефалии, главным образом с внутрижелудочковыми кровоизлияниями и гемотампонадой желудочков мозга вследствие нетравматических субарахноидальных кровоизлияний. В случаях отсутствия специализированной хирургической помощи таким больным, они погибают в течение первых 12 - 48 часов с момента начала заболевания. Современные методики наружного дренирования с введением тромболитиков в желудочки головного мозга, применяемые в нашем отделении, позволяют не только снизить летальность при данной патологии, но и стабилизировать состояние пациентов на длительный срок.
Ниже мы приводим основные понятия и термины, необходимые для понимания проблемы гидроцефалии взрослых и способах ее контроля.
В норме, у каждого человека в центральной нервной системе содержится около 120- 150 мл цереброспинальной жидкости (ЦСЖ, ликвор). Физиологическое значение ЦСЖ заключается в следующем:
- является своеобразным амортизатором мозга, обеспечивая таким образом его механическую защиту при толчках и сотрясениях
- выполняет питательные функции
- поддерживает осмотическое и онкотическое равновесие на тканевом уровне
- обладает защитными (бактерицидными) свойствами, накапливая антитела
- принимает участие в механизмах регуляции кровообращения в замкнутом пространстве полости черепа и позвоночного канала.
ЦСЖ образуется в клетках сосудистых сплетений желудочков головного мозга. Наибольшее количество ЦСЖ продуцируется сплетениями боковых желудочков мозга (рис. 1). Объем ЦСЖ в полости черепа и в спиномозговом канале у взрослого человека не превышает 125 – 150 мл. За сутки вырабатывается около 500-600мл ЦСЖ и такое же ее количество непрерывно всасывается. Из боковых желудочков головного мозга, где содержится около 25 мл ЦСЖ, которая через отверстие Монро поступает в третий желудочек, а оттуда по водопроводу мозга (Сильвиев водопровод) жидкость попадает в полость четвертого желудочка. В третьем и четвертом желудочках мозга содержится приблизительно по 5 мл ЦСЖ. Из четвертого желудочка через срединное отверстие Мажанди и два боковых отверстия Люшка, располагающихся в области боковых выворотов IV желудочка, ЦСЖ поступает в подпаутинное (субарахноидальное) пространство головного мозга. На основании мозга подпаутинное пространство расширяется и образует полости, наполненные ЦСЖ (базальные цистерны). Самая крупная из них расположена между мозжечком и продолговатым мозгом - большая цистерна мозга (мозжечково - медуллярная цистерна). Из нее ЦСЖ поступает в премедуллярную и латеральную мозжечково - медуллярные цистерны, расположенные на нижней и боковых поверхностях продолговатого мозга соответственно. На нижней поверхности моста мозга расположена довольно крупная предмостовая (препонтинная) цистерна, куда поступает ЦСЖ из вышеперечисленных цистерн. Предмостовую цистерну от цистерн среднего и промежуточного мозга (охватывающая, межножковая, ножковая, хиазмальная, зрительного нерва) отделяет листок полупроницаемой мембраны (мембрана Лилиеквиста), который способствует одностороннему току ЦСЖ по направлению сзади - наперед и снизу - вверх. Из цистерн мозга ЦСЖ попадает в конвекситальную часть субарахноидального пространства, омывая большие полушария, затем всасывается в венозное русло через арахноидальные ячеи и ворсинки. Скопление таких ворсинок вокруг венозных синусов твердой оболочки головного мозга (особенно много их в верхнем саггитальном синусе) называют пахионовыми грануляциями. Частично происходит всасывание жидкости и в лимфатическую систему, что осуществляется на уровне оболочек нервов. Движение ЦСЖ в разных направлениях связано также с пульсацией сосудов, дыханием, сокращениями мышц. (рис.1-2).
Гидроцефалия взрослых - самостоятельная нозологическая форма, либо осложнение ряда заболеваний головного мозга (опухоль, кровоизлияние, травма, инсульт, инфекционный процесс и др.), характеризующаяся активным прогрессирующим процессом избыточного накопления СМЖ в ликворных пространствах, обусловленным нарушениями ее циркуляции (проксимальная и дистальная формы окклюзионной гидроцефалии), всасывания (арезорбтивная и дисрезорбтивная формы), либо продукции (гиперсекреторная форма) и проявляющаяся морфологически увеличением желудочков мозга, перивентрикулярным лейкареозом (снижение плотности мозгового вещества за счет пропитывания его ЦСЖ) и сужением субарахноидальных пространств. Клинические проявления гидроцефалии зависят от ее формы.
В настоящее время установлено, что практически любая патология центральной нервной системы способна привести к такому осложнению, как гидроцефалия.
Ниже мы приводим перечень лишь основных заболеваний, при которых наиболее часто формируется гидроцефалия:
- Опухоли головного мозга (чаще стволовой, парастволовой, либо внутрижелудочковой локализации).
- Воспалительные и инфекционные заболевания центральной нервной системы (менингит, вентрикулит, энцефалит, туберкулез и др.).
- Субарахноидальные и внутрижелудочковые кровоизлияния (травматические и нетравматические), чаще вследствие разрыва аневризм и артериовенозных мальформаций сосудов головного мозга.
- Острые нарушения мозгового кровообращения по ишемическому и геморрагическому типу.
- Энцефалопатии различного генеза (алкоголизм, хронические гипоксические состояния и пр.).
В отделении неотложной нейрохирургии НИИ скорой помощи им. Н. В. Склифосовского приоритетными являются проблемы диагностики и лечения острой и хронической гидроцефалии при нетравматических субарахноидальных кровоизлияниях вследствие разрыва артериальных аневризм сосудов мозга или артериовенозных мальформаций, а также посттравматической гидроцефалии.
-
По происхождению гидроцефалию подразделяют на врожденную и приобретенную.
Врожденная гидроцефалия, как правило, дебютирует в детском возрасте. Причинами ее возникновения служат различные внутриутробные инфекции, гипоксия и, главным образом, врожденные аномалии развития, приводящие либо к нарушению циркуляции ЦСЖ (стеноз и окклюзия сильвиевого водопровода, аномалия Денди-Уокера, аномалия Арнольда-Киари и др.), либо сопровождающиеся недоразвитием структур, участвующих в резорбции ЦСЖ (арезорбтивная гидроцефалия).
Приобретенную гидроцефалию в дальнейшем классифицируют в зависимости от этиологического фактора (см. причины возникновения гидроцефалии).
- Окклюзионная (закрытая, несообщающаяся) гидроцефалия, при которой происходит нарушение тока цереброспинальной жидкости вследствие закрытия (окклюзии) ликворопроводящих путей опухолью, сгустком крови или поствоспалительным спаечным процессом. В том случае, если окклюзия происходит на уровне желудочковой системы (отверстие Монро, Сильвиев водопровод, отверстия Мажанди и Люшка), речь идет о проксимальной окклюзионной гидроцефалии. Если же блок на пути тока ЦСЖ находится на уровне базальных цистерн, то говорят о дистальной форме окклюзионной гидроцефалии.
- Сообщающаяся (открытая, дизрезорбтивная) гидроцефалия, при которой нарушаются процессы резорбции ЦСЖ вследствие поражения структур, участвующих во всасывании ЦСЖ в венозное русло (арахноидальные ворсины, ячеи, пахионовы грануляции, венозные синусы).
- Гиперсекреторная гидроцефалия, которая развивается вследствие избыточной продукции ЦСЖ (папиллома сосудистого сплетения).
Ранее выделяли еще и четвертую форму гидроцефалии, так называемую наружную (смешанную, ex vacuo) гидроцефалию, которая характеризовалась увеличением желудочков мозга и субарахноидального пространства в условиях прогрессирующей атрофии мозга. Однако данный процесс следует все же относить к атрофии мозга, а не к гидроцефалии, т.к. увеличение желудочков мозга и расширение субарахноидального пространства обусловлено не избыточным накоплением СМЖ, вследствие нарушения процессов ее продукции, циркуляции и резорбции, а уменьшением массы мозговой ткани на фоне атрофии.
- Острую гидроцефалию, когда от момента первых симптомов заболевания до грубой декомпенсации проходит не более 3 суток.
- Подострую прогредиентную гидроцефалию, развивающуюся в течение месяца с начала заболевания.
- Хроническую гидроцефалию, которая формируется в сроки от 3 недель до 6 месяцев и более.
- Гипертензивная
- Нормотензивная
- Гипотензивная
При окклюзионной гидроцефалии, особенно остро развивающейся, на первое место выходят симптомы повышения внутричерепного давления, к которым относятся:
- Головная боль;
- Тошнота и/или рвота;
- Сонливость;
- Застой дисков зрительных нервов;
- Симптомы аксиальной дислокации мозга.
Головная боль наиболее выражена в утренние часы в момент пробуждения, что связывают с дополнительным повышением внутричерепного давления во время сна. Этому способствует вазодилатация вследствие накопления углекислого газа, которая сопровождается притоком крови, растяжением стенок сосудов и твердой оболочки головного мозга в области основания черепа. Тошнота и рвота также усиливаются в утренние часы и иногда приводят к уменьшению головной боли.
Сонливость является наиболее опасным признаком повышения внутричерепного давления, ее появление предшествует периоду резкого и быстрого ухудшения неврологической симптоматики.
К развитию застоя дисков зрительных нервов приводит повышение давления в субарахноидальном пространстве, окружающим нерв, и нарушение аксоплазматического тока в нем.
При развитии дислокационного синдрома отмечается быстрое угнетение сознания больного до глубокой комы, появляются глазодвигательные расстройства (за счет расширения водопровода мозга), иногда вынужденное положение головы. Компрессия продолговатого мозга проявляется быстрым угнетением дыхания и сердечно-сосудистой деятельности, приводящей к смерти больного.
Апраксия ходьбы заключается в том, что пациент с гидроцефалией может свободно инсценировать ходьбу в положении лежа, езду на велосипеде, однако стоит ему занять вертикальное положение, как такая способность мгновенно теряется, больной ходит широко расставив ноги, неуверенно, походка его становится шаркающей.На поздних стадиях заболевания развивается нижний парапарез.
Недержание мочи является наиболее поздним и непостоянным симптомом.
Застой дисков зрительных нервов является нетипичным для хронической гидроцефалии, как правило, изменения глазного дна у таких больных отсутствуют.
Ведущую роль в диагностике гидроцефалии играют компьютерная и магнитно-резонансная томографии (рис. 1).
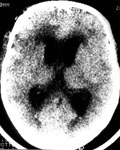
В отделении неотложной нейрохирургии НИИ скорой помощи им. Н. В. Склифосовского организована круглосуточная работа отделения компьютерной томографии. Мы делаем КТ поступающим больным с субарахноидальными кровоизлияниями в первые часы после госпитализации для оценки характера и распространенности кровоизлияния, затем проводим КТ в качестве контроля после операции, либо при появлении первых признаков гидроцефалии.
Для оценки стадии гидроцефалии и определения показаний к оперативному вмешательству в нашем отделении проводится расчет вентрикуло - краниальных коэффициентов, которые показывают степень расширения желудочковой системы и ее уменьшение после произведенной операции.
Компьютерная томография позволяет также уточнить наличие и распространенность сопутствующего ишемического поражения мозга у больных с субарахноидальными кровоизлияниями.
Для прогнозирования исхода оперативного лечения гидроцефалии всем больным проводится tap-test. Cуть теста заключается в том, что при выведении не менее 40 мл ликвора при поясничной пункции, у больных с хронической гидроцефалией отмечается кратковременное улучшение. В случае положительного теста с большей долей вероятности можно предсказать выздоровление пациента после операции. Однако отрицательный результат зачастую не говорит о невозможности хорошего исхода в позднем послеоперационном периоде.
Консервативное лечение гидроцефалии взрослых при развернутой клинической картине неэффективно.
-
Лечение острой гидроцефалии.
В нашем отделении проводят подобные операции, заключающиеся в наложении наружных вентрикулярных дренажей с последующим введением в полость желудочков стрептокиназы – препарата, растворяющего сгустки крови и обеспечивающего тем самым нормальный ликворооток.
Помимо этого в отделении осуществляется прямое измерение внутричерепного давления таким больным с целью подбора оптимальной инфузионной терапии и адекватного контроля за динамикой состояния пациента.
Лечение хронической гидроцефалии.
Целью операции является создание искусственного пути для оттока избытка ЦСЖ в области, где жидкость может беспрепятственно всасываться. Для достижения указанной цели используются специальные ликворошунтирующие системы.
Устройство шунтирующей системы.
Каждая система для шунтирования ЦСЖ состоит из трех компонентов:
- Вентрикулярный катетер- предназначен для установки в боковые желудочки головного мозга.
- Клапан- устройство, позволяющее регулировать отток ЦСЖ. Клапан расчитан на определенные значения давления ликвора и при достижении определенного давления клапан открывается и ЦСЖ начинает оттекать из желудочковой системы. При нормализации давления клапан закрывается, и поступление ликвора из желудочков прекращается.
- Периферический катетер - предназначен для установки в различные полости организма, обладающие способностью к всасыванию жидкости (брюшная полость, полость малого таза, предсердия и т. д.) (рис. 2).
Ежегодно в нашем отделении проводится около 50 операций по поводу гидроцефалии взрослых. Мы применяем самые передовые технологии в установке ликворошунтирующих систем: используем программируемые клапаны, позволяющие неинвазивно регулировать давление ЦСЖ; устанавливаем клапанные системы со встроенным антисифонным устройством, препятствующим обратному току ликвора при изменении положения тела; для имплантации катетера в брюшную полость используется эндовидеолапароскопическая аппаратура, позволяющая свести к минимуму травматичность операции и добиться наилучших результатов (рис. 3).
Какие существуют виды наружной гидроцефалии головного мозга
Под наружной гидроцефалией головного мозга понимается скопление ликвора (цереброспинальной или спинномозговой жидкости) за пределами мозговых полушарий — в субарахноидальном пространстве. Из-за большого скопления жидкости субарахноидальные щели расширяются, что вызывает повышенное давление на кору мозга и вытекающие из этого негативные последствия.
Характер и уровень сложности заболевания напрямую зависят от конкретной разновидности водянки. При классификации используется несколько критериев. Наиболее распространенные из них:
- интенсивность проявления (выраженная — скопление большого количества ликвора, вызывающее неврологические симптомы; умеренная — минимальное количество жидкости, отсутствие признаков);
- степень воздействия на структуры головного мозга (компенсированная — спинномозговая жидкость не воздействует на мозг; декомпенсированная — наблюдается ухудшение работы нервной системы и головного мозга);
- причины возникновения (заместительная — чаще диагностируется у пожилых людей и сопровождается отмиранием клеток головного мозга; приобретенная — возникает из-за распространения инфекций и механических черепно-мозговых травм);
- характер протекания (хроническая форма — постепенное нарастание неврологических нарушений; острая форма — резкое ухудшение самочувствия пациента).
Сотрудники отделения нейрохирургии ГКБ им. Ерамишанцева сначала определят разновидность наружной гидроцефалии и только после этого приступят к лечению. Особое внимание уделяется данным диагностики и тщательному изучению симптоматики выявленного недуга.
Симптомы наружной гидроцефалии
Клиническая картина в каждом конкретном случае будет разной, а характер проявления заболевания зависит от остроты патологического процесса и состояния центральной нервной системы. Распространенные симптомы — это частые головные боли, нарушение зрения, тошнота, рвота, слабость. Кстати, болевые ощущения больше локализуются в лобно-теменной области и в районе глазных яблок. Человек с водянкой испытывает боль в первой половине дня, при резких движениях, кашле, чихании, серьезных физических нагрузках.
Симптомы могут отличаться в зависимости от степени развития заболевания. Ученые выделяют 3 стадии, и у каждой свои признаки:
Легкая наружная гидроцефалия. При минимальном размере водянки человеческий организм постарается собственными силами справиться с такой проблемой, как нарушение циркуляции спинномозговой жидкости. При этом будет ощущаться легкое недомогание, периодическое головокружение, кратковременное потемнение в глазах, терпимая головная боль.
Средняя стадия развития заболевания. На этом этапе распространения болезни симптомы проявляются интенсивно и носят более яркий характер. Из-за роста внутричерепного давления возникает сильная головная боль при физической активности, отек глазного нерва и тканей лица, повышенная утомляемость, нервозность, депрессивное состояние, скачки артериального давления.
Тяжелая форма болезни. Признаки патологии при тяжелой форме наружной гидроцефалии сводятся к судорожным припадкам, частым обморокам, состоянию апатии, утрате интеллектуальных способностей, потере памяти и неспособности обслуживать себя. Прогрессирующая водянка может привести даже к летальному исходу, поэтому не нужно откладывать поход к врачу. Лучше это сделать при первых же подозрениях и незначительном ухудшении здоровья.
При хроническом скоплении ликвора прослеживаются такие симптомы, как неуверенная походка, паралич верхних и нижних конечностей, недержание мочи, ночная бессонница и дневная сонливость, подавленное настроение, комплекс психоневрологических нарушений.
Почему возникает водянка головного мозга
У взрослых пациентов часто встречается приобретенная гидроцефалия, которая развивается или из-за каких-либо механических повреждений головы, или в результате развития патологических процессов. Почему спинномозговая жидкость скапливается вне мозговых полушарий? Объяснение простое: нарушаются мозговые структуры, возникают спайки на венах, разрушаются арахноидальные ворсины, как следствие — ликвор циркулирует не так, как нужно.
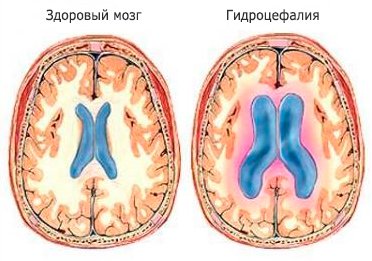
Если углубиться в вопрос причин возникновения такого заболевания, как наружная водянка головного мозга, можно выделить некоторые факторы:
- инфекционные болезни (туберкулез, менингит, энцефалит);
- постинсультное состояние, развитие сепсиса, обширное кровоизлияние;
- сотрясение головного мозга, травмы головы или шейного отдела позвоночника;
- злокачественные опухоли, которые развиваются в стволовой области.
К появлению наружной гидроцефалии приводит частая интоксикация организма. Например, злоупотребление алкогольными напитками, которые поражают нейроны и приводят к отмиранию тканей. В группу риска попадают еще и те пациенты, которые страдают нарушением метаболизма, сахарным диабетом, рассеянным склерозом, энцефалопатией, атеросклерозом. Еще одна причина, заслуживающая должного внимания, — необратимые возрастные изменения, вызывающие старение сосудов и мозговых тканей.
Диагностика наружной гидроцефалии у взрослых пациентов
Изучение симптоматики и визуальный осмотр больного — недостаточное условие для определения наружной гидроцефалии головного мозга. Косвенные признаки, конечно, важны, но без профессиональной диагностики здесь не обойтись. Сегодня используется 6 методик выявления водянки:
- ультразвуковое исследование (УЗИ) шеи и головы для оценки состояния сосудов;
- магнитно-резонансная томография (МРТ) помогает выявить изменения в мягких тканях и максимально точно определить тип гидроцефалии, стадии развития патологии;
- компьютерная томография (КТ) предназначена для определения степени поражения тканей мозга, размера субарахноидальных щелей, наличия новообразований;
- рентген с введением контрастного вещества направлен на выявление нарушений в оттоке венозной крови и повреждения сосудистого русла;
- спинномозговая пункция назначается в том случае, если есть подозрение развития водянки после энцефалита или менингита и нужно узнать, какой уровень давления ликвора;
- офтальмологическое обследование — возможность установить, есть ли у пациента отек зрительного нерва и атрофия тканей глазного аппарата.

Лечение наружной водянки головного мозга у взрослых
Методы лечения выбираются на консультации нейрохирурга или невропатолога после диагностики заболевания. Вмешательство должно быть своевременным, в противном случае увеличивается риск возникновения различных неврологических осложнений. Важно учесть и вид патологии, и особенности организма больного.
В отделении нейрохирургии ГКБ им. Ерамишанцева практикуются только эффективные способы лечения наружной водянки головного мозга. Методы делятся на две большие группы: консервативные (медикаментозные) и хирургические (оперативные), каждая из которых имеет свои особенности и преимущества.
Медикаментозное лечение актуально только на легкой стадии заболевания. Специальные лекарственные препараты ускоряют отток жидкости из головного мозга, усиливают мочевыделение, снимают воспаления и отеки, укрепляют сосуды, нормализуют функционирование сердечно-сосудистой системы. Для борьбы с сильными головными болями врач может назначить нестероидные противовоспалительные и обезболивающие препараты.
Распространенные группы медикаментов — сосудистые, нейротропные, венотоники, диуретики. Но при остром заболевании они будут малоэффективными. Плохо корректируется смешанная гидроцефалия. В таком случае консервативное лечение не избавит от болезни, а лишь восстановит или улучшит работу отдельных системы и функций человеческого организма. Часто без хирургического вмешательства не обойтись.

Если диагностируется острая наружная водянка, в большинстве случаев назначается дренирование желудочков головного мозга. Основные технологии — это эндоскопия и открытая операция.
В первом случае речь идет о манипуляциях, которые характеризуются минимальной травматичностью, очень низким риском возникновения осложнений, достаточно быстрым послеоперационным восстановлением. Методы эндоскопии позволяют с незначительным вмешательством не только вывести излишки спинномозговой жидкости, но и устранить дефекты вен, гематомы, тромбы.
В настоящее время открытая операция выбирается лишь в исключительных случаях. Почему? Трудно представить себе проведение открытого хирургического вмешательства без трепанации черепа. А трепанация — это всегда повышенные риски и длительный послеоперационный восстановительный период.
Еще один способ избавления от водянки наружного типа — шунтирование. Врачами используется установка системы из клапанов и силиконовых трубок для выведения из черепной коробки лишней спинномозговой жидкости. Жидкость перенаправляется в другие полости организма, в частности в брюшную полость, правое предсердие, верхнюю полую вену. По статистике, эффективность такой методики составляет 85%.
Можно ли защититься от возникновения наружной гидроцефалии головного мозга? Это весьма трудный вопрос. Но, если полностью отказаться от вредных привычек и избегать черепно-мозговых травм, есть высокая вероятность того, что беда обойдет вас стороной. Еще один важный момент — своевременное и профессиональное лечение таких серьезных заболеваний, как энцефалит, полиомиелит, менингит, а также других инфекционных болезней.
Резюме. Клинические рекомендации диагностики и лечения 2018 г.
В 50–70% случаев вирусного энцефалита удается идентифицировать вирус простого герпеса (herpes simplex virus — HSV). Следующими по распространенности выступают вирус ветряной оспы (varicella zoster virus — VZV), энтеровирусы и арбовирусы.
HSV-энцефалит встречается во всех возрастных группах и не имеет специфического сезонного или географического характера распространенности.
Возрастное снижение врожденного и адаптивного иммунитета, в том числе снижение экспрессии toll-подобных рецепторов (toll-like receptor — TLR) и подобных продукту гена-I, индуцируемого ретиноевой кислотой (retinoic acid-inducible gene (RIG)-I-like receptors (RLRs)), снижение фагоцитарной функции, количества естественных киллеров и активности цитотоксических T-клеток, может способствовать восприимчивости у пожилых людей к таким вирусам, как, например, вирус Западного Нила.
И наоборот, у детей может быть снижена передача сигналов интерферона типа I по сравнению со взрослыми, что связано с восприимчивостью к вирусу La Crosse.
Изменения в областях человеческого лейкоцитарного антигена (human leukocyte antigens — HLA), потенциально влияющие на эффективность адаптивных иммунных ответов, связаны с восприимчивостью к герпесвирусной и арбовирусной инфекции.
Делеция части гена хемокинового рецептора-5 (C-C chemokine receptor type 5 — CCR5) нарушает транспортировку лимфоцитов в центральную нервную систему, что приводит к повышенной восприимчивости как к вирусу клещевого энцефалита, так и к вирусу Западного Нила.
Мутации или полиморфизмы в генах, кодирующих врожденные иммунные механизмы, в частности передачу сигналов TLR3 и интерферона, связаны с энцефалитом, вызванным HSV у детей, VZV-ассоциированным энцефалитом, а также энцефалитом, вызванным вирусом кори, вирусом японского энцефалита, энтеровирусом и вирусом гриппа A.
В анамнезе при энцефалите следует учитывать сезонность, географическое положение, историю путешествий, контакт с животными, здоровье родственников, контакт с больными людьми и известные случаи энцефалита в этом районе.
Клиницист должен узнать о профессии пациента, его хобби, отдыхе, диете, употреблении наркотиков и состоянии здоровья (прививки, медицинские препараты, а также возможная иммуносупрессия из-за вируса иммунодефицита человека, лекарств или других факторов).
HSV-энцефалит характеризуется более выраженным плеоцитозом и более частыми очаговыми нарушениями при электроэнцефалограмме и магнитно-резонансной томографии (МРТ).
В обзоре случаев энцефалита у взрослых с очагами в височных долях на МРТ признаки, ассоциированные с HSV, по сравнению с другими причинами включали пожилой возраст, острые клинические проявления (у 88% пациентов с HSV-энцефалитом по сравнению с 64% пациентов с энцефалитом от других причин), лихорадку (80% против 49%), желудочно-кишечные симптомы (37% против 19%) и более низкую частоту атаксии (18% против 33%) и сыпи (2% против 15%). Большинство неврологических симптомов, включая нарушение сознания, спутанность сознания, афазию, галлюцинации и двигательные расстройства, не различались между типами энцефалита. При МРТ признаки кровоизлияния также не зависели от этиологического фактора (таблица).
Таблица. Профили энцефалита и их причины
| № | Профиль энцефалита (распространенность, %) | Вирусная этиология | Невирусная этиология | Неинфекционная этиология |
|---|---|---|---|---|
| 1 | Височная доля (53%) | HSV, VZV, энтеровирус, EBV (вирус Эпштейна — Барр), HHV-6 (вирус герпеса человека 6-го типа), вирус гриппа А и В | Туберкулезная, микоплазменная, прионная, грибковая инфекция, сифилис | Опухоль, васкулит, аутоиммунная патология, паранеопластический синдром |
| 2 | Мозжечок (25%) | EBV, энтеровирус, ротавирус, аденовирус, вирус гепатита С | Микоплазменная инфекция | Паранеопластический синдром, васкулит, аутоиммунная патология |
| 3 | Экстрапирамидные и двигательные расстройства при поражении таламуса и базальных ганглиев (13%) | Респираторные вирусы, EBV, WNV (вирус лихорадки Западного Нила), энтеровирусы, HSV, VZV, HHV-6 | Streptococcus pneumoniae, туберкулезная, микоплазменная, прионная инфекция | Аутоиммунная, паранеопластическая, метаболическая, токсическая, сосудистая этиология |
| 4 | Гидроцефалия (9%) | Энтеровирусы, вирус парагриппа, аденовирус | Туберкулезная, грибковая, бактериальная инфекция | Синус-тромбоз |
Рутинное вирусологическое тестирование при остром энцефалите включает анализы полимеразной цепной реакции (ПЦР) для обнаружения ДНК-вирусов и ПЦР с обратной транскрипцией (ОТ-ПЦР) для выявления РНК-вирусов в образце СМЖ.
Первоначальное тестирование включает тесты ПЦР и ОТ-ПЦР СМЖ для обнаружения HSV-1, HSV-2, VZV, энтеровирусов и у детей младше 3 лет — парэховирусов человека. Если эти первоначальные тесты не позволяют установить диагноз, могут быть проведены дополнительные исследования.
Тесты вторичного уровня часто включают в себя ПЦР СМЖ для выявления цитомегаловируса (cytomegalovirus — СМV), герпесвирусов человека 6-го и 7-го типа (HHV-6, 7), вируса Эпштейна — Барр (EBV) и ВИЧ. Серологическое тестирование СМЖ на наличие IgM может помочь диагностировать энцефалит, вызванный арбовирусами, VZV, EBV, вирусом кори, эпидемического паротита, краснухи, бешенства или другими причинами. Вирусная ПЦР или ОТ-ПЦР образцов из горла и носоглотки может помочь установить диагноз аденовирусной инфекции, гриппа или кори; анализ слюны — эпидемический паротит или бешенство; тестирование образцов кала — энтеровирусные инфекции. Рекомендуется использовать мультиплексную диагностическую панель, которая позволяет быстро обнаружить возбудителя менингита и энцефалита в образцах СМЖ, например HSV-1, HSV-2, VZV, энтеровирусы, СМV, HHV-6 и человеческий парэховирус. Арбовирусы не включены в панель несмотря на их клиническое значение. Доступные мультиплексные анализы имеют общую чувствительность от 86 до 100% и специфичность более 99,5%.
Секвенирование следующего поколения (next generation sequencing — NGS) — тест третьего уровня для выявления патогенных микроорганизмов в СМЖ или ткани головного мозга. Это непредвзятый метод, в котором нуклеиновую кислоту патогена извлекают из СМЖ или ткани мозга, очищают и секвенируют. Перспективность секвенирования следующего поколения была подтверждена идентификацией патогенных микроорганизмов в случаях энцефалита, вызванного лептоспирой, вирусом Кэш-Валли (Cache Valle), астровирусом, борнавирусом, парвовирусом, вирусом энцефалита Сент-Луиса, вирусом Повассан (Powassan) и вирусом гепатита E, а также из-за других инфекционных причин.
Пациентам с энцефалитом часто требуется оксигенация, защита дыхательных путей, поддержка кровообращения и менеджмент гипертермии, аритмии сердца, вегетативной нестабильности. Терапия также необходима для прямого воздействия на церебральное воспаление — главным образом на отек мозга, повышение внутричерепного давления, очаговые или генерализованные судороги.
В лечебных протоколах Американского общества по инфекционным болезням (Infectious Diseases Society of America — IDSA) применение ацикловира для лечения при HSV-энцефалите классифицируется как рекомендация уровня A. Необходимо начать эмпирическую терапию ацикловиром у всех пациентов с подозрением на энцефалит.
Также предлагается ганцикловир или фоскарнет натрия для энцефалита, связанного с СМV, HHV-6, и ацикловир для энцефалита, связанного с VZV, но эти рекомендации основаны на доказательствах умеренного качества.
Применяется режим 21-дневной внутривенной терапии ацикловиром (10 мг/кг массы тела каждые 8 ч для пациентов с нормальной функцией почек). Ни более высокая доза ацикловира (15 мг/кг каждые 8 ч) у взрослых, ни длительная терапия валацикловиром (2 мг 3 раза в сутки в течение 90 дней) не улучшают исходы у взрослых. У детей (от 3 мес до 12 лет) с HSV-энцефалитом рекомендована более высокая доза ацикловира (20 мг/кг каждые 8 ч в течение 21 дня), поскольку это приводит к лучшим результатам и меньшему количеству рецидивов, чем более низкие дозы.
В руководствах IDSA применение глюкокортикостероидов у пациентов с энцефалитом, вызванным HSV, EBV и VZV, имеет низкую достоверность эффективности.
В рандомизированном контролируемом исследовании пероральный миноциклин (полусинтетический антибиотик группы тетрациклинов), который может ингибировать воспаление в нервной системе, значительно не снижал смертность и не улучшал исходы у пациентов с энцефалитом.
Неконтролируемые исследования продемонстрировали возможную пользу лечения с помощью альфа-интерферона при арбовирусных инфекциях, вызванных вирусом Западного Нила или вирусом энцефалита Сент-Луиса, но плацебо-контролируемое рандомизированное исследование с участием пациентов с японским энцефалитом не выявило влияния альфа-интерферона на результаты лечения.
Внутривенный иммуноглобулин также не влиял на результаты в рандомизированном двойном слепом плацебо-контролируемом исследовании с участием пациентов с японским энцефалитом, а также внутривенный иммуноглобулин, содержащий высокие титры вирусспецифических антител, не влиял на исходы у пациентов с энцефалитом Западного Нила.
Другой иммунотерапевтический подход, который показал многообещающие результаты на ранних стадиях клинических испытаний, включает адоптивную передачу гистосовместимых вирусспецифических Т-клеток иммуносупрессированным людям с аденовирусной, CMV, EBV-инфекцией, и в том числе с прогрессирующей мультифокальной лейкоэнцефалопатией.
Отсутствие методов лечения, доказавших свою эффективность для большинства нейротропных вирусных инфекций, привело к возобновлению акцента на профилактике. Эффективные вакцины теперь доступны для многих нейротропных вирусов, включая полиовирус, вирус бешенства, вирус кори, эпидемический паротит, вирус краснухи, вирусы гриппа, VZV и несколько нейротропных флавивирусов, таких как вирус японского энцефалита и вирус клещевого энцефалита.
Исследование влияния 5-летней кампании вакцинации в Непале на профилактику патологии, вызванной вирусом японского энцефалита, показало, что количество случаев заболевания сократилось на 78%. Универсальная программа вакцинации против вируса ветряной оспы для детей годовалого возраста в Германии в 2004 г. способствовала снижению на 60% неврологических осложнений, связанных с ветряной оспой.
Вирусный энцефалит является причиной инвалидизации и смерти. Разрабатываются диагностические стратегии и технологии, позволяющие расширять список патогенов и дифференцировать вирусный энцефалит. Лечение остается в основном эмпирическим и, за исключением ацикловира при HSV-энцефалите, не подтверждается качественными данными клинических исследований. Необходимы новые методы лечения для предотвращения инфекции и подавления репликации вируса.
Предикторы плохого исхода включают наличие иммуносупрессии, оценку по шкале комы Глазго ≤8, ограниченную диффузию по МРТ, более чем 24-часовую задержку в начале терапии ацикловиром после поступления, необходимость лечения в отделении интенсивной терапии и возраст старше 65 лет.
Читайте также:


