Гемофильная палочка лечение отофаг






В настоящее время в европейских странах регистрируется 26-43 случаев заболеваний Хиб-инфекцией на 100.000 детей, смертность составляет 1-3 %, высок уровень неврологических осложнений.
ХИБ-инфекция плохо поддается лечению, поскольку гемофильная палочка рекордно устойчива к антибиотикам. По этой причине даже своевременное лечение современными антибиотиками зачастую оказывается безрезультатным.
В России, у детей до 6 лет до трети всех случаев гнойных менингитов вызвано гемофильной палочкой типа Б. Гемофильные менингиты плохо поддаются лечению, поскольку их возбудитель вырабатывает ферменты, которые делают его устойчивым к антибиотикам, поэтому результаты лечения не всегда удачны, и смертность при тяжелых формах заболевания может достигать 16–20%.
Пневмония, вызванная гемофильной палочкой типа Б, возникает преимущественно у детей с 2 до 8 лет, и ее течение в 60% случаев также имеет различные осложнения, в том числе со стороны сердца и легких.
В 2000 году до широкого внедрения Hib-вакцины в странах с ограниченными ресурсами Hib-инфекция была причиной 8,13 миллионов случаев возникновения серьезного заболевания у детей в возрасте 1-59 месяцев (амплитуда колебаний 7,33-13,2 миллионов случаев) и 371 000 случаев смерти (амплитуда колебаний 247 000 – 527 000). К 2008 году, когда 136 государств - членов ВОЗ внедрили вакцину, по оценкам, было 203 000 случаев смерти, обусловленных Hib-инфекцией, среди детей в возрасте младше 60 месяцев (амплитуда колебаний 136 000 – 281 000).
Заболеваемость Хиб-менингитом в России оценивается как 16,9 на 100 тыс. детей 0–5 лет, летальность при нем 15–20%, у 35% развиваются стойкие дефекты.

Общие сведения
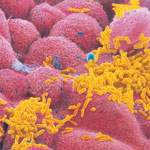
Гемофильная инфекция (ХИБ-инфекция) вызывается гемофильной палочкой типа b – Haemophilus influenzae type b. Она может стать причиной острых инфекционных болезней – гнойного менингита, пневмонии (воспаления легких), эпиглоттита (воспаления надгортанника), артрита (воспаления суставов), а также гнойного поражения всего организма – сепсиса. Гемофильная инфекция характеризуется преимущественным поражением органов дыхания, центральной нервной системы и развитием гнойных очагов в различных органах. Бактерия H. influenzae локализуется в носоглотке, откуда может передаваться другим людям воздушно-капельным путем. Только у очень небольшого числа из тех, у кого в носоглотке локализуется возбудитель, развивается заболевание с клиническими проявлениями. Однако носители H. influenzae в носоглотке являются важным источником распространения возбудителя.
Вероятность заболеть
Выделяют несколько групп риска для данного заболевания. Во-первых, наиболее часто страдают от этой инфекции дети. По данным разных исследований, носительство гемофильной палочки в детском коллективе достигает 50%. У детей 6-12 мес., находящихся на искусственном вскармливании и не получающих небольших дополнительных количеств материнских антител с грудным молоком, особенно высок риск развития самых тяжелых форм инфекции – воспаления легких и менингита. По этой причине искусственное вскармливание является дополнительным показанием к прививке против ХИБ-инфекции, начиная с 3-месячного возраста.
Люди экстремальных возрастов (дети до 2-х лет, пожилые люди) и лица с низким социально-экономическим статусом также подвержены гемофильной инфекции. Кроме того, заболеванию подвержены лица с низким социально-экономическим статусом, крайне ослабленные и страдающие алкоголизмом, больные лимфогранулематозом (болезнь Ходжкина), серповидно-клеточной анемией; лица, подвергшиеся спленэктомии (удалению селезёнки).
Заболеваемость повышается в конце зимы и весной. За последние годы заметно увеличилась заболеваемость взрослых.
Симптомы
Длительность инкубационного периода установить трудно, так как заболевание нередко является следствием перехода латентной инфекции в манифестную. Может развиться как местный воспалительный процесс слизистой оболочки верхних дыхательных путей, так и заболевания, обусловленные гематогенной диссеминацией.
Часто гемофильная инфекция протекает у детей в виде обычной респираторной инфекции с соответствующими симптомами. Однако нередки случаи и более тяжелых форм инфекции. Наиболее тяжелой формой гемофильной инфекции является гнойный менингит. По некоторым данным в России у детей до 6 лет до трети всех случаев гнойных менингитов вызвано Haemophilus influenzae type b. Гемофильные менингиты плохо поддаются лечению, поскольку их возбудитель вырабатывает ферменты, которые делают его устойчивым к антибиотикам (около 20-30% гемофильных палочек, выделенных от больных, не чувствительны ко многим антибиотикам). Поэтому результаты лечения не всегда удачны, и смертность при тяжелых формах заболевания может достигать 16–20%.
У трети больных, перенесших гемофильный менингит, развиваются необратимые неврологические осложнения – судороги, задержка нервно-психического развития, глухота, слепота и др.
Пневмония, вызванная гемофильной палочкой типа b, возникает преимущественно у детей с 2 до 8 лет, и ее течение в 60% случаев также имеет различные осложнения, в том числе со стороны сердца и легких.
С гемофильной инфекцией связывают до половины всех гнойных инфекций уха, горла, носа, в частности, рецидивирующих гнойных отитов (воспаление среднего уха) и синуситов (воспаление придаточных пазух носа).
Гемофильный сепсис чаще развивается у детей 6-12 мес., предрасположенных к этому заболеванию. Протекает бурно, нередко как молниеносный, с септическим шоком и быстрой гибелью больного.
Гнойные артриты являются следствием гематогенного заноса гемофильной палочки, нередко сопровождаются остеомиелитом.
Смертность
В настоящее время в европейских странах регистрируется 26-43 случаев заболеваний, вызванных гемофильной палочкой, на 100 000 детей, смертность составляет 1-3%, высок уровень неврологических осложнений.
Лечение
Гемофильная ХИБ-инфекция плохо поддается лечению, поскольку гемофильная палочка рекордно устойчива к антибиотикам. По этой причине даже своевременное лечение современными антибиотиками зачастую оказывается безрезультатным. Пенициллиновые антибиотики, эритромицин, левомицетин, тетрациклин – процент устойчивости гемофильной палочки к ним составляет 80-100% (от числа выделенных образцов бактерий). Без этиотропной терапии некоторые формы гемофильной инфекции (менингит, эпиглоттит) почти всегда заканчиваются смертью больного. Необходимо как можно раньше начать лечение от гемофильной инфекции.
Эффективность вакцинации
В 2000 году, до широкого внедрения ХИБ-вакцины в странах с ограниченными ресурсами, ХИБ-инфекция была причиной 8,13 миллионов случаев возникновения серьезного заболевания у детей в возрасте 1-59 месяцев (амплитуда колебаний – 7,33-13,2 миллионов случаев) и 371 000 случаев смерти (амплитуда колебаний – 247 000=527 000). К 2008 году, когда 136 государств - членов ВОЗ внедрили вакцину против гемофильной палочки, по оценкам, произошло 203 000 случаев смерти, обусловленных ХИБ-инфекцией, среди детей в возрасте младше 60 месяцев (амплитуда колебаний – 136 000-281 000).
Эффективность ХИБ-вакцин — 95-100%, защитный титр антител сохраняется не менее 4-х лет.
Среди вакцинированных в 10 странах Европы, Израиле и Австралии ХИБ-инфекция развилась с частотой всего 2 случая на 1 млн; у 18% этих детей имелись проблемы, в т. ч. недоношенность; у 33% отмечались низкие уровни иммуноглобулинов.
Вакцины
В настоящее время единственное средство для профилактики этой инфекции – вакцинация. По рекомендациям ВОЗ, прививка против гемофильной инфекции показана всем детям. Эффективность вакцинации сегодня оценивается на уровне 95-100%. Проводились многочисленные испытания полисахаридных конъюгированных ХИБ-вакцин в Европе и Северной Америке. В частности, клиническое испытание в Великобритании (1991-1993) показало снижение на 87% заболеваемости менингитом гемофильной этиологии. В Голландии, при проведении аналогичного исследования, было зафиксировано полное отсутствие случаев менингита гемофильной этиологии в течение 2-х лет после начала иммунизации.
Современные вакцины представляют собой химически связанные антиген капсулы гемофильной палочки и столбнячного анатоксина, который нужен для того, чтобы основной антиген вырабатывал иммунитет у детей в возрасте до 18 месяцев.
Рекомендованные календари. ВОЗ рекомендует какой-либо один из следующих календарей прививок против ХИБ-инфекции:
- 3 дозы в рамках первичного курса вакцинации без бустерной дозы (3р+0);
- 2 дозы в рамках первичного курса вакцинации и бустерная доза (2р+1);
- 3 дозы в рамках первичного курса вакцинации и бустерная доза (3р+1).
В странах, где пик бремени тяжёлого заболевания гемофильной инфекцией типа b ложится на младенцев младшего возраста, введение 3-х доз вакцины в раннем возрасте может принести пользу.
Приказом Министерства здравоохранения российской Федерации №125 от 21.03.14 г. вакцинация против гемофильной инфекции тип b введена и в Национальный календарь профилактических прививок РФ для детей из групп риска.
Последние эпидемии
Заболеваемость ХИБ-менингитом в России оценивается как 16,9 на 100 тыс. детей 0-5 лет, летальность при этой болезни составляет 15-20%, у 35% развиваются стойкие дефекты. В России инфекция регистрируется с 2007 г. (единичные сообщения). В Москве в 2005-2007 гг. из расшифрованных 83 случаев гнойного менингита 47 (57%) были вызваны гемофильной инфекцией.
Исторические сведения и интересные факты


ОТОФАГ - новый препарат для лечения ЛОР-заболеваний, для детей с рождения и взрослых. Что это? Панацея от всех бед или средство с недоказанной эффективностью.
На дворе зима, а значит и простуды не дремлют!!
Сегодня на повестке дня новое средство для лечения лор-заболеваний - бактериофаг ОТОФАГ.
У меня складывается такое ощущение, что со всеми этими новинками фармпроизводители учатся на нас и проводят опыты, как на мышах.
Сначала расскажу предысторию для чего я его купила и как я такого средство вообще нашла.
Кто читает мои отзывы - уже знает, что у меня часто болеющий ребенок 5 лет, который часто болеет синуситами и зелеными соплями, а сейчас добавились еще и отиты, и я в постоянном поиске новых средств для его лечения.
С начала года у сына уже 2 раза был синусит, меня спасает только Полидекса, но один раз у него зеленых соплей не было, были обычные сопли, врач уже нас выписала, а на следующий день поднялась температура, видимо не долечили, нос не дышал и пришлось давать антибиотики.
Также до этого у него в мазке из носа высеивали гемофильную палочку и моракселлу, но лор-врач говорил, что вот пролечите вы антибиотиками, а потом эти бактерии вновь могут размножится и я тогда вообще не понимаю как это лечить, к тому же во время болезни обостряются аденоиды до 2 степени, нос плохо дышит и капли сосудосуживающие плохо помогают.
Летом отдыхали в Турции и мы с мужем подхватили жуткую ангину, последствия которой я лично расхлебываю до сих пор, был туботит и справа нос постоянно закладывало. Я обращалась к лору, он мне прописал лечение, плюс я еще для горла пропила курс Имудона, а то я его немного забросила, а помогает он классно именно для профилактики ангин.
У подруги на работе у дочери также постоянные синуситы и отиты и им лор рекомендовал сдать посев из носа, у нее высеяли стафилококк и в качестве лечения им выписали ОТОФАГ.
Вот тогда то я и заинтересовалась этим препаратом, оказывается это новый препарат и представляет из себя гель с бактериофагами. Бактериофаги - это вирусы, которые убивают определенные виды бактерий.
- Bacteroides spp.
- Escherichia coli spp.
- Haemophilus influenzae spp.
- Klebsiella spp.
- Moraxella catarrhalis
- Morganella morganii
- Neisseria spp.
- Proteus vulgaris spp.
- Providencia rettgeri spp.
- Pseudomonas aeruginosa spp.
- Staphylococcus aureus spp.
- Streptococcus pyogenes spp.
Вот я прочитала про него в интернете и увидела, что он должен якобы действовать и на те бактерии, которые нашли в носу у моего сына, очень долго думала покупать мне его или нет, ведь цена очень высокая - 950 рублей, также ребенок очень аллергичный, на много возникает аллергия, но все-таки решила купить из самых лучший побуждений, в надежде вылечить синуситы и отиты навсегда.
Что из этого вышло читайте далее.
Отофаг продается вот в такой коробочке, "Гель с бактериофагами Отофаг", 50 мл, стоимость в аптеке Максавит 950 рублей.
Тюбик достаточно большой и геля хватит надолго.
Гель абсолютно прозрачный, без цвета и запаха.
Производится в России.
Обязательно смотрим дату производства и срок годности препарата. Хранить его нужно в
Отофаг содержит бактериофаги, которые активны отношении, следующий бактерий:
Итак, для чего же он нужен, этот бактериофаг и что он лечит.
- Гигиена ушных раковин у здоровых людей, в том числе, в период неблагоприятной эпидемиологической обстановки, при смене климатических поясов, при вредных воздействиях внешней среды и других рисках заражения бактериальными инфекциями.
- Профилактика бактериальных воспалительных заболеваний уха при наличии факторов риска, в том числе, сахарного диабета, онкологических заболеваний (особенно в период проведения лучевой и химиотерапии), сниженного местного и общего иммунитета, грибковых и вирусных инфекциях ЛОР-органов, аутоиммунных и других системных заболеваниях.
- Профилактика бактериальных воспалительных заболеваний уха (наружный и средний отит) и их рецидивов, в том числе, при заболеваниях носа (гайморит, ринит), горла (фарингит, абсцессы, ангина, хронический тонзиллит) и других респираторных заболеваниях (бронхит, эпиглоттит, грипп, ОРВИ).
- Профилактика бактериальных осложнений при хирургических вмешательствах и других лечебных манипуляциях в области уха и других ЛОР-органов.
- По назначению врача в других клинических ситуациях, при которых важно обеспечить высокую антибактериальную защиту и отсутствие побочных эффектов.
Наш случай, у ребенка я хотела лечить нос, а у себя я решила лечить им горло, так как страдаю ангинами, гель нужно было закладывать в нос 2-3 раза в день, сложности в этом нет, а вот как им обрабатывать горло я просто не представляю, поэтому я просто его стала глотать, ведь в инструкции сказано, что он абсолютно безопасен при проглатывании, также себе закладывала в правое ухо, где был туботит и оставались неприятные ощущения.
- В домашних условиях Отофаг наносят на обрабатываемый участок непосредственно из флакона или салфеткой (ватным тампоном). Обработанный участок не мочить (гель не смывать) в течение 40 минут после применения Отофага.
- В условиях приёма специалиста Отофагом обрабатываются поражённые или травмированные участки уха и других ЛОР-органов.
ВАЖНО! Отофаг безопасен при попадании на слизистую и при проглатывании. Не вносить Отофаг в закрытые очаги воспаления, не имеющие или имеющие ограниченный отток экссудата из очага (например, ушитые раны и т. п.). Внесение Отофага в такие очаги может привести к выраженному обострению воспалительного процесса и/или отёкам и/или лимфостазу.
Прием Отофага совпал с периодом болезни у ребенка, месяц он у меня ходил нормально в садик, нос у него дышал, аденоиды пока не беспокоили, и вот у него потекли сопли, мой лор мне посоветовал для профилактики синусита у ребенка попробовать давать Циннабин, препарат на травах, я купила и попробовала дать, на следующий день, как я и предполагала, у него пошла аллергия - прыщи на лице, я этот препарат сразу отменила, на всеми любимый Синупрет также у него аллергия, поэтому я вообще не представляю как лечат детям аденоиды всякими маслами туи и прочей гомеопатией на травах, уже гомеопатию признали лженаукой, и все больше и больше я начинаю с этим соглашаться.
Через дня 3-4 я купила Отофаг и стала ему закладывать ему в нос. Первый раз я это сделала вечером, потом утром перед садиком, из садика я его забрала с красными щеками, но пока не поняла на что опять реакция, потом вечером дала Отофаг и он у меня весь покраснел, как рак, сопли потекли рекой. Был вялый, первый раз за все время сам сказал - мама, я хочу спать. Был вообще никакой, я просто в шоке была и сразу его уложила спать.
Повышенная чувствительность к компонентам Отофага.
На следующий день я отменила Отофаг, стала давать антигистаминный препарат, но последствия этого чудо-средства мы расхлебываем до сих пор в виде аденоидов и как следствие опять был отит, нос не дышал долго, постоянные сопли, говорит до сих пор немного в нос, сейчас лечу у него аденоиды. Прочитала, что аденоиды могут как раз воспаляться из-за аллергии, видимо это наш случай.
Замечу - до этого нос дышал прекрасно.
Моя личная история такова - я стала этот гель глотать, я не болела при этом, горло было в норме, какого же было мое удивление когда у меня заболело горло через 3 дня приема препарата. Вот это лечение и профилактика. Просто класс!
Я отменила это чудо-средство и стала использовать Гексорал, также за 3 дня у меня все прошло.
Как я поняла, иммунитет стал давать реакцию на вирусы, ведь бактериофаг - это вирус.
У мужа также пошла на него аллергия. Потекли сопли из носа!
В общем, запомните - БАКТЕРИОФАГИ - это средства с недоказанной эффективностью, я также могу их отнести в один ряд с гомеопатией-лженаукой, бактериофаги - это тоже лже-наука, все выводы делаю только из своего личного опыта и никому их не навязываю. А вы смотрите и думайте сами.
У меня уже был опыт применения Секстафага и также не удачный!
Никому не советую этот препарат. Пользуйтесь доказательной медициной и будет вам счастье!
Для иммунитета я советую ЛИКОПИД!
Сейчас для лечения аденоидов и поднятия иммунитета пробую Рибомунил (отзыв напишу позднее) и НОЗЕФРИН.
Всем спасибо за внимание! Не болейте!
Инструкция по применению
The gel with bacteriophages OtoFag
Состав активные вещества: стерильная суспензия фаговых частиц в физиологическом растворе; вспомогательные вещества: вода очищенная, карбопол, экстракт календулы.
Форма выпуска Гель во флаконе 50 мл с дозатором и защитным колпачком.
- Bacteroides spp.(Бактероиды)
- Escherichia coli spp. (Кишечная палочка)
- Haemophilus influenzae spp. (Гемофильная палочка, палочка Пфейфера, палочка инфлюэнцы)
- Klebsiella spp. (Клебсиелла)
- Moraxella catarrhalis
- Morganella morganii (Моргана)
- Neisseria spp. (Нейссерия)
- Proteus vulgaris spp. (Протей)
- Providencia rettgeri spp.
- Pseudomonas aeruginosa spp (Псевдомонады)
- Staphylococcus aureus spp. (Золотистый стафилококк)
- Streptococcus pyogenes spp (Стрептококки)
Безопасен для всех возрастных категорий (в т.ч. для беременных и детей с первого дня жизни)
- Комплексные гели с бактериофагами – на страже вашего здоровья
- Отофаг, Фагодент, Фагодерм, Фагогин выпускаются российской компанией
В домашних условиях Отофаг наносят на обрабатываемый участок непосредственно из флакона или салфеткой (ватным тампоном). Обработанный участок не мочить (гель не смывать) в течение 40 минут после применения Отофага. В условиях приёма специалиста Отофагом обрабатываются поражённые или травмированные участки уха и других ЛОР-органов. ВАЖНО! Отофаг безопасен при попадании на слизистую и при проглатывании. Не вносить Отофаг в закрытые очаги воспаления, не имеющие или имеющие ограниченный отток экссудата из очага (например, ушитые раны и т. п.). Внесение Отофага в такие очаги может привести к выраженному обострению воспалительного процесса и/или отёкам и/или лимфостазу. Схемы применения и дозы гигиена ушных раковин у здоровых людей, в том числе, в период неблагоприятной эпидемиологической обстановки, при смене климатических поясов, при вредных воздействиях внешней среды и других рисках заражения бактериальными инфекциями: 1 мл Отофага (одно нажатие) наносят 2-3 раза в день после гигиенических мероприятий. Длительность профилактического курса – от 7 до 14 дней. Курс рекомендуется повторять каждый месяц. Длительность применения Отофага в профилактических целях не ограничена. профилактика бактериальных воспалительных заболеваний уха при наличии факторов риска, в том числе, сахарного диабета, онкологических заболеваний (особенно в период проведения лучевой и химиотерапии), сниженного местного и общего иммунитета, грибковых и вирусных инфекциях ЛОР- органов, аутоиммунных и других системных заболеваниях: 1 мл Отофага (одно нажатие) 2-3 раза в день после гигиенических мероприятий. Длительность курса соответствует длительности действия фактора риска. При прекращении действия фактора риска рекомендуется схема применения для здоровых людей. профилактика бактериальных воспалительных заболеваний уха (наружный и средний отит) и их рецидивов, в том числе, при заболеваниях носа (гайморит, ринит), горла (фарингит, абсцессы, ангина, хронический тонзиллит) и других респираторных заболеваниях (бронхит, эпиглоттит, грипп, ОРВИ): доза Отофага определяется врачом исходя из конкретной клинической ситуации. Рекомендуется сочетать с применением в домашних условиях: 1 мл Отофага (одно нажатие) 3-4 раза в день после гигиенических мероприятий. Длительность курса домашних процедур – 3-4 недели. Частота повторения курсов – по рекомендации врача. Далее рекомендуется схема применения для здоровых людей. профилактика бактериальных осложнений при хирургических вмешательствах и других лечебных манипуляциях в области уха и других ЛОР-органов: доза Отофага определяется врачом исходя из конкретной клинической ситуации. Перед хирургическим вмешательством – 2-3 раза в день после гигиенических мероприятий в течение 7 дней до начала вмешательства. После хирургического вмешательства – 2-3 раза в день после гигиенических мероприятий в течение 7 дней. Далее рекомендуется схема применения для здоровых людей. по назначению врача в других клинических ситуациях, при которых важно обеспечить высокую антибактериальную защиту и отсутствие побочных эффектов: врач определяет схему применения, кратность и объём использования Отофага исходя из конкретной клинической ситуации. ВАЖНО! На начальном этапе при наличии воспалительного очага рекомендуется более частое применение Отофага с интервалом 1-2 часа.
Отофаг можно применять одновременно с растворами хлоргексидина биглюконата 0,05% и 0,2%, гидроксиметилхиноксалиндиоксида 2,0%; из-за инактивации бактериофагов, входящих в состав Отофага, не рекомендуется одновременное использование с Отофагом следующих средств: - средств на основе октенидина и феноксиэтанола; - средств на основе солей полиакриловой кислоты; - растворов перекиси водорода. Особые указания Предохранять дозатор от попадания грязи и инородных веществ. Очищать носик дозатора и колпачок от остатков геля. После использования следует всегда закрывать дозатор колпачком.
Безопасен для всех возрастных категорий (в т.ч. для беременных и детей с первого дня жизни)
В сухом, защищённом от света месте при температуре от 2°С до 8°С в течении 24 месяцев.
После начала использования допускается хранение Отофага при комнатной температуре
(не более 25°С) при условиях соблюдения стерильности и использования всего
содержимого флакона в течение 60 дней. Тем не менее, в домашних условиях
предпочтительным местом хранения Отофага является холодильник.
Информация, от чего помогает Гель с бактериофагами для гигиены кожи ушных раковин ОтоФаг 50 мл:
Профилактический курс Отофага: 2-3 раза в день 7-10 дней 1 раз в месяц.
- наружные, средние отиты
- риниты, синуситы
- гаймориты, фронтиты
- аденоидиты
- ларингиты, фарингиты
- тонзиллиты
- эпиглотитты
- грипп и ОРВИ
- при первых проявлениях заболеваний – частое (каждые 2-3 часа) применение
Отофага в большинстве случаев помогает предотвратить болезнь и избежать применения антибиотиков. При отсутствии положительной динамики в первые 2-3 дня применения Отофага требуется медикаментозное лечение;
- хронические заболевания ЛОР-органов –регулярное применение Отофага для профилактики рецидивов и опасных осложнений, особенно при хронических тонзиллитах, воспалениях околоносовых пазух, длительных нарушениях носового дыхания;
- вирусные заболевания (грипп, ОРВИ) – Отофаг рекомендуется для профилактики бактериальных осложнений ЛОР-органов
- предотвращает бактериальные воспаления и осложнения при операциях на ЛОР-органах;
- применяется для санации медицинских работников.
Повышенная чувствительность к компонентам Отофага
Дисклэймер: информация в посте будет дана максимально простым языком для людей, далеких от медицины. Всех несогласных коллег призываю вступать в диспуты только при наличии ссылок на исследования, подтверждающие их слова.
В дискуссиях о ЛОР-заболеваниях очень часто речь заходит о посевах из полости рта, глотки, носа, уха. Современный взгляд на это действо очень часто вызывает бурю негодования , разрыв закостенелого шаблона и всплеск негативных эмоций. Давайте же попробуем разобраться в этом вопросе.
Казалось бы, ну что может быть проще и эффективнее? Мазнул ватной палочкой по горлу, по уху или носу, мазнул ей же по питательной среде, вырастил пару тройку колоний, покапал на них антибиотиком - и вуаля! У тебя полный список микроорганизмов, да еще и с их чувствительностью к десятку антибактериальных препаратов - лечи - не хочу. И лечат. А болезнь не проходит. Но как же? Вот микроорганизм, вот препарат - все должно работать! А ларчик просто открывался.
Поверхность слизистой оболочки (и кожи, если говорить об ухе) верхних дыхательных путей нестерильна. Грубо говоря, она нам не принадлежит. Это внешняя среда, в которой правят бал свои жители. Имя им - микрофлора. Это вирусы, бактерии, грибы и прочая мелкая шушера. Они живут на слизистой оболочке, питаются продуктами ее жизнедеятельности. И никакого вреда человеку не причиняют. Они там были, есть и будут. Всегда. Вне зависимости от того, есть ли у человека патология верхних дыхательных путей или нет.
Среди этих микроорганизмов, есть те, которые называют "условно-патогенными". Из самых распространенных: пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк и гроза, ужас и ночной кошмар русскоязычных интернетов и русскоязычных умов - золотистый стафилококк. Они, как и другие колонии, есть на слизистой всегда, никуда с нее не деваются и в обычных условиях не причиняют организму никакого вреда.
Беда начинается, когда данные микроорганизмы попадают ПОД эпителиальный пласт (верхний слой слизистой оболочки). Этот процесс носит всем известное название - инфекция. Происходит он, чаще всего, на фоне уже состоявшейся вирусной инвазии, которая повреждает клетки эпителия, нарушает барьерную функцию слизистой оболочки и дает возможность условно-патогенной флоре проникать ВНУТРЬ слизистой оболочки. Вот тут-то мы и получаем те самые бактериальные проблемы, требующие лечения антибиотиками.
Но что же мы получаем, делая посев со слизистых во время такого процесса? А ничего. Мы получаем всю ту же микрофлору, которая спокойно живет НА ПОВЕРХНОСТИ слизистой оболочки, кушает свои полисахара и знать не знает ни о каких инфекциях. Каков шанс, что среди тысяч вариантов микроорганизмов, которые существуют на слизистой, мы при посеве получим именно тот, который вызвал данную проблему? Шанс, стремящийся к нулю.
Это общая картина бесполезности посевов из верхних дыхательных путей. И, чтобы не быть голословным, вот ссылки на основополагающие документы по данной теме:
Microbiological investigations and endoscopy are not routinely required in the diagnosis of ARS (острый риносинусит)
Microbiological investigations remain the preserve of tertiary research facilities.
3. Даже отечественные умы уже начинают что-то подозревать
Микробиологическое исследование отделяемого полости носа либо пунктата пораженной
Nasopharyngeal cultures are not necessary for ABRS (острый бактериальный риносинусит) diagnosis.
Obtaining a culture is usually not necessary in the ARS (острый риносинусит)
.
Throat swabs should not be carried out routinely in primary care management of sore throat.
Альтернатива не нужна. Все диагностические алгоритмы уже отработаны, они описаны в указанных мной документах и разжеваны и не раз в моих постах
когда пишешь о ЛОР, пропагандируй полную бесполезность промываний и полосканий. а то народ считает, что это лучше чем АБ-терапия и вообще панацея от всех инфекций.
пропагандируй полную бесполезность промываний и полосканий
Даже пост отдельный об этом имеется
ты будто первый день на пикабу) старые посты никто не читает, пока не тыкнешь ссылкой.
Все есть в моих постах.
Здравствуйте ,можно вопрос ,получил удар в вчп капала кровь сперва после удара недолго,потом спустя два дня сопли с кровью прям тёмной такой выходят когда сморкаешься,нос дышит нормально,иногда затруднено немного со стороны удара (справа) и вот сопли с кровью уже 5 дней,чувствую себя нормально, само пройдёт? )
Лечить согласно современным рекомендациям
А что вы скажете по поводу Стрептатеста?
Ситуация аналогична. Ну есть в полости рта стрептококк, ну и ладно. Он там всегда есть.
Интересно, но ваши слова несколько противоречат практике: зимой младший болел, ангина. Чтобы не таскать на тесты - дико неудобно было по времени - купил Стрептотест, сделал (вообще, делал больше для успокоения совести - по всем признакам была ангина вирусная, да и врачи к этому склонялись - так что бить антибиотиками не хотелось). Сделали тест - отрицательный. А вы говорите - всегда есть стрептококк, почему не показал тогда?
Вот за что я вас врачей не люблю - всегда же выкрутитесь, заразы! И не придерёшься - всё по науке. =)
проблема мазков с миндалин в том, что там 3 зоны, и даже с огромной практикой за спиной, можно накосячить при взятии мазка. + специфичность в посте написана.
Стрептатест(он же RADT?) бесполезен вообще или в отрыве от клиники(т.е. использования CS)?
Это как бы противоречит рекомендациям AAP, не находите?
the diagnosis of GAS infection can be confirmed with laboratory testing (either a rapid-antigen detection test or culture)
Это не говоря о том, что ни о каком 100% носительстве БГСА(а ветка именно о нем, раз речь о стрептотесте) и речи быть не может.
the fact that colonization rates can reach 15% to 20% even among asymptomatic children.
По этому вопросу обязательно освежу свои знания, по ААР и применению стрептатеста вопрос открытый.
Здравствуйте! Надеюсь ответите мне, так как вы единственный адекватный врач, у которого хочется спросить мнение. Я беременна и с первых дней беременности мучает горло, образовываются пробки и восспаляется горло, першит и лимфоузлы слегка набухают. Пару раз попыталась выдавить сама и один раз поцарапала слизистую. Температуры и насморка не было ни разу, стараюсь постоянно следить ща гигиеной полости рта, на ночь пью молоко, иногда полоскаю ромашкой. Еще первый скан не сделан, очень переживаю за ребеночка. Можете, пожалуйста, подсказать могут ли эти процессы повлиять на беременность и на плод?
А к вам можно как-то попасть на приём? Или может сможете посоветовать толкового ЛОРа в Москве. Хотел бы и сам проконсультироваться и ребёнка показать.
@moderator , удалите, пожалуйста, мой комментарий, т.к. я связался с автором напрямую и коммент содержит личную информацию в виде почты. Спасибо.
Помогите, пожалуйста, советом.
Уже три месяца болит миндалина с левой стороны, никаких пробок нет, налёта нет, но много слизи в горле. При этом болят и увеличены подчелюстные лимфоузлы. улучшение не наступает, ситуация медленно ухудшается. Температура за все это время поднималась на 5 дней подряд через 2 месяца после начала и была 38.4, но, как мне сказали врачи, это было ОРВИ. ОРВИ прошло, но лимфоузлы так и растут, миндалина болит.
За все это время мне врачи ( Сначала один ЛОР, потом другой, терапевт) назначили как-будто абсолютно все мыслимые и немыслимые лекарства: и кандидом и ОКИ, и фурыцилином, и миромистином, и ромашкой полоскала. Из антибиотиков назначали амоксиклав 6 дней по 2 таблетки( вроде как нашли Гемофильную палочку 10*5), после которого было временное улучшение. Потом назначала Бактериофак стафилококовый 7мл 2р/д. Не особо помогло, но совсем немного стало легче. После окончания курса все вернулось. А сейчас назначили просто промывать миндалины. Но, похоже, это не имеет смысла.
По ощущениям и внешнему виду миндалины на ней как-будто какая-то язвочка, которая жутко болит.
Абсолютно не представляю, что делать дальше:( очень болит эта миндалина и большой дискомфорт доставляют лимфоузлы. Наткнулась на Вас случайно, может подскажете в каком направлении двигаться?


Вы пишете про внутриклеточное персистирование стрептококка. А где и как в рф можно проверить что он сейчас есть в клетках?
Выглядит как будто можно пропить антибиотик из опредленной группы и тонзиллит уйдет
Но разве ключевой вопрос не в концентрации микроорганизмов? Т.е. разумеется, тот же золотистый стафилококк или гемофильная палочка высеется практически и у любого здорового человека, но не более чем в 10^3, а при каком либо воспалительном процессе - 10^6 и более? Чем же это не показатель возбудителя?
Скажите, а мазок на микоплазму тоже бесполезен? Ребенок то и дело (кашляет, во время сна), врач определяет микоплазму, лечимся антибиотиками (хемомицин, клацид), месяца через 1,5-2 все по новой. Уже на 5 круг пошли.
Пошли к врачу, стали говорить про ПЦР, врач сказала, что как по ней, то лучше бы сдать на антитела. В это время заходит еще один врач, слышит про антитела, говорит наоборот - малоинформативен.
Не подскажите, что все-таки лучше?
У меня и у мамы чешется ухо. Не знаю как эта напасть к нам попала, но лечение лора от грибка не помогает совсем. А чешется не по-детски. Что делать не знаем((
было бы странно, если бы помогла.
я бы посоветовал обратиться к другому аллергологу, лору, а заодно и инфекционисту обратиться, мнение нескольких врачей всяко лучше. меня смущает, что антибиотики помогают, пусть и временно.
аллерголог-иммунолог может еще напряженность иммунитета проверить, а инфекционист как раз чтобы проверить на цмв, вирусы герпеса и прочее, что им покажется сходным по клинике. лишним не будет.
Попробуйте позакаливаться. Плюс дома нужно обеспечить прохладный и влажный воздух (не выше +22 и 50-60%). Плюс постоянно увлажняйте слизистую в носу физраствором через "пшикалку"
Когда все уходят, а тебя с собой не берут

![]()
Налаживаем связи
Так складываются обстоятельства, что мои посты вызывают большое количество довольно специфичных вопросов, на многие из которых трудно ответить в формате пикабу.
Поэтому я решил перенести наше общение в область эпистолярной романтики.
Если у вас, мои дорогие подписчики, возникают какие-то вопросы, я на них с удовольствием отвечу. Для этого я создал специальный ящик fenderent@yandex.ru. Пишите - сориентирую, подскажу, в общем, всячески постараюсь помочь, насколько позволяют рамки виртуального мира.
Скажу сразу - полноценной консультации скорее всего не получится. Но дать вам верное направление поиска буду очень стараться.
Для минусов - внутри.
P.S. В письме, по возможности, указывайте свою локацию, чтобы я мог оценивать медицинские мощности, доступные тому или иному региону
Ответы на вопросы
Мой предыдущий пост вызвал целый шквал вопросов и просьб о помощи. Поэтому я решил отобрать самые часто задаваемые и ответить на них. С некоторыми комментариями.
У меня заложен/плохо дышит нос/стекает слизь по задней стенке глотки/закладывают одну ноздрю/возникает ощущение переливания из одной ноздри в другую.
Причин затруднение носового дыхания может быть масса. Если данная проблема беспокоит больше 2х месяцев - причину данного состояния лучше всего позволит выявить компьютерная томография придаточных пазух носа. Она дает возможность комплексно и однозначно оценить состояние всех структур полости носа, от перегородки до всех околоносовых пазух. А как же рентген? По всем современным рекомендациям рентген не применяется при заболеваниях полости носа. Ни при острых, ни, тем более, при хронических.
У меня затруднено носовое дыхание, зуд в носу, чихание, выделения из носа, как вода. Болею давно, аллергологические тесты отрицательны.
Это в 99% случаев - аллергический риносинусит. Аллергологическая диагностика очень часто не дает результатов, особенно, если говорить об анализе уровня общего IgЕ, который назначается повсеместно. Скарификационные тесты также имеют кучу ложноположительных и ложноотрицательных результатов. Наиболее точная диагностика основывается на обнаружении специфических иммуноглобулинов в крови на конкретный аллерген.
У меня постоянно образуются пробки в миндалинах, врач поставил хронический тонзиллит, накормил тучей антибиотиков, промыл миндалины гектолитрами антисептиков, а пробки не уходят.
Пробки в миндалинах - это забившаяся в лакуны пища, сброженная ферментами слюны. Отсюда характерные консистенция и неприятный запах. Вреда организму они не наносят никакого. Удаляются из миндалин самостоятельно при достижении определенного размера. Небная миндалина расположена между двумя мышцами. В акте глотания мышцы сдавливают миндалину, эвакуируя из нее пробку достаточного размера. Это процесс ЕСТЕСТВЕННЫЙ, не имеющий никакого отношения к патологии. Единственная проблема, которую могут приносить эти пробки - неприятный запах изо рта. Решений у этой проблемы два: перестать есть или удалить миндалины.
Врач прописал мне промывать миндалины/процедуры с использованием аппарата "Тонзиллор".
Ни один из этих методов не уберет пробки раз и навсегда, по причинам, указанным выше. Более того, у этих методов нет никаких достоверных клинических подтверждений эффективности.
У меня постоянно болит/першит горло/ком в горле. Врач поставил хронический тонзиллит, назначил тучу полосканий, антибиотиков, промывание миндалин.
У меня длительные боли в горле, врач назначил мне противогрибковое лечение.
Каждое подобное сообщение сжигало один стул. Хочу поставить в этом вопросе точку раз и на всегда. Грибковые поражения глотки - удел ИММУНОКОМПРОМЕТИРОВАННЫХ пациентов (СПИД, гепатит-С, лейкозы, etc.), причем не на самых ранних стадиях. У человека без серьезного иммунодефицита микотического (грибкового) поражения глотки быть не может.
У меня частые ангины/болят суставы/болит сердце. Врач сказал, удалить миндалины.
Показанием к удалению миндалин являются: ангины (гнойные(!)) 2 раза в год и чаще, ревматические заболевания, связанные с хроническим инфицированием в-гемолитическим стрептококком группы А. ВСЕ. Во всех остальных случаях (частые ОРВИ, боли в горле, артралгии неревматического генеза, мереберная невралгия, которую молодые и здоровые люди принимают за боли в сердце, боли в сердце ишемического характера etc/) удаление миндалин не несет в себе никакого смысла.
Более того. По последним исследованиям, даже частые ангины не являются достаточным основанием к удалению небных миндалин. Если в организме человека нет дефекта определенного гена, он может болеть ангинами хоть десять раз за год - ревматические заболевания ему не страшны.
У меня есть все показания к удалению миндалин, но я боюсь. Это же иммунитет!
В организме взрослого человека небные миндалины не играют хоть сколь-нибудь значимой роли в иммунитете. Если удаление произведено по показаниям, никакого вреда организму в целом это не нанесет.
У меня болит/заложено/плохо слышит/шумит/свистит/пищит ухо(ши).
Без какого-либо размышления - сразу к врачу. Последствия самолечения или игнорирования проблем с ухом - самые плачевные. Для примера. Возникший в ухе шум, внезапное снижение слуха (без воспалительных проявлений) поддается лечению с хоть каким-то шансом полного излечения только в первые 7 СУТОК. Дальше - только слуховой аппарат.
Кое-что из практики
Оториноларингология - относительно "спокойная" область медицины. Здесь врачу не так часто приходится кого-то спасать, вытягивать с того света или принимать какие-то экстренные меры. Да, ситуации бывают разные, но основная масса заболеваний позволяют произвести полноценную оценку состояния пациента для организации оптимального процесса лечения. Собственно, это было одной из косвенных причин выбора мной данной специальности, так как в ургентность я успел наиграться на скорой помощи. Но и бытность ЛОР-врачом приносит свои необычные и забавные плоды.
Привели ко мне девочку, лет пяти или шести. Со слов мамы, жалуется на периодическую боль и нарушение слуха на одно ухо. Длится эта беда уже в течение пары месяцев. В поликлинике лечили уже и каплями, и антибиотиками, и чем только можно и нельзя придумать. Заглядываю в ухо: слуховой проход заполнен беловатой массой с черными вкраплениями - классический наружный отит, перепонку невидно. Начинаю промывать. Тут с этими массами на меня начинает двигаться нечто. С ногами. И крыльями. Пока не убежало - хватаю щипчиками и вытягиваю из уха здоровенную (для детского уха) моль. Мама бледнеет, девочка просит подержать.
Когда мама вышла из оцепенения, она вспомнила, что несколько месяцев назад девочка рассказывала ей, что у нее в ухе жук. мама не придала значения, да и забыла. А "жук" упокоился с миром в девичьем ушке.
Как говорили мне мои учителя - не отпускай пациента, пока не увидишь перепонку.
Пришла молодая девушка с крайне странными жалобами. С ее слов, когда она покашливает или отплевывается, у себя в слюне или слизи обнаруживает черные хлопья, похожие на пепел. Причем других жалоб (боли, дискомфорт, затруднение дыхания и т. п.) нет. В поликлинике назначили противогрибковое лечение, хлопья никуда не делись. Девушка в панике, считает, что конец близок. Смотрю в горло - все спокойно. Гортань - без патологии. тут решил поднять глаза выше - вуаля! На одном из верхних зубов стоит коронка, покрытие которой частично отвалилось, обнажив черную поверхность. От прикосновения шпателем отпали еще несколько кусочков. В форме хлопьев. Очень похожие на пепел.
На прием заходит мужчина. Серьезный, статный. Жалобы на периодически возникающий зуд в носу, причем, конкретно, с правой стороны, и последующее однократное чихание, после которого зуд прекращается. Такое происходит по несколько раз в день. Состояние сохраняется в течение пары месяцев. Усиливается все это дело ночью. Лечили его от аллергического ринита - все без толку. Заглядываю в нос - вроде бы, все отлично. пока смотрю горло, говорит, что опять зачесалось, чихает. Смотрю еще раз в нос. А там - (мужчина был представителем одной из кавказских народностей) длинный, лихо закрученный волосок, который своим концом упирается прямо в передний конец средней носовой раковины. Я выдернул его пинцетом. Мужчина прослезился, но зуд тут же исчез. Хохотали вдвоем.
Читайте также:













