Если ребенок в реанимации кишечная инфекция
Кишечная инфекция
Кишечная инфекция
Кишечные инфекции – одно из самых распространенных заболеваний в мире. Распространенность их среди населения чрезвычайно высокая, как в детской возрастной группе, так и у взрослых. Когда мы говорим о кишечной инфекции, то подразумеваем острое кишечное заболевание.
Острые кишечные инфекции (ОКИ) – группа острых инфекционных заболеваний человека, вызываемых различными инфекционными агентами (преимущественно бактериями), с алиментарным механизмом заражения, проявляющиеся лихорадкой и кишечным синдромом с возможным развитием обезвоживания и тяжелым течением в детской возрастной группе и у пожилых людей.
Заболеваемость кишечными инфекциями в мире, и в частности в России, достаточно высока. Ежегодно на планете заболевают более 500 млн. человек. Показатель заболеваемости в России доходит до 400 и более случаев на 100 тыс. населения. Структура детской заболеваемости и летальности позволяет говорить о третьем месте именно острых кишечных заболеваний.
Выделяют несколько видов кишечных инфекций в зависимости от возбудителя
- Кишечная инфекция бактериальная : cальмонеллез,дизентерия, иерсиниоз , эшерихиоз , кампилобактериоз острая кишечная инфекция, вызванная синегнойной палочкой, клостридиями, клебсиеллами, протеем , пищевое отравление,брюшной тиф , холера ,ботулизм
2. ОКИ вирусной этиологии (ротавирусы, вирусы группы Норфолк, энтеровирусы, коронавирусы, аденовирусы, реовирусы).
3. Грибковые кишечные инфекции.
4. Протозойные кишечные инфекции (лямблиоз, амебиаз).
Причины возникновения кишечных инфекций
Источник инфекции – больной клинически выраженной или стертой формой кишечной инфекции, а также носитель. Заразный период с момента возникновения первых симптомов болезни и весь период симптомов, а при вирусной инфекции – до 2х недель после выздоровления. Больные выделяют возбудителей в окружающую среду с испражнениями, рвотными массами, реже с мочой.
Механизм заражения – алиментарный (то есть через рот). Пути инфицирования – фекально-оральный (пищевой или водный), бытовой, а при некоторых вирусных инфекциях – воздушно-капельный. Большинство возбудителей острой кишечной инфекции высокоустойчивы во внешней среде, хорошо сохраняют свои патогенные свойства на холоде (в холодильнике, например). Факторы передачи – пищевые продукты (вода, молоко, яйца, торты, мясо в зависимости от вида кишечной инфекции), предметы обихода (посуда, полотенца, грязные руки, игрушки, дверные ручки), купание в открытых водоемах. Основное место в распространении инфекции отводится соблюдению или не соблюдению норм личной гигиены (мытье рук после туалета, ухода за больным, перед едой, дезинфекция предметов обихода, выделение личной посуды и полотенца заболевшему, сокращение контактов до минимума).
Восприимчивость к кишечным инфекциям всеобщая независимо от возраста и пола. Наиболее восприимчивы к кишечным патогенам – дети и лица преклонного возраста, лица с заболеваниями желудка и кишечника, люди, страдающие алкоголизмом.
Факторы, предрасполагающие к развитию кишечной инфекции у детей: дети на искусственном вскармливании, недоношенные дети; нарушение правил введения прикорма без необходимой термической обработки; теплое время года (чаще летний период); разного рода иммунодефициты у детей; патология нервной системы в перинатальном периоде.
Иммунитет после перенесенной инфекции нестойкий.
Общие симптомы острых кишечных инфекций
Инкубационный период (с момента попадания возбудителя до появления первых признаков болезни) длится от 6 часов до 2х суток, реже дольше.
Для практически любой кишечной инфекции характерно развитие 2х основных синдромов, но в различной степени выраженности:
- Инфекционно-токсического синдрома(ИТС), который проявляется температурой от субфебрильных цифр (37º и выше) до фебрильной лихорадки (38° и выше). Температура может сопровождаться симптомами интоксикации (слабость, головокружение, ломота в теле, подташнивание, иногда на фоне высокой температуры рвота). Часто инфекционно-токсический синдом является началом острой кишечной инфекции длится до появления второго синдрома от нескольких часов до суток, реже дольше.
- Кишечного синдрома. Проявления кишечного синдрома могут быть разными, но есть схожесть симптоматики. Этот синдром может проявляться в виде синдрома гастрита, гастроэнтерита, энтерита, гастроэнтероколита, энтероколита, колита.
Синдром гастрита характеризуется появлением болей в области желудка (эпигастрии), постоянной тошноты, рвоты после приема пищи и питья воды, причем ее может вызвать даже глоток жидкости. Рвота может быть многократной, приносящей недолговременное облегчение. Возможно разжижение стула и в течение короткого промежутка времени, иногда однократно.
Синдром гастроэнтерита сопровождается болями в животе в области желудка и околопупочной области, рвотой, появлением частого стула сначала кашицеобразного характера, а затем с водянистым компонентом. В зависимости от причины возникновения в стуле может меняться цвет (зеленоватый при сальмонеллезе, светло-коричневый при эшерихиозе, к примеру), а также появляться слизь, непереваренные остатки пищи.
Синдром энтерита характеризуется появлением только нарушений стула в виде частого водянистого стула. Частота зависит от вида возбудителя и степени инфицирующей дозы его, попавшей к конкретному больному.
Синдром гастроэнтероколита проявляется и рвотой, и частым жидким стулом, боли в животе становятся разлитого характера и практически постоянными, акты дефекации становятся болезненными, не приносящими облегчения, нередко примеси крови и слизи в стуле. Некоторые акты дефекации со скудным слизистым отделяемым.
Синдром энтероколита характеризуется только выраженным болевым синдромом по всему периметру живота, частым стулом вперемешку со скудным отделяемым.
Синдром колита проявляется боями в нижних отделах живота, преимущественно слева, акты дефекации болезненные, содержимое скудное с примесью слизи и крови, ложные позывы на стул, отсутствие облегчения в конце дефекации
Особенности острой кишечной инфекции у детей
- более тяжелое течение острой кишечной инфекции,
• быстрое развитие симптомов обезвоживания,
• более высокая доля вирусного поражения кишечника, нежели во взрослой возрастной группе.
При возникновении острой кишечной инфекции у ребенка быстрее развивается обезвоживание, обессоливание организма, в результате чего и наблюдается высокая летальность; к тому же характерна способность даже условно-патогенных микроорганизмов вызвать тяжелый процесс в кишечнике у малышей.
Осложнения острых кишечных инфекций
1) Дегидратация (обезвоживание) – патологическая потеря воды и солей неестественным путем (рвота, жидкий стул).
2) Одно из проявлений молниеносной дегидратации: дегидратационный шок с возможным летальным исходом. Имеет место глубокое обезвоживание и расстройства гемодинамики (критическое падение артериального давления).
3) Инфекционно-токсический шок: возникает на фоне высокой температуры, чаще в начале болезни и сопровождается высокой токсинемией (высокой концентрацией токсинов бактерий в крови), серьезными нарушениями гемодинамики и возможным летальным исходом.
4) Пневмония (воспаление легких).
5) Острая почечная недостаточность.
Чаще всего практическому врачу острую кишечную инфекцию приходится дифференцировать с отравлением грибами, неспецифическим язвенным колитом, острым аппендицитом, раком прямой кишки, тромбозом брыжеечных сосудов, острой непроходимостью кишечника.
При значительных болях в животе, в особенности у детей, первым шагом должно стать посещение врача хирурга для исключения хирургической патологии.
Не секрет, что появление частого жидкого стула для большинства людей – не повод для обращения к врачу. Большинство стараются различными препаратами и методами остановить диарею и восстановить нарушенное состояние здоровья. Вместе с тем, простая (как кажется на первый взгляд) кишечная инфекция может обернуться серьезной проблемой с длительной потерей трудоспособности.
Симптомы, с которыми нужно обратиться к врачу незамедлительно:
1) ранний детский возраст (до 3х лет) и дошкольный возраст ребенка;
2) лица преклонного возраста (старше 65 лет);
3) частый жидкий стул более 5 раз в сутки у взрослого;
4) многократная рвота;
5) высокая лихорадка с диареей и рвотой;
6) кровь в стуле;
7) схваткообразные боли в животе любой локализации;
8) выраженная слабость и жажда;
9) наличие хронических сопутствующих болезней.
Что нельзя категорически делать при подозрении на острую кишечную инфекцию:
Если появился частый жидкий стул, сопровождаемой болями в животе и температурой, то:
1) Нельзя применять болеутоляющие лекарственные средства. В случае скрытых симптомов какой-либо хирургической патологии (холецистит, аппендицит, кишечная непроходимость и другие) снятие болевого синдрома может затруднить постановку диагноза и отложить оказание своевременной специализированной помощи.
2) Нельзя самостоятельно применять закрепляющие средства (вяжущие) – такие как иммодиум или лоперамид, лопедиум и другие. При острой кишечной инфекции основная масса токсинов возбудителей концентрируется в кишечнике, и применение таких препаратов способствует их накоплению, что усугубит состояние пациента. Течение кишечной инфекции будет благоприятным при своевременном опорожнении содержимого кишечника вместе с токсинами патогенов.
3) Нельзя делать самостоятельно клизмы, особенно с горячей водой.
4) Нельзя применять греющие процедуры на живот (грелка с горячей водой, например), что безусловно способствует усилению воспалительного процесса, что усугубит состояние пациента.
5) При наличии симптомов острой кишечной инфекции и подозрении на хирургическую патологию нельзя медлить и пытаться лечить подручными средствами (народные, гомеопатические и другие). Последствия промедления с обращением за медицинской помощью могут быть очень печальными.
Опытный доктор при наличии очевидной симптоматики может заподозрить определенную кишечную инфекцию и назначить адекватное лечение.
Окончательный диагноз выставляется после лабораторного подтверждения:
Лечение при острой кишечной инфекции
- Организационно-режимные мероприятия.Госпитализации подлежат все дети раннего
возраста с любой тяжестью кишечной инфекции в связи с опасностью быстрого развития синдрома обезвоживания. Взрослые госпитализируются при среднетяжелой и тяжелой форме острой кишечной инфекции, а также при невозможности изолировать пациента (проживание в малосемейках с общим туалетом, общежитиях, закрытые организованные учреждения – детские дома и др.). На весь период лихорадки постельный режим, далее до прекращения жидкого стула – полупостельный.
Диетотерапия .В острый период болезни – слизистые супы, некрепкие мясные бульоны, протертое нежирное мясо, отварная нежирная рыба, омлет, каши, белый черствый хлеб и сухари, сухое несдобное печенье, печеные яблоки без кожуры.
Исключаются: молоко, приправы, пряности, копчености, консервы, чеснок, зеленый лук, редис, алкоголь. На общий стол переводят осторожно и постепенно в течение 3-4 недель. Такие продукты как молоко и тугоплавкие жиры плохо усваиваются еще в течение 3х месяцев.
- Медикаментозное лечение острой кишечной инфекции.
1) Регидратационная терапия (восполнение потерь жидкости и дезинтоксикация организма).
2) Патогенетическая и посиндромальная терапия.
- Противодиарейные препараты: энтеросорбенты (полифепам, белый уголь, фильтрум, лактофильтрум, энтеросгель и другие), смекта, бактисубтил, хелак-форте.
- Пробиотики (линнекс, аципол, ацилак, бион3, бифидумбактерин форте, бифиформ, бифистим и многие другие),
- Кишечные антисептики (интетрикс, энтерол, энтеро-седив, интестопан, энтерофурил)
- Ферменты (панкреатин, креон, эрмиталь, микразим, мезим и прочие).
- Антибактериальные препараты группы фторхинолонов назначаются только врачом!
- Пробиотики (линнекс, аципол, ацилак, бион3, бифидумбактерин форте, бифиформ, бифистим и многие другие).
Регидрационную терапию проводить при первых симптомах кишечной инфекции, так же при первых симптомах начать лечение энтеросорбентами. Кишечные антисептики и антибактериальные средства не помогут при вирусной инфекции, но они могут быть назначены врачом до подтверждения точного диагноза или для предотвращения вторичной бактериальной инфекции. На третий день лечения антибактериальными средствами обязательно начать прием пробиотиков для восстановления микрофлоры кишечника.
Прогноз острой кишечной инфекции
Исходами могут быть как благоприятный исход (выздоровление), так и неблагоприятные (формирование хронических форм, носительства). В детской возрастной группе исходами кишечной инфекции могут быть в 25% случаев формирование патологии желудочно-кишечного тракта в виде нарушений функции поджелудочной железы, расстройств желчевыводящих путей, дисбактериоза кишечника, функциональной диспепсии.
Профилактика острой кишечной инфекции сводится к следующим мероприятиям:
1) соблюдение правил личной гигиены;
2) употребление кипяченой, бутилированной воды;
3) мытье овощей, фруктов перед употреблением проточной водой, а для маленьких детей – кипяченой;
4) тщательная термическая обработка необходимой пищи перед употреблением;
5) краткосрочное хранение скоропортящихся продуктов в холодильнике;
6) не скапливать мусор;
7) следить за поддержанием чистоты в жилище и санитарное содержание туалетной комнаты и ванной.
Каждую весну мы боимся ОРВИ — покупаем детям витамины и фрукты. Но забываем помыть руки сразу после прогулки и протереть новую игрушку. Именно так ребенок может подхватить кишечные инфекции, которые встречаются отнюдь не реже острых респираторных. А протекают гораздо сложнее и особенно опасны для детей до трех лет.
— В пятницу мы выписались из инфекционной больницы — лечили аденовирус, осложненный бронхитом. А уже вечером у дочки начались рвота и жидкий стул, — со слезами рассказывает мама двухлетней малышки Наталья. – Решили лечиться дома. За два дня дочка ни разу нормально не поела – вся еда выходила обратно, она перестала мочиться. Температура поднялась до 39. В воскресенье мы сами, не дожидаясь скорой, повезли ее в приемный покой. Малышка даже не смогла встать на весы. Она с трудом держала голову, у нее не было сил даже заплакать. Нас немедленно отправили в реанимацию. Только тогда я поняла, что мой ребенок за выходные едва не дошел до могилы.
У двухлетней малышки диагностировали ротавирус — острую кишечную инфекцию. Уже на следующие сутки под круглосуточной капельницей ребенок пошел на поправку.
— Такой экстремальной ситуации можно было бы избежать, обратись мы сразу в больницу, — казнит себя Наталья. — А мы побоялись слухов об инфекционке!
Откуда берутся кишечные вирусы?
По данным амурского управления Роспотребнадзора, уровень заболеваемости кишечными инфекциями (ОКИ) в регионе не превышает многолетний показатель. Но в сезонный пик — зимне-весенние месяцы — Амурская областная инфекционная больница почти всегда переполнена детьми.
275
млн — столько случаев диарейных заболеваний ежегодно регистрируется в мире, по данным ВОЗ. Острые кишечные инфекции являются одной из пяти ведущих причин смерти малышей
— Лабораторная диагностика вирусных диарей проводится последние 10—15 лет. Но это не значит, что раньше их не было. К примеру, ротавирус был идентифицирован в Америке, Японии еще в 40-е годы ХХ века. Кишечные инфекции имеют много подтипов и штаммов, у каждого — свой регион распространения. Иными словами, в Амурской области свой ротавирус, в Китае — свой, в Австралии — уже другой подтип вируса, — поясняет главврач Амурской областной инфекционной больницы Елена Саяпина.
Все кишечные инфекции проявляются схожими симптомами: рвотой, диареей до 15 раз в сутки и повышением температуры вплоть до 39 градусов. В группе риска — дети младшего возраста, которые подхватывают вирусы в 2,5—3 раза чаще, чем взрослые. ОКИ диагностируют даже у полугодовалых малышей. Жидкий стул, сопровождающийся рвотой, — главные признаки болезни. В таких случаях наблюдение врача жизненно необходимо.
— Обезвоживание организма маленького ребенка может произойти за несколько часов, — предостерегает Елена Андреевна.
Острые кишечные инфекции протекают циклично. Нередко родители, обманувшись тем, что заболевание успокоилось, уходят из больницы. А дома переживают новый пик вируса. В большинстве случаев впоследствии дети возвращаются на повторную госпитализацию уже с осложнениями.
Что убивает вирусы
Любопытно, но тот же ротавирус живет почти в каждом из нас. Однако у взрослых эта инфекция протекает бессимптомно либо в легкой форме. Следует всегда следить за личной гигиеной и гигиеной своего ребенка. Ведь вирусные диареи передаются контактно-бытовым путем.
3,9
млн человек в год умирают от острой кишечной инфекции
— Вы сами не знаете, что являетесь носителем ротавируса. Попили из кружки, а за вами из этой же посуды попил ребенок. И вы окажетесь в больнице, — констатирует Елена Саяпина. — Мамы, папы, бабушки любят целовать малыша в носик, губки. Не нужно этого делать! А уж про облизать соску я вообще молчу! Кишечные инфекции передаются через игрушки, постельные принадлежности, грязные руки взрослых и детей. Воротами, через которые проникает инфекция, чаще всего становится рот.
Возбудители кишечных инфекций до полутора месяцев сохраняются в водопроводной воде, до месяца — на овощах и фруктах при температуре +4 градуса. Они выдерживают действие эфира, хлороформа, ультразвука, их не разрушают многоразовые замораживания. Зато патогенные вирусы убивает этанол, мыло, содержащее щелочь, кипячение и ультрафиолетовые лучи.
Медики отмечают, что сегодня дети стали гораздо чаще и тяжелее переносить инфекции. Заболеваниям более подвержены малыши с ослабленным иммунитетом. Если вы не можете два раза в год возить ребенка на море, не забывайте по утрам открывать шторы и запускать домой солнце. И чаще гуляйте на свежем воздухе.
МНЕНИЕ
Анна Васильева, врач-педиатр Амурской областной детской клинической больницы:
Сегодня дети все чаще болеют как ОРВИ, так и кишечными инфекциями. Помимо детского сада, где у малышей со временем формируется общий иммунитет, теперь они посещают школы раннего развития, всевозможные кружки, развлекательные зоны, родители берут детей в супермаркеты, где они и подхватывают болезни. Поэтому во время всплеска заболеваемости лучше сократить время пребывания в общественных местах. Нередко ребенок не успевает долечиться, так как родители, едва симптомы болезни проходят, возвращают малыша в детский сад, чтобы самим выйти на работу. И через несколько дней снова садятся на больничный.
Меры профилактики острых кишечных инфекций:
— пейте только кипяченую или бутилированную воду, для мытья посуды используйте безопасную в эпидемиологическом отношении воду;
— не ешьте и не давайте детям немытые ягоды, фрукты, овощи. Медики советуют мыть с мылом даже консервные банки и коробочки с соками:
— кипятите 3—5 минут, а не просто доводите до кипения молоко, приобретенное на рынке. Из творога, сметаны готовьте блюда, которые подвергаются тепловой обработке;
— не покупайте на рынках колбасы домашнего приготовления и другие подобные изделия;
— обязательно с мылом, а не просто водой мойте руки после посещения туалета и перед едой;
— не носите в одной сумке сырое мясо, овощи и другие продукты, которые едят, не подвергая термической обработке.
Где и как мы можем заразиться кишечными инфекциями, в том числе и ротавирусом?

На лето и осень приходится пик заболеваемости кишечными инфекциями. Курортный отдых тоже способствует распространению заболевания: общие бассейны, пляжи, детские игровые комнаты, рестораны, фрукты с рынка… К сожалению, мы не всегда соблюдаем правила гигиены. Маленькие дети тянут в рот руки, игрушки и так далее, а родители не всегда могут за ними уследить.
Кишечные вирусы, к которым относится ротавирус, передаются фекально-оральным путем. Заболевший человек выделяет вирусы, и если он плохо помыл руки, то может заразить других.
Чем опасен ротавирус для детей?
Он вызывает наибольшее поражение кишечника и, в связи с этим, очень сильное обезвоживание. Самый опасный его симптом: профузный понос — водянистый стул, который вызывает сильную и резкую потерю жидкости. Иногда он сопровождается рвотой и повышением температуры.
Чем младше ребенок, тем опаснее для него обезвоживание. Дети теряют жидкость очень быстро. Если вовремя не начать ее восстанавливать, то могут начаться серьезные нарушения работы организма. Последствия — вплоть до летального исхода. Наиболее опасен ротавирус для детей до пяти лет.
Как распознать заболевание?
У кишечных инфекций три основных симптома — температура, рвота и понос. При ротавирусе он особенно интенсивный, температуры и рвоты может не быть.
Поставить точный диагноз может только врач. Ни в коем случае не занимайтесь самолечением. Для выявления ротавируса существуют экспресс-тесты, а также анализ кала.
Каковы признаки обезвоживания?
Существует три степени обезвоживания.
Легкая. Ребенок пьет как обычно, активен, внешних проявлений обезвоживания нет.
Средняя. У него сильная жажда, он много пьет. Глаза могут немного западать. Ребенок писает меньше обычного, становится вялым.
Тяжелая. Ребенок отказывается от питья. Глаза сильно западают, особенно это видно у малышей. Может западать родничок. Снижается диурез — ребенок не писает или писает очень мало. Он может плакать без слез. Могут быть сухие слизистые — рот, глаза. В таком состоянии дети сильно хотят спать.
Если наблюдается хотя бы один из этих признаков, надо немедленно вызывать скорую помощь! Тяжелая степень обезвоживания требует госпитализации и инфузионной терапии — жидкость в организм будут вливать через капельницу.
Ребенок заболел. Что делать?
Как только у него начался обильный и водянистый понос, мы немедленно начинаем выпаивать ребенка, не дожидаясь врача! Причем не водой, а солевым раствором (его можно купить в аптеке, он постоянно должен быть у вас дома).
С жидкостью ребенок теряет много солей, это приводит к опасным изменениям в организме. Если выпаивать его водой, то мы еще больше разбавим соли, что приведет к более тяжелым последствиям. Поэтому только раствор!
В случае рвоты ждем 10 минут и продолжаем поить: понемногу, по несколько глотков или, в крайнем случае, по чайной ложке (подростку можно по столовой). Если вливать раствор в ребенка в малых дозах, то он усвоит его несмотря на рвоту. Большой объем жидкости может спровоцировать повторную рвоту.
И обязательно вызываем врача. Он поставит точный диагноз и назначит дальнейшее лечение.
Конечно, самое главное при ротавирусной инфекции — это выпаивание. Так мы восполняем потери жидкости, чтобы избежать осложнений. Через несколько дней заболевание пройдет само. Клиническую эффективность и безопасность доказали противодиарейные пробиотики, поэтому врачи их тоже применяют. При повышении температуры можно использовать жаропонижающее.

Чем кормят детей с кишечной инфекцией?
Ребенок с этим заболеванием, особенно если его тошнит, часто отказывается от еды. Заставлять его не нужно. Ориентируйтесь на аппетит, предлагайте пищу. Возможно, в какой-то момент он проголодается.
Если вы кормите ребенка грудью, ни в коем случае не отказывайтесь от этого. Это спасение для грудного малыша — молоко матери станет той жидкостью, которую он сможет легко усвоить. Существует заблуждение, что при кишечных инфекциях молочные продукты нужно исключить, соответственно, отказаться от грудного вскармливания. Это не так. Кстати, если ребенок на искусственном вскармливании, от смесей тоже отказываться не стоит.
Что можно дать ребенку постарше? Обычное здоровое питание — супы, каши, запеченные овощи, детское питание, кисломолочные продукты.
Стоит исключить из меню до выздоровления следующие продукты: цельное молоко, свежие овощи и фрукты (они раздражают кишечник), жареную и острую пищу.
Что делать, чтобы уберечь ребенка от кишечных инфекций?
Существует вакцина против ротавирусной инфекции. Это капли, которые даются детям трижды с двух до восьми месяцев. Если ребенок старше, то вакцинировать его уже нельзя от этого заболевания, к сожалению.
После вакцинации ребенок защищен от тяжелых осложнений ротавируса. Он может все равно им болеть, но легко. Вакцинированные дети, как правило, не попадают в стационар с тяжелым ротавирусом.
Другие меры профилактики просты: чаще мыть руки, тщательно промывать фрукты, научить детей ни в коем случае не глотать воду из водоемов или бассейна.
Читайте также:

Краснодарский край
ст. Павловская,
ул. Первомайская, 14
8 (86191) 5-33-52
Телефон регистратур:
8(86191)5-19-91, 8(86191)5-44-88
- Новости
- Горячая линия
- Информационные материалы
- Медицинское страхование
- Пациентам информация ТФОМС
- информация прессы
- Запись на прием через интернет
- Паллиативная помощь
- Часы приёма специалистов
- Политика обработки персональных данных
- Доступная среда
- Телефоны доверия
- Рекомендации гражданам пожилого возраста
- Антикоррупционная деятельность
- Сведения о проведенных контрольных мероприятиях
- Информационные материалы МЗ РФ
- Информация о закупках
- Подразделения ЦРБ
- Акушерское-физиологическое отделение
- Гинекологическое отделение
- Инфекционное отделение
- Травматологическое отделение
- Терапевтическое отделение
- Кардиологическое отделение
- Хирургическое отделение
- Педиатрическое отделение
- Отделение анестезиологии и реанимации
- Отделение скорой медицинской помощи
- Медицинская профилактика
- Независимая оценка качества оказания услуг медицинскими организациями
- Бухгалтерская отчетность
- Форум
- Задать вопрос
- Конференции
- Новости зарубежной медицины
- Высокотехнологичная медицинская помощь
- Высокотехнологичная медицинская помощь
- Приказ Минздрава России №796н от 02.12.2014г
- Приказ Минздрава России № 930н от 29.12.2014
- Мемориальный комплекс
- Карта сайта
- Сведения о ЦРБ
- Лицензии
- Руководство
- Структура
- Государственное (муниципальное) задание
- Информация для пациентов
- Территориальная программа государственных гарантий
- Диспансеризация
- Платные услуги
- Реабилитация
- Меры социальной поддержки
- Донорство
- Информация для специалистов
- Медицинские работники
- Вакансии
- Лекарственное обеспечение
- Вышестоящие и контролирующие органы
- Документы
- Отзывы пациентов
- Контактная информация
Новости
Кишечные инфекции
Кишечная инфекция – заболевание, вызываемое болезнетворными микроорганизмами (вирусами, бактериями), проникающими в человеческий организм через пищеварительный тракт. Как правило, пищевые инфекции вызывают только временные неприятности, не урожая жизни взрослого или ребенка, но некоторые из них несут серьезную опасность – холера, ботулизм и др. В настоящее время врачи выделяют около 30 заболеваний, которые относятся к этой группе.
Возбудитель стафило-стрептококковой инфекции.
Результаты бак посева биоматериала на чашку Петри.
Пищевые инфекции возникают после поступления в организм болезнетворных микроорганизмов с зараженной пищей, грязной водой, через немытые руки, на которых они могут задерживаться в течение многих часов и даже суток. Симптомы заболевания проявляются после токсического и болезнетворного воздействия на ЖКТ бактерий и вирусов.
При генерализации процесса поражаются уже не только органы ЖКТ, но и весь организм в целом. Кишечная инфекция может проявляться в различных формах и разной степени тяжести. Если стафилококковая инфекция не представляет серьезной опасности и победить ее относительно легко, то такие пищевые инфекции, как холера очень опасны и в случае если больному не будет оказано своевременное полноценное лечение, то возможен даже летальный исход.
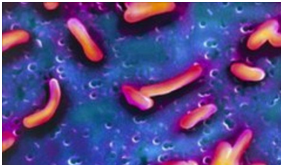
Центрально-африканская кишечная палочка.
Наиболее опасен летний сезон. Поскольку в это время люди склонны пить некипяченую воду, употреблять недостаточно качественно вымытые фрукты и овощи. Кроме того многие продукты быстро портятся из-за жары, а сразу заметить это не всегда удается. Переносчиками болезнетворных микробов могут быть насекомые. Относительным фактором риска является повышенная потребность человека в жидкости. Вода растворяет желудочный сок и он теряет свои бактерицидные свойства. В жаркую погоду, особенно при резкой смене климатического пояса может существенно снизиться иммунная защита организма.
От больного или бактерионосителя возбудитель попадает во внешнюю среду через испражнения, рвоту. Кишечная инфекция очень устойчива к внешним воздействиям. Она может в течение долгого времени сохранять жизнеспособность в пище, загрязненной воде, на руках больного, на предметах, которыми он пользовался – ложки, тарелки, кружки, мебель, дверные ручки и пр. Несмотря на то, что возбудители хорошо переносят низкую температуру, но наиболее опасны они именно в теплой среде и при повышенной влажности.
Самое быстрое размножение микроорганизмов происходит в молочных продуктах, в киселе, в мясном фарше. Кратковременное нарушение стула — дизентерию можно получить просто выпив парного некипяченого молока. Стафилококк хорошо сохраняется в тортах и пирожных с кремами. Сальмонелла распространяется через любые пищевые продукты: яйца и куриное мясо, вареная колбаса, овощи, фрукты и ягоды.
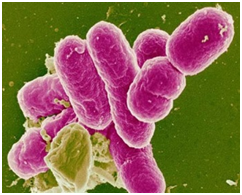
Возбудитель дизентерии Флекснера.
Инкубационный период кишечной инфекции составляет от нескольких часов до 2-х суток в зависимости от типа возбудителя. Симптомы заражения могут появиться внезапно, но при некоторых видах инфекций в течение некоторого времени они могут развиваться постепенно, исподволь. На начальном этапе — жалобы на слабость, потерю аппетита, повышение температуры, головную боль. В этот момент многие эти симптомы схожи с проявлениями ОРЗ и больные начинают обычное лечение простуды. Но спустя некоторое время появляются новые признаки пищевого отравления – тошнота и рвота, боли в животе, слизисто-гнойный понос с кровью. Некоторые заболевания характеризуются ознобом и сильной жаждой.
Наиболее часто кишечная инфекция проявляется следующими симптомами:
- Гипертермия (повышение температуры до фебрильных или субфебрильных значений).
- Тошнота, рвота.
- Метеоризм (вздутие живота и активное кишечное газообразование).
- Диарея (понос) иногда с гнойно-слизистыми и кровянистыми примесями.
- Избыточная потливость.
Наиболее опасными осложнениями кишечного инфекционного заражения ребенка является обезвоживания вследствие избыточной потери жидкости с поносом и рвотой. Иногда только что выпитая жидкость просто не успевает всасываться в желудке или кишечнике – она сразу же выделяется с рвотой. Обезвоживание ведет к потере натрия и калия, что очень опасно и может привести к нарушению работы сердца, почек и других органов. Как результат – у ребенка или пожилого человека эти изменения могут приобретать настолько тяжелые формы, что больной может умереть, у взрослых летальные исходы (кроме особо опасных инфекций) встречаются нечасто.
Возбудитель ротавирусной инекции.
Возбудитель энтеровирусной инфекции.
Диагностика кишечной инфекции
Зачастую острая кишечная инфекция походит на другие заболевания: неинфекционное пищевое отравление (алкоголем, наркотиками, химическими веществами, лекарствами и пр.), острый аппендицит, почечная колика, беременность, остеохондроз нижних отделов позвоночника, воспаления легких, инфаркт и пр.
При возникновении у ребенка или у взрослых симптомов, похожих на острую кишечную инфекцию, нужно обратится за помощью к врачу-инфекционисту или терапевту, которые могут назначить правильное лечение.
Основанием для установки диагноза служат типичные симптомы, результаты бактериологического исследования материала, полученного из испражнений или рвоты. Серологические методы могут также выявить наличие антител к конкретному инфекционному возбудителю.
При кишечном отравлении ребенка необходимо проводить комплексное лечение. В первую очередь необходимо предпринять все меры по уничтожению вредоносных бактерий или вирусов, но только этим ограничиваться нельзя. Многие признаки свидетельствуют об отравлении организма бактериальными или вирусными токсинами и нарушениями водно-электролитного баланса. Через рвоту и понос из ЖКТ выводятся токсины, поэтому не нужно искусственно их заглушать. Напротив, показано лечение путем промывания кишечника с применением клизмы. Для нейтрализации токсинов могут применяться специальные сорбирующие лекарства (сорбенты) – например, Смекта.
Показана голодная или со скудным рационом диета, потому что обычная пища может продолжать провоцировать прогрессирование заболевания. Овсяная и рисовая пресные каши обеспечат достаточное питание для организма ребенка и окажут благотворное успокаивающее действие на кишечник. Для восстановления электролитов — лечение Бегидроном или Регидроном. Эти растворы пьют по 2-3 глотка 2-3 раза за час. Показано обильное питье – несладкие компоты, травяные чаи.
При появлении признаков кишечной инфекции не стоит принимать антибиотики без указания врача.
Такое лечение может оказаться неэффективным до выяснения какой конкретно микроорганизм является причиной отравления, а вот нарушить микрофлору и вызвать нарушения со стороны ЖКТ способны любые антибиотики. Назначить определенные антибиотики или противовирусные препараты для ребенка может только врач. Для восстановления микрофлоры применяются лекарства Линекс, Лактобактерин.
Самая эффективная профилактика кишечной инфекции заключается в соблюдении элементарных гигиенических норм, эти правила закреплены у взрослых и у ребенка в памяти с самого раннего детства:
- Тщательное мытье рук перед едой.
- В жару не употреблять пирожные с кремом.
- Рыбу и мясо хранить только в холодильнике.
- Тщательно мыть фрукты и овощи перед употреблением.
- Кипятить воду для питья.
Профилактика кишечных инфекций — мытье овощей.

Профилактика кишечных инфекций — мытье рук.
Профилактика кишечной инфекции не так уж и сложна, но все равно в инфекционные отделения регулярно поступают новые пациенты с кишечными отравлениями.
Диспансеризация проводится в будние дни с 08:00 до 20:00
и субботу с 08:00 до 15:42
подробнее.
Читайте также:




