Для инфекционного эндокардита характерно тест
Выраженный интоксикационный синдром характерен для инфекционного эндокардита?
Патогенетические факторы инфекционного эндокардита:
+Метастазы инфекции с микроабсцессами.
-Дисбаланс симпатического и парасимпатического отделов вегетативной нервной системы.
Развернутая клиническая картина инфекционного эндокардита:
+Лихорадка с ознобами.
+Геморрагический синдром (кровоизлияния, узелки, пятна).
+Тромбоэмболии и тромбоваскулиты.
При инфекционном эндокардите характерны тромбоэмболии, приводящие к инфарктам:
Длительность инфекционного эндокардита более 6-8 недель:
+Подострый инфекционный эндокардит.
-Острый инфекционный эндокардит.
Общий анализ крови типичный для инфекционного эндокардита:
+Эритроциты 2,3 х 10 12 /л; СОЭ 60 мм/час; лейкоциты 20 х 10 9 /л.
-Эритроциты 2,0 х 10 12 /л; тромбоциты 100 х 10 9 /л; лейкоциты 2 х 10 9 /л.
-Эритроциты 3,0 х 10 12 /л; СОЭ 30 мм/час; лейкоциты 60 х 10 9 /л.
У больных подострым инфекционным эндокардитом может определяться ревматоидный фактор:
Общий анализ мочи при инфекционном эндокардите:
Для выявления бактериемии производят 3 забора венозной крови с интервалом между первой и последней венепункцией:
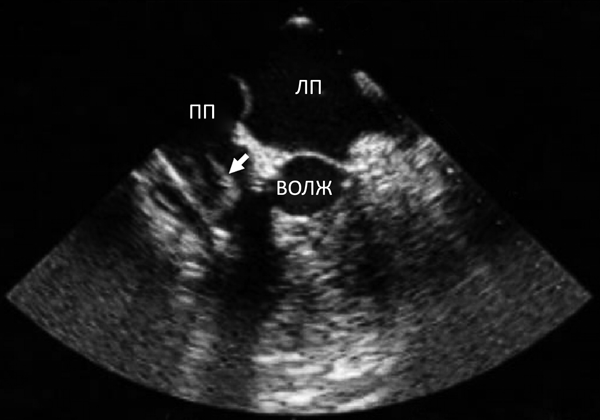
Эхокардиографические критерии диагностики инфекционного эндокардита:
+Вегетации на створках.
+Абсцесс клапанного кольца.
-Пролапс митрального клапана.
-Снижение фракции выброса.
Отсутствие лихорадки и нормальная СОЭ позволяют исключить диагноз инфекционного эндокардита:
Большие критерии диагностики инфекционного эндокардита:
+Выявление зеленящего стрептококка и микроорганизмов группы НАСЕК в посевах крови.
+Данные эхокардиографии: вегетации, абсцесс, новая регургитация.
Малые критерии диагностики инфекционного эндокардита:
+Тромбоэмболии артерий крупного калибра.
+Положительные результаты бактериологического исследования крови, не соответствующие большим критериям.
При острой форме инфекционного эндокардита целесообразно сочетание:
+Оксациллина, ампициллина и гентамицина.
-Ампициллина и гентамицина.
-Пенициллина и гентамицина.
При подостром инфекционном эндокардите используют комбинацию:
-Оксациллина, ампициллина и гентамицина.
+Ампициллина и гентамицина.
-Ванкомицина и гентамицина.
Абсолютные показания к хирургическому лечению при инфекционном эндокардите:
+Нарастание сердечной недостаточности или ее рефрактерность к лечению.
+Устойчивость к антибактериальной терапии в течение 3-х недель.
+Абсцессы миокарда, фиброзного клапанного кольца.
+Эндокардит искусственного клапана.
Критерий исключения диагноза инфекционного эндокардита:
+Исчезновение клинических симптомов через 4 дня антибактериальной терапии.
-Длительное течение с поражением миокарда (сердечная недостаточность, аритмии).
Клапан, преимущественно поражающийся при внутривенном применении наркотиков:
У больных инфекционным эндокардитом рецидив заболевания:
Особенности клинической картины инфекционного эндокардита:
+Лихорадка волнообразная или постоянная.
+Кожа цвета “кофе с молоком“.
Неблагоприятные прогностические признаки инфекционного эндокардита:
+Нестрептококковая этиология заболевания.
+Наличие сердечной недостаточности.
+Вовлечение аортального клапана.
+Инфекция клапанного протеза.
+Вовлечение фиброзного клапанного кольца или абсцесс миокарда.
Профилактика инфекционного эндокардита при стоматологических и других мероприятиях в ротовой и носовой полостях, среднем ухе:
-Ампициллин в сочетании с гентамицином внутримышечно или внутривенно.
Острая форма инфекционного эндокардита без лечения заканчивается летально в течение:
Подострая форма инфекционного эндокардита без лечения заканчивается летально в течение:
Острая и хроническая почечная недостаточность
Этиологические факторы преренальной ОПН:
+Тромбоэмболия ветвей легочной артерии.
Этиологические факторы ренальной ОПН:
+Поражение почечных сосудов.
Этиологические факторы постренальной ОПН:
-Воспалительные заболевания почек.
Стадии течения ОПН:
+Полного восстановления диуреза.
Стол №7а назначается:
Показания к проведению гемодиализа:
+Рефрактерная к консервативному лечению гиперволемия.
Противопоказания к гемодиализу:
+Кровоизлияние в мозг.
+Инфицирование вирусами гепатита В и С.
Стадии хронической почечной недостаточности:
Чтобы распечатать файл, скачайте его (в формате Word).
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
а) отрицательный TIII;
б) появление зубцов QIII и SI;
в) блокада правой ножки пучка Гиса;
г) блокада левой ножки пучка Гиса;
д) атриовентрикулярная блокада.
д) очень высокий.
в) двусторонний стеноз почечных артерий;
г) ангионевротический отек;
а) вмешательства не требуется;
б) изменение образа жизни;
в) незамедлительное начало лекарственной терапии;
г) изменение образа жизни на несколько месяцев, при отсутствии контроля АД — лекарственная терапия;
д) изменение образа жизни на несколько недель, при отсутствии контроля АД — лекарственная терапия.
а) повышением уровня креатинина плазмы свыше 133 мкмоль/л;
б) суточной экскрецией альбумина с мочой в количестве 300–500 мг;
в) снижением скорости клубочковой фильтрации 90 мм рт. ст.
г) систолическое АД ≥160, диастолическое АД >90 мм рт. ст.
д) систолическое АД >180, диастолическое АД >90 мм рт. ст.
а) повышение артериального давления более 90/60 мм рт. ст.;
б) диурез более 20 мл/ч;
в) синусовый ритм с ЧСС 60–80 уд./мин;
г) отсутствие хрипов в легких;
д) появление желудочковых аритмий.
д) проба неинформативна.
а) с чреспищеводной электрической стимуляцией предсердий;
б) исследование скорости распространения пульсовой волны;
в) мультиспиральная компьютерная томография коронарных артерий;
г) импедансная реовазография;
д) суточное мониторирование АД.
а) 24 ч — 4 нед. после перенесенного ИМ;
б) 24 ч — 8 нед. после перенесенного ИМ;
в) через полгода после перенесенного ИМ;
г) через год после перенесенного ИМ.
а) ишемия коронарных артерий;
б) некроз коронарных артерий;
в) тромбоз коронарных артерий;
г) амилоидоз коронарных артерий;
д) гранулематоз коронарных артерий.
а) ревмокардит, артралгии, малая хорея, узловая эритема;
б) ревмокардит, полиартрит, кольцевидная эритема, тофусы;
в) вальвулит, артралгии, малая хорея, лихорадка;
г) ревмокардит, полиартрит, малая хорея, кольцевидная эритема;
д) эндокардит, полиартрит, ревматические узелки, ксантелазмы.
а) инфекционный эндокардит;
г) ревматоидный артрит;
д) системные заболевания соединительной ткани.
а) сердцебиение, ослабление I тона на верхушке, систолический шум, проводящийся в левую аксилярную область;
б) перебои в работе сердца, трехчленный ритм на верхушке, синкопальные состояния;
в) кровохарканье, усиленный I тон на верхушке, диастолический шум на верхушке;
г) иктеричность кожи и видимых слизистых, акцент II тона над легочной артерией, метеоризм;
д) сердцебиение, ослабление I тона на верхушке, систолический шум в точке .
а) артериальная гипертензия;
б) острый коронарный синдром;
в) вазоспастическая стенокардия;
г) хроническая сердечная недостаточность;
а) сжимающие боли за грудиной;
б) синкопальные состояния;
г) тяжесть в правом подреберье;
д) опоясывающие боли в животе.
а) интермиттирующая III степени или II степени типа Мобитц II;
б) полная блокада левой ножки пучка Гиса;
в) синдром слабости синусового узла с документированной симптомной брадикардией или паузами;
г) синоатриальная блокада;
д) полная блокада правой ножки пучка Гиса.
а) интервал не удлинен;
б) удлинение интервала на ЭКГ более 0,2 с;
в) внезапное выпадение комплекса QRS;
г) наличие периодики ;
д) отсутствие зубца Р.
а) нарушение систолической функции;
б) нарушение диастолической функции;
в) возникновение нарушений сердечного ритма;
г) обструкция выходного тракта левого желудочка;
д) нарушение функции автоматизма.
а) патогенные грибы;
б) синегнойная палочка;
д) кишечная палочка.
а) интактных клапанов;
б) ранее поврежденных клапанов;
в) протезированных клапанов;
г) клапанов при хроническом гемодиализе;
д) клапанов у наркоманов.
а) поражение митрального клапана с формированием диастолического шума над верхушкой, выраженной легочной гипертензией с кровохарканьем;
б) частое поражение аортального клапана с формированием грубого систолического шума; во втором межреберье справа от грудины, проводящегося на сосуды шеи, с симптомами коронарной и церебральной ишемии;
в) манифестация заболевания с симптомов диффузного гломерулонефрита;
г) частое поражение трикуспидального клапана с появлением систолического шума в его проекции с развитием тромбоэмболического синдрома, инфарктных пневмоний и дыхательной недостаточности;
д) частое поражение клапана легочной артерии.
а) наличие инородных тел внутри сердца;
б) инфекционный эндокардит, вызванный возбудителями группы НАСЕК;
в) эмпирическая схема лечения;
г) наличие микотических аневризм;
д) возникновение гломерулонефрита.
а) экстракции зуба;
г) биопсии простаты;
д) гастроскопии с биопсией слизистой.
30. Выберите показания к хирургическому лечению инфекционного эндокардита:
а) подвижные вегетации более 10 мм в диаметре;
б) почечная недостаточность;
в) неврологические осложнения;
г) инфекционный эндокардит, вызванный грамположительными кокками;
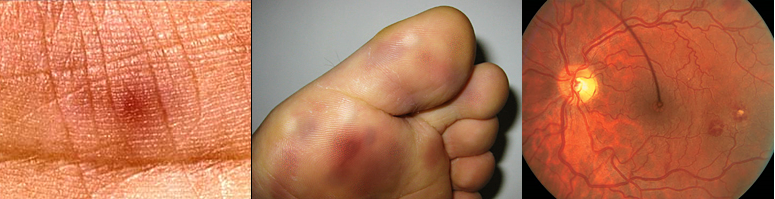
а) петехии с белым центром на глазном дне рядом с диском зрительного нерва;
б) петехии на конъюнктиве нижнего века;
в) эритематоидные безболезненные высыпания на ладонях и подошвах;
г) узелкообразные кожные высыпания;
д) подногтевые кровоизлияния.
а) боль в грудной клетке при глубоком дыхании, кашель и одышка;
б) чувство тяжести за грудиной, одышка и сердцебиение;
в) одышка, слабость и отеки ног;
г) гепатомегалия, асцит и портальная гипертензия;
д) приступы одышки в ночное время, кашель и сердцебиение.
а) скрытая недостаточность кровообращения, проявляющаяся только при физической нагрузке;
б) в покое имеются признаки недостаточности кровообращения по малому и большому кругу;
в) при небольшой нагрузке имеются признаки недостаточности кровообращения по большому кругу;
г) в покое имеются признаки недостаточности кровообращения или по малому или по большому кругу;
д) дистрофическая стадия с тяжелыми нарушениями гемодинамики и необратимыми структурными изменениями в органах.
а) фибрилляция предсердий при любом функциональном классе ХСН;
б) синусовая тахикардия;
г) диастолическая дисфункция левого желудочка;
д) молодой возраст больных.
а) ресинхронизация левого и правого желудочка, постановка электрокардиостимуляторов, ;
б) аортокоронарное шунтирование;
в) хирургическая коррекция клапанных пороков;
г) трансплантация сердца;
а) клапанные пороки сердца;
Только для зарегистрированных пользователей
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 7 8 9 10 |

Г. Все перечисленное.
Д. Правильно 1 и 2.
163.При медленном накоплении количество жидкости в полости перикарда может достигать:
164.Минимальное количество жидкости, которое может привести к тампонаде, при быстром накоплении составляет:
165.При физикальном обследовании для больных с тампонадой сердца характерно:
А. Набухание вен шеи.
В. Парадоксальный пульс.
+Г. Все перечисленное.
Д. Правильно 1 и 2.
166.Характерными симптомами констриктивного перикардита являются:
А. Высокое венозное давление.
В. Небольшие размеры сердца.
+Г. Все перечисленное.
167.Вирусные и идиопатические острые перикардиты:
А. Чаще наблюдаются у мужчин.
Б. Нередко рецидивируют (у 15-20%).
В. Продолжаются около 2-х недель.
+Г. Все ответы правильные.
Д. Правильного ответа нет.
168.Эндокардит могут вызывать:
Б. Бациллы лихорадки Ку.
+Г. Все перечисленное.
Д. Ничего из перечисленного.
169.Из перечисленного наиболее частым клиническим проявлением подострого инфекционного эндокардита является:
В. Петехии на коже и слизистых.
Г. Изменения формы ногтей.
170.Относительно редко при подостром инфекционном эндокардите встречается поражение:
А. Митрального клапана.
Б. Аортального клапана.
+В. Трехстворчатого клапана.
Г. Правильно 1 и 3.
171.При подостром инфекционном эндокардите может наблюдаться:
А. Диффузный гломерулонефрит.
Б. Инфаркт почки.
В. Очаговый нефрит.
+Г. Все перечисленное.
Д. Ничего из перечисленного.
172.При подостром инфекционном эндокардите анемия наблюдается:
+А. У большинства больных.
В. Не встречается.
173.Для больного с острым инфекционным эндокардитом характерно наличие:
В. Увеличениe СОЭ.
+Г. Все ответы правильные.
Д. Правильно 1 и 3.
174.При остром инфекционном эндокардите аортальный порок сердца чаще формируется:
+А. К 2-й неделе от начала заболевания.
Б. К концу 1-го месяца от начала заболевания.
В. К концу 3-4-го месяца заболевания.
Г. К концу 1-го полугодия.
175.Для аускультативной картины поражения аортального клапана при подостром инфекционном эндокардите характерно наличие:
А. Систолического шума с максимумом во II межреберье справа.
+Б. Диастолического шума в точке Боткина.
В. Диастолического шума на верхушке.
176.При подостром инфекционном эндокардите инфаркт миокарда вследствие тромбоэмболии коронарной артерии развивается:
Б. Примерно в половине случаев.
В. У большинства больных.
177.Наиболее специфичными для подострого инфекционного эндокардита является:
А. Увеличение СОЭ.
178.При подостром инфекционном эндокардите наблюдается:
А. Умеренная лихорадка.
+Д. Все перечисленное.
179Причиной сердечной недостаточности при подостром инфекционном эндокардите может быть:
А. Формирование порока митрального клапана.
Б. Формирование порока аортального клапана.
В. Формирование порока трикуспидального клапана.
Г. Сопутствующий миокардит.
+Д. Все перечисленное.
180.Острый инфекционный эндокардит может осложниться:
А. Разрывом хорды.
Б. Образованием аневризмы аорты.
В. Разрывом межжелудочковой перегородки.
Г. Развитием пиогемоперикарда.
+Д. Всем перечисленным.
181.При инфекционном эндокардите возможно возникновение:
А. Инфаркта почки.
Б. Абсцесса почки.
В. Диффузного гломерулонефрита.
+Г. Всего перечисленного.
Д. Ничего из перечисленного.
182.Для острого инфекционного эндокардита не характерно:
А. Увеличение СОЭ.
Д. Правильного ответа нет.
183.На прогноз у больных с подострым инфекционным эндокардитом влияют:
А. Чувствительность микрофлоры к проводимой антибактериальной терапии.
Б. Рецидивы заболевания.
В. Наличие сердечной недостаточности.
Г. Хроническая почечная недостаточность.
+Д. Все перечисленное.
184.Назначение антикоагулянтов возможно при:
А. Остром инфекционном эндокардите.
+Б. Подостром инфекционном эндокардите.
В. И то, и другое.
Г. Ни то, и ни другое.
185.У больных с острым инфекционным эндокардитом применяется пенициллин в дозе:
А.1-2 млн в сутки.
+В.20-40 млн в сутки.
186.Показанием для хирургического лечения больного инфекционным эндокардитом является:
А. Резистентная к терапии сердечная недостаточность.
Б. Повторные эмболии крупных сосудов.
В. Наличие внутрисердечного абсцесса.
Г. Аневризма синуса Вальсальвы.
+Д. Все перечисленное.
187.Показанием для хирургического лечения больного инфекционным эндокардитом является:
А. Инфекционный эндокардит грибковой этиологии.
Б. Хронические очаги инфекции в организме.
В. Предшествующие заболевания сердца.
Г. Наличие искусственных клапанов.
+Д. Правильно 1 и 4.
188.При лечении больных с острым инфекционным эндокардитом и почечной недостаточностью следует предпочесть:
+А. Натриевую соль пенициллина.
Б. Калиевую соль пенициллина.
В. Существенной разницы нет.
189.Самое частое осложнение инфекционного эндокардита:
+А. Сердечная недостаточность.
Б. Микотическая аневризма сосудов.
Г. Инфаркт почки.
Д. Все перечисленное.
190.Предрасполагающими факторами для инфекционного эндокардита являются:
Г. Все перечисленное.
+Д. Правильно 1 и 2.
191.При инфекционном эндокардите сердечная недостаточность чаще всего развивается у больных:
А. С поражением митрального клапана.
+Б. С поражением аортального клапана.
В. Со спленомегалией.
Г. Все ответы правильные.
192.Инфекционный эндокардит реже всего возникает у больных с:
+А. Незаращением овального отверстия.
Б. Дефектом межжелудочковой перегородки.
В. Митральной недостаточностью.
Г. Аортальной недостаточностью.
Д. Открытым артериальным протоком.
193.Вероятность возникновения инфекционного эндокардита наиболее высока у больных с:
А. Дефектом межпредсердной перегородки.
Б. Митральным стенозом.
+В. Митральной недостаточностью.
Г. Гипертрофической кардиомиопатией.
Д. Пролабированием митрального клапана без регургитации.
194.Причиной бактериемии чаще всего являются:
+А. Манипуляции в полости рта и глотки.
Б. Уро-генитальные вмешательства.
В. Операции на желудочно-кишечном тракте.
Г. Катетеризация вен.
195.К относительно специфическим периферическим проявлениям инфекционного эндокардита относятся:
+А. Узелки Ослера.
Б. Множественные кровоизлияния.
Г. Все перечисленное.
Д. Правильно 1 и 3.
196.При осмотре глазного дна у больных инфекционным эндокардитом иногда выявляются:
А. Узелки Ослера.
Б. Сужение артерий.
В. Отек соска зрительного нерва.
Д. Все перечисленное.
197..Причиной развития сердечной недостаточности у больных инфекцонным эндокардитом чаще всего является:
+А. Аортальная недостаточность.
Б. Сопутствующий миокардит.
В. Сопутствующий перикардит.
Г. Абсцесс миокарда.
198.Посев крови чаще всего бывает положительным, если причина инфекционного эндокардита:
Б. Кишечная палочка.
Д. Анаэробные бактерии.
199.Наиболее информативным инструментальным методом исследования при инфекционном эндокардите является:
А. Рентгенологическое исследование.
Г. Радионуклидная вентрикулография.
200.Вегетации при инфекционном эндокардите состоят из:
+Г. Всего перечисленного.
Д. Правильно 2 и 3.
201.Если причиной инфекционного эндокардита являются энтерококки, то чаще всего назначают:
В. Ампициллин в сочетании с гентамицином.
Г. Гентамицин с карбенициллином.
+Д. Правильно 1 и 3.
202.Повышение активности лактатдегидрогеназы (ЛДГ) в сыворотке при инфаркте миокарда можно определить:
+Г. Через 24 ч. и более.
203.Для диагностики инфаркта миокарда в относительно поздние сроки наибольшую ценность представляет определение:
А. Аспартатаминотрансферазы (АСТ).
Б. Аланинаминотрансферазы (АЛТ).
В. Креатининфосфокиназы (КФК).
+Г. Лактатдегидрогеназы (ЛДГ).
204.На специфичность методов ферментной диагностики инфаркта миокарда влияют:
А. Размеры инфаркта.
Б. Срок от начала заболевания.
В. Повторное или однократное определение активности фермента.
Справочник болезней

Инфекционного эндокардита
• Ревматическая болезнь сердца.
• Врожденные (цианотичные) пороки сердца.
• Искусственные клапаны сердца.
• Гемодиализ.
• Венозные катетеры.
• Внутривенное введение препаратов.
• Иммунодепрессанты.
• Пожилой и старческий возраст.
Тромбоэмболий
• Вегетации >10 мм (Mohananey D, et al, 2018).
• Флотирующие вегетации.
• Поражение митрального клапана.
• Инфекция Staph. aureus.
БОЛЬШИЕ КРИТЕРИИ
1. Положительная культура крови
1.1. Типичные микробы в 2 пробах крови:
• Str. viridans, Str. gallolyticus (bovis), Staph. aureus, HACEK группа.
• Внебольничные Enterococci без первичного очага.
1.2. Повторные культуры крови, характерные для ИЭ:
• ≥2 культур крови с интервалом >12 ч.
• Все 3 культуры крови или большинство из ≥4 проб.
1.3. Культура Coxiella burnetti или IgG в титре >1:800.
2. Визуальные признаки
2.1. Эхокардиографические признаки:
• Вегетация,
• Абсцесс, псевдоаневризма, интракардиальная фистула.
• Перфорация или аневризма клапана.
• Новое частичное раскрытие искусственного клапана.
2.2. Аномальная активность возле искусственного клапана по 18Ф-ФДГ ПЭТ/КТ (имплантация >3 мес) или СПЕКТ/КТ сцинтиграфии с меченными лейкоцитами.
2.3. Паравальвулярное повреждение по КТ сердца.
МАЛЫЕ КРИТЕРИИ
1. Предрасполагающие заболевания сердца, инъекции.
2. Лихорадка >38°С.
3. Сосудистые феномены: эмболии крупных артерий, септические инфаркты легких, микотические аневризмы, внутричерепные кровоизлияния, кровоизлияния в конъюнктиву, повреждения Джейуэя.
4. Иммунные нарушения: гломерулонефрит, узелки Ослера, пятна Рота, ревматоидный фактор.
5. Культура крови, не соответствующая большим критериям, или серологические признаки активной инфекции микробом, способным вызвать ИЭ.
Определенный ИЭ = 2 больших, или 1 большой + 3 малых, или 5 малых.
Вероятный ИЭ = 1 большой + 1 малый или 3 малых.
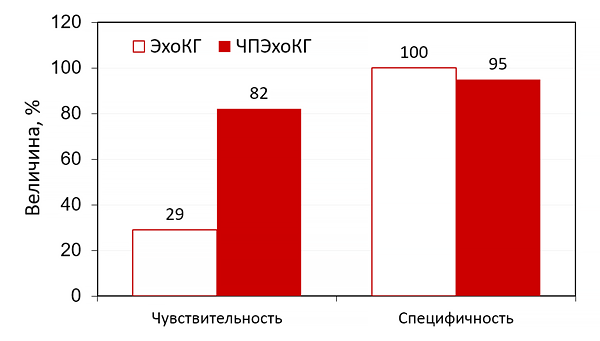
Лечение острого ИЭ до выявления микроба
• Ампициллин + Оксациллин по 12 г/сут в 4 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м.
• Ванкомицин 30 мг/кг/сут в 2 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м.
• Ванкомицин 30 мг/кг/сут в 2 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м + Рифампин 900–1200 мг в 2 приема в/в, per os при нозокомиальном или раннем эндокардите искусственного клапана.
Стрептококк, чувствительный к пенициллину
• Цефтриаксон 2 г однократно или Амоксициллин 100–200 мг/кг/сут в 4 приема в/в [4 нед].
• Цефтриаксон 2 г однократно или Амоксициллин 100–200 мг/кг/сут в 4 приема в/в + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед].
• Ванкомицин 30 мг/кг/сут в 2 приема в/в [4 нед].
Стрептококк, относительно нечувствительный к пенициллину
• Цефтриаксон 2 г однократно или Амоксициллин 200 мг/кг/сут в 4 приема в/в [4 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед].
• Ванкомицин 30 мг/кг/сут в 2 приема в/в [4 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед].
• Терапия 6 вместо 4 нед при эндокардите искусственного клапана.
Стафилококк, чувствительный к метициллину
• Оксациллин 12 г/сут в 4 приема в/в [4–6 нед].
• Оксациллин 12 г/сут в 4 приема в/в + Рифампин 900–1200 мг в 2 приема в/в, per os [≥6 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед] при искусственном клапане.
Стафилококк, нечувствительный к метициллину
• Ванкомицин 30–60 мг/кг/сут в 2 приема в/в [4–6 нед].
• Даптомицин 10 мг/кг однократно в/в [4–6 нед].
• Ванкомицин 30–60 мг/кг/сут в 2 приема в/в + Рифампин 900–1200 мг в 2 приема в/в, per os [≥6 нед] + Гентамицин 3 мг/кг однократно в/в, в/м [2 нед] при искусственном клапане.
Сердечная недостаточность
• Выраженная регургитация или обструкция с симптомами СН или эхокардиографическими признаками нарушенной гемодинамики.
• Отек легких или кардиогенный шок.
Неконтролируемая инфекция
• Локальная: абсцесс, ложная аневризма, фистула, растущие вегетации.
• Инфекция грибами или мультирезистентными микроорганизмами.
• Персистирующая позитивная культура крови, несмотря на адекватную антибиотикотерапию и контроль септических метастатических очагов.
• Эндокардит искусственных клапанов, вызванный стафилококками или не-HACEK грамотрицательными бактериями.
Профилактика эмболий
• Эндокардит аортального или митрального клапанов с персистирующими вегетациями >10 мм после ≥1 эмболического эпизода, несмотря на адекватную антибиотикотерапию.
• Эндокардит аортального или митрального клапанов с изолированными вегетациями >30 мм.
Метод исследования с использованием человеческих эпителиальных клеток HEp-2, который позволяет обнаружить антинуклеарные антитела – один из маркеров системных заболеваний соединительной ткани.
АНФ, антиядерные антитела, антинуклеарные антитела (АНА).
Antinuclear Antibodies (ANA), Hep-2 Substrate, ANA-Hep2, Fluorescent AntiNuclear Antibody detection (FANA).
Непрямая реакция иммунофлюоресценции.
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Определение антинуклеарного фактора (АНФ) является "золотым стандартом" выявления антинуклеарных антител (АНА) и диагностики аутоиммунных заболеваний.
Патогенез системных заболеваний соединительной ткани (СЗСТ) тесно связан с нарушениями в иммунной системе и повышенной выработкой антител к структурам собственных клеток. Аутоантитела к компонентам ядра клеток – антинуклеарные антитела – взаимодействуют с нуклеиновыми кислотами и белками ядра, антигенами цитоплазмы, что проявляется воспалительными изменениями в тканях и органах, болями в суставах и мышцах, выраженным утомлением, потерей веса, кожными изменениями. АНА обнаруживаются при многих аутоиммунных заболеваниях, но наиболее характерны для системной красной волчанки (СКВ). АНА встречаются более чем у 90 % больных системными заболеваниями соединительной ткани, в настоящее время описано около 200 разновидностей, которые объединены единым названием – антинуклеарный фактор.
При определении АНФ методом непрямой флюоресценции чаще используется перевиваемая линия эпителиальных клеток аденокарциномы гортани человека НЕр-2. Клетки НЕр-2 являются очень удобным субстратом для лабораторного исследования, так как обладают крупными ядрами и на стеклах растут в один слой. АНА выявляются при связывании с внутриклеточными антигенами клеток НЕр-2.
При исследовании эпителиальные клетки НЕр-2 выращивают на стеклах, фиксируют и инкубируют с разведенной сывороткой крови пациента. После удаления избытка сыворотки клетки инкубируют с меченными флюоресцеином антителами, затем снова промывают и исследуют с помощью флюоресцентного микроскопа. При этом определяется титр антител и тип свечения. Диагностически значимым считается титр более 1:160. При обострении ревматических заболеваний он превышает 1:640, а в период ремиссии снижается до 1:160-1:320. Чем больше антител, тем выше титр. По типу свечения можно установить мишени антинуклеарных антител, что имеет важное клиническое значение и определяет тактику дальнейшего обследования пациента. Основными являются периферический, гранулярный (мелко-/крупно-), ядрышковый, центромерный и цитоплазматический типы окрашивания ядра. Каждому типу свечения присущи очень характерные признаки, которые позволяют отличить один вариант от другого.
Гомогенное (диффузное) окрашивание связано с наличием антител к двуспиральной ДНК, гистонам и характерно для СКВ и лекарственной волчанки.
Периферическое свечение обусловлено периферическим распределением хроматина в ядре, связано с антителами к ДНК и специфично для СКВ. Данный тип свечения важно дифференцировать от окрашивания ядерной мембраны, которое происходит при аутоиммунных заболеваниях печени.
Гранулярное (крапчатое, сетчатое) окрашивание встречается наиболее часто и является наименее специфичным, выявляется при многих аутоиммунных заболеваниях. Аутоантигенами в данном случае выступают нуклеопротеиновые комплексы в ядре (Sm, U1-RNP, SS-A, SS-B антигены и PCNA).
Очень высокие титры АНФ с крупногранулярным типом свечения часто указывают на смешанное заболевание соединительной ткани.
Нуклеарное (ядрышковое) окрашивание обусловлено антителообразованием к компонентам ядрышка (PHК-полимераза-1, NOR, U3RNP, PM/Scl), выявляется при склеродермии, болезни Шегрена. АНА иногда повышаются при эндокринных заболеваниях (сахарном диабете 1-го типа, тиреоидите, тиреотоксикозе, полиэндокринном синдроме), кожных заболеваниях (псориазе, пузырчатке), при беременности, после трансплантации органов и тканей, у больных на гемодиализе.
Центромерное свечение появляется при наличии антител к центромерам хромосом и характерно для формы склеродермии – CREST-синдрома.
Цитоплазматический тип свечения связан с антителами к тРНК-синтетазе, в частности к Jo-1, что характерно для дерматомиозита и полимиозита. Данный тип окрашивания также определяется при наличии антител к другим компонентам цитоплазмы при аутоиммунном гепатите, первичном билиарном циррозе.
Одновременное выявление различных типов свечения указывает на присутствие разных видов антител.
У здоровых людей может быть обнаружено мелкогранулярное свечение при низких, умеренных или высоких титрах АНА, но в норме крупнозернистые или гомогенные типы свечения не должны определяться.
В зависимости от результатов оценки типа свечения разрабатывается дальнейшая тактика лечения пациента и назначаются дополнительные исследования, уточняющие спектр АНА.
Для чего используется исследование?
- Для диагностики системных заболеваний соединительной ткани.
- Для дифференциальной диагностики ревматических болезней.
- Чтобы оценить эффективность терапии аутоиммунных заболеваний.
- Для наблюдения за течением системных заболеваний соединительной ткани.
Когда назначается исследование?
- При симптомах аутоиммунного заболевания (длительное повышение температуры, боли в суставах, усталость, потеря массы тела, изменение кожных покровов).
- При выявлении изменений, характерных для системных заболеваний соединительной ткани (повышение СОЭ, уровня С-реактивного белка, циркулирующих иммунных комплексов).
Что означают результаты?
Титр: Причины повышения титра АНФ на HEp-2 клетках:
- cистемная красная волчанка (в 95 % случаев),
- дерматомиозит/полимиозит,
- системная склеродермия (в 60-90 % случаев),
- синдром Шегрена (в 40-70 % случаев)
- смешанное заболевание соединительной ткани (синдром Шарпа),
- синдром Рейно,
- дискоидная волчанка,
- лекарственная волчанка,
- ревматоидный артрит,
- некротизирующий васкулит,
- инфекционный мононуклеоз,
- лейкемия,
- злокачественные новообразования (преимущественно лимфома),
- тяжелая миастения,
- инфекционный эндокардит,
- хронический аутоиммунный гепатит,
- первичный билиарный цирроз печени,
- туберкулез,
- пневмокониоз,
- интерстициальный фиброз легких.
Тип свечения
Для чего он характерен
Для СКВ, лекарственной волчанки, системной склеродермии, хронического активного гепатита
Для СКВ, синдрома Шегрена, смешанной болезни соединительной ткани, ревматоидного артрита
Для полимиозита/дерматомиозита, склеродермии, синдрома Шегрена, СКВ
Для CREST-синдрома (кальциноза кожи, синдрома Рейно, эзофагеальной дисфункции, склеродактилии, телеангиоэктазии)
Для дерматомиозита/полимиозита, аутоиммунного заболевания печени, первичного билиарного цирроза
Что может влиять на результат?
- Ложноположительному результату способствует:
- возраст старше 60-65 лет (в 10-37 % случаев);
- применение лекарственных препаратов, которые могут привести к лекарственной волчанке (ацетазоламид, карбидопа, хлоротиазид, хлорпромазин, клофибрат, этосуксимид, соли золота, гризеофульвин, гидралазин, изониазид, соли лития, метилдопа, пероральные контрацептивы, пенициллин, фенилбутазон, фенитоин, примидон, прокаинамид, пропилурацил, хинидин, резерпин, стрептомицин, сульфаниламид, тетрациклин, тиазидные диуретики).
- Прием глюкокортикостероидов (преднизолон, дексаметазон, метипред) иногда приводит к ложноотрицательному результату.
- В 5 % случаев СКВ возможен отрицательный результат данного анализа (АНФ-отрицательная СКВ). В таких ситуациях для уточнения диагноза необходимо определить антитела к SS-антигенам (Ro).
- Положительный результат теста не является абсолютным доказательством наличия аутоиммунного заболевания. У здоровых людей в 3-13 % случаев титр АНФ повышен и достигает 1:320.
- Результаты теста необходимо оценивать в комплексе с клиническими данными и другими лабораторными показателями.
- При положительном результате исследования рекомендовано определить специфичность АНА иммуноблотом.
- Антитела к двухцепочечной ДНК (анти-dsDNA), скрининг
- Антитела к ядерным антигенам (ANA), скрининг
- Антитела к экстрагируемому ядерному антигену (ENA-скрин)
- Антитела к кардиолипину, IgG и IgM
- Антинуклеарные антитела, IgG (анти-Sm, RNP/Sm, SS-A, SS-B, Scl-70, PM-Scl, PCNA, dsDNA, CENT-B, Jo-1, к гистонам, к нуклеосомам, Ribo P, AMA-M2), иммуноблот
- Общий анализ крови (без лейкоцитарной формулы и СОЭ)
- Скорость оседания эритроцитов (СОЭ)
- Антистрептолизин О
- С-реактивный белок, количественно
- Ревматоидный фактор
- Циркулирующие иммунные комплексы (ЦИК)
- С3 компонент комплемента
- С4 компонент комплемента
Кто назначает исследование?
Литература
- Wilson D. McGraw-Hill Manual of Laboratory and Diagnostic Tests 1st Ed Normal, Illinois, 2007: 55-57 pp.
- Mariz HA, Sato EI, Barbosa SH, Rodrigues SH, Dellavance A, Andrade LE. Pattern on the antinuclear antibody-HEp-2 test is a critical parameter for discriminating antinuclear antibody-positive healthy individuals and patients with autoimmune rheumatic diseases. Arthritis Rheum. 2011 Jan;63(1):191-200.
- Kumar Y, Bhatia A, Minz RW. Antinuclear antibodies and their detection methods in diagnosis of connective tissue diseases: a journey revisited. Diagn Pathol. 2009 Jan 2;4:1. PMID: 19121207 [PubMed].
Читайте также:


