Цитомегаловирусная инфекция и секс

Заразиться цитомегаловирусной инфекцией при беременности можно несколькими путями:
• половым путем, который является основным способом заражения среди взрослого населения. Цитомегаловирус может проникнуть в организм не только при генитальном контакте, но и при оральном или анальном сексе без применения презерватива;
• бытовым путем. Заражение цитомегаловирусом в этом случае происходит редко, но возможно в том случае, если он находится в активной форме. Вирус может попасть в организм через слюну при поцелуях, пользовании одной зубной щеткой или посудой;
• гемотрансфузионным путем. В медицинской практике были случаи, когда происходило заражение цитомегаловирусной инфекцией при переливании донорской крови и ее компонентов, трансплантации тканей и органов, использовании донорских яйцеклеток или спермы.
Данная вирусная инфекция может попасть в организм ребенка во время нахождения его в утробе матери, в процессе родов или при грудном вскармливании.
Разнообразие путей передачи вызвано тем, что вирус может находиться в крови, слезах, грудном молоке, сперме, влагалищном секрете, моче и слюне.
Симптомы цитомегаловируса
Если у человека сильный иммунитет, то вирус не проявляет себя. Он находится в организме в виде скрытой инфекции. Лишь при ослаблении защитных сил организма он дает о себе знать.
Очень редким проявлением активности данного вируса у людей с нормальной иммунной системой является мононуклеозоподобный синдром, который проявляется высокой температурой, недомоганием, головной болью. Он возникает примерно через 20–60 суток с момента заражения. Продолжительность мононуклеозоподобного синдрома может равняться 2–6-ти неделям.
Наиболее часто при беременности и цитомегаловирусе возникают симптомы, которые напоминают ОРВИ. Именно поэтому многие женщины в положении принимают цитомегаловирус за обычную простуду, ведь наблюдаются практически все ее симптомы: повышение температуры тела, быстрая утомляемость, слабость, насморк, головные боли, увеличение и воспаление слюнных желез, а иногда даже воспаление миндалин. Основное отличие цитомегаловирусной инфекции от ОРВИ заключается в том, что она намного дольше длится – примерно 4–6 недель.
При иммунодефицитном состоянии цитомегаловирусная инфекция может протекать с осложнениями, а именно с возникновением следующих заболеваний: пневмонии, артрита, плеврита, миокардита, энцефалита. Также возможны вегетативно-сосудистые расстройства и множественные поражения различных внутренних органов.
При генерализованных формах, которые встречаются крайне редко, болезнь распространяется на весь организм. В подобных случаях выделяют следующие симптомы:
• воспалительные процессы почек, поджелудочной железы, селезенки, надпочечников, печеночной ткани;
• поражение пищеварительной системы, легких, глаз;
• паралич (он возникает в крайне тяжелых случаях);
• воспалительные процессы структур головного мозга (это приводит к смерти).
Стоит еще раз подчеркнуть, что цитомегаловирусная инфекция в основном проявляется симптомами, похожими на простуду. Все остальные вышеперечисленные признаки возникают крайне редко и только в случаях очень ослабленной иммунной системы.
Опасность цитомегаловируса во время беременности
Очень опасным является заражение вирусом в первом триместре беременности. Цитомегаловирус может проникнуть через плаценту в организм плода. Заражение может вызвать его внутриутробную гибель.
Если инфицирование произойдет позже, то возможна следующая ситуация: беременность будет продолжаться, но инфекция поразит внутренние органы ребенка. Малыш может родиться с врожденными уродствами, различными заболеваниями (водянкой головного мозга, микроцефалией, желтухой, паховой грыжей, пороком сердца, гепатитом).
Страшных последствий можно избежать, если вирус будет вовремя обнаружен, поэтому очень важно планировать беременность и сдавать анализы на наличие каких-либо инфекций до зачатия, а также регулярно посещать врача во время всего срока беременности. При правильном лечении малыш может родиться здоровым, являясь лишь пассивным носителем цитомегаловируса.
Анализ на цитомегаловирус при беременности
Самостоятельно узнать о наличии в своем организме цитомегаловируса практически невозможно. Находясь в латентной форме, вирус абсолютно никак себя не проявляет. При активной форме инфекцию можно спутать с другим заболеванием. Чтобы обнаружить вирус, необходимо сдать анализ на цитомегаловирус при беременности, а точнее на TORCH-инфекции. С помощью него выявляют наличие или отсутствие не только цитомегаловируса, но и токсоплазмоза, краснухи, вируса простого герпеса (1–2 типа).
Цитомегаловирус диагностируют с помощью следующих методов:
• полимеразной цепной реакции;
• цитологического исследования осадков мочи и слюны;
• серологических исследований сыворотки крови.
Полимеразная цепная реакция основана на определении дезоксирибонуклеиновой кислоты, которая является носителем наследственной информации вируса и содержится внутри него. Для исследования используются соскобы, кровь, моча, мокрота и слюна. Цитомегаловирус в мазке при беременности диагностируется по наличию гигантских клеток. Цель серологических исследований сыворотки крови – обнаружение антител, которые являются специфическими для цитомегаловируса. Наиболее точный метод – иммуноферментный анализ (ИФА), который обеспечивает определение разных видов иммуноглобулинов (IgM, IgG).
В результатах анализа на цитомегаловирус может быть указано несколько вариантов:
1. IgM не выявлен, IgG в пределах нормального значения;
2. IgM не выявлен, IgG выше нормального значения (положительный IgG цитомегаловируса при беременности);
3. IgM выше нормы.
В первом случае женский организм не контактировал с цитомегаловирусом, а значит следует выполнять профилактические меры и избегать ситуаций, при которых можно заразиться.
Второй анализ свидетельствует о том, что женский организм встречался с вирусом, но в данный момент он находится в неактивной форме. Первичного заражения во время беременности можно не опасаться, но есть риск реактивации вируса.
Третий анализ говорит о том, что произошло первичное заражение или развивается реактивация цитомегаловируса, который находился в организме в скрытой форме.
Стоит отметить, что IgM не всегда обнаруживаются. Врачи ориентируются на уровень IgG. Нормальный уровень IgG у разных женщин может отличаться. Целесообразно сдавать анализы до зачатия. Это позволяет определить норму цитомегаловируса при беременности. О реактивации вируса свидетельствует число IgG, которое увеличивается в четыре или более раз.
Лечение цитомегаловируса при беременности
Беременным женщинам, у которых обнаружен вирус, врачи назначают витамины, иммуномодулирующие препараты, которые укрепляют иммунитет. Это делается в том случае, если инфекционный процесс протекает латентно (скрыто). Препараты, направленные на укрепление иммунитета, назначаются в качестве профилактики.
Если заболевание протекает активно, то одних иммуномодулирующих препаратов, витаминов и чаев будет недостаточно. Врачами назначаются антивирусные средства. Цель лечения цитомегаловируса при беременности – избежать возникновения осложнений. Такая терапия позволит женщинам в положении выносить малыша и родить его здоровым и без каких-либо отклонений.
Самостоятельно лечить цитомегаловирусную инфекцию нельзя. Только профессиональный врач может назначить необходимые препараты. Свое решение он принимает, исходя из формы протекания инфекции, состояния иммунитета пациентки, ее возраста, наличия сопутствующих заболеваний. Женщина, желающая родить здорового ребенка, должна выполнять все рекомендации врача.
В заключение стоит отметить, что цитомегаловирусная инфекция является очень опасной для беременной женщины. Маскируясь под обычную простуду, она может привести к страшным последствиям (особенно на начальном сроке). При возникновении простудных симптомов во время беременности необходимо сразу же обратиться к врачу, ведь это может быть цитомегаловирусная инфекция. Заниматься самолечением не нужно, так как выбранные самостоятельно препараты могут не помочь, а только навредить.

Цитомегаловирусная инфекция – это заболевание, передающееся половым путем, через слюну, материнское молоко, при беременности (от матери к ребенку), через общую мочалку, полотенце, посуду и т.д. К концу жизни инфицированными этим вирусом оказывается практически сто процентов людей. В большинстве случаев он никак себя не проявляет, но при снижении иммунитета активируется и вызывает болезнь. Вирус может начать действовать в любой части организма, поэтому четкой симптоматики у инфекции нет.
Искоренить вирус нельзя, можно лишь уменьшить его активность. Особенно внимательно к этому вирусу и к его поведению в организме нужно относиться женщинам беременным или планирующим зачать ребенка, поскольку цитомегаловирусная инфекция может вызвать повреждение плода.
Что это такое?
Неутешительные цифры : к 1 году заражен каждый пятый, к 35 годам — 40 процентов населения, а к 50 — все сто. Цитомегаловирусная инфекция считается одним из самых распространенных инфекционных заболеваний.
Возбудитель болезни — Cytomegalovirus hominis — вирус из того же семейства, что и вирус герпеса.
Что происходит?
Оказавшись в клетках человека, цитомегаловирус остается в них навсегда. Независимо от того, каким путем произошло заражение, проявления болезни всегда будут примерно одинаковы. А точнее, никаких проявлений не будет. У большинства инфицированных болезнь протекает в скрытой форме.
Для того чтобы цитомегаловирус активизировался, необходимо снижение иммунитета. Иногда хватает банального авитаминоза, но чаще нужно что-нибудь экстраординарное. Например, СПИД) или прием особых лекарств, понижающих иммунитет (чаще всего они применяются для лечения онкологических заболеваний).
Если цитомегаловирус повреждает слизистые оболочки носа, появляется насморк. При повреждении внутренних органов появляется слабость, поносы-запоры и другие неясные признаки, с которыми, как правило, к врачу не ходят. Тем более, что они через несколько дней сами собой исчезают.
Бывает, что цитомегаловирус поселяется на мочеполовых органах. И тогда у женщин воспаляется матка (эндометрит), шейка матки (цервицит), влагалище (вагинит) и т.п. У мужчин инфекция мочеполовых органов обычно протекает бессимптомно.
Заражение цитомегаловирусом представляет опасность для беременных женщин, поскольку инфекция может передаться развивающемуся эмбриону. Впрочем, если женщина заразилась давно, и инфекция не обостряется, вероятность того, что вирус покалечит будущего ребенка, чрезвычайно низкая. Но при заражении во время беременности, эта вероятность возрастает.
Диагностика и лечение
Самому заподозрить у себя цитомегаловирусную инфекцию практически невозможно. Из всех существующих заболеваний эта болезнь больше всего похожа на банальное ОРЗ. Так же повышается температура, течет из носа и болит горло. Могут увеличиться лимфатические узлы, селезенка и печень. Правда, в отличие от ОРЗ цитомегаловирусная инфекция длится дольше: 1 — 1,5 месяца.
В некоторых случаях единственным признаком болезни является воспаление слюнных желез, в них цитомегаловирус чувствует себя комфортнее всего.
Анализ на цитомегаловирус необходимо делать женщинам, желающим забеременеть.
Цитомегаловирусная инфекция неизлечима. Однако существуют лекарства, позволяющие контролировать количество вируса в организме, сдерживать его развитие. Больным повышают иммунитет и назначают специальные противовирусные препараты.
Эти же мероприятия проводятся при обнаружении цитомегаловируса у беременной или собирающейся забеременеть женщины на протяжении всего периода вынашивания ребёнка и лактации. Используется весь комплекс препаратов, повышающих иммунитет, а также применяются подавляющие размножение вируса препараты интерферона. Инфицированная беременная женщина должна с интервалом 10-12 дней сдавать анализы. Также следует постоянно следить за состоянием эмбриона.
Тщательно подобранная мощная терапия и строгое выполнение рекомендаций врача позволяют значительно снизить риск передачи инфекции ребёнку, который впрямую зависит от активности вируса в организме матери.
Неизлечим и очень заразен
97 из 100 российских граждан носят в себе одну крайне неприятную и опасную болезнь. В случае активизации вируса последствия могут быть тяжелейшими — иммунодефицит, психические расстройства и слабоумие, многочисленные плохо поддающиеся лечению болезни внутренних органов. Болезнь эта называется герпес. По оценкам специалистов, ежегодно ей заболевают около двух миллионов россиян. С комментарием — медицинский обозреватель Ъ МИХАИЛ Ъ-КИРЦЕР.
Эту историю рассказывает один микропедиатр, опытный клиницист, когда впервые встречается с будущей матерью для предварительной беседы. Случай просто жуткий.
В одной вполне благополучной советской семье родилась девочка, доношенная и здоровенькая. Все было как полагается: папа пораньше убегал с работы купать дочку, мама читала книгу Спока; в положенное время девочка начала ходить и говорить; иногда болела, но ни разу ничего серьезного. В положенное время началась нервотрепка, предстояли выпускные и вступительные экзамены. Весна была ранняя и жаркая. Девочка простудилась и слегла, у нее начался сильнейший жар; дело осложнилось воспалением мозга, она попала в больницу, но ничего не помогло, и она умерла.
Расследование показало, что всему виной цитомегаловирусная инфекция, перенесенная, по всей видимости, ее матерью в период беременности. Сегодня из специальной медицинской литературы уже хорошо известно, что цитомегаловирус, относящийся к породе нашего сегодняшнего героя, герпеса, может, попав в организм еще во внутриутробный период, дремать полтора-два десятка лет, а потом внезапно проявиться и стать причиной тяжелой болезни. Впрочем, цитомегаловирус иногда дает и немедленные результаты — в виде врожденных уродств. Прочие же виды герпеса часто приводят к бесплодию, вызывая выкидыши на ранних стадиях беременности.
Герпетическая семья
Семейство герпеса до недавнего времени состояло из пяти вирусов. Первые два — так называемый простой вирус. Один из них поражает кожу и слизистые человека до линии сосков, другой — ниже этой линии и оттого называется генитальным. Правда, сейчас, с развитием орального секса, эти два вируса изрядно перемешались. Третий вирус — вирус ветряной оспы, он же вызывает заболевание "опоясывающий лишай". Те из нас, кто перенес ветрянку, имеет все шансы при ослаблении иммунитета переболеть еще и лишаем. Четвертый вирус — цитомегаловирус, о его особенностях уже сказано выше. Накожно он обычно никак не проявляется, но для беременных очень опасен. Пятый тип вируса вызывает инфекционный мононуклеоз и впоследствии может привести к назофарингиальной карциноме.
Уже открыты вирусы шестого, седьмого и восьмого типа. По данным американских специалистов, вирус герпеса шестого и седьмого типа вызывает экзонтему новорожденных — сыпь с температурой у младенцев. И одно из самых модных сейчас заболеваний, проявляющееся в виде синдрома хронической усталости. Вирусы восьмого типа до конца не изучены. Им приписывается пока определенная роль в развитии различных доброкачественных и злокачественных новообразований.
Герпес неизлечим
В некоторых развитых странах мира генитальный герпес в острой стадии законодательно определен как препятствие для вступления в брак, это заболевание считается венерическим и входит в группу тех, за заведомое заражение которыми наступает уголовная ответственность. В одном из романов известного автора детективов Рекса Стаута миллионер преследует свою бывшую любовницу и убивает ее только за то, что она заразила его генитальным герпесом.
Когда-то сифилис считался неизлечимым заболеванием, теперь есть мощные антибиотики, которые позволяют справиться с ним за считанные дни. К сожалению, полностью изгнать из организма вирус герпеса просто невозможно.
Герпес живет в большинстве из нас. По российской статистике, 97% шестилетних граждан страны уже заражены тем или иным видом герпеса. Пока иммунитет у человека находится в неплохом состоянии, вирус спит. Но как только иммунитет начинает снижаться (а к этому могут привести не только те или иные заболевания, но и просто стрессы, неблагоприятная внешняя среда), герпес проявляет себя с худшей стороны. Поэтому профилактика герпеса — это просто внимательное отношение к себе, по возможности здоровый образ жизни.
Особый путь России
С 1994 года в Москве стала развиваться диагностическая база по генитальному герпесу и, как всегда бывает в таких случаях, наблюдается стремительный рост числа заболевших. В целом по России, по оценкам — более двух миллионов вновь диагносцированных случаев в год. Поскольку, как уже сказано выше, герпес до конца неизлечим, в задачу врачей входит перевести его в более легкую фазу ремиссии, повысить качество жизни больного. На западе основа лечения — супрессивная, то есть подавляющая терапия. Пациенты годами принимают противовирусные препараты типа зовиракса. В России преобладает другой подход: лечить организм, а не болезнь, поддерживать высокий уровень иммунитета. Российские врачи предпочитают назначать своим пациентам индукторы интерферона, белка-убийцы. Это амиксин, полудан, алпизарин и другие.

Хотите читать
DELFI без рекламы?
Подпишитесь на DELFI plus и получите доступ к уникальному контенту без коммерческой рекламы.
Цитомегаловирус — возбудитель цитомегалии — относится к той же группе вирусов, что и вирус простого герпеса, и по многим признакам схож с ним.
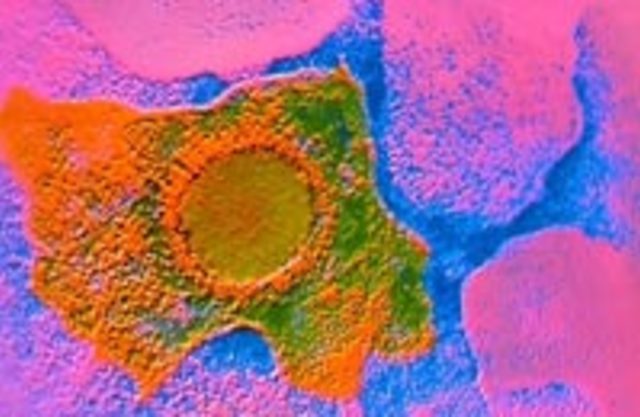
После заражения ЦМВ, в организме человека происходит иммунная перестройка, которая приспосабливает организм к новым условиям. Иммунная система преследует вирус в крови, загоняя его в слюнные железы и ткани почки, где вирус переходит в неактивное состояние и на протяжении многих недель и месяцев "спит". Поэтому вирус и ускользает от защитных реакций организма и сохраняется в тканях инфицированного человека пожизненно. Если при этом иммунитет нормальный, то цитомегалия протекает в латентной, то есть скрытой, форме, не проявляясь ни через какие симптомы. Если же иммунная система почему-либо ослаблена, то цитомегалия может перейти в клинически выраженную форму разной степени тяжести. Что же происходит в организме человека после внедрения в него цитомегаловируса? Само название "цитомегалия" переводится на русский язык как "гигантская клетка". Название совершенно оправданное: под действием цитомегаловируса нормальные клетки организма действительно увеличиваются в размерах. Дело в том, что цитомегаловирус, попадая в клетку организма, разрушает ее структуру, из-за чего она наполняется жидкостью и сильно разбухает. Такая разбухшая клетка получила название "совиного глаза", на который она действительно становится похожа.
Пути передачи цитомегаловируса
Цитомегаловирус не может существовать вне организма человека, поэтому его передача может произойти только при тесном контакте с вирусоносителем. ЦМВ передается, как правило, одним из типичных для подобных инфекций путей. Половой путь передачи цитомегаловируса (через сперму или секреты, выделяемые половыми органами, при половом контакте).
Заражение возможно не только при генитальном контакте, но и во время незащищенного презервативом анального или орального секса.
Трансплацентарный путь передачи цитомегаловируса (через плаценту беременной женщиной будущему ребенку).
Кроме того, ребенок может заразиться от матери во время родов при прохождении по родовым путям или через материнское молоко при грудном вскармливании. Этот путь заражения наиболее опасен, так как приводит к развитию врожденной цитомегаловирусной инфекции, чреватой самыми тяжелыми последствиями.
Бытовой путь передачи цитомегаловируса
Достаточно редок, но все же возможен, если вирусоноситель болен, то есть цитомегаловирус в его организме активен. В этом случае ЦМВ может передаваться воздушно-капельным путем при частых и близких контактах с вирусоносителем. Первоначальное название цитомегалии — "поцелуйная болезнь" — указывает на то, что цитомегаловирус может передаваться через слюну носителя вируса при поцелуе, пользовании одной посудой, зубной щеткой и т.д.
Гемотрансфузионный путь передачи цитомегаловируса (через кровь больного человека) Известны случаи, когда цитомегаловирус попадал в организм при переливании инфицированной донорской крови и ее компонентов; при пересадке органов и тканей, применении донорской спермы или яйцеклеток; при введении препаратов через не стерильный шприц. Бывает и так, что ЦМВ заражаются медики (акушеры-гинекологи, хирурги, стоматологи) при непосредственном контакте с кровью, слюной, слизью больного.
Разнообразие путей передачи цитомегаловируса обусловлено тем, что вирус у инфицированного человека может находиться в слюне, моче, влагалищном секрете, сперме, грудном молоке, слезах, крови. Поэтому заражение возможно при любом близком контакте: половом или бытовом. Заражение происходит еще и потому, что человек-носитель цитомегаловируса часто не знает о том, что инфицирован сам и является источником инфицирования для близких людей.
Но все же основной источник заражения — это не пассивный вирусоноситель, а человек, больной цитомегалией, в период обострения заболевания. Если острой формой ЦМВ заболевает беременная женщина, это в большинстве случаев ведет к трансплацентарному заражению плода. Грудные дети могут получить цитомегаловирус с молоком матери. Основной путь заражения цитомегаловирусом среди взрослых — половой. Это объясняется тем, что обычно максимальное количество вирусов находится в сперме у мужчин или во влагалищном секрете у женщин.
Поэтому, как и при других инфекциях, передающихся половым путем, можно выделить определенную группу риска цитомегалии. В группу риска входят члены семей больных острой формой цитомегалии, люди, часто меняющие половых партнеров, наркоманы, пользующиеся одним шприцем.

TORCH: Цитомегаловирус – вирус, относящийся к семейству герпесвирусов (вирус герпеса 5го типа). Цитомегаловирус – хроническая инфекция, характеризующаяся многообразием клинических форм от острого заболевания до стертой, практически незаметно протекающей инфекции. Цитомегаловирус способен длительно находиться в организме и размножаться во многих органах, что определяет многообразие проявлений инфекции, в том числе, врожденной.
Цитомегаловирус – наиболее распространенный возбудитель внутриутробной инфекции, результаты которой могут быть самыми разнообразными для ребенка: от полного отсутствия признаков перенесенной инфекции до тяжелых пороков развития и смерти плода/ребенка.
Цитомегаловирус характеризуется разнообразием путей передачи: вертикальный (от матери ребенку), половой, воздушно-капельный и др. Чаще всего для инфицирования необходим контакт с биологическими жидкостями инфицированного человека: моча, фекалии, слюна, мокрота и др. Цитомегаловирусная инфекция очень широко распространена: так, в России антитела к цитомегаловирусу обнаруживаются у 73-98% взрослого населения.
Большинство женщин встречаются с цитомегаловирусом до беременности, однако:
- 30-50% женщин не инфицированы цитомегаловирусом до беременности,
- 1-4% женщин впервые заражаются цитомегаловирусом при беременности,
- Примерно у 33% женщин, впервые инфицированных цитомегаловирусом при беременности, произойдет внутриутробное инфицирование плода.
Инфекция может протекать в легкой форме или не проявляться вообще, а потому, чтобы узнать, контактировали ли Вы с цитомегаловирусом до беременности, необходимо при планировании беременности и/или в первом триместре беременности сдать анализ на антитела (IgG и IgM) к цитомегаловирусу.
| IgM-; IgG- |
|
| IgM-; IgG+ |
|
| IgM+; IgG- |
|
| IgM+; IgG+ |
|
Если же во время беременности обнаруживаются признаки инфицирования/реактивации инфекции (появление IgM, нарастание титра антител IgG), то это говорит о необходимости более тщательного обследования, которое может включать определение авидности антител (низкая авидность – признак недавней инфекции, высокая – признак давно перенесенного заболевания). Это обследование также должно быть направлено на выявление самого вируса.
При выявлении вируса и установлении факта инфекционного процесса у матери решается вопрос о получении материала (амниотическая жидкость, пуповинная кровь) для установления факта инфицирования плода. Эти исследования проводятся достаточно редко, так как инфицирования плода далеко не всегда приводит к развитию каких-либо нарушений у плода/ребенка.
Подавляющее большинство детей, инфицированных цитомегаловирусом внутриутробно (9 из 10), не имеет никаких признаков инфекции при рождении. Более того, у многих детей (8 из 10), инфицированных цитомегаловирусом внутриутробно, проблем, связанных с цитомегаловирусом, не будет никогда. Необходимо отметить, что первые проявления цитомегаловирусной инфекции могут наблюдаться спустя длительное время (2 и более лет) после рождения, а потому детям с врожденной цитомегаловирусной инфекцией необходимо более тщательное наблюдение в течение первых лет жизни.
Устанавливается врожденная цитомегаловирусная инфекция на основании обнаружения вируса в биологических жидкостях ребенка (кровь, моча, слюна, мазки из ротоглотки, спинномозговая жидкость) или обнаружения антител (IgM и IgA) в плазме крови в течение первых 7 суток от момента рождения.
- Примерно 1 из 150 детей рождается с цитомегаловирусной инфекцией.
- У 80% детей, инфицированных цитомегаловирусом внутриутробно, не будет проблем/осложнений, связанных с цитомегаловирусом.
- Примерно у 1 из 750 детей разовьются серьезные проблемы, связанные с цитомегаловирусной инфекцией.
Признаки цитомегаловирусной инфекции при рождении
- Преждевременные роды,
- Поражения внутренних органов: печени, легких, селезенки,
- Малый вес ребенка при рождении,
- Уменьшение окружности головы,
- Судороги.
Возможные последствия врожденной цитомегаловирусной инфекции
- Глухота,
- Слепота,
- Отставание в умственном развитии,
- Микроцефалия,
- Нарушение координации движений,
- Судороги,
- В редких случаях – смерть ребенка.
Вероятность появления заболеваний и серьезных последствий выше, если у ребенка были обнаружены признаки цитомегаловирусной инфекции при рождении. Однако даже если у ребенка с врожденной цитомегаловирусной инфекцией не было никаких признаков инфекции при рождении, возможно развитие потери слуха/зрения в течение нескольких лет после рождения. В связи с этим рекомендуется регулярное исследование зрения и слуха у таких детей.
Существует единственный препарат, применяющийся для лечения цитомегаловируса (и это не противовирусный препарат, не иммуномодулятор, а антитела к цитомегаловирусу, вводимые извне). Соответственно, смысл в его применении есть именно при первичном инфицировании во время беременности. Препарат не гарантирует на 100% отсутствие инфицирования плода. Отмечу, что данных о его влиянии на беременность и плод накоплено недостаточно, а потому решение о его назначении должно приниматься в каждом случае индивидуально.
Напомню, что 80% детей, рожденных с цитомегаловирусной инфекцией, вырастут абсолютно здоровыми.
В связи с тем, что цитомегаловирусноя инфекция широко распространена, а также может передаваться воздушно-капельным путем, единственная возможность профилактики — стараться избегать мест массовых скоплений людей (концерты, общественный транспорт в час пик и т.д.). Специфической профилактики (вакцины) не существует.
Выявление возбудителя цитомегаловирусной инфекции (Cytomegalovirus), в ходе которого определяется генетический материал (ДНК) цитомегаловируса.
Cytomegalovirus, DNA (urine).
Полимеразная цепная реакция в режиме реального времени.
Какой биоматериал можно использовать для исследования?
Мазок из зева (ротоглотки), первую порцию утренней мочи, слюну, соскоб урогенитальный, амниотическую жидкость, биоптат (биоптат лёгких, печени, ЖКТ), бронхоальвеолярный лаваж, венозную, капиллярную кровь, ликвор.
Общая информация об исследовании
Цитомегаловирус человека (ЦМВ) относится к семейству вирусов герпеса. Так же, как и другие ее представители, он может сохраняться у человека всю жизнь. У здоровых людей с нормальным иммунитетом инфекция протекает без осложнений (и часто бессимптомно). Однако ЦМВ опасен при иммунодефиците и при беременности (для ребенка).
ЦМВ передается через различные биологические жидкости (слюну, мочу, сперму, кровь). Заразиться можно при незащищенном сексе, поцелуях, контакте с мочой или слюной. Кроме того, существует "вертикальный" путь передачи инфекции – от матери к ребенку (во время беременности, родов и при кормлении).
ЦМВ широко распространен, но из-за того что инфицирование, как правило, протекает бессимптомно, большинство заразившихся не подозревают о том, что они носители вируса. Иногда заболевание напоминает инфекционный мононуклеоз: повышается температура, болит горло, увеличиваются лимфатические узлы. В дальнейшем ЦМВ сохраняется внутри клеток в неактивном состоянии. Но если организм окажется ослаблен, то вирус снова начнет размножаться.
Беременной особенно важно знать, была ли она заражена ЦМВ в прошлом. Именно это определяет, опасен ли вирус для плода и новорождённого ребенка. Если женщина раньше уже была заражена, то риск для ребенка минимален. Хотя во время беременности может обостриться старая инфекция, при такой форме осложнения происходят редко. Если же беременная ранее не была инфицирована, получается, что во время беременности она может заразиться впервые. Для плода/ребенка опасно именно это. При первичной инфекции у беременной вирус часто попадает и в организм ребенка. Это еще не означает, что ребенок заболеет. Обычно заражение протекает бессимптомно, однако примерно в 10 % случаев оно приводит к врождённым патологиям: микроцефалии, церебральной кальцификации, сыпи, увеличению селезенки и печени, снижению интеллекта и глухоте, возможен даже летальный исход.
Острая цитомегаловирусная инфекция иногда проявляется у новорождённого ребенка. Основной метод диагностики – это обнаружение вирусной ДНК в его моче, слюне или крови с помощью ПЦР.
Представляет опасность ЦМВ и при ослаблении иммунной системы, например для больных СПИДом и людей, которые принимают иммунодепрессанты (при пересадке органов). При этом цитомегаловирусная инфекция протекает в тяжелой форме.
Проявления ЦМВ инфекции:
- воспаление сетчатки (которое может приводить к слепоте),
- колит (воспаление толстой кишки),
- эзофагит (воспаление пищевода),
- неврологические расстройства (энцефалит и др.).
Для чего используется исследование?
- Для диагностики текущей цитомегаловирусной инфекции.
Когда назначается исследование?
- Новорождённому:
- если его мать перенесла первичную цитомегаловирусную инфекцию во время беременности,
- если у ребенка есть симптомы врождённой инфекции: желтуха или анемия, размер головы меньше обычного, увеличенная селезенка и/или печень, нарушение слуха или зрения, неврологические нарушения (задержка умственного развития, конвульсии).
- Взрослым:
- при беременности,
- при иммунодефиците (в частности, при ВИЧ-инфекции, при пересадке органов),
- при симптомах мононуклеоза (у людей с нормальным иммунитетом).
ЦМВ у беременных женщин часто протекает бессимптомно, однако в некоторых случаях из-за него повышается температура, увеличиваются лимфоузлы, печень и/или селезенка.
При иммунодефиците симптомы ЦМВ достаточно разнообразные: помимо общего недомогания, инфекция может проявиться в виде ретинита, колита, энцефалита и др.
Что означают результаты?
Референсные значения: отрицательно.
- У пациента нет текущей ЦМВ-инфекции. Если есть симптомы какого-то заболевания, то они вызваны другим возбудителем. При этом ЦМВ может присутствовать в латентной форме.
- Выявление ДНК вируса указывает на недавнее заражение (первичную инфекцию) или обострение латентной инфекции.
- Повторные анализы (с интервалом во времени) помогают следить за лечением: если терапия эффективна, то количество вирусной ДНК должно снижаться.
Кто назначает исследование?
Врач общей практики, терапевт, инфекционист, гинеколог.
Читайте также:


