![]()
|
Автор статьи:
Нина Леонидовна Серебро, врач-отоларинголог, сурдолог
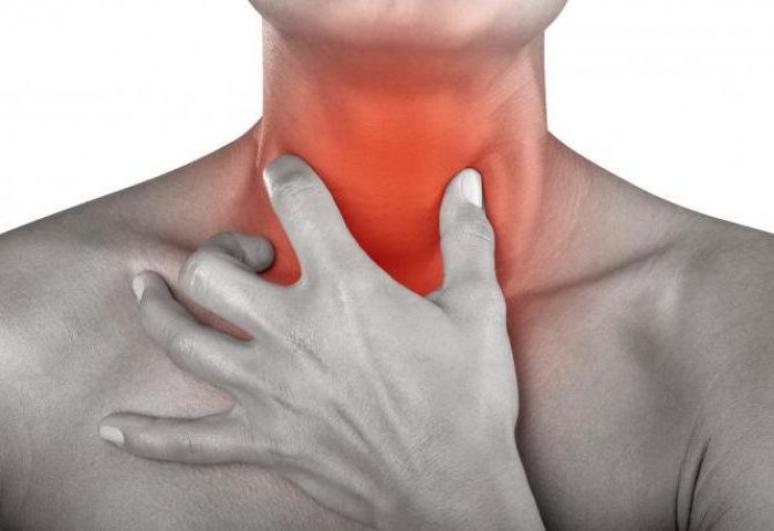
Тонзиллиты - это общее название для группы воспалительных заболеваний небных миндалин. Небные миндалины, или гланды - это лимфоидная ткань, которая находится в горле. Ее которую можно увидеть, открыв рот: ткань находится по бокам от языка и обеспечивает нам местный иммунитет на протяжении всей жизни. Если местный иммунитет не справляется, то мы заболеваем. Бактериальное заболевание, связанное с небными миндалинами, — это ангина, или острый тонзиллит.
Острый тонзиллит
Рассмотрим подробнее острые тонзиллиты. Возбудителем ангины могут быть как бактерии, так и вирусы или грибы. Из бактерий наиболее частым фактором становятся бета-гемолитический стрептококк и стафилококки, а из вирусов – герпес-вирусы и вирус Коксаки.
Бывает, что ангиной называют воспаление задней стенки глотки (фарингит), что не совсем верно, поскольку это два разных заболевания, которые могут протекать одномоментно, а могут и по отдельности. Одним из самых ярких отличающихся симптомов является сильное повышение температуры тела при ангине. При фарингите же температура зачастую остается нормальной или повышается незначительно. Боли в горле сопровождают, как правило, оба заболевания.
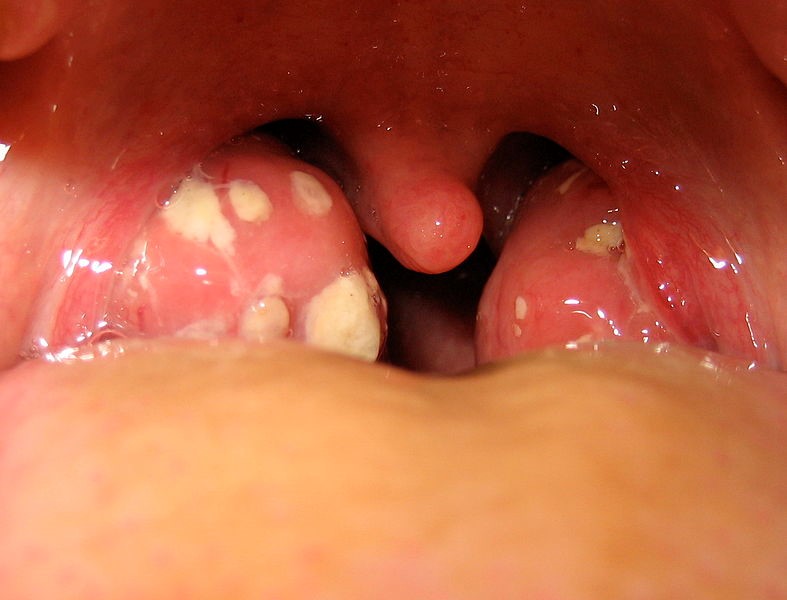
Ангина длится в среднем 5-7 дней и начинается с общего недомогания, продрома, озноба, повышения температуры тела до 38-39 градусов, болей в горле и суставах. Также может наблюдаться головная боль и боль в сердце и мышцах. В зависимости от степени поражения ангина может быть катаральной, когда миндалины увеличены и гиперемированы, лакунарной - когда также есть налет, который легко снимается, фолликулярной - когда нагноившиеся фолликулы видны сквозь эпителий миндалины. Лимфоузлы при всех ангинах увеличиваются, т.к. по лимфатическим сосудам происходит распространение инфекции.
Лечение ангин чаще всего проводится дома, а при ухудшении состояния возможна госпитализация в стационар. При бактериальных ангинах назначается адекватная антибиотикотерапия, полоскание горла местными антисептиками и противовоспалительными препаратами, рассасывание местно анельгезирующих препаратов. Очень важен постельный режим и обильное питье, т.к. при ангине возможны различные осложнения, такие как развитие паратонзиллярного абсцесса, при котором гной скапливается за миндалиной и расплавляет прилегающие ткани; тонзиллярного медиастенита, при котором гной может распространяться ниже. Эти осложнения требуют обязательной госпитализации и хирургического вмешательства.
Также могут развиваться инфекционные осложнения на сердце и почки, причем эти осложнения могут быть отсроченными. После перенесенной ангины обязательно следует сделать контроль анализов крови и мочи и выполнить ЭКГ, чтобы исключить эти осложнения.
![]()
Хронический тонзиллит
Поговорим немного о хроническом тонзиллите. Хроническое воспаление в тканях небных миндалин не способствует хорошему качеству жизни, потому как обычно сопровождается неприятным запахом изо рта из-за казенных пробок в них, что, в свою очередь, является следствием нарушения процесса очищения лакун миндалин. К симптомам хронического тонзиллита можно отнести тонзилогенную интоксикацию – слабость, разбитость, пониженную работоспособность, быструю утомляемость. Однако эти жалобы не являются специфическими, поэтому лишь на их основании говорить о хроническом тонзиллите нельзя. Субфебрильная температура, боли в суставах, увеличение шейных лимфоузлов и периодические нарушения в работе сердца также не являются специфическими симптомами тонзиллита. При подобных признаках следует начинать обследование у терапевта, чтобы не упустить иные важные проблемы со здоровьем. Далее пациенту стоит обратиться к ЛОР-врачу, который при осмотре оценит состояние миндалин, возьмет мазки на флору и при необходимости промоет лакуны миндалин от казенных пробок.
В компенсированном состоянии тонзиллита курс промывания миндалин, состоящий из 3-5 процедур, позволяет улучшить опорожнение миндалин от патологического содержимого на срок около 6 месяцев. В случае, когда образование пробок после промывания возобновляется в меньший срок, стоит задуматься о сдаче дополнительных анализов, чтобы оценить степень жизнеспособности миндалин. К таким анализам относятся анализ крови на антистрептолизин О (АСЛО) - специфическое антитело, вырабатываемое организмом против стрептолизина типа О, выделяемого бета-гемоллитическим стрептококком. Повышение значений АСЛО говорит о сильной нагрузке на организм в целом и на миндалины в частности. В сочетании с частыми ангинами это свидетельствует о декомпенсации хронического тонзиллита. В этом случае следует задуматься о тонзиллэктомии – удалении небных миндалин – прежде, чем возникнут осложнения на сердце, почки и суставы.
Сайт врача-отоларинголога, сурдолога Нины Леонидовны Серебро
Лихорадка – защитно-приспособительная реакция организма, возникающая в ответ на взаимодействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению температуры тела; стимуляции естественной реактивности организма.
Лихорадка продолжает оставаться одной из частых причин обращения за помощью в педиатрической практике. Лихорадка ухудшает состояние ребенка, вызывает беспокойство родителей, остается основной причиной бесконтрольного применения лекарственных средств.
95% больных ОРИ получают жаропонижающие препараты при температуре тела 38 С, хотя у большинства больных умеренная лихорадка до 38,5° С не вызывает серьезного дискомфорта.
Лихорадка может развиться на фоне инфекционных, инфекционно-аллергических, и токсико-аллергических процессов, гипервитаминоза Д, обезвоживания организма, а также вследствие родовых травм, респираторного дистресс синдрома и т.д.
У взрослых лихорадка может возникать как следствие различных патологий головного мозга (травм, опухолей, кровоизлияния и др.), при наркозе.
Особо опасное состояние, критическое повышение температуры до 40°С, при котором развивается гипертермический синдром, который характеризуется нарушением процессов терморегуляции, гормонально-метаболическими нарушениями теплопродукции и нарушением теплоотдачи. В результате страдает терморегуляция: организм утрачивает способность компенсировать быстрое нарастание теплопродукции, обусловленное влиянием экзогенных (токсинов) или эндогенных (катехоламины, простагландины), пирогенных веществ, увеличением теплоотдачи, которая ухудшается за счет спазма периферических кровеносных сосудов.
В зависимости от степени повышения аксилярной (подмышечной) температуры тела выделяют:
- Субфебрильную 37,2° – 38,0° С;
- Низко фебрильную 38,1° – 39,0° С;
- Высокую фебрильную 39,1° – 40,0° С;
- Чрезмерное гипертермическую – более 40,1°С.
Снижение температуры необходимо:
- У детей до 6 мес. – при температуре тела более 38,0° С;
- У детей от 6 мес. до 6 лет – при внезапном повышении температуры до 39° С;
- У детей с заболеванием ССС и дыхательной систем, у детей с судорожным синдромом – при температуре тела 38,0° С и выше;
- Все случаи бледной лихорадки при температуре тела 38,0° С и более.
Тактика снижения температуры тела:
- Не следует принимать жаропонижающие средства при любой температурной реакции;
- Не нужно обязательно добиваться нормализации температуры, в большинстве случаев достаточно снизить температуру на 1 – 1,5° С, что сопровождается улучшением самочувствия ребенка. Снижение температуры не должно быть быстрым.
- Жаропонижающие средства не следует назначать для регулярного курсового приема;
- Аспирин запрещен в педиатрической практике детям до 15 лет, так как он вызывает синдром Рея – опасными для жизни ребенка осложнениями с поражением печени и почек. В педиатрической практике рекомендован парацетамол и ибупрофен.
С другой стороны парацетамол также опасен для взрослого организма в связи с тем, что зрелые ферменты системы печени выводя препарат, превращают его в токсические для организма соединения, а у детей данных ферментов еще нет.
- Также не рекомендуется длительное употребление антигистаминных препаратов.
Неотложная помощь при розовой лихорадке у детей:
- Парацетамол внутрь 10 мг/кг – разовая доза;
- Физические методы охлаждения:
Ребенка необходимо раздеть, обеспечить доступ свежего воздуха, обтереть влажным тампоном при температуре воды не менее 37° С, дать ребенку обсохнуть, повторить процедуру 2-3 рза с интервалом 10-15 минут; Обдуть вентилятором, использовать мокрую повязку на лоб, подмышечные области, холод на область крупных сосудов.
- Необходимо обильное питье сладким теплым чаем с лимоном, клюквенным морсом, соком, отварами трав цветков липы, малины;
- Кормить ребенка маленькими порциями в небольшом количестве, большой упор делать на обильное питье;
Спиртосодержащие растворы и укус нельзя использовать, так как это может вызвать спазм сосудов, стимуляцию мышечной дрожи, снижение температуры, сокращение теплоотдачи и нарастание теплопродукции.
- Внутримышечное введение жаропонижающих - если желаемого результата не удается достигнуть в течении часа. Антигистаминная терапия только по показаниям;
- Продолжить физические методы охлаждения при необходимости;
- Обратиться на прием к врачу.
- Парацетамол и ибуфен внутрь в разовых дозах – 10 мг/кг;
- Папаверин или ношпа в возрастной дозировке;
- Растирание кожи конечностей и туловища;
- Прикладывание грелки к стопам (температура грелки – 37° С);
- Если жаропонижающего эффекта в течение 30 минут нет-необходимо обратиться за медицинской помощью.
Неотложная помощь при гипертермическом синдроме:
- Вызов реанимационной бригады;
- Обеспечение венозного доступа, инфузионной терапии;
- Госпитализация.
Я еще ни разу не встречала человека, который бы не сталкивался с повышенной температурой тела. Но каждый раз, когда столбик термометра переваливает за 38, многие начинают паниковать. Корреспондент…
![]()
![]()
1. Вирусная инфекция: грипп, ангина, фарингит, синусит, пневмония.
В данном случае, как правило, помимо температуры есть и другие симптомы. При гриппе — ломота во всем теле и сухой кашель, при ангине — дикая боль в горле и невозможность глотать, при синусите — не критичная температура и заложенность носа, потеря обоняния. Очень часто при вирусных инфекциях присоединяются вялость, сонливость, бледность и тошнота, может болеть живот или голова.
При воспалении легких кашель частый, вначале заболевания сухой, затем влажный. Температура — выше 39 градусов, появляются головная боль, тошнота, слабость, сопли. И очень часто боль в грудине, сильная одышка.
2. Ветрянка, герпес, гепатит, цитомегаловирус.
Это также вирусные инфекции. Но, например, взрослый человек, который уже переболел ветрянкой и снова с ней столкнулся, может заболеть герпетической ангиной. Это более тяжелая форма вирусной ангины. Гепатиты и цитомегаловирус чаще всего дают субфебрильную температуру — не выше 37,5. Но при гепатитах у детей чаще всего присоединяется желтушка.
Это острое инфекционное заболевание бактериальной природы. Поражает чаще всего верхние дыхательные пути, ротоглотку. Горло при дифтерии не болит, не красное, а температура повышается. Стоит сказать, что это смертельно опасное заболевание.
4. Почечные патологии.
Тут стоит обратить внимание на такие симптомы, как нарушение мочеиспускания: либо чрезмерно часто, либо, наоборот, редко. Также особенный симптом — утренняя отечность лица, может болеть спина. Врач может заподозрить и мочеполовую инфекцию.
5. Кишечная инфекция, глистная инвазия и пищевое отравление.
В данном случае к лихорадке добавятся диарея и боли в животе.
Инфекция вызывает сильный воспалительный процесс в слизистой оболочке полости рта. При грибковом стоматите температура может не повышаться, а при бактериальном стоматите антибиотик обязателен.
В последнее время он проявляется достаточно часто у подростков: температура начинает подниматься до 39 градусов и выше во время подготовки уроков, в школе. Дома, когда ребенок не занят школьными делами, и во сне температура нормализуется. Такие случаи нередки, но к лечению подключаются неврологи и психологи. Анализы у таких детей идеальные.
Некоторые родители так боятся переохлаждения, вирусов и бактерий, что чрезмерно кутают своего ребенка. Также лихорадкой организм может отреагировать на длительное пребывание на солнце — это может грозить тепловым ударом.
Нередко повышение температуры тела у детей происходит после прививок. Она может наблюдаться в первые трое суток после инъекции, после некоторых вакцин, например, против кори, краснухи и паротита, повышенная температура тела может держаться до 15 дней. Сбивать высокую температуру после вакцинации необходимо.
— Очень важно обеспечить обильное питье. Но тут есть два важных правила: жидкость должна быть именно теплой, а не комнатной температуры. Ведь разность температур может спровоцировать отек гортани и даже ангину. Пить воду, травяные отвары (хорошо липовый цвет, ромашку, календулу, настой шиповника — при отсутствии аллергии), компоты и морсы собственного производства, желательно не сильно сладкие. Покупные соки, содержащие большое количество сахара, могут усилить нагрузку на почки.
— Соблюсти температурный режим. Ни в коем случае не ставьте дополнительные обогреватели. Температура в комнате должна быть не выше 23 градусов. При этом регулярно надо выводить больного в другое помещение и устраивать проветривание. Важно! Если особенно речь идет о детях, не укрывать температурящих теплым одеялом, не кутать в теплую одежду, даже если знобит. Обязательно контролировать, чтоб ручки и ножки не были холодными, в этом случае обязательно их утеплить. Но именно их, а не все тело. Иначе организму будет тяжело терять тепло, что делать ему жизненно необходимо.
— Необходимо делать влажную уборку.
— Никаких активных обтираний, особенно если холодные конечности. И ни в коем случае не растирать спиртом, так как его отравляющие пары мгновенно попадут в организм и усилят интоксикацию (отравление). Максимум, что можно сделать, — приложить влажное — не ледяное! — полотенце к крупным сосудам.
— Жаропонижающее. Можно воспользоваться стандартными препаратами, разрешенными для понижения температуры. Но стоит помнить, что жаропонижающие свечи неэффективны при температуре 39 и выше. Сочетание препаратов или типов препарата лучше уточнить у врача, который будет знать и ваш диагноз, и то, как ваш организм переносит температуру. Это все очень индивидуально. Один при 39 бегает, другой при 37 уже еле передвигается.
По мнению Надежды Лаптевой, они неэффективны. И могут даже навредить, если, например, заболевший ходит в ней постоянно, боясь заразить других. Он будет постоянно дышать бактериями, недополучать кислород, но спасти окружающих от действия вирусов не сможет. Маска способна защитить от крупных частиц, если, например, вам кто-то чихнул прямо в лицо.
Это очень важный и опасный момент. Ведь температура может появиться при различных заболеваниях со схожими симптомами. И если в одном случае достаточно обильного питья и покоя, то в другом нужен антибиотик без промедления. Поэтому задача взрослых людей — оказать первую помощь в виде питья, температурного режима и жаропонижающего. И обратиться за помощью к врачу.
Важный момент! Нельзя не только назначать себе препараты, но и процедуры. Например, якобы безвредные ингаляции могут быть очень опасны. Если у вас заболевание верхних дыхательных путей, то с помощью ингаляций без соответствующих показаний инфекцию можно опустить вниз. Также при отсутствии мокроты частыми ингаляциями можно ее спровоцировать, заводнить легкие. Недопустимы ингаляции и при высокой температуре.
Так что назначать лечение должен именно врач.
С наступлением холодов детский иммунитет проходит проверку на устойчивость. Не лучшим образом на самочувствии ребенка отражается дефицит витаминов, а также солнечного света. Здоровый малыш в этот период в одночасье может захандрить. Чаще всего речь идет о насморке и боли в горле. Оставлять без внимания эти симптомы категорически нельзя, легкая простуда может быстро перейти в ангину, и вот почему…
![]()
Ангина — опасный враг детского здоровья
Это не только неприятная болезнь, но еще и опасная. Она может вызвать ряд осложнений, среди которых есть весьма серьезные: абсцессы, сепсис или пиелонефрит (воспаление почек). Само заболевание представляет собой острое воспаление либо только верхних (небных) миндалин, либо всего лимфатического глоточного кольца (скопления лимфоидной ткани), расположенного на границе полости рта и глотки в слизистой оболочке и окружающего вход в дыхательные и пищеварительные пути. Наиболее часто болезнь имеет бактериальное происхождение — причиной возникновения выступают бурно размножающиеся в глотке стрептококки, стафилококки или другие виды бактерий. Но также ангина может быть вызвана вирусами и грибками.
Местом внедрения бактерий или вирусов служит слизистая оболочка верхних дыхательных путей и в некоторых случаях поврежденная кожа, где возникает первичный очаг воспаления и начинается размножение, к примеру, стрептококков.
Знайте, что ангина заразна: инфекция передается воздушно-капельным путем при контакте с другим заболевшим или с зараженными продуктами питания, средствами личной гигиены и т.д. Иногда существует вероятность эндогенного (внутреннего) инфицирования, например, при гнойном гайморите.
Особенно подвержен атакам со стороны различных бактерий или вирусов детский иммунитет: именно маленькие дети оказываются в основной группе риска. Согласно исследованиям, проведенным сотрудниками кафедры детских инфекций Самарского государственного медицинского университета, ангиной чаще всего болеют дети дошкольного возраста — до 3 лет (48,2%) и от 4 до 7 лет (21,8%).
Поэтому важно немедленно вызвать врача и диагностировать ангину как можно раньше. Неправильное лечение или его отсутствие способно вызвать серьезные осложнения — от отита (воспаления уха), острого ларингита (воспаления слизистых оболочек гортани) и лимфаденита (поражения подмышечных и паховых узлов) до гломерулонефрита (заболевания почек) или даже менингита (воспаления оболочек головного мозга). В число опасных быстроразвивающихся осложнений входит и воспаление тканей, расположенных вокруг миндалин: абсцессы (гнойники) порой образуются уже через 24 часа после инфицирования (и без операции в таком случае не обойтись). Причиной госпитализации могут стать и такие сопутствующие ангине симптомы, как тошнота, рвота, спутанность сознания, высокая температура, нарушение дыхания или судороги. При отсутствии перечисленных признаков врачи рекомендуют ребенку оставаться дома: в спокойной домашней обстановке дети быстрее приходят в себя без риска подхватить одну из больничных инфекций. Исключение составляют лишь малыши до года, лечение которых должно происходить в стационаре под присмотром специалистов.
Все симптомы ангины можно разделить на три типа.
Первый — интоксикационный синдром — характеризуется головной болью, тошнотой, рвотой и подъемом температуры тела, как правило, до 38–40 °С.
Второй — синдром поражения ротоглотки — в зависимости от степени тяжести заболевания можно обнаружить у ребенка различные признаки больного горла: от гиперемии слизистой до гнойного налета на миндалинах.
Третий тип — синдром лимфаденита , позволяющий обнаружить увеличенные подчелюстные лимфоузлы.
При довольно коротком инкубационном периоде инфицирующего агента (от нескольких часов до 5 дней) болезнь начинается остро и характеризуется быстрым развитием местного очага воспаления и общей интоксикацией организма. Ребенок с ангиной становится слабым, капризным, раздражительным, отказывается не только от еды, но и от воды, а его голос становится хриплым или сиплым.
Ряд болезней, таких как скарлатина, дифтерия и другие, имеют некоторые схожие с ангиной симптомы, поэтому важно убедиться в том, что болезнь диагностирована правильно. Среди основных методов диагностики — клинический анализ крови, бактериологический анализ для выделения β-гемолитического стрептококка в посевах слизи из ротоглотки или реакция агглютинации, которая сегодня является одним из самых перспективных методов экспресс-диагностики, способных выявить антиген гемолитического стрептококка всего за 30 минут. Также в ходе диагностики определяется вид ангины для назначения адекватного клинической картине лечения.
Детская ангина классифицируется в зависимости от степени воспаления миндалин, причины ее возникновения или типа инфицирующего агента. Чаще всего во врачебной практике встречаются традиционные, или неспецифические, ангины, такие как лакунарная или фолликулярная и острый фарингит .
- Острый фарингит обычно протекает спокойно и сопровождается общими симптомами, характеризуется слабой болью в горле, сухостью во рту и гортани, при этом температура у детей редко поднимается выше 38 °С. Как правило, симптомы пропадают в течение 3–5 дней. Лечить такую ангину несложно: помимо приема необходимых лекарств, прописанных врачом, достаточно соблюдать постельный режим и регулярно полоскать горло.
- Фолликулярная ангина начинается с повышения температуры в среднем до 39 °С и с сильной боли в горле, нередко отдающей в ухо, в некоторых случаях с последующей рвотой и даже потерей сознания. При фолликулярной ангине на миндалинах образуются мелкие гнойники, зрительно напоминающие бугорки белого или желтого цвета. Лечение фолликулярной ангины у детей происходит в несколько этапов: помимо прописанных врачом лекарственных препаратов, родителям необходимо строго следить за питьевым режимом ребенка и регулярно давать ему теплое молоко с содой или травяные чаи на основе шиповника или ромашки.
- При лакунарной ангине , которой чаще всего болеют именно дети, миндалины воспаляются, а лакуны заполняются гноем. Такая ангина проходит довольно тяжело, а начинается резко — с появлением классических симптомов ангины, а также высокой температуры и белого (гнойного) налета на миндалинах. Лечение лакунарной ангины у детей также состоит из подобранных лекарств в совокупности с жидкой пищей вроде бульонов или каш. Молоко и молочные продукты при такой ангине лучше исключить из детского рациона, чтобы избежать образования новых болезнетворных бактерий в полости рта.
При ангине ни в коем случае нельзя давать ребенку горячие напитки. Они способны травмировать и без того воспаленную слизистую. Все жидкости, будь то чай, вода или молоко, должны быть теплыми, но не обжигающими!
В зависимости от причины возникновения, ангину также можно разделить на три типа: первичную, вторичную и специфическую.
- Первичная ангина — классический тип ангины с внезапным проявлением общих симптомов, а также интоксикации и поражения внутреннего горла.
- Вторичная ангина проявляется на фоне острых инфекционных заболеваний, например дифтерии, скарлатины, гнойного гайморита.
- Специфическая ангина характеризуется грибковым или бактериальным поражением организма.
Острый тонзиллит также подразделяют на несколько видов, в зависимости от инфицирующего агента:
- Бактериальная ангина возникает после попадания в организм различных бактерий, чаще всего гемолитического стрептококка (Streptococcus haemolyticus) и реже — стафилококков.
- Грибковая ангина вызывается грибками рода Candida в совокупности с патологическими кокками.
- Вирусная ангина провоцируется вирусами вроде аденовирусов 1–9 типов, герпеса или вирусом Коксаки.
- Язвенно-пленчатая ангина вызвана единовременным попаданием в организм сразу двух бактерий, которые нередко обитают в полости рта, — спирохеты Венсана и веретенообразной палочки Плаута–Венсана.
Очень важно верно диагностировать тип ангины. От этого порой зависит жизнь ребенка. Например, токсическая форма дифтерийной ангины способна вызвать отек шеи, в результате которого малыш рискует задохнуться.
Дозировку лекарства, а также метод его применения способен определить лишь врач. Тем не менее в домашней аптечке непременно должны быть препараты, позволяющие купировать симптомы болезни в ожидании приезда специалиста, и, конечно, различные профилактические средства. Среди широкого спектра лекарственных препаратов для эффективного лечения ангины у детей можно выделить порядка восьми групп:
В качестве профилактики ангины педиатры рекомендуют уделять внимание личной гигиене, в особенности — санации полости рта, устранению возможных причин затрудненного носового дыхания, рациональному питанию и общему укреплению иммунитета. Но если у ребенка уже появились первые признаки ангины, пытаться предотвратить ее уже бессмысленно, а лечить самостоятельно или надеяться на то, что болезнь пройдет сама, как минимум глупо. Первым делом нужно уложить чадо в постель, дать выпить теплой (не горячей!) воды и немедленно вызвать врача.
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции