Что такое энцефалит расмуссена

Больная К., 14 лет, поступила в детское неврологическое отделение с жалобами на слабость в левой половине тела, речевые нарушения. Мать отмечает проблемы, связанные с обучением, периодически возникающие приступы с вовлечением мускулатуры левой половины лица и левой руки.
Анамнез настоящего заболевания: ребенок болен с 2 лет, когда поступил в отделение медицинской помощи детям с пороками развития с жалобами на судорожные приступы клонического характера в верхних и нижних конечностях слева, поворот головы влево с потерей сознания, но без депрессии дыхания. За неделю до поступления впервые появились клонические подергивания в левой руке. Через 2 дня у ребенка повысилась температура тела до фебрильных цифр, утром следующего дня — судорожный приступ, рвота, что послужило госпитализацией в реанимационное отделение с диагнозом: “Эпилептический синдром, нервно-артритический диатез, ацетонемическая рвота”.
Анамнез жизни: девочка от 1-й беременности, протекавшей с угрозой прерывания во второй половине, 1-х срочных родов, в головном предлежании, по Апгар - 7 — 8 баллов. Вес при рождении 3500 г, рост 53 см. Однократное обвитие пуповиной вокруг шеи. До 6 месяцев наблюдалась неврологом с диагнозом “перинатальная энцефалопатия”, получала лечение по этому поводу. НПР соответствовало возрастным показателям. Профилактические прививки сделаны по индивидуальному графику. Аллергологический анамнез — на гордокс (отек Квинке). Наследственность не отягощена по эпилепсии.
В стационаре проведено вирусологическое обследование на клещевой энцефалит (КЭ): РПГА КЭ — отрицательное; РСК — отрицательное; ИФА КЭ — отрицательное; РНГА — отрицательное; ИФА на цитомегаловирус и герпес — отрицательные. Кровь на токсоплазмоз (дважды): IgM — положительный; IgG — отрицательный; IgM — слабо положительный; IgG — отрицательный.
Была проведена дегидратационная, противосудорожная, ноотропная, вазоактивная терапия. При этом состояние ребенка оставалось стабильным по тяжести заболевания: периодически отмечались пароксизмы в левой руке во время засыпания. На 3 сутки нахождения в стационаре состояние ребенка ухудшилось, отмечался приступ grand mal. К лечению добавлен клоназепам, дексаметазон, лечение в магнитной камере, ацикловир, рибонуклеаза. Получила 4 курса тиндурина и сульфаниламидных препаратов — во время приема тиндурина отмечалось улучшение.
Проведено обследование: ЭЭГ - очаг эпилептической активности в центрально-теменно-височной области справа, грубые общемозговые нарушения. МРТ - признаки внутренней гидроцефалии. Далее было проведено МРТ с контрастным усилением: признаков объемного процесса в головном мозге не выявлено, сосуды мозга без патологии. Радиотермоэнцефалография: аномалия развития желудочковой системы (V желудочек), смешанная гидроцефалия. Ребенок был проконсультирован в НИИ детских инфекций, диагноз:
"Синдром Кожевниковской эпилепсии вследствие клещевого энцефалита".
Проведено лечение по методу Ульзибата, наблюдалась положительная динамика. В дальнейшем в течение 2 лет проведено 9 фибротомий, однако динамики не отмечено. Через 2 года девочка находилась на обследовании и лечении в отделении психоневрологии с диагнозом:
"Очаговый энцефалит, эпилепсия, локализованная, симптоматическая форма, дислалия".
На контрольной МРТ: асимметричная гидроцефалия, субарахноидальные пространства резко расширены, со множественными сливающимися кистозными включениями, вещество головного мозга правого полушария уменьшено в объеме. Описанные изменения могут быть расценены как проявления перенесенного менингоэнцефалита. Приступы возобновились через 5 лет., стали ежедневными, до 5 — 6 раз в сутки. В июле следующего года повторно находилась на лечении в неврологическом отделении. На фоне коррекции антиэпилептической терапии (финлепсин 800 мг, ламиктал 5 мг, топамакс 12,5 мг) приступы сохранялись с частотой до 3 — 5 раз в день. Проведена дальнейшая коррекция противоэпилептической терапии — увеличение дозы топамакса до 50 мг в сутки, отмена ламиктала; частота приступов прежняя, до 3 раз в день, однако приступы купируются самостоятельно, в постприступном периоде девочка сохраняет активность.
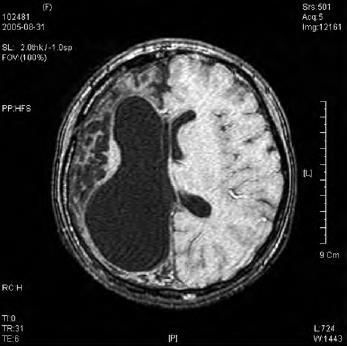
Рисунок 1 | МРТ головного мозга: атрофия правой гемисферы мозга.
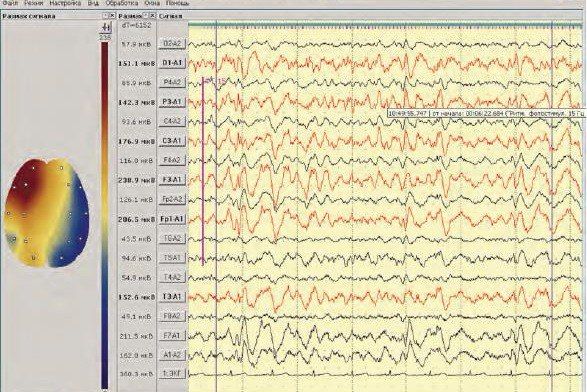
Рисунок 2 | Дооперационная ЭЭГ: межполушарная асимметрия (в левом полушарии стойкая региональная эпилептиформная активность в виде остро-волновых комплексов в лобно-центральных отведениях).
Данные объективного осмотра: состояние ребенка средней тяжести по неврологической патологии, тяжесть состояния обусловлена органической неврологической симптоматикой. Самочувствие не страдает. Больная вступает в контакт, выполняет инструкции, отвечает на вопросы. Со стороны соматического статуса без особенностей.
Неврологический статус: краниальные нервы — непостоянное расходящееся косоглазие слева, сглаженность левой носогубной складки, горизонтальный мелкокалиберный нистагм, девиация языка влево, дизартрия. В двигательной сфере — значительное ограничение активных и пассивных движений в левой руке и ноге, дистоническая установка левой кисти; спастический гипертонус мышц-сгибателей левой руки, разгибателей левой ноги; поза Верника — Манна слева; глубокие рефлексы с рук и ног высокие, S>D, с расширенной рефлексогенной зоной, патологические рефлексы Россолимо, Якобсона — Ласка, Бабинского слева. Походка спастико-гемипаретическая. Координационные пробы выполняет правой рукой. Атаксии нет. Менингеальные симптомы отрицательные.
Клинический диагноз:
"Энцефалит Расмуссена, хроническое медленно-прогрессирующее течение с преимущественным поражением в лобно-височной области справа. Гидроцефалия асимметричная D>S в стадии декомпенсации. Порэнцефалические кисты правой лобно-височной области. Симптоматическая эпилепсия в форме фокальных моторных, аутомоторных, ороалиментарных приступов. Резистентное к антиконвульсантной терапии течение. Левосторонний гемипарез, выраженный в дистальных отделах левой руки (дистоническая установка левой кисти). Интеллектуально-мнестическое снижение".
После совместного обсуждения на основании данных анамнеза и проведенных контрольных исследований было принято решение о проведении оперативного лечения. Проведена латеральная гемисферэктомия, резекция гиппокампа, деафферентация правого полушария. В послеоперационном периоде назначена противосудорожная терапия (депакин, топамакс). На 3 сутки послеоперационного периода отмечалось учащение тонико-клонических приступов, с последующей (7-е сутки) стабилизацией состояния. Проводилась антибактериальная терапия, санация ликвора, проведена коррекция и противосудорожной терапии АЭП: депакин внутривенно, топамакс и кеппра перорально.
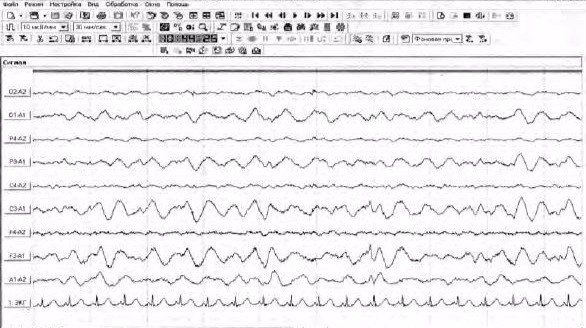
Рисунок 3 | Проведена ЭЭГ в послеоперационном периоде (межполушарная асимметрия: справа — плоская медленно-волновая ЭЭГ, слева — высокоамплитудные медленные волны (дельта диапазона) и нестойкие остро-волновые комплексы в лобно-центральных отведениях).
Ребенок был выписан в удовлетворительном состоянии под наблюдение и лечение невролога по месту жительства. Приступы судорог стали отмечаться до 2 раз в месяц. Рекомендовано продолжение противосудорожной терапии под наблюдением невролога по м/ж — топамакс 200 мг/сутки, кеппра — 750 мг/сутки, депакин-хроно — 1000 мг/сутки.
Представленный случай прогрессирующего очагового энцефалита Расмуссена демонстрирует типичное начало заболевания после перенесенной инфекции. Дебют в виде парциальных приступов с развитием серийного течения эпилепсии. Проблемы диагностики в дебюте заболевания от герпетического энцефалита до кожевниковской эпилепсии.
В данном случае отмечались вторично-генерализованные и простые парциальные моторные судорожные приступы, проявляющиеся клоническими подергиваниями мышц лица, руки и ноги (джексоновский вариант). Следует отметить, что электроэнцефалографический мониторинг в дебюте заболевания регистрировал фокальные эпилептиформные изменения в правом полушарии головного мозга. В дальнейшем отмечалось преобладание эпилептиформной активности и в левой гемисфере. Возможно, этот факт и предопределил развитие серии эпилептических приступов в раннем послеоперационном периоде. Данный случай подтверждает, что хирургическое лечение оптимально проводить на более ранних сроках заболевания в течение первых 2 лет неэффективной противосудорожной терапии.
Источник
Ларионов С. Н. и др. Энцефалит Расмуссена. Клинический случай хирургического лечения //Бюллетень Восточно-Сибирского научного центра Сибирского отделения Российской академии медицинских наук. – 2013. – №. 1 (89).
Что такое энцефалит Расмуссена
Энцефалит Расмуссена, иногда называемый синдромом Расмуссена, представляет собой редкое заболевание центральной нервной системы, характеризующееся хроническим прогрессирующим воспалением (энцефалитом) одного полушария головного мозга. В результате пациент обычно испытывает частые эпизоды неконтролируемых электрических нарушений в мозге, которые вызывают эпилептические припадки (эпилепсию) и прогрессирующее разрушение головного мозга.
Дальнейшие симптомы могут включать прогрессирующую слабость одной стороны тела (гемипарез), языковые проблемы (если патологический процесс локализуется на левой стороне мозга) и интеллектуальные нарушения. Точная причина этого расстройства не известна. Две главные гипотезы заключаются в том, что воспаление мозга может быть реакцией наличия чужеродного антигена (инфекции) или аутоиммунного заболевания, ограниченного одной стороной мозга, что приводит к его повреждению.
Это происходит главным образом, но не всегда, у детей в возрасте от двух до десяти лет, и у многих пациентов течение болезни наиболее тяжело в течение первых 8-12 месяцев. После того, как был достигнут максимальный воспалительный ответ, прогрессирование расстройства замедляется или прекращается, и у пациента остается постоянный неврологический дефицит.
Синонимы энцефалита Расмуссена:
- хронический локализованный (очаговый) энцефалит;
- эпилепсия, гемиплегия и интеллектуальные нарушения;
- синдром Расмуссена.
Признаки и симптомы энцефалита Расмуссена
Как правило, у пострадавших лиц возникают очаговые судороги, которые могут прогрессировать до почти непрерывных припадков, называемых Epilepsiapartalis Continuum (EPC). EPC характеризуется быстрой, ритмичной последовательностью сокращений и расслаблений мышцы или группы мышц (миоклонус), особенно рук, ног и лица, которые могут происходить по отдельности или в повторяющихся непрерывных сериях. При энцефалите Расмуссена это происходит последовательно на одной стороне тела, противоположной стороне воспаления.
У большинства пораженных детей наблюдается прогрессирующий паралич одной стороны тела (гемипарез), и если припадки продолжаются, это приводит к нарушениям развития. Во многих случаях развитие физических и умственных способностей затронутых детей может прекратиться (задержка развития). Кроме того, больные дети могут потерять ранее приобретенные физические и умственные способности (регрессия развития). У некоторых пораженных детей может наблюдаться дегенерация (атрофия) одной стороны мозга и / или прогрессирующая путаница, дезориентация и ухудшение интеллектуальных способностей (деменция).
Причины энцефалита Расмуссена
Точная причина энцефалита Расмуссена не известна. Большинство исследователей в настоящее время подозревают, что энцефалит Расмуссена является аутоиммунным заболеванием. При аутоиммунных заболеваниях естественные защитные силы организма (антитела) борются с собственной тканью, принимая ее за чужеродные организмы.Некоторые исследователи считают, что энцефалит Расмуссена может быть вызван неопознанной инфекцией, такой как грипп, корь или цитомегаловирус.
Затронутые группы населения
Энцефалит Расмуссена чаще всего поражает детей в возрасте 10 лет и младше. Это необычно для детей младше двух лет. Подростки и молодые люди также могут заболеть.
Расстройства с похожей симптоматикой
Симптомы следующих расстройств могут быть схожи с симптомами энцефалита Расмуссена. Сравнения могут быть полезны для дифференциальной диагностики.Фокальная кортикальная дисплазия в двигательной области относится к поражениям около моторно-сенсорной коры, которые могут провоцировать припадки, похожие на припадки при энцефалите Расмуссена.Синдром Alpers-Huttenlocher вызван мутациями в гене POLG1 и характеризуется прогрессирующей и в конечном итоге тяжелой энцефалопатией с трудноизлечимой эпилепсией и печеночной недостаточностью.
Диагностика энцефалита Расмуссена
Энцефалит Расмуссена может быть диагностирован клинически на основании тщательной клинической оценки, подробного анамнеза пациента и полной неврологической оценки, включая такие методы, как электроэнцефалография (ЭЭГ) и магнитно-резонансная томография (МРТ).Во время ЭЭГ регистрируются электрические импульсы мозга. Такие исследования могут выявить паттерны мозговых волн, которые характерны для определенных типов эпилепсии. Обычно диагноз ставится как минимум после двух сканирований, которые показывают прогрессирующее сокращение пораженной части мозга.
Стандартные методы лечения энцефалита Расмуссена
Лечение энцефалита Расмуссена в основном симптоматическое и поддерживающее. Специальные услуги, которые могут быть полезны для затронутых детей, включают специальную социальную поддержку, физиотерапию и другие медицинские, социальные и / или профессиональные услуги.Для лечения судорог могут быть назначены различные противосудорожные препараты. Однако в большинстве случаев противосудорожные препараты оказались неэффективными.
Медицинское лечение, нацеленное на возможное аутоиммунное заболевание, также может быть опробовано, включая стероиды, иммуноглобулин и такролимус. Иммунологическая терапия (такролимус, внутривенные иммуноглобулины и, возможно, другие) также может замедлить неврологическое и структурное ухудшение, но обычно не улучшает эпилепсию или прогрессирующую атрофию головного мозга. Его точную роль в лечении энцефалита Расмуссена еще предстоит определить.
Хирургическое вмешательство, обычно в форме полусферэктомии головного мозга, является единственным способом излечить судороги и остановить регрессию развития нервной системы. Тем не менее, это неизбежно приводит к функциональному дефициту, включая гемипарез (слабость одной стороны) и дефект полушария (ухудшение зрения в одну сторону), и при определенной локализации поражения, могут возникнуть проблемы с языком.
Трудность часто заключается в выборе необходимого и оптимального времени операции, в зависимости от степени тяжести эпилепсии. Решение должно быть принято в специализированным центре, который регулярно занимается этим заболеванием.

Как диагностируется и лечится псевдоаневризма Псевдоаневризма, также называемая ложной аневризмой, представляет собой утечку артериальной крови из артерии в окружающую ткань с…

Какие обследования проводятся при витилиго и как лечится это состояние Если у вас есть симптомы витилиго, ваш лечащий врач, скорее всего,…

Эпилепсия: как диагностируется и лечится Термин эпилепсия используется для описания нарушений головного мозга, которые включают в себя повторяющиеся приступы -…
Что такое энцефалит Расмуссена?

Энцефалит Расмуссена — заболевание хронического характера, относящееся к прогрессирующей форме энцефалита, которая локализуется в одной гемисфере мозга. Клинические показатели наблюдаются в комбинации кожевниковской эпилепсии, снижения уровня когнитивной способности и сенсомоторного дефицита очагового плана. Для проведения диагностики врачи детально изучают информацию получению после сбора анамнеза, неврологического осмотра, ЭЭГ, периметрического обследования, данных после компьютерной томографии головного мозга. В качестве лечебной терапии медицинские сотрудники прибегают к назначению фармакологических препаратов противоэпилептического, глюкокортикостероидного, иммуномодулирующего или иммуносупрессивного направления. Иногда практикуется хирургическое вмешательство, основной задачей которого является удаление пораженного участка из функционирующей области ЦНС.
Краткие сведения
Энцефалит Расмуссена — прогрессирующая очаговая болезнь с хроническим типом течения, которая провоцирует формирование эпилептических припадков, сенсомоторного дефицита неврологического происхождения и когнитивных нарушений.
Впервые подробное и развернутое описание заболевания предоставил врач Т. Расмуссен из Америки в середине XX века. Он смог зафиксировать за 35 лет только 51 пациента с подобным поражением. Однако, в качестве отдельной нозологической категории аномалию выделили совсем недавно. Нарушение встречается достаточно редко среди населения.
Согласно среднестатистическим показателям стало известно, что воспалительная реакция проявляется исключительно в детском возрасте. Практически 85% случаев дебютирует в период до 10 лет.
Максимальная распространенность болезни зафиксировано в промежуток между 5-ю и 8-ю года ребенка. Встречались ситуации единичного характера, когда заболевание начиналось до года или после преодоления детей 14-летнего возраста — относят к атипичной группе. Зачастую, поражение формируется в результате перенесения ранее инфекции (чаще всего ОРВИ). Существуют момент в истории неврологии, когда аномалия комбинировалась с прогрессирующей гемиатрофией лицевой области.
Основные источники возникновения
На сегодня ученые и исследователи не предоставили конкретных доказательств о этиопатогенезе энцефалита Расмуссена. Существуют только гипотезы и теории, которые сообщают о двух способах возникновения:
- Вирусная причина — относят к медленно протекающим нейроинфекциям вирусного происхождения. Подтверждением выступаю деформации, которые выявляют во время проведения гистологического тестирования пораженных тканей церебрального типа
- Аутоиммунный генез — существует исследование, проведенное в далеком 2002 году, в ходе которого ученые обнаружили антитела к глутаматному участке. Под их влиянием происходят реакции раскрытия ионных каналов и возбудительные процессы в нейронах. Одновременно повреждение нервных элементов под влиянием возбужденных нейротрансмиттеров провоцируют уничтожение астроцитов и нейронов. Исследователи считают, что подверженность частиц к аномальным изменениям вызвана иммуногенетическими признаками.

По морфологическим показателям заболевание выделяется очаговой природой образующихся деформаций. Нарушения распространяются на одну долю или одну часть гемисферы головного мозга. Врачи сообщат о возможности двустороннего характера морфологических аномалий в результате раннего появления расстройства, но все можно найти первичный источник. Случая с прогрессированием инфицирования на вторую зону гемисферы считаются неблагоприятными и обычно приводят пациентов к летальному исходу.
В чем проявляется энцефалит Расмуссена?
Стандартными проявлениями наличия нарушения является присутствие у больного кожевниковской эпилепсии — комбинации судорожных припадков парциального характера с миоклониями. Зачастую, медицинские сотрудники диагностируют элементарные (без потери сознания) фокальные приступы моторного плана, которые располагаются на лицевом участке или одной из верхних или нижних конечностей. Симптомокомплекс может носит клоническую или тоническую форму. Существует вероятность вторичной генерализации аномалий с прогрессированием в клонико-тонический эпиприступ.
Миоклонии — мышечные судорожные проявления фокальной природы, носящие постоянный характер. На первых этапах развития болезни они не всегда присутствую у пациента, а появляются только спустя несколько месяцев или формируются одновременно с очаговым неврологическим дефицитом минимум через полтора года с начала дебютирования эпилептических приступов.
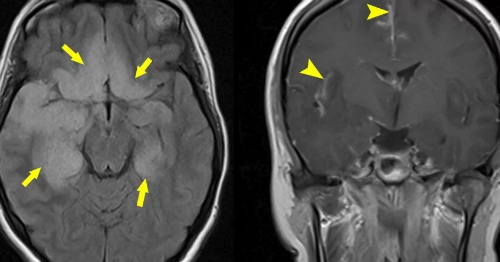
Очаговые симптомы представляются образованием гемипарезом центрального происхождения и поражением гемисферы контралатерального вида. Диагностируются сенсорные нарушения проводникового типа, гемианопсия и потеря возможности говорить (в случае протекания в доминантой доле мозга). Когнитивные расстройства, которые сопровождают воспалительный процесс, провоцируют нарушения памяти, снижение уровня концентрирования внимания, неспособность выполнять целенаправленную двигательную активность, что вызывает задержку интеллектуального развития. Симптоматика сочетается с наличием психологических отклонений.
Какие существуют стадии энцефалита Расмуссена?
Период аномалии, который протекает между инкубационным этапом и собственно болезнью может длиться на протяжении нескольких лет. Согласно среднестатистическим показателям врачи наблюдают у 70% пациентов образование простого типа фокальных пароксизмов судорожного направления двигательных способностей. В 20% ситуаций расстройство начинается с эпилептических припадков. Существует возможность прогрессирования вторично-генерализованных эпиприступов. На начальном этапе число усиление припадков минимальное, а с течением времени рост пароксизмов существенно возрастает. В дебютной стадии врачи наблюдают образование паралича Тодда.
Активный период выделяется добавление очаговых неврологических проявлений (нарушение речевого аппарата, гемианопсии, гемигипестезии и т.д.), мнестический аномалий и мышечных судорог постоянного характера. Ученые сообщают, что на практике в 80% случаях встречаются простые моторные сбои, в 20% — сложного плана, в 40% — вторично-генерализованные и у 23% пациентов — соматосенсорные пароксизмы. Только в 10% ситуаций могут сформироваться гемиприступы эпилептического происхождения, которые поражают мышечную область только одной части тела. Длительность двигательной недостаточности при болезни Тодда постоянно увеличивается, в ходе проявляется гемипарез перманентной природы. Он с течением времени может трансформироваться в стойкую характерную форму.
Стабилизационный момент в 80% случаев наступает после трех лет от начала развития аномальной реакции. Врачи выделяют нормализацию и минимальное снижение количество судорог у больных. Однако, у пациентов продолжают оставаться жалобы на прогрессирование сенсомоторных, зрительный и когнитивных расстройств. У четверти присутствуют нейроэндокринные нарушения, раннее половое созревание и признаки ожирения.
Способы диагностики
Составления корректного заключения в продромальный период достаточно затруднительно вследствие отсутствия очаговых симптомов. На активном этапе заболевания врач неврологической сферы деятельности в ходе исследований обнаруживает присутствие центрального гемипареза с усиленной степенью рефлексов и знаками пирамидного характера, регулярные сокращения миоколонического происхождения, сбои функционирования речевого аппарата, высокую степень психической недостаточности, снижение уровня памяти и внимания.
Дифдиагностика осуществляются при наличии внутримозговых новообразований, церебральных кист, энцефалитов другого происхождения и другими группа эпилептическим припадков в детском возрасте и т.д. С помощью прохождения электроэнцефалографии на активной стадии аномалии врачи способны обнаружить расстройства у всех обследуемых пациентов. Больным предписывают прохождение:
- Гемианопсии.
- Офтальмоскопического сканирования.
- Лабораторных тестирований.
- Диагностики цереброспинальной субстанции.
- Компьютерной томографии или магнитно-резонансного исследования.
Как избавиться от энцефалита Расмуссена?
При установлении подобного диагноза медики прибегают к использованию консервативного метода лечения, который опирается на применение противоэпилептических средств и попыток патогенетической терапии. Она направлена на торможение развития атрофических деформаций в головном мозге. Дополнительно назначают глюкокортикостероидную терапию, фармакологические препараты, оказывающие антиконвульсантные, противовирусные эффекты.
В последние годы медики прибегают к предписанию иммуноглобулинов. В ходе прогрессирования заболевания добавляются кортикостероидные вещества. Существует возможность прохождения плазмафереза и иммуносорбции.
Энцефалит Расмуссена нельзя вылечить, но можно приостановить
2013 год Саша Рыжов
Его мама

Врач Галина Данильцева
– В день рождения, 26 августа, у Саши поднялась температура под сорок, – рассказывает мама Светлана. – Анализ показал: плохая моча. Сашу сразу положили в больницу и нашли левосторонний гидронефроз — увеличение почки. Прооперировали.
Но на этом злоключения мальчика не закончились. Лет в восемь Саша стал прихрамывать.
– Хирурги-ортопеды лечили нас примочками, – вспоминает Светлана. – А он хромает все сильнее и сильнее, ходит и спотыкается. Тогда нам сказали: а вы делали снимок тазобедренного сустава? Сделали. И оказалось, что у сына – подвывих головки правого бедра.
Сашу прооперировали в ННИИТО, целый год он ходил с металлоконструкцией в ноге. По мнению Светланы, во вмешательстве не было смысла: сейчас одна нога Саши короче другой на три сантиметра, и он продолжает хромать.
– Но, – добавляет она, – врачи говорят: если бы не операция, он вообще мог быть прикован к инвалидному креслу.
От реанимации до реанимации
Однако все эти проблемы со здоровьем были, если можно так сказать, цветочками. Два года назад на сотовый Светлане позвонил ее отец: срочно беги домой, Саша начал задыхаться, его увезли в реанимацию.
– Это был первый эпилептический приступ, – рассказывает женщина.
Сашу положили в детскую областную больницу. Но через неделю после выписки приступ повторился. И опять мальчика увезли в реанимацию.
– После этого нам выписали лекарство, – говорит Светлана. – Приступы продолжались, но до реанимации уже не доходило. Вызывали скорую, делали уколы.
А потом, когда Сашу вновь положили на обследование в детскую областную, у него случился настолько сильный эпилептический приступ, что он провел в реанимации пять дней!
Когда Саше сделали МРТ, врачи ахнули.
– Мы выявили в мозгу мальчика специфические изменения, которые позволили пересмотреть его диагноз, – говорит Галина Данильцева, заведующая отделением для детей с поражением нервной системы и нарушением психики детской областной клинической больницы. – Мы поняли, что у пациента – хронический прогрессирующий процесс головного мозга – энцефалит Расмуссена. Это очень редкое заболевание, которое в основном поражает детей до 15 лет и характеризуется крайне резистентной к лечению эпилепсией, вовлечением одного из полушарий мозга и прогрессирующей его атрофией.
Врачам стало понятно, почему традиционное противоэпилептическое лечение не дает эффекта – энцефалит Расмуссена к ним резистентен. Чтобы остановить прогрессирование болезни, нужны высокотехнологичные импортные лекарства.
– Нас направили в Москву и прокапали импортными иммуноглобулинами, – вспоминает Светлана.
Сейчас, с появлением биопрепаратов, пациентам с энцефалитом Расмуссена назначают высокотитрованные иммуноглобулины, – рассказывает Галина Данильцева. – Саше они явно пошли на пользу.
Сейчас, после возвращения из Москвы, мальчику предстоит полугодовой курс высокотитрованных иммуноглобулинов. Но это лечение стоит недешево.
– У Саши возникла проблема с обеспечением высокотитрованным иммуноглобулином, – информирует Галина Данильцева. – Думаю, что в конце концов его будут обеспечивать препаратом по месту жительства, но лекарство Саше нужно уже сейчас.
Пока у парня есть препарат, и он без напоминаний принимает лекарство утром и вечером. Припадков у него почти нет.
– После того, как я начал принимать таблетки, я почувствовал, что стал крепче, здоровее, – говорит Саша. – Мечтаю полностью выздороветь.
Сейчас мальчик находится на домашнем обучении, учится на четверки. Любимые предметы — алгебра, история России и география. В свободное время помогает маме выращивать домашние цветы и увлеченно играет с котом Пушком. А еще Саше нравится общаться со сверстниками:
– У меня много друзей, с которыми я встречаюсь на улице. Мне нужно много гулять, дышать свежим воздухом, чтобы не опять не начала кружиться голова.
Избавиться от энцефалита Расмуссена невозможно, но на качественно хорошую жизнь у Саши есть все шансы, – резюмирует Галина Данильцева – Он совершенно сохранный интеллектуально, учится и будет учиться, работать. Чтобы болезнь не давала о себе знать, нужно, пожалуй, одно — качественнная медикаментозная поддержка.






Маленькая Оля уже пять лет борется со страшной и редкой болезнью – энцефалитом Расмуссена. У девочки частично парализована правая половина тела. Малышка с трудом манипулирует правой рукой, а ходит только с поддержкой. К сожалению, ее состояние ухудшается, а лекарства перестают помогать. Оле подарит надежду только сложная операция в Германии, но чтобы ее провести, требуется обследование. Для его оплаты не хватает 994171 рублей.
Спасите ребенку жизнь, станьте ее добрым волшебником!
Все началось неожиданно. Оля стала жаловаться на боль в правой ножке, когда ей было 2 года и 7 месяцев. Потом начались постоянные судороги, появился гемипарез, она стала хромать. Родители повезли ребенка к врачу в надежде, что в больнице быстро найдут решение и помогут. Первоначально поставили диагноз — эпилепсия. В областной больнице предположили, что у Оли может быть не эпилепсия, а энцефалит.
Малышка объездила все возможные больницы и прошла десятки обследований. В январе 2013 года Оля с мамой полетели в Германию на обследование. Там удалось поставить точный диагноз — энцефалит Расмуссена. Приступы проходили по-разному, появлялись новые. Оля просто падала на ровном месте. На голове и теле порезы, ушибы, шишки, синяки. Ремиссии так и не было.
В мае 2014 года Оле сказали, что ей требуется сложная операция на мозге. От того как скоро она будет проведена, зависит жизнь Оли. В настоящее время болезнью поражено только одно полушарие головного мозга. Суть операции состоит в том, чтобы отсечь распространение болезни на другое полушарие. На сегодняшний день врачи еще берутся прооперировать Олю, но хирургическое вмешательство требуется срочно.
Родители обратились в клинику "Шон" в Германии, поскольку она имеет передовой опыт в проведении операций пациентам с энцефалитом Расмуссена.
"Опыт немецких врачей очень большой и положительный. Я знаю детей и родителей лично, общаюсь с ними, кто прооперировался в этой клинике. У этих деток все хорошо. Диагноз очень редкий, и Оля единственный ребенок с таким диагнозом на территории Омской области", — рассказывает мама девочки Наталья.
Каждый год осенью состояние Оли ухудшается. В это время происходит огромное количество приступов. Иногда их число доходило до 90 в день, это только то, что видели родители. Оля сидела, не вставала, ничего не ела, только пила через трубочку. У нее текла слюна, и были непрекращающиеся приступы.
Оля в основном сидит, смотрит мультики, рисует левой рукой, потому что правая рука не работает. Сейчас у Оли уменьшились приступы, потому что повысили дозу лекарств. Но в результате этого она перестала ходить самостоятельно. Мама водит ее по квартире, придерживая, а на улице Оля передвигается только в коляске. Стоит ли говорить, как тяжело Оле и всей ее семье.
Родителям удалось собрать и перевести на счет клиники большую часть суммы. Общий счет на лечение – 51040 евро. Осталось собрать 994171 рубль. Драгоценное время уходит, а родители физически не могут собрать остаток. Пожалуйста, помогите подарить Оле детство.
Также вы можете перечислить пожертвование на расчетный счет фонда:
Расчетный счет в "Cбербанке"
Банк: Северо-Западный Банк
ОАО "СБЕРБАНК РОССИИ" г. Санкт-Петербург
Счет банка 30101810500000000653
Получатель: Благотворительный фонд помощи нуждающимся "Алёша"
Расчетный счет (лицевой счет): 40703810055240000272
Назначение платежа: "Благотворительное пожертвование для Гусарь Оли"
Читайте также:
- Кашель при половой инфекции
- Джером к джером лихорадка
- Мышиной лихорадкой в сарове
- Профилактика инфекционных болезней профилактика туберкулеза санитарно-эпидемиологические правила
- Может ли быть уретрит при дисбактериозе
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Copyright © Иммунитет и инфекции

