Что можно есть при рожистой инфекции

Рожистое воспаление традиционно считается инфекционной болезнью, протекающей с тяжелыми осложнениями и высокой летальностью [5, 33].
Сегодня болезнь характеризуется стабильно высоким уровнем заболеваемости, не имеющим тенденции к значительному снижению. Официально случаи рожистого воспаления не регистрируют, поэтому фактически точные сведения о заболеваемости отсутствуют. По выборочным данным средняя заболеваемость рожистым воспалением в России составляет 12–20:10 000, а в странах Европы – 4,3:10 000 взрослого населения. В структуре инфекционной патологии рожистое воспаление занимает четвертое место после заболеваний дыхательного тракта и вирусных гепатитов. Заболевание регистрируется преимущественно в старших возрастных группах [7, 15, 23].
В последнее десятилетие клиническими и эпидемиологическими наблюдениями многих авторов отмечено изменение клинической симптоматики и течения рожистого воспаления. Наблюдается тенденция резкого увеличения числа пациентов с деструктивными формами рожистого воспаления (около 19 % случаев заболеваний осложняется гнойно-некротическими процессами, протекающими по типу некротического фасциита или распространенного целлюлита). Такие пациенты подлежат комплексному, в том числе и оперативному, лечению в условиях общехирургического стационара [12, 14, 23].
Лечение больных рожистым воспалением комплексное и проводится дифференцированно с учетом характера местных проявлений, тяжести течения заболевания и наличия осложнений [17].
Больные с легким течением первичной рожи могут лечиться в амбулаторно-поликлинических условиях. Показаниями к госпитализации в стационар является средне-тяжелое или тяжелое течение, локализация воспалительного процесса на лице, рецидивы заболевания [17, 20, 22].
Неосложнённые формы рожистого воспаления находятся в компетенции клиники инфекционных болезней. Больные с гнойными осложнениями или некрозами, а также с буллезной и геморрагической формами госпитализируются в хирургические стационары.
Комплекс лечебных мероприятий обычно включает этиотропную, десенсибилизирующую, дезинтоксикационную, симптоматическую терапию [17, 9].
Традиционно, исходя из стрептококковой природы заболевания, препаратами выбора для лечения больных рожей считаются β-лактамы (пенициллины и цефалоспорины) [17, 33]. Однако при деструктивных формах заболевания эти препараты малоэффективны.
В развитии осложнённых форм рожистого воспаления основную роль играет не монокультура β-гемолитического стрептококка группы А, а ассоциация бактериальных патогенов (золотистый стафилококк, коагулазонегативный стафилококк и бактерии сем. Enterobacteriace) [25, 29]. Такой набор возбудителей требует включения в антибактериальную терапию препаратов более широкого спектра или их комбинаций, например препаратов группы фторхинолонов и макролидов [30].
В последние годы наблюдается постепенное снижение эффективности линкомицинотерапии, которая традиционно считалась эффективной в отношении L-форм стрептококков [10].
Для повышения результативности антибактериальных препаратов и одновременного снижения числа и выраженности аллергических реакций рекомендуется осуществлять эндолимфатическое введение антибиотиков. Однако этот метод применим лишь для ограниченного круга пациентов без нарушения периферического лимфо- и кровообращения.
С целью оптимизации антибактериальной терапии ряд исследователей считает перспективным применение системной энзимотерапии. Сочетанное применение антибактериальных препаратов с Вобэнзимом и Флогэнзимом повышает концентрацию антибиотиков в очаге воспаления, а также снижает их токсичность и побочные действия [26].
Имеются публикации, посвященные использованию комплекса природных цитокинов (перфузата ксеноселезенки) методом непрямой эндолимфатической терапии [10]. Однако широкого применения в клинике данный метод не нашёл.
Таким образом, ведущее место в лечении больных рожистым воспалением занимает антибактериальная терапия. Выбор препарата и способ его введения зависят от индивидуальной переносимости, чувствительности возбудителя и условий лечения.
С другой стороны, с развитием иммунологии меняется представление о роли иммунитета в патогенезе инфекционных и гнойно-септических заболеваний. Меняется и качественный подход к лечению данной категории больных.
При рожистом воспалении наблюдается дисбаланс в системе клеточного и фагоцитарного звеньев иммунитета. В остром периоде заболевания происходит достоверная супрессия Т-зависимого звена иммунитета. В отношении состояния В-зависимого звена данные весьма противоречивы. Однако большинство исследователей сходятся во мнении, что в период разгара заболевания количество иммуноглобулинов классов А, М, G снижено, особенно у пациентов с рецидивирующими и осложнёнными формами. В периоде рековалесценции концентрация иммуноглобулинов без дополнительной стимуляции не достигает показателей здоровых лиц [2, 3, 20]. С целью устранения этих нарушений весьма перспективным является применение препаратов иммуномодулирующего и иммунокорректирующего действия. Получены положительные результаты при включении в комплексное лечение больных рожистым воспалением таких препаратов, как нуклеинат натрия, левомизол, пентоксил, глутоксим, продигиозан, иммунофан и др. [11, 17, 31].
Обращает на себя внимание новый на отечественном фармакологическом рынке иммуномодулятор Деринат. В литературных источниках имеется единственное сообщение об использовании препарата Деринат в комбинации с фторхинолонами у пациентов с различными формами рожи. По мнению авторов, включение дерината в комплекс лечения больных рожей повышает активность комплемента, β-лизинов, бактерицидной активности сыворотки крови [15].
Рожистое воспаление характеризуется выраженной интоксикацией, которая нередко возникает раньше местной эритемы и во многом определяет последующее течение заболевания. Поэтому дезинтоксикационную терапию назначают с первых дней заболевания. Объем инфузионной терапии подбирается индивидуально, учитывая форму заболевания и степень выраженности симптомов интоксикации [2, 4, 9,17].
В качестве десенсибилизирующей терапии при легком и среднетяжелом течении заболевания показаны антигистаминные препараты. Сегодня из этой группы наиболее эффективными препаратами являются супрастин, кларотадин, цетиризин и лоратадин [17].
При рецидивирующей форме рожистого воспаления на фоне выраженного лимфостаза целесообразно применение глюкокортикоидов. Назначается дексаметазонил и преднизолон внутрь или внутривенно в зависимости от тяжести течения болезни [25, 34].
С целью коррекции микроциркуляторных расстройств целесообразно применение антиагрегантов (пентоксифиллин, тиклопидин, плавикс) [8, 17].
Определённые положительные результаты получены при применении озонотерапии. Целью этой методики является подавление свободнорадикальных реакций в очаге воспаления и запуск антиоксидантных механизмов. Озонотерапия способствует улучшению трофики в очаге воспаления, восстановлению структурной и функциональной полноценности клеток, а также нормализации показателей перекисного окисления липидов [10, 16].
Для купирования процессов перекисного окисления липидов также известно назначение антигипоксантов и антиоксидантов (мексидол, актовегин, эмоксипин).
Местное лечение рожистого воспаления следует проводить лишь при наличии обширных буллезных элементов, некрозов и гнойных осложнений [12, 14, 33].
В остром периоде при эритематозно-буллезной форме рожистого воспаления неповрежденные пузыри вскрывают, после выхода экссудата накладывают повязки с жидкими антисептиками (фурацилин, риванол, димексид и др). Наложение на эритематозную поверхность ихтиоловой мази, мази Вишневского приводит к образованию обширных булл, поверхностных некрозов и контактных дерматитов [12, 14, 33].
Больные с осложнёнными формами рожистого воспаления подлежат хирургическому лечению. Вскрытие гнойника с иссечением некротизированных тканей следует проводить в кратчайшие сроки с момента поступления больного в стационар. Радикальное пособие рассматривается как единственный метод предупреждения инфекционно-токсического шока у этой категории больных. Сочетание хирургического вмешательства с местными аппликациями противовоспалительных средств позволяет добиться быстрой регрессии воспаления [9, 10, 24, 27].
Интересным представляется вопрос о выборе препарата для местных аппликаций. Выбор лекарственного средства зависит от конкретной фазы течения раневого процесса [15, 36].
По-прежнему в практике гнойной хирургии для санации гнойных очагов широко используются антисептические средства, такие как мирамистин и диоксидин, 0,05 % раствор хлоргексидина или 3 % раствор перекиси водорода [15, 28].
Однако в литературе стали встречаться данные о наличии ряда побочных эффектов у данных препаратов. Растёт резистентность микроорганизмов к диоксидину, а 3 % перекись водорода оказывает цитолитический эффект на грануляционную ткань [15, 37].
Кроме того, применение жидких антисептиков в фазу активной экссудации требует 2–3 перевязок в сутки. Известно, что тампоны, помещенные в рану, быстро высыхают и теряют свои осмотические свойства, необходимые для очищения раны от гноя [29].
Для местного лечения ран мягких тканей активно используются и мазевые лекарственные средства на основе диоксидина, мирамистина, левомицетина. Особую группу препаратов составляют лекарственные средства на основе соединений металлов. В хирургической практике успешно используются сетчатые материалы, содержащие ионы серебра, например Atrauman Ag, Physiotulle Ag, Biatain Ag. Применительно к ранам на фоне рожистого воспаления хорошо зарекомендовал себя аквакомплекс титана глицеросольвата. Препарат обладает противовоспалительным, противоотёчным, анальгезирующим действием, не вызывая побочных эффектов [39].
Положительный местный эффект оказывает применение физиотерапевтических методов. В клинике активно назначают ультрафиолетовое облучение и ультравысокочастотную терапию очага воспаления в остром периоде заболевания [1, 19, 34]. Эффективно ультрафиолетовое облучение аутологичной крови, которое проводится в зависимости от тяжести течения заболевания от 2 до 12 сеансов с интервалами 1–2 суток.
Широкое распространение в медицине получило применение лазерной терапии. Она обладает выраженным противовоспалительным эффектом, нормализует микроциркуляцию в очаге воспаления, восстанавливает реологические свойства крови, усиливает репаративные процессы. Методы низкоинтенсивной лазеротерапии неинвазивны, поэтому легко переносятся пациентами [21, 30, 35].
Таким образом, сегодня в арсенале практикующих врачей находится огромное количество современных препаратов в различных комбинациях и способах применения. Сочетание симптомов общего и местного воспаления требует особого комплексного подхода с учетом характера и тяжести заболевания.
Рецензенты:
Чередников Е.Ф., д.м.н., профессор, заведующий кафедрой факультетской хирургии, ВГМА им. Н.Н. Бурденко, г. Воронеж;
Рожистое воспаление (особый клинический тип целлюлита) - острая бактериальная инфекция дермы и подкожной клетчатки. Вызывается почти исключительно стрептококками: группы А (S.pyogenes) в 58-67% случаев, группы В (S.agalactiae) в 3-9%, группы С (S.dysgalactiae subsp. equisimilis) и G в 14-25%.
Входными воротами инфекции являются очаги при эпидермофитии стоп, язвы, трофические расстройства при венозной недостаточности и поверхностные раны. Изменения кожи при некоторых заболеваниях (лимфоотек, сахарный диабет, алкоголизм) являются факторами риска развития рожистого воспаления.
Очаг поражения представлен напряжённой бляшкой с чёткими краями, которая увеличивается на 2-10 см в день.
В 90% случаев поражаются ноги, хотя могут также поражаться руки, лицо. У 85% пациентов наблюдается острое начало заболевания с высокой лихорадкой, предшествующей в течение нескольких часов кожным симптомам.
Диагноз основывается на клинической картине. Микробиологическое исследование обычно не требуется для постановки диагноза при классической форме рожистого воспаления. Пациентам с ознобом, высокой лихорадкой или симптомами интоксикации необходимо провести бактериологическое исследование крови.
При диагностике рожистого воспаления важно точно определить тяжесть заболевания для решения вопроса о необходимости госпитализации. Диагноз подтверждается быстрым положительным ответом на антибиотикотерапию. В течение 24-72 часов после назначения антибиотика исчезает лихорадка, кожные проявления уменьшаются в размере и плотности, ослабевает боль. Если этого не наблюдается, пациента следует обследовать заново с целью выявления осложнения, пересмотра диагноза или тяжести заболевания.
Возможными осложнениями рожистого воспаления являются абсцесс, септицемия, тромбофлебит глубоких вен, однако встречаются осложнения редко.
Бензилпенициллин эффективен у 80% пациентов с неосложненным рожистым воспалением. В случаях сепсиса или инфекции, когда не наблюдается ответ пероральную терапию антибиотиками, требуется внутривенное введение в условиях стационара.
При лечении рожистого воспаления у пациентов с аллергией на пенициллины в анамнезе необходимо использование антибиотиков других групп. Лучшей альтернативой признаны макролиды.
При стрептококковом поражении голеней рекомендуется постельный режим в течение нескольких дней, и положение с приподнятой ногой помогает уменьшить отёк и боль. В последующем ранее здоровым лицам следует носить эластичные чулки в течение месяца, а людям с венозной недостаточностью и лимфоотеком - в течение более длительного времени. Эти чулки поддерживают объём конечности, предотвращают рецидив инфекции и снижают риск лимфоотека.
Так как частота возникновения тромбоза глубоких вен у пациентов с рожистым воспалением низка, вспомогательная терапия антикоагулянтами не показана. Профилактическое введение гепарина подкожно показано пациентам с риском развития тромбоза (пациенты с тромбозом глубоких вен или тромбоэмболией легочной артерии в анамнезе, с варикозной болезнью вен, страдающих ожирением и у лежачих пациентов). Следует также использовать эластические чулки у этих пациентов.
При рожистом воспалении отмечается высокая частота рецидивов, но рецидивы не всегда возникают на одном и том же месте: у 10% пациентов рецидив возникает в течение 6 месяцев после первичного эпизода и у 29% - в течение 3 лет последующего наблюдения. Сохранение нелеченных местных предрасполагающих факторов играет первостепенное значение в возникновении рецидива.
Местные антимикотики могут использоваться для лечения грибкового поражения в сочетании с качественной гигиеной межпальцевых промежутков. Язвы ног, вызываемые S.pyogenes, могут лечиться системными антибиотиками.
Ежедневное профилактическое лечение феноксиметилпенициллином и эритромицином значительно не снижало частоту рецидивирования. Однако, прямой терапевтический контроль за входными воротами инфекции более эффективен по сравнению с долговременной антибиотикотерапией, и продолжительная антибиотикопрофилактика показана только пациентам с высокой частотой рецидивов.
Erysipelas: treat with penicillin and prevent recurrence by treating local factors.
Рожа, рожистое воспаление - что это такое?
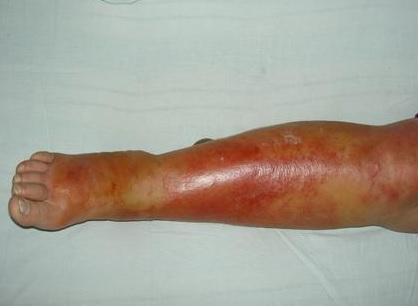
Любая ранка или царапина может послужить входными воротами инфекции и началом заболевания. Период инкубации 3-5 дней. Начало заболевания характеризуется симптомами общей интоксикации. Местные симптомы проявляются через 10-20 часов после начала болезни. Появляется ощущения дискомфорта, зуда, стягивания кожи. Спустя несколько часов развивается эритема, характерная для заболевания. Пятна гиперемии имеют чёткие контуры, по внешнему виду их нередко сравнивают с языками пламени, географической картой. Участки поражения имеют повышенную температуру, при пальпации болезненны.
Локальные проявления рожистого воспаления
По локальным проявлениям рожистое воспаление классифицируется на:
- Эритематозную — характеризуется покраснением и отёком, поражённый участок имеет чёткую линию демаркации от здоровой ткани.
- Эритематозно-буллёзную — на фоне эритемы появляются пузыри, наполненные прозрачным содержимым
- Эритематозно-геморрагическую — отличается от геморрагической наличием точечных кровоизлияний.
- Буллёзно-геморрагическую — характеризуется наличием пузырей и кровоизлияний.
Рожистое воспаление может поражать кожу любой локализации, но чаще поражаются участки на лице и голенях.
Как связаны варикозная болезнь и рожистое воспаления (рожа)
Варикозная болезнь, патология, характеризующаяся нарушением венозного оттока нижних конечностей. В силу особенностей кровоснабжения, трофические растройства при хронической венозной недостаточности (неотъемлемой спутнице варикозной болезни) возникают в нижней трети голени. Таким образом, частота развития рожистого воспаления в области голени резко повышается при ХВН. А пациенты с трофической язвой подвержены инфицированию в наибольшей степени.
Имеются следующие закономерности:
- Вероятность развития рожистого воспаления тем выше, чем запущеннее стадия варикозной болезни (т. е. у пациентов с С1 она будет минимальной, а с С6 — максимальной).
- У пациентов с варикозной болезнью рожа зачастую носит рецидивирующий характер.
- Каждый случай рожистого воспаления усугубляет трофические растройства и тем самым способствует переходу варикозной болезни на следующую клиническую стадию (например С5 в С6).
- При рожистой инфекции всегда повреждаются лимфатические сосуды, что нередко приводит к развитию лимфостаза и даже элефантиаза (слоновости).
Диагностика и лечение рожистого воспаления (рожи)
Типичная клиническая картина рожистого воспаления редко вызывает трудности в диагностике. Гемолитический стрептококк сохранил чувствительность к пенициллинам, нитрофуранам, сульфаниламидам. Очень неплохо рожистое воспаление поддаётся и местному лечению (антисептики, ультрафиолет и др.). Лечение самого рожистого воспаления зачастую не вызывает сложностей. Однако, трофическую язву, возникшую на фоне хронической венозной недостаточности вылечить не так уж и просто. В данном случае следует заниматься лечением не только рожистой инфекции, но и корректировать рефлюкс крови в венозной системе. Как правило, борьба с инфекцией занимает не более 2-х недель. В этот период необходимо использовать компрессионный трикотаж, перевязки с растворами антисептиков, антибиотики. После купирования воспаления необходимо устранить патологический сброс крови по поверхностным венам, желательно, с минимальной травматичностью. Современные эндоваскулярные методики хорошо зарекомендовали себя в лечении варикозной болезни с трофическими растройствами. При сохранении патологического рефлюкса в венозной системе рецидива трофической язвы или рожистого воспаления долго ждать не прийдётся.
Часто задаваемые вопросы наших пациетов в интернете
Марина из Петропавловска спрашивает: как вылечить рожу в домашних условиях самостоятельно?
Уважаемая Марина! Вылечить рожу в домашних условиях самостоятельно можно, при условии наличия у Вас специального медицинского образования. В противном случае, лечить рожу в домашних условиях необходимо строго под контролем специалиста. При грамотной и своевременной диагностике, как правило, лечение рожистого воспаления не составляет особого труда.
Наталья из Москвы интересуется: как передается рожа от человека к человеку?
Уважаемая Наталья! Рожистая инфекция является малоконтагиозной, то есть заражение от больного человека происходит достаточно редко. Передаётся рожа от человека к человеку, как правило, контактным способом.
Виктория из Челябинска спрашивает: что делать при рожистом воспалении?
Уважаемая Виктория! При рожистом воспалении необходимо обратиться к доктору за профессиональной помощью. Врач подробно объяснит, что делать и как избежать осложнений.
И хотя ученые уже давно разработали эффективное лечение рожи, эта болезнь опасна склонностью к рецидивам, то есть повторному возникновению. Сама же инфекция в организм попадает именно через кожу в местах порезов, ссадин, ушибов (в т. ч. и визуально незаметных). Инкубационный период длится от нескольких часов до 2 дней, после чего заболевание можно различить по внешним симптоматическим признакам.
Симптомы заболевания
Первым делом рожа вызывает общую интоксикацию организма, сопровождающуюся резким подъемом температуры тела до 39-40 °C. Иногда больной чувствует позывы к рвоте, озноб, слабость во всем теле, сильную головную боль. Чуть позже на участке кожи начинают ощущаться жжение, чувство растянутости, зуд. Там же возникает покраснение овальной формы с неровными краями, чем-то напоминающие языки пламени. Нужно заметить, что первичная рожа преимущественно встречается на лице, а вот при рецидиве – на нижних конечностях. Рожистое воспаление руки проявляется реже и сигнализирует о том, что пациент контактировал с разносчиком заболевания.
Покраснения на коже после рожи исчезают через 5-8 дней, в запущенной форме – через 10-14. Они могут сопровождаться шелушением, пигментацией (более светлый оттенок), пастозностью, возникновением рубцов в местах, где отслаивались ороговелые клетки. Согласно данным клинических исследований, после рожи может образовываться лимфостаза, как следствие атрофии сосудов.
Рожа сопровождается увеличением лимфоузлов, которые расположены ближе всего к очагу воспаления. Само покраснение может очень быстро увеличиваться в размерах с характерным оттеком. Кожа при этом возвышается над остальной примерно на 1-2 мм, не более. Ее цвет – ярко-розовый или красный. Бывает и багровой, если в течении первые 2-3 дня не начать оперативное лечение пациента (при этом происходит поражение сосудов с капиллярными кровоизлияниями).
Формы рожистого воспаления кожи
Врачи выделяют 3 формы рожистого воспаления, в зависимости от визуальных внешних симптомов:
- эритематозная (простое покраснение, иногда – шелушение);
- геморрагическая (появляются синяки словно после ушибов, внутренние кровоизлияние в эпителии);
- буллезная (на пораженной коже возникают не большие пузыри с прозрачной жидкостью внутри, чем-то отдаленно напоминающие термические ожоги, но меньшего размера).

Клиническое течение заболевание во всех трех формах одинаковое, а отличия заключаются в местах, где образовывается инфекционный очаг. Лечение назначается такое же, и в то же время комплексное – только таким образом удастся снизить к минимуму вероятность рецидива. Условно еще выделяют стафилококковые формы, но те встречаются крайне редко (вызываются другим возбудителем), хоть и сопровождаются такими же визуальными проявлениями.
Наиболее уязвимые части тела
Рожистое воспаление лица встречается чаще, чем на других органах. Покраснение при этом возникает вокруг глазниц или же у основания ноздри, носогубной складки. Еще нужно заметить, что рожа на лице всегда сопровождается отеком и болезненными ощущениями. Часто проявляется и на ушах, волосистой части головы, шеи.

Рожистое воспаление голени преимущественно диагностируется у пациентов пенсионного возраста, так как сосуды на ногах после 60 лет теряют свою эластичность, подвержены варикозу, что, в т. ч. снижает защитные функции здешнего эпителия.
Довольно часто рожа проявляется в области половых органов, около заднего прохода, половых губ, мошонки. Воспаление возникает на месте расчесов, опрелостей, потертостей. Однако высокую опасность болезнь вызовет только у беременных , так как существует риск поражения внутренних половых и репродуктивных органов.
Рожистое воспаление руки, как уже было написано выше – это сигнал того, что больной контактировал с разносчиком. Тот, в свою очередь, может быть таковым, даже если у него нет визуального проявления симптомов рожи.

На туловище воспаления появляются крайне редко. Как правило, только вокруг операционного шва, если больной не соблюдает элементарные правила антисептики и не проводит перевязки. Бывали случаи, когда рожа возникала в районе пупка новорожденного, но таковых зафиксировано всего несколько за всю медицинскую историю.
Возможные осложнения
Если при возникновении покраснения на коже вы не обратились за медицинской помощью, то совсем скоро на том же месте появятся кровоизлияния, похожие на багровые синяки. Это говорит о том, что некоторые капилляры, а иногда и вены, уже повреждены. Далее возникают пузыри, наполненные прозрачной жидкостью. Через некоторое время в них вы заметите гнойные вкрапления, кровавые сгустки. Лечение при усложнениях необходимо начинать немедленно, так как интоксикация организма будет только увеличиваться, что может привести к физиологическому повреждению внутренних органов (как правило, первыми страдают печень, почки и сердце).

Как проводится диагностика
При обращении к врачу с подозрением на рожу первым делом проводится опрос, дабы выявить первые признаки проявления заболевания. Далее следует визуальный осмотр участка кожи, где есть рожистое воспаление, после чего назначается проведение общего анализа крови. В некоторых случаях врач направляет на взятие посева кожи с целью определить, какая же инфекция вызвала острое течение заболевания. Полученная информация поможет составить доктору алгоритм, как лечить рожистое воспаление, какие для этого подойдут антибиотики и какие органы были поражены во время отсутствия медикаментозного воздействия. В некоторых случаях диагноз устанавливается, ссылаясь на признаки рожи – внутренние гематомы и буллезные папулы с водянистым составом внутри. Такие появляются только при воздействии стрептококка.

Лечебные процедуры
Лечение рожи подразумевает комплексное воздействие на организм и восстановление уровня иммунитета, так как из-за его ослабления инфекция часто прогрессирует (по этой же причине начинаются рецидивы). Непосредственно для борьбы с заболеванием используются антибиотики пенициллиновой, тетрациклиновой, левомицетиновой групп. Для скорейшего выздоровления, а также в целях предостережения рецидива пациенту назначают Стрептоцид, Фуразолидон (для протирки пораженных участков кожи), биостимуляторы, иммунокорректоры, поливитамины, тиамин, протеолитические препараты. Правда, с использованием антибиотика болезнь не удастся победить, а только перевести ее в замершее состояние, однако рецидив – неизбежен.

Но не только медикаментозное лечение потребуется больному. Ему рекомендуется посетить диетолога, который составит оптимальный рацион для скорейшего восстановления нормального уровня иммунитета. Как правило, назначается употребление быстроусваиваемых белков, жиров, овощей, фруктов, ягод в больших количествах. Значительно снизить скорость распространения инфекции по организму помогает свежий мед.
Если же рожа перешла в буллезную стадию с гнойными вкраплениями, то чаще всего назначается хирургическое удаление пораженной кожи и сосудов (запаивание). Вырезается только та ее часть, где и находится очаг заболевания (если его удается локализовать). После этого проводится стационарное медикаментозное лечение.
Основная опасность рожистого воспаления заключается не в появлении буллезных папул, а в интоксикации организма отходами жизнедеятельности стрептококка. Однако механически удалить из крови токсин не представляется возможным из-за его малой дисперсии.

Причины возникновения рожистого воспаления
Рожистое воспаление руки может появиться совсем внезапно из-за прямого контакта с возбудителем заболевания – стрептококком. Достаточно лишь прикоснуться к ручке двери, за которую раньше брался разносчик, и уже через несколько часов вы почувствуете жжение ладони. Этого не случится, если вы своевременно моете руки, ответственно следуете правилам индивидуальной гигиены, и если на коже нет никаких механических повреждений. Рожистое воспаление голени, стоп, между пальцев на ногах, как правило, встречается только у пенсионеров. Всему причина – это ослабление иммунитета, нетипичная реакция на бактерии возбудителя.

Еще врачи сетуют на то, что рожистое воспаление может появляться после грибкового поражения ступней, ногтей. В этом случае стрептококк все время находится на вашей коже, но когда повреждается верхний эпителий – инфекция мгновенно поражает капилляры. В подобных ситуациях лечение осложнено тем, что врач может несвоевременно установить истинный диагноз раздражения, изначально ссылаясь именно на грибок.
Какие еще причины развития рожистого воспаления известны медицине? Резкие температурные перепады, которые провоцируют развитие микротрещин эпителия, чрезмерный загар, который тоже разрушительно воздействует на защитные функции кожи, укусы насекомых. К косвенным причинам относятся:
- курение;
- алкоголизм;
- недостаток белка и витаминов в организме.
Необходимая профилактика
Чтобы снизить к минимуму появление на коже рожистого воспаления, вам следует:
- своевременно проводить лечение всех ушибов, ссадин, дезинфицировать открытые раны;
- соблюдать личную гигиену;
- пользоваться мылом и шампунем с коэффициентом кислотности ниже 7;
- избегать опрелостей, особенно в кожных складках;
- по возможности записывайтесь ежеквартально на массажные курсы (положительно сказывается на стимуляции кровеносных сосудов);
- при возникновении грибка стоп лечение проводить как можно скорее;
- не ходить босиком по общественному пляжу;
- смазывать трофические язвы и рубцы камфорным маслом;
- стараться голыми руками не браться за ручки дверей в общественных местах;
- носить свободную одежду из натуральных тканей.
Нельзя забывать о ежедневном рационе, здоровом образе жизни, отказе от вредных привычек (особенно вредно курение). Для предотвращения рецидива профилактика аналогична, но дополнена ежемесячными посещениями дерматолога.
В заключение стоит лишь сказать, что рожа – это заболевание, с которым столкнуться может каждый, независимо от своего социального статуса. Даже соблюдая правила личной гигиены, вы не будете застрахованы от контакта с переносчиком инфекции. Малейшей царапины, ушиба или пореза будет вполне достаточно, чтобы стрептококк – возбудитель рожистого воспаления – надолго поселился в вашем теле. Дальнейшее лечение продолжительное, с высокой вероятностью рецидива. К сожалению, стрептококк – не та бактерия, на которую наш организм может выработать иммунитет. При длительном контакте с инфекцией тело начинает на нее реагировать крайне агрессивно, поэтому и первые симптомы воспаления дают о себе знать уже через несколько часов после попадания микроорганизма на кожу.
Читайте также:


