Боли в сухожилиях при инфекциях
Спондилоартропатии имеют выраженный генетический компонент, поскольку у большинства больных обнаруживается генетически наследуемый маркер HLA-B27. Этот маркер выявляется у 90-100% больных анкилозирующим спондилитом и у 70-90% больных реактивными артритами. Частота выявления этого маркера в общей популяции (в странах Запада) колеблется от 7 до 15%, однако большинство носителей этого маркера здоровы. Поэтому считается, что для развития заболевания, помимо генетической предрасположенности, необходимы какие-то внешние факторы. Таким пусковыми факторами могут быть бактериальная инфекция мочеполовой системы и кишечника (таблица 6.10), повреждения кожи и хронические воспалительные заболевания кишечника. Участие бактериальной инфекции наиболее четко подтверждается в случае реактивных артритов. В настоящее время все шире распространяется сальмонеллезная инфекция, и, как следствие, можно ожидать увеличения частоты осложнений поражения суставов. Источником этой инфекции являются сельскохозяйственные продукты и продукты птицеводства. Что касается иерсиниоза, то иерсинии заселяют миндалины свиней. Потребление свинины может способствовать распространению этой инфекции среди людей. Однако у больных анкилозирующим спондилитом предшествующие инфекции обычно отсутствуют. Недавно обнаружено, что у больных анкилозирующим спондилитом часто имеется асимптоматически протекающее хроническое воспаление кишечника, которое может выступать в качестве пускового механизма или как источник воспаления, поддерживающий хронический характер процесса.
Таблица 6.10 Инфекции, вызывающие реактивный артрит
Локализация инфекции
Бактерии
Верхние дыхательные пути
Chlamydia pneumoniae
Бета-гемолитический стрептококк (обычно вызывает ревматическую лихорадку)
Кишечник
Сальмонелла
Шигелла
Yersinia enterocolitica
Yersinia pseudotuberculosis
Campylobacter jejuni
Мочеполовая система
Chlamydia trachomatis
Neisseria gonorrhoeae
Симптомы заболевания суставов
Артрит периферических суставов асимметрично поражает крупные суставы, преимущественно на нижних конечностях. У больных часто отмечается поясничная боль воспалительного характера, которая усиливается ночью и ослабляется при движении, но не в покое. Типичным признаком является тенденция к воспалению мест соединения сухожилий и костей (энтезопатия), которое может проявляться болью под пяткой или в месте присоединения к пятке ахиллова сухожилия. Помимо воспаления суставов и мест присоединения сухожилий к костям, могут выявляться воспалительные заболевания глаз (конъюнктивит или ирит), кожи (псориаз, поражение кожи ладоней, подошвы, уплотнение кожи ног), а также сердца.
Ниже приведены критерии диагностики спондилоартропатии (Dougados с сотр., 1991):
Поясничная боль воспалительного характера
или
Воспаление суставов (синовит)
· асимметричное
· преимущественно в нижних конечностях
и
· по крайней мере одно из следующего:
· наличие спондилоартропатии в семейном анамнезе
· псориаз
· воспалительное заболевание кишечника
· перемежающаяся боль в ягодицах
· боль в местах соединения сухожилий и костей (энтезопатия)
У больных анкилозирующим спондилитом отмечается поясничная боль, которая усиливается ночью, и болезненность в крестцово-подвздошных суставах между позвоночником и малым тазом. Может отмечаться ограничение подвижности позвоночника и боль в груди. У трети больных имеется артрит периферических суставов и энтезопатия. Основой диагностики анкилозирующего спондилита является наличие рентгенографически выявленных изменений в крестцово-подвздошных суставах - уменьшение расстояния между суставами и разрастание костей. Обнаружение таких изменений повышает точность диагностики спондилоартропатии, но они важны только в случае анкилозирующего спондилита.
Эпидемиология и этиология
Подагра - это обменное заболевание, являющееся наиболее частой причиной развития воспалительного артрита у мужчин. Распространенность подагры среди взрослых в целом составляет 0,2-0,3 случая на тысячу, а среди взрослых мужчин - 1,5%. Распространенность подагры увеличивается с возрастом и с увеличением концентрации солей мочевой кислоты в плазме крови.
Фактором риска для развития подагры является повышение концентрации мочевой кислоты в плазме крови. Кроме того, в развитии заболевания играют роль хронические заболевания почек, приводящие к почечной недостаточности, а также гипертония, прием диуретиков, злоупотребление алкоголем, воздействие свинца и ожирение. Приступы подагры провоцируются чрезмерным насыщением синовиальной жидкости мочевой кислотой. Выпадающие при этом кристаллы раздражают сустав, и развивается острый артрит.
Признаки и симптомы
Естественное течение подагры проходит несколько стадий от асимптоматического повышения концентрации мочевой кислоты в плазме крови до острого подагрического артрита, асимптоматических периодов и хронической узелковой подагры (с образованием подагрических узелков).
Острый подагрический артрит часто проявляется как острое воспаление одного сустава, обычно у основания большого пальца ноги. При осмотре в суставе отмечается боль в покое и при нажатии, отек и часто - покраснение. Острый приступ может самостоятельно пройти за несколько дней. При отсутствии лечения приступы могут повторяться, у некоторых больных с течением времени приступы становятся продолжительнее, и в конечном итоге переходят в хронический артрит. У таких больных отложения уратов обнаруживаются в козелке уха, в бровях, в ахилловом сухожилии, где они образуют безболезненные подкожные пальпируемые узелки.
Эпидемиология и этиология
У детей инфекционный артрит часто развивается на фоне полного здоровья, а у взрослых часто выявляются предрасполагающие факторы, в частности, диабет, хронический артрит, применение глюкокортикоидов или иммуносупрессоров, предыдущая инфекция или травма сустава. Больные с эндопротезами предрасположены к инфекции оперированного сустава.
Наиболее частой причиной развития инфекционного артрита является бактериальная инфекция. У больных, получавших иммуносупрессивную терапию, могут обнаруживаться грибки. Хотя бактериальная инфекция сустава развивается редко, нужно учитывать, что при отсутствии лечения такая инфекция быстро разрушает сустав. Бактерии могут достигать сустава с кровотоком (при сепсисе), путем прямого проникновения через рану или при инъекции в сустав, а также из прилежащих инфицированных тканей.
Симптомы заболевания
В типичном случае у больного обнаруживается острое воспаление одного сустава, в котором отмечается болезненность в покое и при движении, покраснение, повышение температуры. Имеются общие признаки инфекции (озноб, лихорадка) и лабораторные признаки острого воспаления. Синовиальная жидкость выглядит мутной, и при бактериологическом исследовании в ней обнаруживается большое количество лейкоцитов и бактерий. Могут также выявляться и другие очаги инфекции, например, пневмония.
Эпидемиология и этиология
В процессе развития человека масса костей увеличивается до подросткового возраста. Максимальная масса костей определяется генетически. Плотность костей достигает максимума в возрасте 20-40 лет и затем постепенно снижается. У женщин плотность костей на 15% меньше, чем у мужчин.
Остеопороз - это состояние, при котором масса костей снижается и кости становится более хрупкими. У женщин масса костей снижается в менопаузе, причем возрастное снижение массы костей у женщин выражено сильнее, чем у мужчин. Остеопороз является основной причиной смертности пожилых людей. Основными проявлениями болезни являются переломы бедра и поясничного отдела позвоночника. Эти переломы происходят у 40% женщин, достигших 70-летнего возраста.
Помимо недостатка эстрогенов, на скорость снижения массы костей и развитие остеопороза влияют и другие факторы, в частности, слабая физическая активность, недостаток кальция в пище, курение, потребление кофе, малый вес тела. Риск развития остеопороза также увеличивается при системной терапии кортикостероидами.
Признаки и симптомы
Остеопороз может протекать бессимптомно. С другой стороны, основным проявлением остеопороза является перелом костей, чаще всего бедра, позвоночника или запястья. Переломы бедра и запястья обычно происходят при падении, а перелом позвонка может развиться незаметно после обычной травмы. У больного при этом отмечается поясничная боль, кифоз и уменьшение роста.
Эпидемиология и этиология
Первичные злокачественные опухоли кости встречаются редко и чаще всего у детей и подростков. Самой распространенной формой злокачественной опухоли кости является остеосаркома. Наиболее часто она развивается во второй декаде жизни, а у взрослых она может быть вторичной, вызванной каким-либо заболеванием костей (напр., болезнью Педжета). Саркома Юинга тоже выявляется в основном у детей, имеющих деструктивные изменения тазовых или длинных костей. Злокачественные опухоли хряща (хондросаркома) могут развиваться во многих местах. У взрослых злокачественные новообразования в костях всегда являются метастазами (т.е. основной очаг заболевания расположен где-то в другом месте организма).
Причины развития большинства первичных злокачественных опухолей неизвестны. Однако злокачественное перерождение может быть связано с болезнью Педжета, остеомиелитом, остеонекрозом и радиационным облучением. Метастазы в кости часто развиваются при первичном раке молочной железы, легких, предстательной железы, почек и щитовидной железы.
Признаки и симптомы
У больных остеосаркомой отмечается боль, отек и ограничение подвижности. Больные с саркомой Юинга, помимо боли в костях, часто имеют такие симптомы, как лихорадка, озноб и общее недомогание. Хондросаркомы могут проявляться по-разному, в зависимости от локализации опухоли и ее гистологической характеристики.
Эпидемиология и этиология
Остеомиелит - это инфекция костей, которая обычно имеет бактериальную природу, но может быть грибковой или вирусной. Остеомиелит редко развивается у здорового человека, но у больных с хроническими заболеваниями, например, диабетом или ревматоидным артритом, инфекция может распространяться через кровоток или путем прямой инвазии в кости. Кроме того, инфекция может попадать в кость при травме или ортопедической хирургической операции (протезировании). У детей инфекция чаще всего проникает в головки трубчатых костей, а у взрослых - в позвонки. Развитие остеомиелита может осложнять течение инфекции в исходном очаге или в месте хирургического вмешательства.
Признаки и симптомы
Острая инфекция трубчатых костей сопровождается лихорадкой, ознобом и болью в костях. Остеомиелит позвоночника может проявляться слабо, в виде постепенно прогрессирующей боли и небольшого повышения температуры. Инфекции вокруг протеза вызывают боль в покое и при движении в оперированном суставе.

Тендинит – это заболевание сухожилий воспалительного характера, которое может развиваться в любом месте на теле. Этот недуг диагностируется у пациентов разного возраста, независимо от их пола и уровня достатка. В некоторой степени развитие тендинита зависит от наличия хронических болезней, конституционных особенностей и рода деятельности человека. У спортсменов и работников физического труда риск возникновения патологического состояния в разы выше, нежели у остальных людей.
Тендинит сухожилий при отсутствии адекватной терапии переходит в хроническую форму с постоянным болевым синдромом и ограничением двигательной активности в суставе. Поэтому лечение заболевания должно быть своевременным, профессиональным и комплексным. Не стоит пытаться решить проблему самостоятельно народными средствами, а сразу направляться в клинику за помощью профессионалов.
Болезнь сухожилий тендинит в большинстве клинических случаев возникает по двум основным причинам:
- • повышенная физическая активность с чрезмерными нагрузками на сухожилия;
- • возрастные дегенеративные изменения связочного аппарата, которые являются характерными для людей в возрасте после 40 лет.
Развитию заболевания способствует ряд анатомических особенностей тела человека, в частности, разная длина нижних конечностей, непропорциональное расположение надколенных чашечек, плоскостопие, искривление ног и другое.
Болезнь могут спровоцировать разные патологические состояния, среди которых:
- • заболевания, связанные с грубым нарушением обмена веществ в организме;
- • иммунодефицитные состояния;
- • ревматизм;
- • инфекционные недуги разной этиологии (гонорея, стрептококковая инфекция, хламидиоз).
Тендинит, как вторичная патология, развивается преимущественно у лиц с ослабленным уровнем иммунитета, у которых резко снижена сопротивляемость организма к инфекциям.
Особенности клинической картины
Симптоматика тендинита зависит от места локализации патологического процесса и стадии его развития. На начальных этапах формирования воспаления сухожилий болевые ощущения возникают только после интенсивных физических нагрузок. Позже боли начинают беспокоить человека даже в состоянии покоя.
Боли могут локализоваться непосредственно в области проекции связки или по бокам от нее. Они чаще носят ноющий характер, но могут быть и достаточно интенсивными. Редко болевые ощущения присутствуют на постоянной основе. При пальпации боль усиливается. Острое воспаление сухожилий сопровождается выраженным отеком, покраснением и нарушением подвижности в пораженном суставе.
Иногда тендинит сухожилия сопровождается крепитацией. В результате длительного течения недуга по ходу больной связки формируются мелкие узелки, которые могут прощупываться при прикосновениях. Со временем в толще таких формирований откладывается кальций, что делает их очень плотными. При отсутствии лечения возможен частичный или полный разрыв сухожилия.
Клиническая картина заболевания во многом зависит от стадии его течения:
- острая фаза – болевые ощущения и дискомфорт в области пораженного сухожилия беспокоят больного только после физических нагрузок и быстро проходят в состоянии покоя;
- подострая стадия характеризуется более выраженным болевым синдромом даже в состоянии полного покоя, который сопровождается гиперемией кожных покровов, отечностью мягких тканей и ограничением подвижности;
- хронический тендинит сопровождается дегенеративными изменениями сухожилия с постоянными болями, снижением объемов движения и стойкой скованностью.
Что поможет успокоить растянутое сухожилие, как лечить его воспаление и предупредить появление осложнений патологического процесса? На все эти вопросы способен дать ответ только квалифицированный врач.
Современная классификация
Тендиниты бывают разными. От характера воспалительного процесса зависит тактика лечения болезни. Сегодня врачи выделяют серозное, фибринозное и гнойное воспаление сухожилий.
В зависимости от места расположения пораженного сухожилия тендиниты можно разделить на следующие виды:
1. Височный тендинит – ведет к нарушению функции жевания, ощущению щелчка при широком раскрывании рта и болезненным ощущениям в зоне поражения.
2. Тендинит плечевого сустава с поражением капсулы сочленения сухожилия двуглавой и надостной мышцы. Поражение сухожилия надостной мышцы плеча, лечение которого под силу только опытным врачам, ведет к невозможности заведения руки за голову или ее поднятия вверх.
3. Тендинит сухожилия бицепса на руке со снижением объемов движения в данной зоне.
4. Тендинит локтевого сустава с ограничением подвижности в локтевом суставе, его отеком и сильной болью.
5. Тендинит запястья, симптомы, лечение которого хорошо знакомы специалистам. Проявляется дискомфортом после выполнения физической работы, ощущением сведения кисти и осложненным разгибанием пальцев руки.
6. Тендинит тазобедренного сустава, когда ограничивается движение в одноименном сочленении, и со временем формируется его стойкая дисфункция.
7. Тендинит коленного сустава (возникает после травм, ношения неудобной обуви, интенсивных тренировок) ведет к дистрофии сухожилий и частичной потери их функции. Тендинит колена опасен своими последствиями, так как без лечения может стать причиной инвалидизации пациента.
8. Тендинит ахиллова сухожилия, который является характерным для физических работников и спортсменов, проявляется сложностями при ходьбе по лестнице, ограниченностью движений в голеностопе, болью даже в состоянии покоя.
9. Тендинит стопы с припухлостью и болезненностью в данной области, которые нередко распространяются на голень. При запущенном процессе в сухожилиях формируются узелки, ограничивающие подвижность.
При любом варианте воспаления сухожилий не стоит заниматься самолечением. Единственное правильное решение – узнать, кто лечит связки и сухожилия, для немедленного обращения за специализированной врачебной помощью.
Диагностика заболевания
Диагностика тендинита основана на сборе анамнестических данных и оценке результатов проведенных обследований. Иногда врачу достаточно только осмотреть пациента и выслушать его жалобы. Но в подавляющем большинстве случаев для подтверждения диагноза нужно пройти рентгенографию зоны поражения, ультразвуковое исследование и даже МРТ. Эти методы помогут определить точную локализацию воспалительного процесса, дать оценку степени его запущенности и характеру дегенерации сухожилий.
Лечение тендинита
Выбор метода коррекции тендинита зависит от его локализации, стадии развития и характера профессиональной деятельности пациента. При раннем обращении большинству больных удается избежать хирургического вмешательства и вылечить болезнь с помощью консервативных методик. Как правило, после проведения диагностики и подтверждения воспаления сухожилий человеку назначают полное обездвиживание конечности. К примеру, перед тем как лечить тендинит ахиллова сухожилия, необходимо зафиксировать в неподвижном состоянии всю ногу.
Медикаментозная терапия заболевания включает:
- применение нестероидных противовоспалительных средств для местного нанесения (мази), которые нужно наносить на поврежденные участки тела несколько раз в день;
- прием обезболивающих препаратов;
- уколы при тендините плечевого сустава или локтевого сочленения с растворами глюкокортикоидов при выраженных симптомах воспаления с интенсивной болью и невозможностью совершать движения;
- назначение антибиотиков при подтверждении специфики возбудителя.
Зная, как лечить тендинит колена правильно, можно полностью купировать патологическое состояние, возобновить нормальную функцию сустава и избежать осложнений.
После окончания курса медикаментозной терапии пациенту рекомендуется физиотерапевтическое лечение для возобновления функциональности поврежденных сухожилий. Оно реализуется с помощью лечебной гимнастики под руководством врача-реабилитолога.
В случае отсутствия эффекта от консервативного лечения и прогрессирования гнойного воспаления специалисты настаивают на хирургическом вмешательстве с проведением реабилитации в послеоперационном периоде. Всегда, перед тем как лечить ахиллово сухожилие или тендинит другой области с помощью операции, врачи оценивают риски и предупреждают пациентов о возможном длительном восстановлении.
При подозрении на развитие тендинита человеку следует немедленно обратиться в клинику для проведения диагностики и грамотного лечения болезни. Только квалифицированный врач способен определить причину воспаления, оценить масштабы поражения и назначить эффективные обезболивающие препараты. Важно обратиться к лучшим специалистам, как ортопед-травматолог Центра восстановительной терапии.
Меры профилактики
Любое заболевание всегда проще предупредить, нежели потом вылечить без последствий. И тендинит не является исключением из данного правила. Снизить риски развития воспаления сухожилий можно, выполняя несложные рекомендации специалистов:
- отказ от неудобной обуви на высоком каблуке;
- проведение на протяжении дня небольших разминок;
- обращение к профессиональному тренеру при выполнении силовых упражнений или при интенсивных тренировках;
- уменьшение нагрузки на пораженную область;
- своевременное лечение инфекционных заболеваний;
- укрепление иммунитета;
- отказ от вредных привычек и нормализация пищевого рациона.
Прогноз
При своевременном обращении к специалистам и грамотно проведенном лечении со строгим соблюдением всех рекомендаций врача прогноз относительно полного выздоровления благоприятный. В таких случаях удается полностью купировать воспалительный процесс и минимизировать риски возникновения рецидивов. Тендинит хронический нуждается в длительной терапии и, к сожалению, редко поддается полному излечению. Но при правильном ведении пациента врачам удается достичь длительной ремиссии.
Рассказываем всё, что нужно знать про тендинит плечевого сустава — воспаление сухожилий, которое возникает, если игнорировать и не лечить травмированное плечо.

Плечевой сустав работает каждый день: с его помощью мы поднимаем руки, сгибаем локти, он связан со спиной и грудью. Если пропустить и не вылечить мелкие травмы, может начаться воспаление сухожилий плечевого сустава — частный случай тендинита.
Виды тендинита и его причины
Чаще всего такое воспаление сухожилий возникает из-за поражения плечевой надкостницы. Реже — из-за травм связок между плечом и бицепсом, а также около ротаторной манжеты.
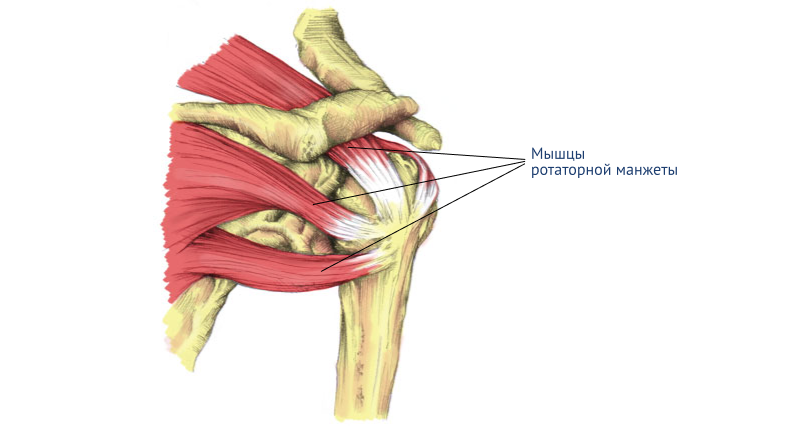
К тендиниту приводят микротравмы тканей. Например, небольшие разрывы мышц. Больная ткань окружает сустав, и воспаление захватывает всё большую область. Двигаться становится трудно, а каждое движение вызывает сильную боль.
Две главные причины начала тендинита:
- чрезмерная физическая нагрузка, приводящая к разрывам и растяжениям;
- отложение солей кальция в сухожилиях.
Причём второе может произойти как при травмах, так и при заболеваниях сосудов и неправильном обмене веществ.
Есть и более редкие причины: инфекции, дисплазия суставов, стресс и иммунные заболевания. В этих случаях начинают разрушаться соединения костей, что и провоцирует воспаление.
Кто в группе риска?
Больше всего подвержены воспалению сухожилий спортсмены. Это неудивительно, ведь на их суставы приходится очень большая нагрузка почти без перерыва. Также тендинит часто встречается у любителей садово-огородных работ и представителей тяжёлых физических профессий: грузчиков, строителей и ремонтников.
Если вы часто страдаете от инфекционных заболеваний или проблемами с иммунной или эндокринной системой, вам следует внимательней относиться к здоровью опорно-двигательного аппарата. Придётся отказаться от таких видов спорта, как теннис или баскетбол, а также любой тяжёлой физической работы.
Как определить наличие воспаления?
Первый признак воспаления сухожилий плеча — боль, как резкая, так и ноющая. Особенно при подъёме рук или вращательных движениях. Часто возникает ощущение слабости, когда невозможно даже взять в руку предмет со стола.
Прикосновение к воспалившемуся участку вызывает новый присту боли, локально может повыситься температура. Если вы заметили, что у вас отекла часть плеча, а кожа нагрелась и покраснела — вероятнее всего там началось воспаление сухожилий плечевого сустава.
Если пропустить этот момент и не начать лечение вовремя, в больном плече начнётся повышенное отложение солей кальция и обезвоживание. Двигаться станет труднее, а при попытке поднять руку будет слышаться хруст и треск.
Осмотр и диагностика
В определении заболевания вам поможет хирург или ортопед. Самая главная часть осмотра — это сравнение активных (самостоятельных) и пассивных движений. При тендините вы не сможете активно шевелить плечом, и врач, пытаясь двигать вашим суставом, тоже не добьётся успеха. Именно это и является главным признаком данной болезни при визуальном осмотре.
Вас спросят о характере и частоте боли, а также о возможных причинах: образе жизни или травмах. После этого придёт время для точной диагностики, в которую входят УЗИ и МРТ плеча. МРТ — самый точный и подробный способ диагностики заболеваний суставов.
При кальцинирующем воспалении придётся отыскать и заболевание, которое нарушило обмен веществ. Для точного обследования могут назначить артроскопию — малоинвазивную операцию, которая используется как для лечения, так и для осмотра и диагностики.
Лечение и профилактика воспалений сустава
В лечении применяют различные способы. Вам назначат противовоспалительные обезболивающие в виде таблеток или мазей, а также физиотерапию. При воспалении плечевого сустава отлично помогает ЛФК, ультразвуковая и магнитная терапия, массаж. Всем пациентам рекомендуют отдыхать и защищать плечо от чрезмерных нагрузок.
К оперативным вмешательствам прибегают только в случае, если консервативное лечение не принесло результатов. Однако, физиотерапия и ограничение нагрузки позволяют без особого труда вылечить тендинит в начальных стадиях.
Главный способ профилактики проблем с плечевым суставом — избежание однообразных тяжёлых нагрузок. Если этого сделать не удастся, можно просто провести разминку и разогреть тело во избежание травм. Если в процессе активности вы почувствовали боль в плече, нужно немедленно остановиться и сделать короткую передышку. Лучший результат вы получите, правильно питаясь и делая лёгкую ежедневную гимнастику. Ваша задача — снизить вероятность внезапного повреждения сустава. Если он привыкнет к постоянной несложной работе, его будет сложно травмировать.
Регулярно наблюдайтесь у врача, если страдаете инфекционными заболеваниями. И не забывайте лечить заболевания спины, которые провоцируют снижение подвижности и начало воспалений в позвоночнике.
Сухожилиям человека не занимать прочности. Ахиллово сухожилие выдерживает до полтонны веса, а связка наколенника – до 240 кг. Но даже у огромного запаса прочности есть предел, за которым нас подстерегают травмы и тендинит – это воспаление сухожилий, сопровождающееся травматизацией и неравномерным заживлением отдельных волокон. От ноющей боли легко отмахнуться, но медленноеразрушение соединительной ткани грозит закончиться разрывом сухожилия.
Тендинит: виды и локализация
Воспалительный процесс при тендините поначалу сосредоточивается в точках крепления сухожилий и распространяется на все сухожилие. Наиболее распространены тендиниты крупных суставов, стоп и запястья:
• тендинит колена – воспаляются связки наколенника;
• тендинит тазобедренного сустава, которому сопутствует хамстринг-синдром – поражение сухожилий, крепящихся к седалищному бугру; при хроническом течении нередко осложняется ущемлением седалищного нерва;
Почему возникает тендинит
Основные причины тендинита – замещение эластина коллагеном у лиц старше 40 лет и ненормативные нагрузки на сустав у профессиональных спортсменов и представителей рабочих профессий, часто повторяющих однотипные движения в течение рабочего дня. К примеру, при выполнении силовых упражнений без разминки или с погрешностями в технике есть риск заполучить тендинит сухожилия надостной мышцы, а недостаточная амортизация ударов во время бега и прыжков по твердому покрытию травмирует сухожилия тазобедренного и коленного суставов.
Реже в роли триггеров выступают:
• врожденные аномалии скелета и родовые травмы;
• искривление позвоночника;
• деформации конечностей;
• плоскостопие;
• травмы;
• аутоиммунные заболевания – ревматоидный артрит , СКВ и другие системные коллагенозы;
• инфекции, в частности гонорея, хламидиоз и другие ЗППП;
• обменные патологии, связанные с отложениями кристаллов солей кальция и уратов;
• прием гормональных препаратов, оказывающих влияние на минеральный обмен.
Как не запустить тендинит: настораживающие симптомы
Ранние проявления тендинита напоминают многие болезни хрящей и суставов – артрит, остеоартроз, фасциит и синовиальный хондроматоз. Во время активных движений пациент испытывает тупые боли по всей длине сухожилия, по бокам или в точках крепления; пассивные движения обычно не причиняют болезненных ощущений. В этом коварство тендинита – больной легко преодолевает дискомфорт и продолжает травмирующие движения.
Интенсивный воспалительный процесс дает более четкую картину. Ноющие боли не утихают в покое и усиливаются при ощупывании; диапазон движений в суставе ограничен, сухожилия издают отчетливый хруст. В районе близлежащих суставов заметна отечность и краснота; кожные покровы горячие на ощупь.
При затяжном течении заболевания в соединительной ткани происходят дегенеративно-дистрофические изменения. В сухожилиях, внутрисуставных хрящах и соседних тканях на месте погибших клеток формируются очаги фиброза, а при пальпации проблемных зон обнаруживаются остеофиты и кальцинаты. При хроническом тендините плеча кальцификация выражена особенно ярко.
Диагностика и лечение тендинитов
Предположительный диагноз ставится во время первичного осмотра специалиста – хирурга, ортопеда или травматолога. По внешнему виду и результатам функциональных проб врач определяет локализацию патологического процесса и оценивает подвижность сустава. Очаги воспаления и специфические изменения тканей выявляют посредством УЗИ, МРТ и рентгенографии, для исключения артрита назначают исследования крови и мочи.
Неосложненный тендинит хорошо реагирует на консервативную терапию. Для уменьшения нагрузки на затронутые сухожилия и мышцы сустав удерживают в физиологическом положении эластичным бинтом, ортезом или бандажом, но не обездвиживают до конца. Для поддержания активного местного кровообращения и обменных процессов показаны занятия ЛФК и в частности чередование упражнений на растяжку и релаксацию.
С болями обычно удается справиться с помощью раздражающих мазей и гелей местного действия; в более сложных случаях назначают курс НПВС. В восстановительный период пациента направляют на физиотерапию – электрофорез, ультрафонофорез и УВЧ, лазеротерапию, микротоки и магнитотерапию; кальцинаты и остеофиты устраняют при помощи УВТ. При масштабной деструкции волокон может потребоваться пластика сухожилия.
Читайте также:


